Корь у взрослых привитых против
Корь является крайне заразной тяжелой болезнью вирусной природы. Несмотря на то, что корь считается детской инфекцией, она поражает людей всех возрастов, не имеющих иммунитета против кори (не были привиты или не болели корью ранее). Тяжелые формы кори у взрослых встречается чаще, чем у детей.
Корь (лат.Morbilli) – это острое инфекционное заболевание с высоким уровнем восприимчивости (индекс контагиозности приближается к 100%), характеризуется повышением температуры тела, воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом, характерной пятнисто-папулезной сыпью кожных покровов и общей интоксикацией. Передается болезнь воздушно – капельным путем.
Источником является только человек, больной корью. Период заразительности источника – за 3-4 дня до появления сыпи и первые 4 дня высыпаний. Входные ворота инфекции – слизистые оболочки верхних дыхательных путей. Далее вирус разносится с током крови по всему организму.
Корь у взрослых имеет три периода клинических проявлений.
Первый период (катаральный) начинается остро и характеризуется острым недомоганием, головной болью, потерей аппетита, бессонницей. Температура тела достигает 39 -400 С, развивается сухой кашель и насморк. Появляется конъюнктивит со светобоязнью, отечность век и гнойное отделяемое из глаз. Лихорадка длится 3 -5 дней. Далее самочувствие может улучшиться. Но через один день состояние снова ухудшается, температура тела вновь повышается. В это время на слизистой оболочке щек появляются белые пятна, окруженные каймой (пятна Филатова – Коплика).
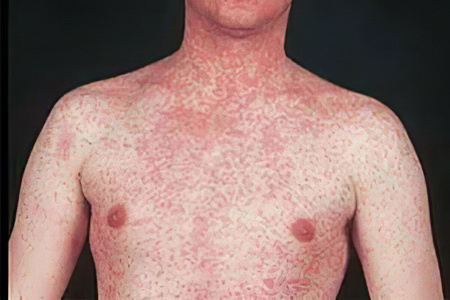
Второй период – это период высыпаний. Длится он 3 дня. Характеризуется многочисленной пятнисто-папулезной сыпью, имеющей тенденцию к слиянию. Сначала сыпь появляется за ушами и на волосистой части головы, далее появляется на лице, шее и груди. Постепенно сыпь покрывает все туловище, руки и переходит на нижние конечности. В этот период усиливаются насморк, кашель и слезотечение.
Через 3 – 4 дня наступает Третий период – период реконвалесценции (период пигментации). В этот период отмечается постепенное улучшение общего состояния.
Осложнения кори:
- Слепота;
- Коревой энцефалит (приводящий к отеку головного мозга), происходит в 1 из 1000 случаев;
- Менингиты, менингоэнцефалиты и полиневриты;
- Ларингит и ларинготрахеит, приводящие к развитию ложного крупа у детей;
- Пневмония;
- Корь может активизировать течение туберкулеза;
- Отит;
- Корь у беременных женщин ведет к потере плода.
Риску заболеть корью подвергается любой человек, не имеющий иммунитета к вирусу кори (не привитой или не выработавший иммунитет).
Также в группу риска входят работники медицинских учреждений и образовательных организаций, работники торговли, мигранты, кочующие группы населения и др.
Главным принципом профилактики кори является вакцинация.
В Российской Федерации применяются вакцины, зарегистрированные на территории страны, которые по своим характеристикам соответствуют всем требованиям ВОЗ. Вакцинация проводится в плановом порядке, в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов и предусматривает плановую вакцинацию всего населения в возрасте до 35 лет и взрослого населения от 36 до 55 лет из отдельных групп риска (ранее не привитых и не болевших корью).
Детям прививка делается в возрасте 1 года и в 6 лет. Если вакцинация не была проведена вовремя или отсутствуют сведения о прививках против кори, то она проводится взрослым так же в 2 этапа с промежутком в 3 месяца. Взрослые, привитые однократно, должны быть привиты второй раз.
После двух введений вакцины иммунитет формируется в 95% случаев.
Вакцинация живой вакциной противопоказана беременным женщинам, лицам с иммунодефицитными состояниями, в период острых и при обострении хронических заболеваний, при тяжелых аллергических реакциях на компоненты вакцины, сильных реакциях на предыдущие введения вакцины.
При возникновении очага инфекции все люди, находившиеся в контакте с источником инфекции, находятся под медицинским наблюдением. Лицам, находившимся в контакте с больным (не привитые, не болевшие корью, не имеющие сведения о прививках, однократно привитые), проводится экстренная иммунизация по эпидемическим показаниям в течение первых 72 часов с момента выявления больного. Детям, не привитым против кори, не достигшим прививочного возраста, а также лицам с противопоказаниям к вакцинации, вводится иммуноглобулин человека нормальный не позднее 5-го дня от момента контакта.
В некоторых случаях, после введения вакцины или человеческого иммуноглобулина, возникает митигированная корь – такая форма заболевания, которая протекает более легко, характеризуется отсутствием ряда симптомов, слабой интоксикацией.
При легких формах ОРВИ и кишечных инфекций вакцинацию можно проводить после нормализации температуры. Аллергические заболевания не являются противопоказанием к вакцинации, корь у аллергиков может протекать в тяжелой форме.
Прививку от кори Вы можете сделать в прививочном кабинете районной поликлиники по направлению своего участкового врача. В рамках плановой вакцинации – бесплатно.
ОГРАДИТЬ СЕБЯ ОТ ЭТОГО СЕРЬЕЗНОГО ЗАБОЛЕВАНИЯ МОЖНО В ЛЮБОМ ВОЗРАСТЕ! СДЕЛАЙТЕ ПРИВИВКУ ВОВРЕМЯ!
Источник
Содержание
Многие инфекции гораздо опаснее для взрослых, чем для детей. Одной из таких болезней является корь, которая ежегодно уносит 165 000 жизней во всём мире. Последние годы заболевание корью взрослых в России участилось из-за снижения иммунитета против этой болезни. Люди, рождённые после 1956 года, утратили свой иммунитет, который был приобретён в результате прививки в 1 год или после перенесённой болезни. Прививки от кори в России были обязательными для детей в 1980 году. В 2014 году в России введена плановая вакцинация всех взрослых от кори. Прививки осуществляются вакциной ЖКВ (живая коревая культуральная вакцина).
До какого возраста делается прививка от кори взрослым? Делать или нет эту прививку? — давайте рассмотрим эти вопросы.
Что за болезнь — корь
Корь считается детской инфекцией, но заражаются ею и взрослые. Возбудитель болезни РНК-вирус из семейства (Morbillivirus). Заражение происходит от другого больного. Вирус передаётся во время контакта при чихании, кашле, насморке. Период инкубации 1–2 недели. Болезнь становится заразной уже в последние 2 дня инкубационного периода, когда ещё нет даже признаков заболевания. Болезнь начинается с общих симптомов:
- насморк, кашель, боли в горле;
- повышение температуры до 39–40 °C;
- конъюнктивит, сопровождающийся светобоязнью и слезотечением;
- отёчность щёк, лица;
- пятна, локализованные на слизистой оболочке щёк возле коренных зубов и на дёснах, появляются на 3 день;
- сыпь по всему телу.
Пятна Филатова-Коплика на слизистой рта являются важным для диагностики признаком. Сыпь на коже отличается очерёдностью появления и исчезновения. Она появляется на 3-й день со дня повышения температуры сначала на лице, шее, груди, затем переходит на туловище и конечности. Высыпания держатся 3 дня и начинают бледнеть и исчезать в той же очерёдности, в какой и появились. Специфического лечения от кори нет.
Чем опасна корь для взрослых
Корь у взрослых значительно снижает иммунитет. Заболевание протекает гораздо тяжелее, чем у детей. Часто появляются такие осложнения:
- пневмония, вызванная коревым вирусом или бактериальной инфекцией;
- бронхит;
- отит;
- гепатит;
- синусит;
- поражение глаз в форме кератита в 20% случаев приводит к потере зрения;
- пиелонефрит;
- евстахиит протекает в тяжёлой форме и может привести к тугоухости или потере слуха;
- менингит;
- менингоэнцефалит.
Грозные осложнения кори у взрослых:
Менингоэнцефалит — это поражение вирусом нервной системы человека. Осложнение встречается в 0.6% случаев. После снижения температуры в конце высыпаний внезапно резко вновь повышается температура, путается сознание, появляются судороги. Специфического лечения нет. Коревой энцефалит является причиной смерти в 25% случаев.
Единственное эффективное средство обезопаситься от опасной инфекции — вакцинация детей и взрослых против кори.
Когда делать прививку
В рамках национальной программы плановая прививка от кори взрослым регламентируется графиком. На территории страны действует определённый график прививок, который определяет, когда и сколько раз делать прививку от кори взрослым. Бесплатная вакцинация проводится людям до 35 лет, которые раньше не болели и небыли привиты или же они не имели информации о своих прививках. Те лица, которые имели контакт с больными корью, независимо от возраста прививаются без оплаты, если им раньше не была сделана прививка и они не болели этой болезнью. Для остальных лиц проводится платная прививка.
Взрослым проводится 2-х кратная вакцинация с 6 месячным интервалом между ними. Если прививка от кори взрослому была сделана один раз, то он проходит вакцинацию с самого начала, по 2-х кратной схеме.
Ревакцинации против кори у взрослых нет. Иммунитет после двукратной прививки сохраняется как минимум на 12 лет и больше.
Куда делают прививку от кори взрослым? Она делается в верхнюю треть плеча подкожно или внутримышечно. Не рекомендуется делать прививку в ягодичную область ввиду обильного подкожного жирового слоя. Не делается прививка и в кожу, где может образоваться уплотнение. В обоих случаях нарушаются правила вакцинации. Внутривенное введение вакцины противопоказано.
Рекомендации путешественникам
По сообщения ВОЗ в 2013 году обострилась эпидемиологическая обстановка по кори в 36 странах Евросоюза, где зафиксировано 26 000 случаев заражения. Большая часть случаев заболевания отмечается в Германии, Турции, Италии. В настоящее время заражения корью со смертельным исходом зарегистрированы в Грузии, Украине. В России участились случаи завозной коревой инфекции из стран, посещаемых российскими туристами: Китай, Сингапур, Италия, Таиланд, Турция.
Собираясь в заграничную поездку, узнайте, когда делают прививку от кори взрослым. Вакцинация от кори делается по плановому календарю, но можно сделать экстренную прививку в любое время за месяц до предполагаемого отъезда.
Какие вакцины применяются
- «Вакцина коревая культуральная живая» производится в России и зарегистрирована в 2007 году. Вирус для неё выращивается в культуре клеток японских перепелиных яиц.
- MMR II, производитель компания Merck Sharp&Dohme (Голландия). Вакцина живая, коревая, паротитная, краснушная.
- «Приорикс» бельгийского производства компания GlaxoSmithKline Biologicals. Вакцина живая коревая, паротитная, краснушная.
Какую вакцину выбрать — отечественную или импортную?
Вакцины «Приорикс» и MMR II комплексные, они вырабатывают иммунитет сразу от 3 болезней: корь, краснуха, паротит. «Приорикс» может применяться для вакцинации не только против одновременно трёх инфекций, но и раздельно для каждого заболевания.
Российская прививка вырабатывает антитела только против кори.
Все препараты имеют типированные вирусы, образуют устойчивый иммунитет. Комплексные вакцины взаимозаменяемы. Вакцинация может быть сделана одной вакциной, а ревакцинация другой.
Согласно Национальному календарю прививок в поликлиники поставляется российская вакцина. Импортные вакцины приобретаются за свой счёт.
Вирус для вакцины коревой культуральной живой выращивается в культуре клеток японских перепелиных яиц.
Вакцина коревая культуральная живая делается в дозировке 0,5 миллилитра двукратно с интервалом 3 месяца. Иммунитет обеспечивается на срок около 20 лет.
Вакцины MMR II и «Приорикс» у взрослых делаются однократно в дозе о,5 мл в любом возрасте и повторяются каждые 10 лет.
Показания к вакцинации для взрослых
Прививка ставится:
- для плановой вакцинации всех взрослых одномоментно от краснухи, кори и паротита;
- для экстренной профилактики при планировании путешествий;
- экстренная профилактика делается в случае контакта с заболевшим корью, вакцина в таких случаях вводится в продолжение 3 дней после контакта.
Вакцинация при планировании поездки за границу должна быть проведена за 1 месяц до планируемой поездки.
Противопоказания вакцинации для взрослых
Прививка от кори взрослым имеет противопоказания. Временными противопоказаниями является респираторная инфекция или обострение имеющихся болезней. В этом случае прививка задерживается на месяц.
Абсолютные противопоказания:
- аллергическая реакция на куриные и перепелиные яйца;
- аллергия на антибиотики;
- аллергическая реакция на предыдущую вакцинацию;
- беременность и период лактации.
Какие могут быть реакции на прививку
Обычно на прививку от кори у взрослых отмечается лёгкая реакция:
- покраснение на месте инъекции;
- повышенная температура не более 37,5 °C;
- насморк, кашель;
- боли в суставах.
Прививка от кори иногда вызывает опасные побочные действия у взрослых:
- аллергический шок;
- крапивница;
- возможно, появление аллергического отёка Квинке.
После прививки от кори у взрослых людей редко отмечаются тяжёлые последствия:
- энцефалит;
- миокардит;
- менингит;
- миокардит;
- пневмония.
Чтобы избежать тяжёлой реакции на прививку, взрослые должны быть здоровыми в день вакцинации. Перед прививкой нужно посоветоваться с врачом и сообщить ему об имеющейся аллергии на антибиотики или куриный белок и не употреблять в пищу незнакомые блюда.
В связи, с ухудшением эпидемиологической обстановки в России и во всех странах мира, назрела необходимость проводить плановую вакцинацию всех взрослых против кори. Прививки проводятся по графику Национального календаря российскими и импортными вакцинами. Все прививки являются безопасными, взаимозаменяемыми и эффективными. Для того чтобы минимизировать появление осложнений, к прививке нужно подготовиться.
Источник

Корь относится к распространенным высококонтагиозным инфекционным заболеваниям, её возбудителем является РНК-вирус, имеющий специфическую форму. Микроорганизм быстро гибнет вне организма человека под действием дезинфицирующих средств и физических факторов. В то же время возбудитель кори может распространяться в холодную погоду на большие расстояния. Передается болезнь воздушно-капельным путем. Перенесенное заболевание способствует формированию стойкого иммунитета, поэтому случаи повторного заражения встречаются очень редко.
Входными воротами инфекции считаются слизистые оболочки дыхательных путей, после чего вирус разносится по кровяному руслу по всему организму. Зафиксировавшись на внутренних органах, вирус способствует образованию на этом месте инфильтратов с дальнейшим образованием многоядерных гигантских клеток.
Несмотря на то, что корь считается детской болезнью, иногда от нее страдают взрослые люди. В группе риска находятся те лица, которые в детстве не были вакцинированы, а также не переболели корью. Все чаще в России наблюдаются массовые вспышки болезни. Поэтому знать симптомы кори нужно обязательно.
До момента изобретения вакцины от кори и ее введения в массы, дети до 16 лет в 95% случаев переболевали этой инфекцией. После того, как прививку ввели в национальный календарь вакцинации, частота заболеваемости резко снизилась. Тем не менее, в последние годы вспышки кори все чаще начали регистрироваться в отдельных регионах РФ.
В 70% случаев заболевают вакцинированные люди. В группе риска находятся подростки с хроническими болезнями, студенты, служащие в рядах Российской армии и школьники. Ученые связывают это с тем, что многие родители отказываются прививать своих детей от кори, а также с падением иммунитета, который через 10-15 лет после введения вакцины становится слабым. Более того, общий иммунитет у людей оказывается сниженным.
Содержание:
- Симптомы кори у взрослых
- Степени тяжести болезни
- Корь у взрослых и детей – в чем разница?
- Осложнения кори
- Диагностика
- Лечение кори у взрослых
Симптомы кори у взрослых
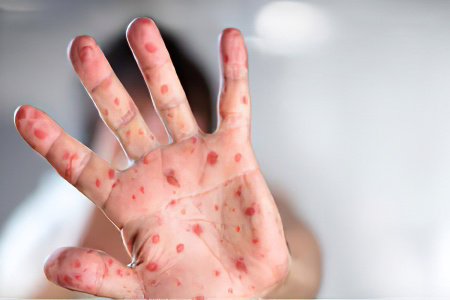
Инкубационный период при заражении корью продолжается у взрослых одну или две недели. При типичном течении заболевания можно выделить три последовательные стадии: катаральную, стадию высыпания и реконвалесценции.
Катаральный период начинается с острых проявлений болезни. Пациент жалуется на общее недомогание, боль в голове, снижение аппетита, потерю сна. При тяжелом течении заболевания температура тела повышается до 40 °C Цельсия, больного мучает сухой кашель, насморк с обильным слизистым или гнойным отделяемым, при врачебном осмотре слышны хрипы в легких, отмечается жесткое дыхание. К характерным симптомам кори у взрослых можно отнести увеличение лимфатических шейных узлов.
Спустя 3–5 суток лихорадка становится менее выраженной, а самочувствие пациента улучшается. Однако через сутки интоксикация вновь усиливается и температура тела больного опять становится высокой. Во время повторного ухудшения самочувствия на слизистой щек появляются белые пятна с красноватой каймой.
Период высыпаний. Для него характерно появление пятнисто-папулезной экзантемы, отдельные пятна со временем сливаются между собой. В первую очередь сыпь появляется за ушами, потом охватывает волосистую часть головы, со временем её можно заметить также на лице, шее и области грудной клетки. Затем сыпь постепенно покрывает всё туловище пациента, а также верхние и нижние конечности. Для этого периода также характерно усиление насморка, кашля и обильное слезотечение.
Период реконвалесценции. В заключительном периоде течения болезни наступает улучшение самочувствия больного: температура тела пациента приходит в норму, проходят высыпания.
Степени тяжести болезни

В зависимости от интенсивности симптомов болезни, она может иметь легкое, среднетяжелое или тяжелое течение. Также болезнь может давать типичную и атипичную клиническую картину.
Атипичная форма болезни проявляется следующими нарушениями:
Митигированная или стертая инфекция. Таким образом корь протекает у людей, которым была введена вакцина или гамма-глобулин. Симптомы стертые, их очень мало.
Геморрагическая корь. Под кожей формируются множественные кровоподтеки, кровь обнаруживается в каловых массах и в моче. Возможно развитие кровотечения внутренних органов, которое способно приводить к гибели человека. Важно вовремя диагностировать корь и поместить пациента в стационар.
Гипертоксическая инфекция. Состояние пациента становится тяжелым, он страдает от выраженной интоксикации организма. Может развиться сердечная недостаточность, менингит, энцефалит. Такие больные должны быть в экстренном порядке помещены в стационар.
Корь у взрослых и детей – в чем разница?
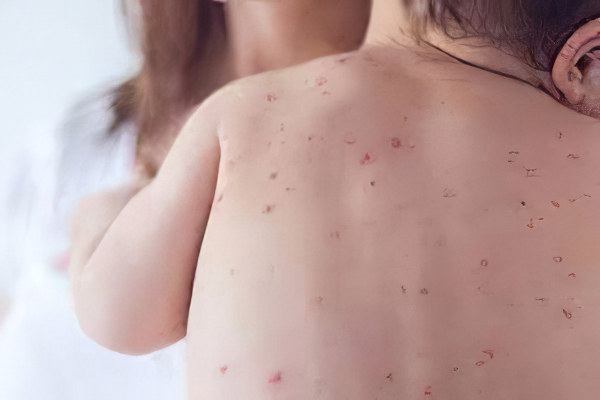
У взрослых людей все так называемые «детские» болезни имеют тяжелое течение. Корь относится именно к таким заболеваниям.
У взрослых людей температура тела всегда повышается до крайних отметок в 40-40,5 °C. Больной чувствует себя очень плохо, он вынужден все время оставаться в постели. Сыпь будет очень интенсивной, она покрывает все тело.
Практически всегда у взрослых пациентов диагностируется бронхит, ларингит. Нередки случаи воспаления головного мозга и ткани легких. Восстанавливаются взрослые после перенесенной инфекции дольше, чем дети. Чаще всего таких пациентов госпитализируют, так как справиться с осложнениями болезни в домашних условиях не представляется возможным.
Осложнения кори
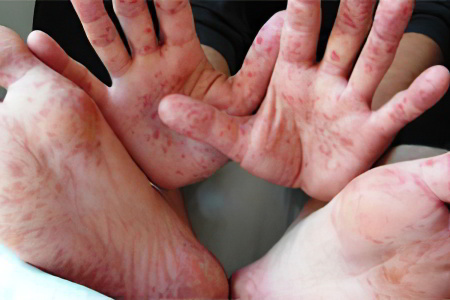
Осложнения кори развиваются из-за того, что к вирусной инфекции присоединяется бактериальная флора. Чем ниже иммунитет человека, тем выше вероятность тяжелого течения патологии.
К осложнениям кори относят:
Поражение верхних дыхательных путей и органов слуха: отит, синусит, ангина, ларингит.
Поражение нижних дыхательных путей: пневмония или бронхит.
Поражение системы пищеварения: диарея, воспаление кишечника.
Поражение ЦНС: энцефалит, менингит, полирадикулоневрит, рассеянный склероз.
Поражение почек с развитием пиелонефрита.
Поражение печени с развитием гепатита.
Самым частым осложнением кори является именно пневмония. Она нередко развивается у пожилых людей, иммунная система которых ослаблена. Не менее опасна корь для беременных женщин. Она может привести к развитию аборта или ранних родов.
Диагностика
Чтобы выставить диагноз, врачу часто бывает достаточно внешнего осмотра пациента. Однако для его подтверждения потребуется проведение лабораторных анализов.
Общий анализ крови указывает на повышение уровня нейтрофилов со снижением численности лейкоцитов. Если у пациента развивается бактериальное осложнение, то начинает расти уровень лейкоцитов. Также возрастает СОЭ.
Подтвердить корь можно с помощью иммуноферментного анализа (ИФА). Его применение позволяет выявить инфекцию на самой ранней стадии ее развития. В крови человека начинают циркулировать специфические к болезни антитела. Иммуноглобулины класса М повышаются с 1-2 дня от начала болезни, а иммуноглобулины класса G растут начиная с 10 дня кори.
Иммуноглобулины представляют собой белки, которые вырабатывают клетки крови. Они связываются с инфекционными агентами, после чего нейтрализуют их.
Реже для обнаружения кори применяют микроскопию вируса, РИФ и другие вирусологические методики.
Особую сложность представляет диагностика кори в первой фазе, когда у пациента развиваются исключительно катаральные симптомы. В этом случае нужно дифференцировать корь от коклюша, гриппа, краснухи, аденовирусной инфекции, аллергической реакции организма.
Важным симптомом кори является конъюнктивит, а также усиление катаральных симптомов, начиная с 4 дня от их появления. Следует обращать внимание на пятна Бельского-Филатова-Коплика.
Лечение кори у взрослых
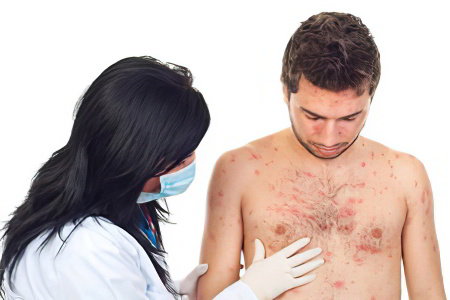
Лечение кори у взрослых чаще всего направлено на облегчение симптомов заболевания. При появлении бактериальных осложнений могут назначаться антибиотики. Легкие формы патологии не требуют госпитализации. Лечение в стационаре рекомендуется при тяжелом течении болезни или по эпидемиологическим показаниям. В любом случае пациенту следует соблюдать постельный режим во время проявления интоксикации.
Больному нет необходимости придерживаться какого-то определенного рациона, ему важно только увеличить объем потребляемой жидкости.
Особого ухода во время кори требуют ротовая полость и глаза. Пациента следует оберегать от яркого солнечного и искусственного света, так как во время болезни часто развивается светобоязнь.
Для уменьшения температуры тела, для купирования головных болей и снятия общей интоксикации с организма, следует принимать препараты из группы НПВС: Нимесил, Аспирин, Парацетамол, Ибупрофен и пр. Также врачи назначают взрослым пациентам антигистаминные лекарственные средства. Чтобы мокрота лучше отходила из дыхательных путей, следует принимать препараты с муколитическим эффектом, например, АЦЦ.
Если кожа начинает чесаться, ее рекомендуют промывать раствором Деласкина. Не менее важно содержать в чистоте ротовую полость. Для этого ее полощут раствором хлоргексидина, отваром ромашки или коры дуба.
Чтобы снять симптомы воспаления с органов зрения, применяют глазные капли: Левомицетиновые, Сульфацил-натрия и пр. Можно промывать глаза раствором Фурацилина или пищевой соды.
Также могут быть рекомендованы антигистаминные препараты, лекарственные средства симптоматического действия, интерферон. При лечении коревого энцефалита необходимы преднизолон и антибиотики. Важно помнить о высоком риске развития у взрослых осложнений, избежать которых поможет постоянное наблюдение у специалиста.
В качестве профилактического средства может быть рекомендован витамин А в высоких дозировках.
В стационар помещают тяжелых больных. Там им назначают дезинтоксикационные, противосудорожные и противовоспалительные препараты.
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.
Наши авторы
Источник
