Корь и тиф одно и то же
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой. Вирус кори проникает в организм воздушно-капельным путем. Инкубационный период длится до 2-х недель, иногда до 1 месяца. Катаральный период кори проявляется кашлем, лихорадкой, шейным лимфаденитом. На смену ему приходит период высыпаний с характерным для кори этапным появлением элементов сыпи. Выздоровление начинается спустя 1-2 недели от начала кори. Диагностика кори осуществляется, как правило, на основании клинических данных. Лечение преимущественно симптоматическое, направленно на снижение температуры тела, дезинтоксикацию, повышение сопротивляемости организма.
Общие сведения
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой.
Характеристика возбудителя
Вирус кори РНК-содержащий, относится к роду Morbillivirus. Во внешней среде неустойчив, инактивируется при высушивании, воздействии солнечного света, ультрафиолетового облучения, при нагревании до 50 °С. Вирус способен сохраняться в комнатной температуре 1-2 дня, при охлаждении (температурный оптимум для сохранения жизнеспособности: от -15 до -20 °С) остается активным несколько недель.
Резервуаром и источником инфекции является больной человек. Выделение инфекции начинается в последние 1-2 дня инкубации, весь продромальный период и продолжается на протяжении 4 дней периода высыпаний. В некоторых случаях время контагиозности затягивается до 10 дней с появления экзантемы. Бессимптомного носительства кори не отмечается.
Вирус кори передается по аэрозольному механизму воздушно-капельным путем. Больной выделяет возбудителя в окружающую среду во время кашля, чихания, просто при выдыхании воздуха и разговоре. Мелкодисперсная взвесь разносится с током воздуха по помещению. Ввиду слабой устойчивости вируса контактно-бытовой путь передачи исключается. При заражении корью беременной женщины возможна трансплацентарная передача инфекции.
Люди крайне восприимчивы к кори, после перенесения сохраняется пожизненный напряженный иммунитет. Обычно заболевание возникает в детском возрасте, у взрослых корь встречается редко и протекает заметно тяжелее. Пик заболеваемости приходится на зимне-весенний период, минимальное количество случаев регистрируют в августе-сентябре. Заболеваемость корью значительно снизилась в последнее время ввиду проведения плановой вакцинации населения.
Патогенез кори
Вирус внедряется в организм через слизистую оболочку верхних дыхательных путей, реплицируется в клетках их покровного эпителия и распространяется по организму с током крови, накапливаясь в структурах ретикулоэндотелиальной системы. Вирус кори имеет тропность к покровным тканям (кожа, конъюнктива, слизистые оболочки ротовой полости и дыхательных путей).
В редких случаях возможно поражение вирусом головного мозга с развитием коревого энцефалита. Пораженный вирусом эпителий слизистой респираторной системы иногда подвергается некрозу, открывая доступ для бактериальной инфекции. Имеется мнение, что возбудитель кори способен длительно сохраняться в организме, вызывая медленную инфекцию, приводящую к возникновению системных заболеваний (склеродермии, системной красной волчанки, рассеянного склероза и др.).
Симптомы кори
Инкубационный период кори продолжается 1-2 недели, в случаях введения иммуноглобулина удлиняется до 3-4 недель. Типичное течение кори происходит с последовательной сменой трех стадий: катаральной, высыпаний и реконвалесценции. Катаральный период начинается с подъема температуры и развития признаков общей интоксикации. Лихорадка может достигать крайне высоких цифр, больные жалуются на интенсивную головную боль, бессонницу, озноб, выраженную слабость. У детей симптоматика интоксикации в значительной степени сглажена.
На фоне интоксикационного синдрома в первые же дни появляется сухой кашель, отмечается слизисто-гнойная ринорея, конъюнктивит (сопровождается интенсивным отеком век) с гнойным отделяемым, светобоязнь. У детей выражена гиперемия зева, зернистость задней стенки глотки, лицо одутловатое. У взрослых катаральные признаки слабее выражены, но может иметь место регионарный лимфаденит (поражаются в основном шейные лимфоузлы). Аускультация легких отмечает жесткое дыхание и сухие хрипы. Иногда заболевание сопровождается послаблением кишечной деятельности, диспепсическими симптомами (тошнота, рвота, изжога, отрыжка).
Первая лихорадочная волна обычно составляет 3-5 дней, после чего температура тела снижается. На следующий день вновь происходит подъем температуры и усугубление интоксикации и катаральных явлений, а на слизистой оболочке щек отмечаются пятна Филатова-Коплика-Вельского – специфический клинический признак кори. Пятна располагаются на внутренней поверхности щек напротив малых коренных зубов (иногда переходя на слизистую десен), представляют собой немного приподнятые над поверхностью белые участки, окруженные тонкой полоской гиперемированной слизистой (вид «манной каши»). Как правило, при появлении сыпи эти пятна исчезают, у взрослых могут сохраняться в течение первых дней периода высыпаний. Одновременно или чуть ранее, чем пятна Филатова-Коплика-Вельского, на мягком и, частично, твердом нёбе появляется энантема, представляющая собой красные пятна с булавочную головку неправильной формы. Спустя 1-2 дня они сливаются и перестают выделяться на фоне общей гиперемии слизистой.
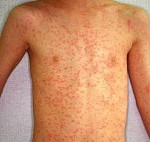
Общая продолжительность катарального периода составляет 3-5 дней у детей и около недели у взрослых. После чего наступает период высыпания. Сыпь при кори первоначально образуется на волосистой части головы и за ушами, распространяется на лицо и шею. Ко второму дню высыпания покрывают туловище и плечи. На третьи сутки сыпь покрывает конечности и начинает бледнеть на лице. Такая последовательность высыпаний характерна для кори, является значимым для дифференциальной диагностики признаком.
Коревая сыпь представляет собой яркую пятнисто-папулезную экзантему, склонную к формированию сливных фигурных групп с промежутками неизмененных кожных покровов. Сыпь у взрослых более выражена, чем у детей, при тяжелом течении может приобретать геморрагический характер. В периоде высыпаний усиливается катаральная симптоматика и усугубляется лихорадка и интоксикация.
Период реконвалесценции наступает спустя 7-10 дней после начала заболевания (у взрослых продолжительность кори больше), клиническая симптоматика стихает, температура тела нормализуется, элементы сыпи регрессируют (аналогично порядку появления), оставляя после себя светло-коричневые участки повышенной пигментации, исчезающие спустя 5-7 дней. На месте пигментации некоторое время остается отрубевидное шелушение (в особенности на лице). В периоде реконвалесценции имеет место снижение иммунных факторов защиты организма.
Митигированная корь представляет собой атипичную клиническую форму инфекции, встречающуюся у пассивно или активно иммунизированных лиц, либо ранее переболевших корью. Отличается более продолжительным инкубационным периодом, слабовыраженной или отсутствующей симптоматикой интоксикации и укороченным периодом катаральных проявлений. Отмечается типичная для кори экзантема, но высыпаниям могут появляться сразу на всех участках тела либо в обратной (восходящей от конечностей к лицу) последовательности. Часто не выявляются пятна Филатова-Коплика-Вельского.
Еще одной атипичной формой является абортивная корь – начало ее такое же, как и в обычных случаях, но спустя 1-2 дня симптоматика стихает, сыпь распространяется на лице и туловище, после чего регрессирует. Лихорадка при абортивной форме обычно имеет место только в первый день высыпаний. Иногда с помощью серологических методик выявляются субклинические формы кори.
Осложнения кори
Корь чаще всего осложняется вторичной бактериальной пневмонией. У детей раннего возраста возникающие воспаления гортани (ларингит) и бронхов (бронхит) иногда приводят к развитию ложного крупа, угрожающего асфиксией. Иногда отмечаются стоматиты.
У взрослых корь может способствовать развитию менингитов и менингоэнцефалитов, а также полиневритов. Редкое, но довольно опасное осложнение – коревой энцефалит. В настоящее время имеет место теория развития аутоиммунных заболеваний, согласно которой, вирус кори может принимать участие в патогенезе этих состояний.
Диагностика кори
Диагностирование кори успешно осуществляется на основании клинических проявлений. Общий анализ крови показывает характерную для вирусной инфекции картину: лимфоцитоз на фоне умеренной лейкопении (либо концентрация клеток белой крови остается в пределах нормы), плазмоцитоз, повышенная СОЭ. У взрослых могут отмечать пониженную концентрацию нейтрофилов и лимфоцитов и отсутствие эозинофилов.
Результаты специфических бактериологических и серологических исследований (редко применимых в клинической практике) носят ретроспективный характер. При подозрении на развитие пневмонии требуется рентгенография легких. При развитии неврологических осложнений пациенту с корью показана консультация невролога, реоэнцефалография, ЭЭГ головного мозга. Для диагностики менингита может быть показана люмбальная пункция.
Лечение кори
Корь лечат амбулаторно, госпитализируют больных с тяжелым осложненным течением, либо по эпидемиологическим показаниям. Постельный режим назначается на весь лихорадочный период. Достаточно эффективной этиотропной терапии в настоящее время не разработано, лечение заключается в облегчении симптоматики и предупреждении осложнений. В качестве меры, снижающей токсикоз, рекомендуют обильное питье. Интенсивные дезинтоксикационные мероприятия производятся в случаях крайне тяжелого течения.
Больным необходимо соблюдать гигиену рта и глаз, избегать яркого света. В качестве патогенетической и симптоматической терапии назначают антигистаминные, жаропонижающие средства, витамины и адаптогены. В ранние сроки заболевания заметно улучшает течение прием интерферона. В случае угрозы возникновения вторичной инфекции, назначают антибиотики широкого спектра действия. Коревый энцефалит требует назначения высоких доз преднизолона и других мер интенсивной терапии.
Прогноз и профилактика кори
Неосложненно протекающая корь обычно заканчивается полным выздоровлением, косметических дефектов после высыпаний не остается. Неблагоприятным прогноз может стать в случае возникновения коревого энцефалита.
Специфическая профилактика кори заключается в плановой вакцинации населения ЖКВ (живой коревой вакциной). Первую вакцинацию против кори производят детям в 12-15 месяцев, ревакцинация осуществляется в 6 лет. Изоляция больных продолжается до 10 дней, ограничение контакта с не привитыми и не болевшими детьми – до 21 дня с начала заболевания.
Источник
Открытие спирохеты
Едва прозектор берлинской клиники «Шарите» Отто Обермайер 20 августа 1873 года сообщил об открытии спирохеты – возбудителя возвратного тифа – как заразился от покойника холерой и умер. Его дело продолжил прозектор Одесской городской больницы Григорий Минх. Привив себе кровь больного возвратным тифом, он поставил под мышку градусник и взял записную книжку, чтобы фиксировать течение болезни.
Так его и госпитализировали в инфекционное отделение его же больницы. Минх попросил завотделением Осипа Мочутковского ничего не предпринимать, чтобы «исследовать болезнь в нормальном течении». Мочутковский хотел было снизить жар, посадив пациента в холодную ванну, но тот грозился выпрыгнуть в окно. В крови идущего на поправку Минха нашли тифозную спирохету: первое свидетельство того, что заражение может происходить через кровь, а кровососущие насекомые – наиболее вероятные переносчики.
Эксперимент Мочутковского
Эксперимент произвёл на инфекциониста настолько сильное впечатление, что в 1876 году Мочутковский провёл над собой такой же, но уже с сыпным тифом. Он чуть не умер, заработал миокардит, мигрень и ослабление памяти. И всё же результат был достигнут: клиника тифа налицо, а спирохет в крови нет. Следовательно, настоящий сыпной тиф – гроза любой армии – вызывается чем-то ещё, и это что-то могут переносить насекомые. Какие же? В историческом письме редактору «Летописи врачебной» от 2 (14 по новому стилю) февраля 1878-го Минх предложил исследователям «набрать небольшое число известных насекомых (клопов, блох…), которых легко найти…»
Гипотеза вызвала недоверие: раз оба работают в больнице, могли заразиться от пациентов. Тогда биолог Илья Мечников, по роду деятельности не общавшийся с больными, привил себе возвратный тиф и переболел им (биографы усматривают в этом подвиге замаскированную попытку самоубийства), доказав правоту Минха: кровь заразна.
Эпидемия в Тунисе
В 1909 году тиф обрушился на французскую колонию Тунис. Сотрудник Мечникова по институту Пастера Шарль Николь инспектировал больницу для туземцев. Очереди в приёмный покой образовались громадные, многодневные. Пол и двор были завалены телами больных и умирающих. В этих очередях заражались тифом. Переболел и персонал регистратуры, но в палатах тиф не распространялся. Николь заметил, что «тифик» становится безвреден, когда он вымыт, побрит и переодет в больничную пижаму. Изъятую у пациентов одежду осмотрели и обнаружили на ней только один вид паразитов – платяную вошь. Тогда Николь ввёл кровь «тифика» макаке. Она заболела, а покусавшие её вши заразили других, изолированных макак. За этот опыт Николь получил Нобелевскую премию 1928 года. Ему посчастливилось дожить до неё.
Меньше повезло американцу Говарду Риккетсу, который в 1910 году доказал, что похожие на тиф болезни возбуждают неизвестные прежде внутриклеточные паразиты – и тут же пал их жертвой. Но он успел подметить важное свойство возбудителей сыпняка: они не культивируются вне живого организма (это сильно усложняет производство вакцины, только 30 лет спустя в Перми Алексей Пшеничнов научился культивировать риккетсий).
Риккетсией Провачека
Конкретный вид паразитов, вызывающий сыпной тиф, установил в 1915 году австрийский биолог Станислав Провачек, когда дезинфицировал в бараки лагеря для русских военнопленных. Наблюдал он паразита вместе с бразильцем Энрике Роша-Лима, приехавшим в Европу на стажировку. Оба заболели. Выжил Роша-Лима, который нарёк злодея Риккетсией Провачека. Таким образом, организм Rickettsia prowazekii носит имена сразу двух убитых им учёных.
Зная возбудителя и переносчика, можно делать вакцину. Первым добился успеха Рудольф Вайгль – полу-австриец, полу-чех, работавший в австро-венгерском Львове. Сначала он пытался откармливать заражённых вшей, чтобы обработать их фенолом и так получить ослабленный возбудитель (который и был вакциной). В процессе Вайгль сам перенёс тиф. Когда пришёл в себя, война закончилась, Австро-Венгрию постиг развал. Зато возникло «мировое правительство» – Лига Наций, которая передала Львов Польше.
Мешочники Ленина
Драматические события развернулись в России. Территорию, подконтрольную советскому правительству, охватила беспрецедентная эпидемия сыпного тифа. Прежде эта болезнь свирепствовала только в зоне боевых действий или в каком-то одном городе. Но сейчас она распространилась повсеместно. Разносили её мешочники. Поскольку Ленин запретил торговать продуктами питания в магазинах и перевозить муку вагонами, снабжение шло только через спекулянтов-частников. Они доезжали до украинской границы или до линии фронта, за которой водились продукты, и там закупали хлеб, муку и крупы. Передвигались мешочники нелегально в товарных вагонах, которые никто не дезинфицировал. Беда в том, что инкубационный период сыпного тифа не менее 5 дней, а за это время больной может уехать очень далеко.
Нарком здравоохранения РСФСР Николай Семашко разъяснял населению роль вши и призывал с ней бороться. Но тем всё и ограничивалось, поскольку российской химической промышленности не стало, а импорт дезинфицирующих средств отсутствовал. Платяных вшей советские граждане издевательски прозвали «семашками». Выражение «словить ядовитую семашку» значило быть покусанным тифозными вшами. Нечем было дезинфицировать и медицинские учреждения. Тифозных клали в коридорах прямо в верхней одежде – то есть в Тунисе дело обстояло лучше. В Москве перезаразились почти все врачи, половина вымерла, особенно пожилые и со слабым сердцем. Население осталось с тифом один на один, и за время гражданской войны переболело 30 миллионов человек.
Вакцина от тифа
Поскольку похожие на мешочников торговцы были и в сопредельных с Россией странах, опасность грозила всей послевоенной Европе. Лига Наций не пожалела денег на лабораторию Вайгля. К 1920 году вакцина была готова и спасла несколько миллионов поляков во время вторжения Красной Армии. На восточных границах Европы остановили не только красных, но и тиф.
Красная армия заняла Львов только 1939 году. К Вайглю явился первый секретарь украинского ЦК Никита Хрущёв и предложил перебраться в Москву. Обещал институт, кафедру и членство в Академии наук. Вайгль сумел убедить Хрущёва, что он и его сотрудники принесут больше пользы во Львове.
Через 2 года во Львов пришли немцы и предложили Вайглю продолжать производство вакцины, уже для нужд вермахта. После долгого торга учёный согласился, но при условии полной неприкосновенности всех, кто ему нужен. Требовалось много добровольцев, которые откармливали на себе вшей перед тем, как насекомых заразят тифом и переработают на вакцину. Вайгль засадил кормить вшей весь цвет львовской интеллигенции.
Вшивая ферма
Паразитов питали своей кровью прославленные на весь мир математики Стефан Банах и Владислав Орлич, геоморфолог Альфред Ян, ректор университета ботаник Северин Кжеминевский, дирижёр Станислав Скровачевский и – самое громкое имя – совсем ещё юноша, а в будущем один из наиболее любимых поляками поэтов Збигнев Херберт. Он был аковцем (членом подпольной Армии Крайовой) и снабжал вакциной партизан
Эсэсовцы чуяли, что на «вшивой фирме» не всё в порядке. В 42-м году личный эмиссар Гиммлера предложил Вайглю как этническому немцу германский паспорт и переезд в Берлин. Сулил институт, кафедру и Нобелевскую премию после войны – мол, у немецкого правительства большие связи в Швеции. Взамен – всего ничего: «прикрыть эту польскую лавочку». Разговор перешёл на повышенные тона. Эсэсовец расстегнул кобуру и заорал: «Мы умеем уговаривать!» Вайгль отвечал: «Умеете?… Я уже своё пожил, и лучше сдохнуть от пули, чем умирать день за днём подлецом. Вы можете только оказать мне услугу»… И удалился, оставив гостя одного.
Химия, победившая тиф
Люди Гиммлера ещё не знали, что помимо «польской лавочки» у Вайгля имелась «еврейская». Аковцы умудрялись под видом забора проб крови для опытов провозить вакцину в Варшавское гетто, а периодически даже в Освенцим. Немцы хотели выморить варшавских евреев сыпняком, но эпидемия «сама собой» остановилась.
Вайгль уехал только в 44-м, когда ко Львову опять подступила Красная армия. Он перебрался в Краков и доживал свой век в Польше. Нобелевская премия ему так и не досталась. Товарищ Сталин категорически возражал против получения учёными СССР и «стран народной демократии» любых наград, не исходящих от начальства.
Нобелевский комитет забаллотировал Вайгля, чтобы не создавать ему проблем. В 1948 году Нобелевскую премию за победу над сыпняком получил швейцарец Пауль Мюллер, создатель ДДТ. Химия в самом деле одолела тиф: нет вшей – нет и болезни.
От польского правительства Вайглю сначала доставалось как коллаборационисту-неполяку, потом – во времена Хрущёва – его стали награждать. Командорского креста Ордена Возрождения Польши он был удостоен уже посмертно. Последняя награда была присуждена Вайглю спустя 46 лет после кончины: в 2003 году израильский институт «Яд ва-Шем» присвоил ему звание Праведника мира. Такой чести удостаиваются не-евреи, которые во время Второй мировой с риском для жизни спасали обреченных на геноцид.
Михаил Шифрин
Михаил Шифрин
Источник
