Влияние на организм корь
Итак, мы обсудили вопрос о причинах и развитии кори (https://www.stranamam.ru/article/4407826/), но все равно не понятно, в чем же ее опасность, подумаешь температурка и сыпь! Однако, корь – это коварная болезнь и лихорадкой с высыпаниями дело не ограничивается. Поэтому, сегодня мы говорим об осложнениях кори и ее лечении, профилактике и вакцинации.
Влияние кори на организм.
Как только высыпания на коже возникают, дети резко начинают себя плохо чувствовать, к общему недомоганию и интоксикации с головными болями, нарушением аппетита и сна, и кроме того, могут присоединяться симптомы поражения нервной системы. начинает нарушаться сознание, малыш может быть возбужден или заторможен, может быть даже бред. Насморк и симптомы поражений глаз усиливаются, поражаются органы дыхания – возникает в лучшем случае трахеит и бронхит, либо пневмония.
Может быть поражение сердца и сосудов, снижено давления, сердечные тону приглушены, иногда возникает еще и миокардит. Происходит поражение системы пищеварения, могут возникать боли в животе, нарушения стула и расстройства пищеварения. Если повышается температура, может происходить задержка мочеотделения, она концентрироваться, и проявляется белок. Могут быть увеличены лимфоузлы, нарушается картина крови – возникают изменения – повышается количество нейтрофилов, а когда происходят высыпания – происходит смена лейкоцитоза на снижение лейкоцитов.
В период восстановления, после того, как проходят высыпания, еще около полугода может отмечаться общее нарушение самочувствия, снижение иммунитета, общая утомляемость малыша, дети капризные и часто и длительно болеют.
Корь с осложнениями.
Эта болезнь, как мы уже говорили, опасна своими осложнениями, особенно у малышей раннего возраста, до трех лет. Мало того, что корь протекает очень тяжело сама по себе, но она дает еще и осложнения. Бронхиты – это практически постоянный спутник кори, они протекают сложно, кашель мучает ребенка, он сухой и изнуряющий. Пневмонии – это второе по частоте осложнение, она возникает в начале кори и очень тяжело поддается лечению. При такой пневмонии плохо помогает лечение антибиотиками, кашель тяжелый, малыш очень плохо себя чувствует. У малышей опасным осложнением является острый коревой ларингит с возникновением стеноза гортани (ложного крупа).
При кори зачастую возникают очень тяжело текущие стоматиты вирусной природы, они болезненны и отягощают течение кори как самой по себе, так и нарушают процесс приема пищи, ведь малыш и так очень ослаблен, и есть он почти не может. Поэтому, необходимо обезболивание, и кормление жидкой пищи. еще одним из осложнений является развитие среднего отита, блефарит – тяжелое воспаление век с гноем, а также поражение роговицы в виде кератита с нарушениями зрения.
Однако, самыми сложными и тяжелыми осложнениями является поражение нервной системы – особенно опасно развитие коревого менингита и коревого энцефалита. При этом происходит нарушение сознания, и дети могут после перенесенной кори стать инвалидами.
И к сожалению, специфического лечения от кори нет, проводится лечение посмптомно, нет никаких специальных антибиотиков или противовирусных средств, которые бы убивали вирусы кори. Детей лечат по общим правилам для простуд, а если возникают осложнения, госпитализируют. Поэтому придуманы методы профилактики кори в виде пассивной и активной иммунизации.
Пассивная коревая профилактика.
Если точно известно, что был контакт с коревым больным для того, чтобы попытаться предотвратить болезнь можно ввести противокоревой иммуноглобулин. В нем есть готовые антитела против вируса кори, но эффективен он будет в течение первых трех дней с момента контакта. Далее он уже не предотвратит болезни, в тяжелых же случаях его применяют для лечения.
Вакцинация или активная иммунизация против кори.
Чтобы создать иммунитет против кори и защитить ребенка, проводят вакцинацию. Коревая вакцина, параллельно с паротитной и краснушной, вводится в возрасте года и шести лет. Эта вакцина эффективная более чем на 95% у детей в возрасте года, и при повторении ее в шесть лет повышает эффективность почти до 98%. Именно за счет вакцинации сегодня дети болеют реже, и стали чаще болеть взрослые, которые не обращаются к врачу, разносят инфекцию и являются источником инфекции.
Как проводится?
Вакцина от кори вводится обычно вместе с двумя другими – краснушной и паротитной, хотя можно совмещать ее и с другими вакцинами. Перед нею обычно делается реакция Манту, так как после вакцинации необходимо выждать как минимум шесть недель, чтоб провести ее. Кроме этих, коревая вакцина совместима со всеми вакцинами, кроме БЦЖ.
Количество антител, необходимое для защиты от кори вырабатывается примерно через три-четыре недели от момента прививки. В среднем иммунитет от прививки сохраняется до 20-25 лет, и только у очень небольшого процента людей вакцина менее эффективна спустя уже 10-12 лет.
Вакцину от кори вводят внутримышечно, в область плеча, примерно между верхней третью и серединой плеча, особенно если малыш маленький. У более старших детей и взрослых можно делать прививку в подлопаточное пространство.
Возможные прививочные реакции.
Коревые вакцины обычно не дают реакций, переносят их дети хорошо, но в период с пятого по пятнадцатый день у некоторой части детей может возникать реакция в виде слабой имитации болезни:
– температура повышается до 38 градусов
– есть небольшие насморк и кашель
– может проявляться бледная розового цвета сыпь
Если малыш аллергик, реакция у него может быть более выраженной, и возникает раньше – в первые дни после вакцинации. Но обычно проходят за два-три дня. И вне зависимости от того, какая будет реакция, ребенок не будет заразным.
Какие могут быть осложнения?
Самым основным осложнением прививки может быть аллергия на компоненты вакцины, особенно если имеется аллергия на антибиотики группы неомицина или белок куриного или перепелиного яйца. При повышении температуры при вакцинации возможны осложнения в виде судорог, но они недлительные и проходят без последствий. Чтоб этого не происходило, детям, которые склонны к судорогам, врач порекомендует с пятого дня вакцинации профилактически принимать жаропонижающие.
Очень редко встречается осложнение в виде тромбоцитопении, особенно при использовании тривакцины. Но оно проходит бесследно.
Нечестно было бы утаить от всех то, что у детей с иммунодефицитами, в случае одного укола на миллион возможно развитие подострого энцефалита, но он гораздо вероятнее и тяжелее протекает при кори, чем при вакцинации.
Когда вакцинация противопоказана?
Есть ситуации, когда вакцинация от кори будет противопоказана, и это особые ситуации. Например, к таким противопоказаниям относят сильную реакцию на введение предыдущих доз вакцины. Кроме того, противопоказано введение вакцины, если ребенок недавно получал переливание крови или ему вводили иммуноглобулины. Промежуток между введением препаратов и вакциной должен быть более трех месяцев.
Нельзя вводить вакцину, если есть аллергия на антибиотики аминогликозиды или белок яйца – куриного для импортных вакцин, перепелиного – для нашей отечественной. Кроме того, нельзя вводить вакцину при болезни, острой или обострении хронической, пройти от выздоровления до вакцинации должно не менее 2-4 недель.
Запрещено прививать при туберкулезе, иммуносупрессивном лечении, принимающие гормоны, с онкологией и при иммунодефицитах. Так как вакцина живая, ее нельзя беременным.
Виды вакцин
В России существует четыре официально разрешенные вакцины – сухая коревая культуральная вакцина, живая. Ее производят в нашей стране на перепелиных яйцах, а чтоб очистить ее от микробных примесей, применяют антибиотики.
Вторая вакцина – это ММР II (тривакцина от кори, паротита и краснухи), производится в соединенных штатах, это также живая вакцина, выращенная на культуре куриных яиц, к ней добавляют антибиотики.
Третья вакцина – приорикс, это также тривакцина импортного производства, производится в Великобритании. Это живая вакцина, приготовленная на курином белке с добавлением антибиотика.
Четвертая вакцина – рувакс, производства Франции, это моновакцина от кори, она приготовлена на курином яйце.
С целью экстренной профилактики
Если высока вероятность распространения кори или имеется вспышка кори в коллективе, необходимо введение вакцины против кори в первые три для с момента контакта с болеющими. Ее проводят детям, не привитым от кори и не переболевшим ею, а также подросткам и взрослым. в исключительных случаях допустимо введение вакцины детям от трех до 12 месяцев.
При угрозе эпидемии возможно также введение одной или двух доз иммуноглобулина противокоревого. Его обычно применяют деткам до годика, больным при иммунодефиците и беременным. Наиболее эффективным он будет до четвертых суток болезни.
Итак, мы поговорили от кори, но есть еще много болезней, которые не менее опасны и мы продолжим о них беседу.
Источник
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой. Вирус кори проникает в организм воздушно-капельным путем. Инкубационный период длится до 2-х недель, иногда до 1 месяца. Катаральный период кори проявляется кашлем, лихорадкой, шейным лимфаденитом. На смену ему приходит период высыпаний с характерным для кори этапным появлением элементов сыпи. Выздоровление начинается спустя 1-2 недели от начала кори. Диагностика кори осуществляется, как правило, на основании клинических данных. Лечение преимущественно симптоматическое, направленно на снижение температуры тела, дезинтоксикацию, повышение сопротивляемости организма.
Общие сведения
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой.
Характеристика возбудителя
Вирус кори РНК-содержащий, относится к роду Morbillivirus. Во внешней среде неустойчив, инактивируется при высушивании, воздействии солнечного света, ультрафиолетового облучения, при нагревании до 50 °С. Вирус способен сохраняться в комнатной температуре 1-2 дня, при охлаждении (температурный оптимум для сохранения жизнеспособности: от -15 до -20 °С) остается активным несколько недель.
Резервуаром и источником инфекции является больной человек. Выделение инфекции начинается в последние 1-2 дня инкубации, весь продромальный период и продолжается на протяжении 4 дней периода высыпаний. В некоторых случаях время контагиозности затягивается до 10 дней с появления экзантемы. Бессимптомного носительства кори не отмечается.
Вирус кори передается по аэрозольному механизму воздушно-капельным путем. Больной выделяет возбудителя в окружающую среду во время кашля, чихания, просто при выдыхании воздуха и разговоре. Мелкодисперсная взвесь разносится с током воздуха по помещению. Ввиду слабой устойчивости вируса контактно-бытовой путь передачи исключается. При заражении корью беременной женщины возможна трансплацентарная передача инфекции.
Люди крайне восприимчивы к кори, после перенесения сохраняется пожизненный напряженный иммунитет. Обычно заболевание возникает в детском возрасте, у взрослых корь встречается редко и протекает заметно тяжелее. Пик заболеваемости приходится на зимне-весенний период, минимальное количество случаев регистрируют в августе-сентябре. Заболеваемость корью значительно снизилась в последнее время ввиду проведения плановой вакцинации населения.
Патогенез кори
Вирус внедряется в организм через слизистую оболочку верхних дыхательных путей, реплицируется в клетках их покровного эпителия и распространяется по организму с током крови, накапливаясь в структурах ретикулоэндотелиальной системы. Вирус кори имеет тропность к покровным тканям (кожа, конъюнктива, слизистые оболочки ротовой полости и дыхательных путей).
В редких случаях возможно поражение вирусом головного мозга с развитием коревого энцефалита. Пораженный вирусом эпителий слизистой респираторной системы иногда подвергается некрозу, открывая доступ для бактериальной инфекции. Имеется мнение, что возбудитель кори способен длительно сохраняться в организме, вызывая медленную инфекцию, приводящую к возникновению системных заболеваний (склеродермии, системной красной волчанки, рассеянного склероза и др.).
Симптомы кори
Инкубационный период кори продолжается 1-2 недели, в случаях введения иммуноглобулина удлиняется до 3-4 недель. Типичное течение кори происходит с последовательной сменой трех стадий: катаральной, высыпаний и реконвалесценции. Катаральный период начинается с подъема температуры и развития признаков общей интоксикации. Лихорадка может достигать крайне высоких цифр, больные жалуются на интенсивную головную боль, бессонницу, озноб, выраженную слабость. У детей симптоматика интоксикации в значительной степени сглажена.
На фоне интоксикационного синдрома в первые же дни появляется сухой кашель, отмечается слизисто-гнойная ринорея, конъюнктивит (сопровождается интенсивным отеком век) с гнойным отделяемым, светобоязнь. У детей выражена гиперемия зева, зернистость задней стенки глотки, лицо одутловатое. У взрослых катаральные признаки слабее выражены, но может иметь место регионарный лимфаденит (поражаются в основном шейные лимфоузлы). Аускультация легких отмечает жесткое дыхание и сухие хрипы. Иногда заболевание сопровождается послаблением кишечной деятельности, диспепсическими симптомами (тошнота, рвота, изжога, отрыжка).
Первая лихорадочная волна обычно составляет 3-5 дней, после чего температура тела снижается. На следующий день вновь происходит подъем температуры и усугубление интоксикации и катаральных явлений, а на слизистой оболочке щек отмечаются пятна Филатова-Коплика-Вельского – специфический клинический признак кори. Пятна располагаются на внутренней поверхности щек напротив малых коренных зубов (иногда переходя на слизистую десен), представляют собой немного приподнятые над поверхностью белые участки, окруженные тонкой полоской гиперемированной слизистой (вид «манной каши»). Как правило, при появлении сыпи эти пятна исчезают, у взрослых могут сохраняться в течение первых дней периода высыпаний. Одновременно или чуть ранее, чем пятна Филатова-Коплика-Вельского, на мягком и, частично, твердом нёбе появляется энантема, представляющая собой красные пятна с булавочную головку неправильной формы. Спустя 1-2 дня они сливаются и перестают выделяться на фоне общей гиперемии слизистой.
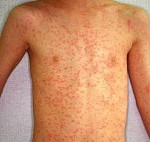
Общая продолжительность катарального периода составляет 3-5 дней у детей и около недели у взрослых. После чего наступает период высыпания. Сыпь при кори первоначально образуется на волосистой части головы и за ушами, распространяется на лицо и шею. Ко второму дню высыпания покрывают туловище и плечи. На третьи сутки сыпь покрывает конечности и начинает бледнеть на лице. Такая последовательность высыпаний характерна для кори, является значимым для дифференциальной диагностики признаком.
Коревая сыпь представляет собой яркую пятнисто-папулезную экзантему, склонную к формированию сливных фигурных групп с промежутками неизмененных кожных покровов. Сыпь у взрослых более выражена, чем у детей, при тяжелом течении может приобретать геморрагический характер. В периоде высыпаний усиливается катаральная симптоматика и усугубляется лихорадка и интоксикация.
Период реконвалесценции наступает спустя 7-10 дней после начала заболевания (у взрослых продолжительность кори больше), клиническая симптоматика стихает, температура тела нормализуется, элементы сыпи регрессируют (аналогично порядку появления), оставляя после себя светло-коричневые участки повышенной пигментации, исчезающие спустя 5-7 дней. На месте пигментации некоторое время остается отрубевидное шелушение (в особенности на лице). В периоде реконвалесценции имеет место снижение иммунных факторов защиты организма.
Митигированная корь представляет собой атипичную клиническую форму инфекции, встречающуюся у пассивно или активно иммунизированных лиц, либо ранее переболевших корью. Отличается более продолжительным инкубационным периодом, слабовыраженной или отсутствующей симптоматикой интоксикации и укороченным периодом катаральных проявлений. Отмечается типичная для кори экзантема, но высыпаниям могут появляться сразу на всех участках тела либо в обратной (восходящей от конечностей к лицу) последовательности. Часто не выявляются пятна Филатова-Коплика-Вельского.
Еще одной атипичной формой является абортивная корь – начало ее такое же, как и в обычных случаях, но спустя 1-2 дня симптоматика стихает, сыпь распространяется на лице и туловище, после чего регрессирует. Лихорадка при абортивной форме обычно имеет место только в первый день высыпаний. Иногда с помощью серологических методик выявляются субклинические формы кори.
Осложнения кори
Корь чаще всего осложняется вторичной бактериальной пневмонией. У детей раннего возраста возникающие воспаления гортани (ларингит) и бронхов (бронхит) иногда приводят к развитию ложного крупа, угрожающего асфиксией. Иногда отмечаются стоматиты.
У взрослых корь может способствовать развитию менингитов и менингоэнцефалитов, а также полиневритов. Редкое, но довольно опасное осложнение – коревой энцефалит. В настоящее время имеет место теория развития аутоиммунных заболеваний, согласно которой, вирус кори может принимать участие в патогенезе этих состояний.
Диагностика кори
Диагностирование кори успешно осуществляется на основании клинических проявлений. Общий анализ крови показывает характерную для вирусной инфекции картину: лимфоцитоз на фоне умеренной лейкопении (либо концентрация клеток белой крови остается в пределах нормы), плазмоцитоз, повышенная СОЭ. У взрослых могут отмечать пониженную концентрацию нейтрофилов и лимфоцитов и отсутствие эозинофилов.
Результаты специфических бактериологических и серологических исследований (редко применимых в клинической практике) носят ретроспективный характер. При подозрении на развитие пневмонии требуется рентгенография легких. При развитии неврологических осложнений пациенту с корью показана консультация невролога, реоэнцефалография, ЭЭГ головного мозга. Для диагностики менингита может быть показана люмбальная пункция.
Лечение кори
Корь лечат амбулаторно, госпитализируют больных с тяжелым осложненным течением, либо по эпидемиологическим показаниям. Постельный режим назначается на весь лихорадочный период. Достаточно эффективной этиотропной терапии в настоящее время не разработано, лечение заключается в облегчении симптоматики и предупреждении осложнений. В качестве меры, снижающей токсикоз, рекомендуют обильное питье. Интенсивные дезинтоксикационные мероприятия производятся в случаях крайне тяжелого течения.
Больным необходимо соблюдать гигиену рта и глаз, избегать яркого света. В качестве патогенетической и симптоматической терапии назначают антигистаминные, жаропонижающие средства, витамины и адаптогены. В ранние сроки заболевания заметно улучшает течение прием интерферона. В случае угрозы возникновения вторичной инфекции, назначают антибиотики широкого спектра действия. Коревый энцефалит требует назначения высоких доз преднизолона и других мер интенсивной терапии.
Прогноз и профилактика кори
Неосложненно протекающая корь обычно заканчивается полным выздоровлением, косметических дефектов после высыпаний не остается. Неблагоприятным прогноз может стать в случае возникновения коревого энцефалита.
Специфическая профилактика кори заключается в плановой вакцинации населения ЖКВ (живой коревой вакциной). Первую вакцинацию против кори производят детям в 12-15 месяцев, ревакцинация осуществляется в 6 лет. Изоляция больных продолжается до 10 дней, ограничение контакта с не привитыми и не болевшими детьми – до 21 дня с начала заболевания.
Источник
