Вирус краснухи и вич

Краснуха или ВИЧ-инфекция?
В. В. Покровский
Российский научно-методический центр по профилактике и борьбе со СПИДом, Москва
Врачам хорошо известно, что клинические проявления заражения вирусом иммунодефицита человека (ВИЧ) развиваются через много лет после заражения. Менее известно, что через 2-6 недель после заражения ВИЧ развивается острая ВИЧ-инфекция, клинические проявления которой отмечаются у 70% заразившихся и длятся в большинстве случаев 1-2 недели, а иногда и дольше месяца. Наиболее типичными проявлениями являются увеличение лимфоузлов, лихорадка и сыпь (возможны проявления менингита и менингоэнцефалита). Чем тяжелее протекает острая ВИЧ-инфекция, тем вероятнее быстрое развитие у больного СПИДа.
Сыпь отмечается примерно в половине случаев, носит пятнисто-папулезный, а иногда мелкоточечный характер и чрезвычайно напоминает краснушную, в связи с чем острую ВИЧ-инфекцию с высыпаниями даже называли одно время “краснухоподобным синдромом”.
В России отмечено уже более 10000 случаев ВИЧ-инфекции, истинное число зараженных оценивается в 50000. Не менее, чем у половины из этих лиц были клинические проявления острой ВИЧ-инфекции, но практические врачи пока еще крайне редко ее диагностируют (нам известно лишь около 10 таких случаев). По мере развития эпидемии ВИЧ-инфекции число случаев острой ВИЧ-инфекции будет увеличиваться и врачам необходимо научиться ее выявлять.
В подавляющем большинстве случаев острая ВИЧ-инфекция не диагностируется по той причине, что ее принимают за мононуклеоз, аденовирусную инфекцию, респираторное заболевание, фарингит, а в случаях сыпи – за краснуху или аллергическую реакцию. В настоящее время во всех случаях подозрения на краснуху у взрослых ее следует дифференцировать и с ВИЧ-инфекцией. В возрасте 2-14 лет, более всего “предпочитаемом” краснухой, острая ВИЧ-инфекция встречается крайне редко, преимущественно при внутрибольничном заражении.
Некоторую помощь может оказать сбор анамнеза. Подозрение на ВИЧ-инфекцию должно возникать в тех случаях “краснухи”, когда больной сообщает, что он уже перенес ее раньше или был вакцинирован. Внутривенное введение наркотиков, гомосексуализм, большое количество половых партнеров являются эпидемиологическими маркерами заражения ВИЧ. Иногда удается установить недавний (1-2 месяца) половой контакт с ВИЧ-инфицированным лицом или представителем групп высокого риска заражения.
В клинике краснухи и ВИЧ-инфекции также можно наблюдать заметные различия. При острой ВИЧ-инфекции обнаруживается увеличение лимфоузлов всех групп без преимущественного поражения заднешейных и затылочных, как при краснухе. Более часты жалобы на боли в горле (фарингит), нередок понос. Сыпь при ВИЧ-инфекции локализуется преимущественно на голове и туловище, нередко на ладонях и стопах, чего не бывает при краснухе. В отличие от энантемы в виде красных пятнышек и геморрагий, наблюдаемых при краснухе, для ВИЧ-инфекции типично обнаружение на слизистых рта, глотки, пищевода, а так же и на половых органах мелких изъязвлений, которые некоторые иностранные авторы считают чуть ли не специфическим проявлением острой ВИЧ-инфекции. Подозрительным на ВИЧ-инфекцию является иногда слишком длительное течение “краснухи”.
Обследование пациента с острой клиникой ВИЧ-инфекции на антитела к ВИЧ как правило не выявляет у него положительной реакции или дает сомнительные результаты. Это связано с тем, что клиника острой ВИЧ-инфекции является проявлением диссеминации ВИЧ, только после которой и начинается образование антител. По этой причине во всех случаях выявления “краснухи” у взрослых мы рекомендуем не только провести обследование на антитела к ВИЧ, но и повторить его через месяц после начала заболевания. Ранняя диагностика ВИЧ-инфекции является важным противоэпидемическим мероприятием. Повышенная настороженность медиков относительно подозрительной “краснухи” может оказать существенную помощь в борьбе с этим опасным заболеванием. Назначение противоретровирусной терапии в ранней стадии ВИЧ-инфекции значительно отдаляет сроки развития СПИДа.
Источник
Краснуха или ВИЧ-инфекция?
В. В. Покровский
Российский научно-методический центр по профилактике и борьбе со СПИДом, Москва
Врачам хорошо известно, что клинические проявления заражения вирусом иммунодефицита человека (ВИЧ) развиваются через много лет после заражения. Менее известно, что через 2-6 недель после заражения ВИЧ развивается острая ВИЧ-инфекция, клинические проявления которой отмечаются у 70% заразившихся и длятся в большинстве случаев 1-2 недели, а иногда и дольше месяца. Наиболее типичными проявлениями являются увеличение лимфоузлов, лихорадка и сыпь (возможны проявления менингита и менингоэнцефалита). Чем тяжелее протекает острая ВИЧ-инфекция, тем вероятнее быстрое развитие у больного СПИДа.
Сыпь отмечается примерно в половине случаев, носит пятнисто-папулезный, а иногда мелкоточечный характер и чрезвычайно напоминает краснушную, в связи с чем острую ВИЧ-инфекцию с высыпаниями даже называли одно время “краснухоподобным синдромом”.
В России отмечено уже более 10000 случаев ВИЧ-инфекции, истинное число зараженных оценивается в 50000. Не менее, чем у половины из этих лиц были клинические проявления острой ВИЧ-инфекции, но практические врачи пока еще крайне редко ее диагностируют (нам известно лишь около 10 таких случаев). По мере развития эпидемии ВИЧ-инфекции число случаев острой ВИЧ-инфекции будет увеличиваться и врачам необходимо научиться ее выявлять.
В подавляющем большинстве случаев острая ВИЧ-инфекция не диагностируется по той причине, что ее принимают за мононуклеоз, аденовирусную инфекцию, респираторное заболевание, фарингит, а в случаях сыпи – за краснуху или аллергическую реакцию. В настоящее время во всех случаях подозрения на краснуху у взрослых ее следует дифференцировать и с ВИЧ-инфекцией. В возрасте 2-14 лет, более всего “предпочитаемом” краснухой, острая ВИЧ-инфекция встречается крайне редко, преимущественно при внутрибольничном заражении.
Некоторую помощь может оказать сбор анамнеза. Подозрение на ВИЧ-инфекцию должно возникать в тех случаях “краснухи”, когда больной сообщает, что он уже перенес ее раньше или был вакцинирован. Внутривенное введение наркотиков, гомосексуализм, большое количество половых партнеров являются эпидемиологическими маркерами заражения ВИЧ. Иногда удается установить недавний (1-2 месяца) половой контакт с ВИЧ-инфицированным лицом или представителем групп высокого риска заражения.
В клинике краснухи и ВИЧ-инфекции также можно наблюдать заметные различия. При острой ВИЧ-инфекции обнаруживается увеличение лимфоузлов всех групп без преимущественного поражения заднешейных и затылочных, как при краснухе. Более часты жалобы на боли в горле (фарингит), нередок понос. Сыпь при ВИЧ-инфекции локализуется преимущественно на голове и туловище, нередко на ладонях и стопах, чего не бывает при краснухе. В отличие от энантемы в виде красных пятнышек и геморрагий, наблюдаемых при краснухе, для ВИЧ-инфекции типично обнаружение на слизистых рта, глотки, пищевода, а так же и на половых органах мелких изъязвлений, которые некоторые иностранные авторы считают чуть ли не специфическим проявлением острой ВИЧ-инфекции. Подозрительным на ВИЧ-инфекцию является иногда слишком длительное течение “краснухи”.
Обследование пациента с острой клиникой ВИЧ-инфекции на антитела к ВИЧ как правило не выявляет у него положительной реакции или дает сомнительные результаты. Это связано с тем, что клиника острой ВИЧ-инфекции является проявлением диссеминации ВИЧ, только после которой и начинается образование антител. По этой причине во всех случаях выявления “краснухи” у взрослых мы рекомендуем не только провести обследование на антитела к ВИЧ, но и повторить его через месяц после начала заболевания.
Ранняя диагностика ВИЧ-инфекции является важным противоэпидемическим мероприятием. Повышенная настороженность медиков относительно подозрительной “краснухи” может оказать существенную помощь в борьбе с этим опасным заболеванием. Назначение противоретровирусной терапии в ранней стадии ВИЧ-инфекции значительно отдаляет сроки развития СПИДа.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Краснуха: причины появления, симптомы, диагностика и способы лечения.
Определение
Краснуха – острое инфекционное заболевание, передающееся воздушно-капельным путем. Местом внедрения (входными воротами) вируса краснухи (Rubella virus) является слизистая оболочка верхних дыхательных путей. Человек – единственный известный носитель этого вируса.
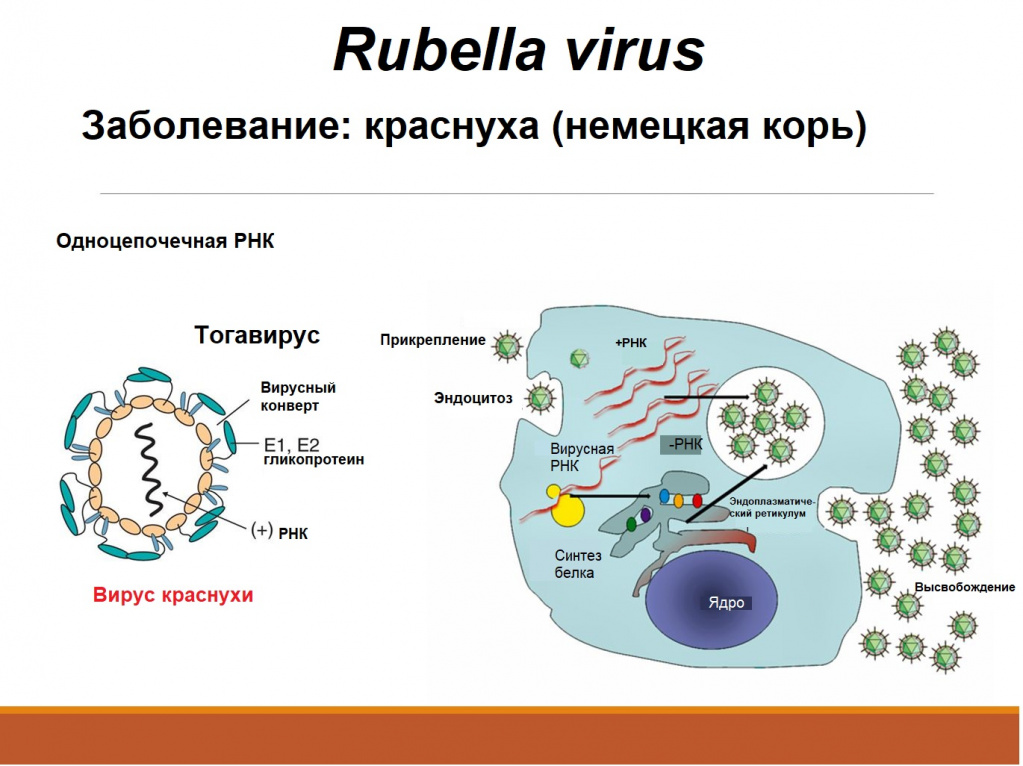
У детей болезнь протекает, как правило, легко, с симптомами, включающими сыпь, повышенную температуру (<39°C), рвоту и легкий конъюнктивит. Сыпь, которая появляется в 50-80% случаев, обычно сначала выступает на лице и шее, затем опускается ниже по телу и длится 1-3 дня. Опухшие лимфатические узлы за ушами и на шее являются наиболее характерным клиническим признаком. У инфицированных взрослых людей, чаще у женщин, может развиться артрит с болями в суставах, который длится обычно 3-10 дней.
Причины появления краснухи
Источником инфекции могут быть больные, у которых краснуха протекает в острой форме, а также те, у кого заболевание проходит в стертой и атипичной форме. У 30-50% инфицированных детей краснуха протекает бессимптомно. Восприимчивость к краснухе всеобщая, но считается наиболее высокой у детей в возрасте от 3 до 4 лет. Для возникновения заболевания однократного контакта с больным недостаточно – к заражению приводит длительный и тесный контакт. Инфекция не передается через предметы и третьих лиц вследствие малой устойчивости вируса во внешней среде.
Классификация заболевания
Кодирование по МКБ-10
В 06. Краснуха (немецкая корь).
В 06.0. Краснуха с неврологическими осложнениями:
- энцефалит (G05.1),
- менингит (G02.0),
- менингоэнцефалит (G05.1).
В 06.8. Краснуха с другими осложнениями:
- артрит (M01.4),
- пневмония (J17.1).
В 06.9. Краснуха без осложнений
Клиническая классификация краснухи:
По типу:
- типичная;
- атипичная:
- с изолированным синдромом экзантемы,
- с изолированным синдромом лимфоаденопатии,
- стертая,
- бессимптомная.
По тяжести:
- легкой степени тяжести,
- средней степени тяжести,
- тяжелая.
По течению:
- гладкое;
- негладкое:
- с осложнениями,
- с наслоением вторичной инфекции,
- с обострением хронических заболеваний.
Симптомы краснухи
Интоксикационный синдром: недомогание, небольшая слабость, умеренная головная боль, иногда боль в мышцах и суставах. Температура субфебрильная или нормальная, иногда повышается до фебрильных значений, держится 1-3 дня.
Синдром поражения респираторного тракта (катаральный синдром) выражен слабо. Отмечается незначительная гиперемия зева, конъюнктивит, сыпь в виде мелких бледно-розовых пятнышек на мягком небе (пятна Форхгеймера). Иногда отмечается гиперемия, зернистость слизистой ротовой полости, точечные кровоизлияния на язычке и мягком небе. Ринит, сухой кашель обычно наблюдаются у детей старшего возраста.
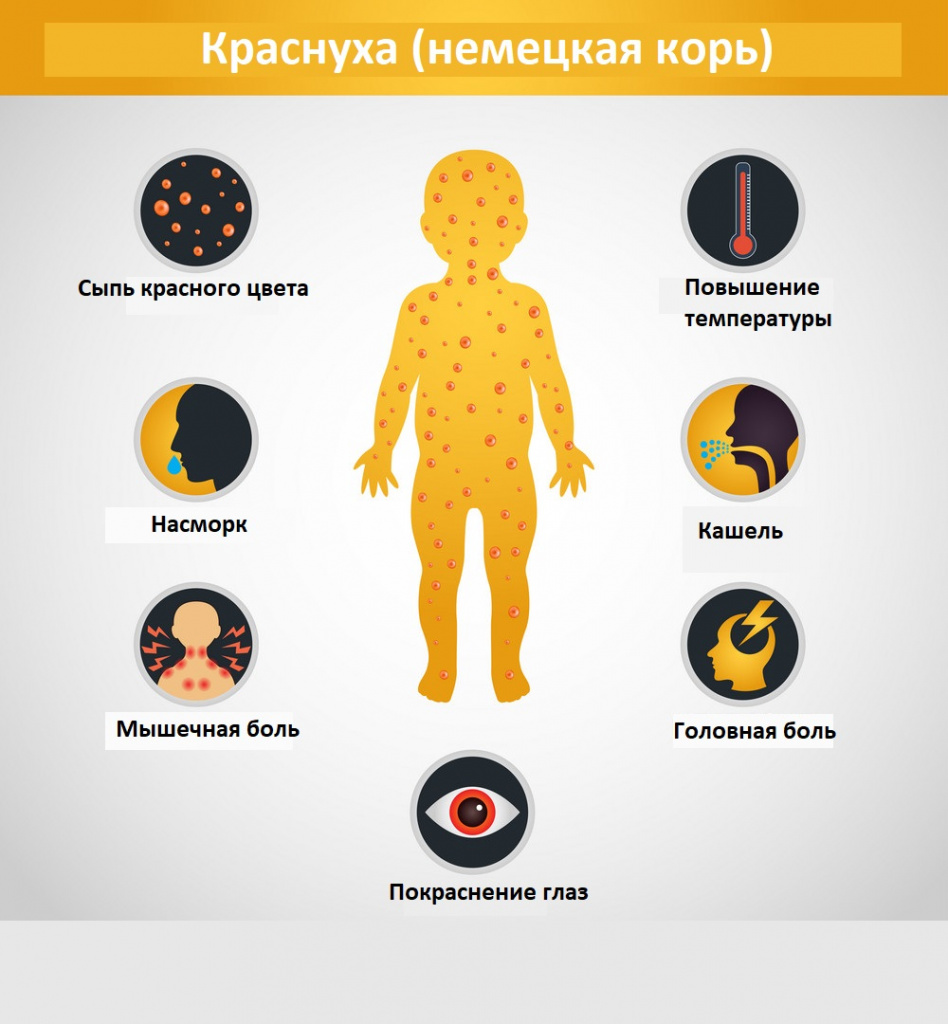 Синдром лимфоаденопатии развивается за 1-3 дня до появления сыпи и катаральных симптомов и исчезает через несколько дней после угасания сыпи. Характеризуется увеличением и болезненностью затылочных и заднешейных лимфатических узлов, возможна генерализованная лимфоаденопатия.
Синдром лимфоаденопатии развивается за 1-3 дня до появления сыпи и катаральных симптомов и исчезает через несколько дней после угасания сыпи. Характеризуется увеличением и болезненностью затылочных и заднешейных лимфатических узлов, возможна генерализованная лимфоаденопатия.
Синдром экзантемы относится к числу постоянных признаков краснухи. Сыпь сначала появляется на лице, за ушами, на волосистой поверхности головы, в течение суток распространяется с лица на туловище и на конечности. Ввиду быстрого распространения экзантемы создается впечатление одномоментности высыпания. Сыпь более выражена на разгибательных поверхностях конечностей, на спине, пояснице, ягодицах. У 75% больных сыпь мелкопятнистая (диаметром 5-7 мм), в отдельных случаях (у 5% пациентов) она может быть крупнопятнистой (диаметром 10 мм и более), реже – пятнистопапулезной. На ладонях и подошвах экзантема отсутствует.
Диагностика краснухи
Диагностика краснухи производится путем сбора анамнеза, клинического осмотра, лабораторных и специальных методов обследования и направлена на определение нозологии и клинической формы, тяжести состояния, выявление осложнений и показаний к лечению.
Клинический анализ крови в остром периоде болезни необходимо проводить всем пациентам для определения уровня лейкоцитов, числа плазматических клеток, тромбоцитов, СОЭ.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
Серологический метод (ИФА) назначают пациентам с клиническими симптомами краснухи для подтверждения диагноза. Исследование крови проводят с целью выявления специфических антител, относящихся к иммуноглобулинам класса M (IgM) и класса G (IgG). Исследование группы репродуктивно значимых инфекций проводят беременным женщинам для выявления предрасположенности к заболеванию, при этом положительная реакция возможна только в случае ранее перенесенного заболевания.
Anti-Rubella-IgM (Антитела класса IgM к вирусу краснухи)
Антитела класса IgМ к вирусу краснухи.
Определение IgM антител к вирусу краснухи используют в целях диагностики первичной инфекции вирусом краснухи (Rubella). Они могут быть обнаружены уже через 1 – 3 дня после появления клинических симптомов, и в большинстве случаев их концентрация быстро снижае…
765 руб
Anti-Rubella-IgG (Антитела класса IgG к вирусу краснухи)
Индикатор наличия иммунитета к вирусу краснухи.
Антитела класса IgG к вирусу краснухи начинают вырабатываться через 3 – 4 недели с момента инфицирования и выявляются после окончания острого заболевания пожизненно, обеспечивая защиту от повторной инфекции. Выявление аnti-Rubella-IgG в концентр…
595 руб
Авидность IgG-антител к вирусу краснухи (Avidity anti-Rubella IgG)
Краснуха (Rubella) входит в группу репродуктивно значимых инфекций, обозначаемых как TORCH-комплекс (название образовано начальными буквами в латинских наименованиях – Toxoplasma, Rubella, Cytomegalovirus, Herpes); первичное инфицирование данными возбудителями, либо обострение уже имеющей…
890 руб
Вирусологическое исследование направлено на раннее выявление вируса краснухи в организме человека (первые 72 часа после появления сыпи). Исследование проводится из любых смывов – крови, слюны, мочи и др. Применяется в отдельных случаях как специальное исследование.
Молекулярно-биологический метод – полимеразная цепная реакция (ПЦР) применяется в целях определения генотипа возбудителя краснухи, мониторинга персистенции вируса у детей с синдромом врожденной краснухи, в качестве дополнительного метода исследования у беременных женщин.
Вирус краснухи, определение РНК (Rubella virus, RNA) в сыворотке крови
Определение РНК вируса краснухи (Rubella virus) в сыворотке крови методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Краснуха, широко распространенное острое инфекционное заболевание, характеризующееся кожной сыпью и увеличением лимфатических узло…
730 руб
Окончательный диагноз выставляется с учетом всех проведенных исследований и указанием следующих данных:
- эпидемиологических (контакт с больным краснухой в пределах инкубационного периода, наличие вакцинации),
- клинических (увеличение периферических лимфатических узлов, наличие сыпи, ее характер и локализация, выраженность интоксикации и лихорадки, синдром поражения респираторного тракта),
- лабораторных (лейкопения, тромбоцитопения, СОЭ; выявление антител к вирусу краснухи классов IgM, IgG или низкоавидных IgG, выделение вируса в различных биологических жидкостях).
К каким врачам обращаться
При первых симптомах краснухи следует обратиться к врачу общей практики (семейному врачу) или
терапевту
. Детей осматривает
врач-педиатр
. Специализированная медицинская помощь, в том числе в условиях стационара, оказывается врачами-инфекционистами и другими специалистами и включает профилактику, диагностику, лечение заболеваний и состояний, требующих использования специальных методов и сложных медицинских технологий, а также медицинскую реабилитацию.
Лечение краснухи
Принципы лечения больных краснухой предусматривают решение следующих задач:
- предупреждение развития осложнений со стороны органов и систем;
- предупреждение формирования остаточных явлений.
Больному требуется постельный режим и изоляция в течение всего острого периода. Лечение больных с диагнозом «краснуха» легкой и средней степени тяжести осуществляется в амбулаторных условиях, при тяжелом течении заболевания – в условиях стационара. Госпитализация также показана при наличии факторов риска, к которым относятся ранний возраст ребенка; пороки развития сердца, органов слуха и зрения; энцефалопатия; иммунодефицитные состояния. Показаниями для госпитализации в отделение реанимации и интенсивной терапии являются тяжелые формы краснухи с выраженными неврологическими нарушениями, дыхательной и сердечно-сосудистой недостаточностью.
Выбор методов лечения краснухи зависит от клинической картины, симптомов, и может включать назначение лекарственных препаратов и немедикаментозных методов терапии. При неосложненном течении заболевания применяется симптоматическая терапия.
Методы медикаментозного лечения:
- средства этиотропной терапии (препараты рекомбинантного интерферона);
- патогенетическая терапия;
- средства симптоматической терапии, в том числе, антибиотики;
- средства иммунотерапии и иммунокоррекции.
Методы немедикаментозного лечения:
- физические методы снижения температуры (обтирание, прикладывание льда, прохладная клизма, обильное питье, жаропонижающие средства;
- витаминные комплексы;
- санация ротоглотки;
- проветривание помещения;
- гигиенические мероприятия.
Осложнения
Осложнения после краснухе возникают редко. К ним относят артриты, которые чаще развиваются у взрослых (30% – у мужчин, 5-6% – у женщин). Припухлость и болезненность суставов появляются через 1-2 дня после угасания сыпи и исчезают в течение 1-2 недель без остаточных явлений. Обычно поражаются мелкие суставы кистей рук, реже – коленные и локтевые.
Краснушный энцефалит характеризуется выраженной неврологической симптоматикой. Больные отмечают усиление головной боли, ухудшение общего самочувствия, в дальнейшем могут возникать судороги, коматозное состояние. Возможно развитие менингоэнцефалита, энцефаломиелита. Крайне редко отмечается развитие невритов, полиневритов, пневмоний, синуситов, отитов, нефритов, тромбоцитопенической пурпуры, поражения поджелудочной железы с развитием сахарного диабета 1-го типа.
Изредка краснуха осложняется геморрагическим синдромом – кровоизлияниями в кожу и слизистые оболочки, гематурией, носовыми, кишечными кровотечениями.
Инфицирование женщины в период беременности, особенно в первом триместре, может привести к выкидышу, гибели плода, мертворождению или врожденным порокам развития у младенца, известным как синдром врожденной краснухи (СВК).
Профилактика краснухи
Применение вакцины против краснухи обеспечивает более 95% длительного иммунитета, схожего с иммунитетом, вырабатываемым в результате естественного инфицирования. Вакцины против краснухи имеют либо моновалентную форму (вакцина, направленная только на один патоген), либо комбинированную с другими вакцинами, такими как вакцины против кори (КК), кори и свинки (КСК) или кори, свинки и ветряной оспы (КСКВ). Для иммунизации применяются медицинские иммунобиологические препараты, зарегистрированные и разрешенные к применению на территории Российской Федерации в установленном законодательством порядке согласно инструкциям по их применению. Иммунизация против краснухи проводится в рамках национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям.
Неблагоприятные реакции на вакцинацию обычно бывают легкими и включают боль и покраснение в месте инъекции, незначительное повышение температуры, сыпь и мышечные боли.
Каждый случай краснухи подлежит регистрации и учету в «Журнале учета инфекционных заболеваний» по месту их выявления в медицинских и иных организациях (детских, подростковых, оздоровительных и др.), а также территориальными органами, осуществляющими государственный санитарно-эпидемиологический надзор. Профилактические мероприятия направлены на раннюю и активную диагностику, лечение, изоляцию больных.
Источники:
- Постановление Главного государственного врача РФ «Об утверждении Программы «Профилактика кори и краснухи в период верификации их элиминации в Российской Федерации (2013-2015 гг.)» и плана ее реализации». Зарегистрировано в Минюсте РФ 30 августа 2013 г. № 29831.
- Санитарно-эпидемиологические правила «Профилактика кори, краснухи и эпидемического паротита» СП 3.1.2952-11. Зарегистрировано в Минюсте РФ 24 ноября 2011 г. № 22379.
- Руководство по эпидемиологическому надзору за корью, краснухой и синдромом врожденной краснухи в Европейском регионе ВОЗ. Обновленное издание, декабрь 2012 г.
- Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным краснухой. ФГБУ НИИДИ ФМБА России. 2015.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Дерматиты
Дерматиты: причины появления, симптомы, диагностика и способы лечения.
Герпес
Герпес: причины появления, симптомы, диагностика и способы лечения.
Корь
Корь – острое вирусное заболевание, сопровождающееся появлением характерной сыпи на коже и слизистой оболочке полости рта, поражением верхних дыхательных путей и глаз. Болезнь является строгим антропонозом (у животных не развивается).
Источник
