Вирус кори имеет клеточное строение
Оглавление темы “Вирус кори. PC-вирус. Коронавирусы. Аденовирусы.”:
1. Корь. Вирус кори. Свойства вируса кори. Эпидемиология кори. Антигены вируса кори.
2. Патогенез кори. Клиника кори. Признаки кори. Сыпь при кори. Пятна Бельского-Филатова-Коплика.
3. Диагностика кори. Лечение кори. Профилактика кори.
4. Респираторно-синцитиальный вирус. PC-вирус. Свойства РС-вируса. Эпидемиология респираторно-синцитиального вируса.
5. Антигены респираторно-синцитиального вируса. Патогенез, клиника поражений респираторно-синцитиального вируса.
6. Диагностика рс-вируса. Лечение поражений рс-вируса.
7. Коронавирусы. Респираторные коронавирусы. Эпидемиология коронавирусных инфекций.
8. Антигены коронавирусов. Патогенез, клиника поражений коронавирусов. Диагностика, лечение коронавирусов.
9. Аденовирусы. Респираторные аденовирусы. Эпидемиология поражений аденовирусов. Распространенность аденовирусов.
10. Антигены аденовирусов. Патогенез поражений аденовирусов. Клиника, диагностика, лечение и профилактика аденовирусных инфекций.
Корь. Вирус кори. Свойства вируса кори. Эпидемиология кори. Антигены вируса кори.
Корь — острая инфекция, проявляющаяся интоксикацией, катаральными явлениями, своеобразной энантемой и папулёзно-пятнистой сыпью.
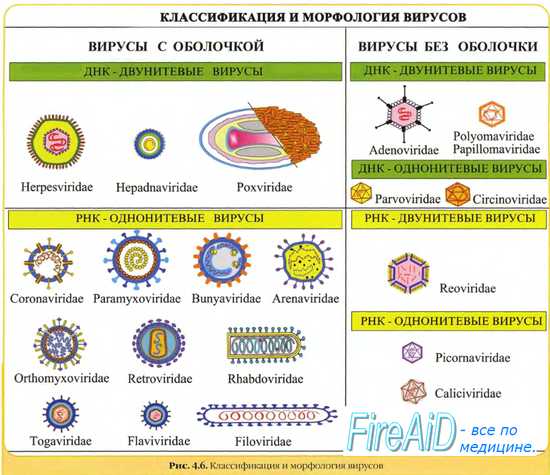
Вирус кори — типовой вид рода Morbillivirus [от лат. mоrbilli, корь]. В его состав также включены патогенные для человека вирусы под острого склерозирующего панэнцефалита и рассеянного склероза.
Впервые вирус кори выделили Д. Эндерс и Т. Пиблз (1954). Вирус кори имеет сферическую форму, диаметр— 150-250 нм. Геном вируса кори образован несегментированной однонитевой молекулой -РНК.
С ней ассоциированы нуклеокапсидный белок NP и полимеразные белки Р и L, образующие нуклеокапсид со спиральным типом симметрии вируса кори. Снаружи он окружён матриксным М-белком.
Оболочка вируса кори образована двойным слоем липидов, включающим гликопротеипы Н (гемагглютинин) и F (белок слияния). В культуре клеток вирус кори даёт характерный цитопатический эффект с образованием гигантских клеток и/или синцитиев, либо образует зернистые тельца включений в цитоплазме и ядре.
Эпидемиология кори
Корь распространена повсеместно, а в некоторых странах она эндемична. Резервуар кори — больной человек.
Возбудитель кори передаётся воздушно-капельным путём. Наибольшую эпидемическую опасность больной представляет в продромальный период и период кожных высыпаний. Вирус кори нестоек во внешней среде, чувствителен к инсоляции, высоким температурам и быстро разрушается под действием дезинфектантов и детергентов.
Антигенная структура вируса кори
Основные антигены вируса кори — гемагглютинин, белок F и нуклеокапсидный белок NP. AT к гемагглютинину и F-протеину проявляют цитотоксическое действие, направленное против инфицированных клеток.
Вирус кори имеет общие антигенные детерминанты с прочими морбилливирусами. Антигенная структура вируса кори стабильная. Все известные штаммы принадлежат к одному серологическому варианту.
– Также рекомендуем “Патогенез кори. Клиника кори. Признаки кори. Сыпь при кори. Пятна Бельского-Филатова-Коплика.”
Источник
Корь является острым вирусным заболеванием, для которого присущи поэтапное высыпание пятнисто-папулезной сыпи, двухволновая лихорадка, симптомы острого респираторного заболевания, интоксикации и конъюнктивит. Вирус кори паразитирует только в организме человека, куда попадает воздушно-капельным путем.
В настоящее время заболеванию более всего подвержены дети дошкольного возраста и школьники. После перенесенного заболевания развивается пожизненный иммунитет.
Корь известна человечеству с древних времен. Впервые болезнь описал английский врач Сиденгам в XVII веке. В 1954 году J. Enders и Т. Peebles был выделен вирус кори, что явилось в дальнейшем основой для создания коревых вакцин, благодаря применению которых существенно снизились заболеваемость, смертность и летальность. Проблемой сегодняшнего дня является рост числа случаев заболеваемости среди привитых и людей старших возрастных групп, что связано с угасанием иммунитета спустя 10 — 15 лет после вакцинации.
Рис. 1. На фото корь у ребенка.
Вирус кори
Вирус кори (Measles virus) в организм больного человека проникает через клетки слизистых оболочек полости рта, глотки, дыхательных путей. Их огромное число содержится в слюне, слизи, мокроте. На определенных этапах развития заболевания возбудители циркулируют в крови больных.
Вирус кори принадлежит к роду Morbillivirus (от лат. mоrbilli, корь), семейству Paramyxoviridae (парамиксовирусов). К роду Morbillivirus принадлежат так же вирусы подострого склерозирующего энцефалита и рассеянного склероза.
Рис. 2. На фото вирус кори (вид в электронном микроскопе).
- Вирус кори имеет сферическую форму. Его диаметр составляет 120 — 200 нм.
- Геном вируса представлен однонитевой РНК. Нуклеокапсид имеет спиралевидный вид. Снаружи он окружен матриксным белком (М-белок).
- Оболочка вируса представляет собой двойной слой липидов, в состав которых входит гемагглютинин (гликопротеид Н) и белок слияния (гликопротеид F).
- Вирионы, сливаясь с клетками-мишенями, проникают в их цитоплазму, где происходит воспроизведение (репликация) и сборка новых вирусных частиц. Выход вирионов из клетки происходит путем почкования.
- Парамиксовирусы обладают способностью, связываясь посредством V белка с mda5 иммунного рецептора, ограничивать иммунный ответ инфицированной клетки.
- В цитоплазме клеток-мишеней вирус существует в форме гигантских клеток (синцитиев), либо в форме зернистых телец (включений), которые локализуются как в цитоплазме, так и в ядре клеток.
Рис. 3. На фото видим, как вирусные частицы отпочковываются от поверхности инфицированной клетки (розовый и желтые цвета). Нуклеокапсид (синий цвет) окружается липопротеиновой оболочкой (красный цвет).
к содержанию ↑
Антигенная структура
Вирусы кори содержат антигены — вещества, на которые в организме больного вырабатываются антитела. Основными антигенами являются:
- гликопротеин Н,
- гликопротеин F,
- нуклеокапсидный белок NP.
Рис. 4. Схема строения вируса кори.
Возбудители весьма чувствительны к факторам внешней среды — солнечному свету, высокой температуре окружающей среды, дезинфицирующим и моющим средствам. Они быстро погибают при кипячении. При комнатной температуре живут только несколько часов.
Рис. 5. На фото вирусная частица («вирион»).
Рис. 6. На фото вирус кори (негативное изображение).
к содержанию ↑
Эпидемиология кори
Корь входит в группу самых заразных заболеваний в мире. Даже кратковременный контакт с источником инфекции приводит к заболеванию. Болезнь распространена почти во всех странах мира, но самый высокий уровень заболеваемости регистрируется в странах Африки.
Эпидемии кори повторяются с периодичностью в 2 — 4 года, что связано с ростом накопления восприимчивого контингента. Пик заболеваемости приходится на последние месяцы зимы и начало весны. После кори в организме развивается стойкий пожизненный иммунитет. Повторные случаи заболевания встречаются редко.
Уровень защищенности от кори — главный регулятор эпидемического процесса. Однако сегодня массовая вакцинопрофилактика пока еще не в силах обеспечить победу над этим заболеванием.
Рис. 7. На фото корь у ребенка.
Источник инфекции
Больной корью является единственным источником инфекции. Выделение возбудителей начинается с последних дней инкубационного периода и продолжается вплоть до 4-го дня периода высыпания.
Пути распространения инфекции
Вирусы кори передаются от больного человека воздушно-капельным путем. Мельчайшие капельки слизи, содержащие огромное количество коревых вирусов, при кашле, разговоре и чихании распространяются на значительное расстояние. Передача возбудителей через предметы быта малозначима из-за слабой устойчивости возбудителей во внешней среде.
Рис. 8. При чихании во внешнюю среду выходит около 40 тыс. капелек слизи со скоростью 45 м/сек. При кашле мельчайшие капли мокроты распространяются на расстояние до 9 метров.
Восприимчивый контингент
Корью болеют люди всех возрастов, ранее не вакцинированные и не болевшие в прошлом. Заболевание является высокозаразным. Из 100 человек, контактирующих с больным, заболевает 95 — 96 человек. Максимум случаев заболевания приходится на лиц дошкольного и школьного возрастов. В первые месяцы жизни (до 9-и месяцев) дети находятся под защитой пассивного иммунитета, который передается от матери через плаценту и грудное молоко. После заболевания развивается пожизненный иммунитет.
Статьи раздела “Корь”
Самое популярное
ПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Источник
Корь (Morbilli) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
Царство — вирусы
Подцарство — РНК-содержащие
Семейство — Paramyxoviridae
Род — Morbillivirus
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
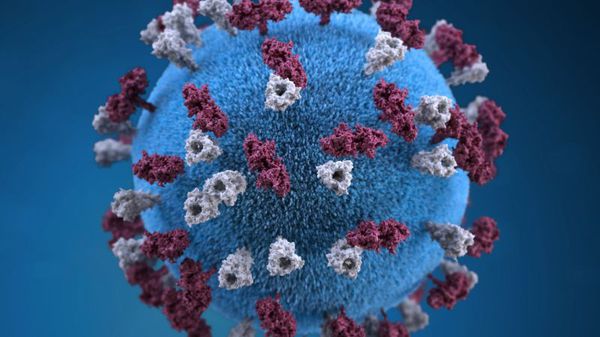
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде – чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости).[2][5]
Эпидемиология
Антропоноз. Источник заболевания – исключительно заражённый человек, также с атипичной формой заболевания. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Привитая (переболевшая) и имеющая иммунитет мать передаёт его своему ребёнку (до 3-х месяцев), то есть у таких детей имеется врожденный иммунитет, который постепенно снижается и к 10 месяцам исчезает – дети становятся восприимчивыми к заболеванию. Болеют преимущественно дети (переносящие заболевание относительно благоприятно), однако в последнее время всё чаще поступают сообщения о развитии кори у взрослых, у которых заболевание протекает крайне тяжело (причины — массовый отказ от профилактических прививок).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори.[1][3]
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
Синдромы кори:
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
Характерные жалобы больных: нарастающие слабость, вялость, снижение аппетита, нарушения сна, «песок в глазах», отёчность нижних век, иногда насморк, повышенная температура тела (до 39°С). Далее присоединяется першение в горле, появляется сухой кашель, одышка, могут быть боли в животе, диарея (наслоение вторичной флоры), появляется сыпь (с её появлением усиливаются синдромы общей инфекционной интоксикации и поражения респираторного тракта).
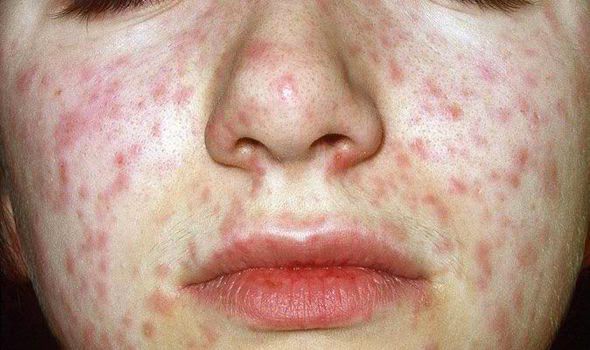
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
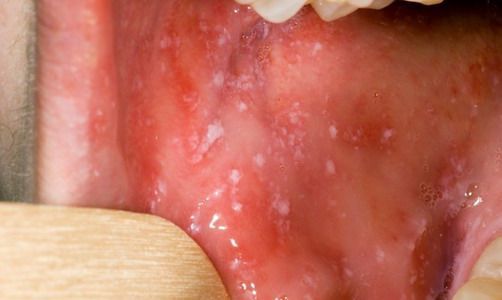
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита – СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4][5]
Дифференциальный диагноз
| признаки | корь | краснуха | псевдотуберкулёз | аллергическая сыпь |
|---|---|---|---|---|
| инк. период | 9-11 дней | 11-24 дня | 3-18 дней | до суток |
| эпидемиологические предпосылки | контакт с больным | контакт с больным | употребление сырых овощей | контакт с аллергеном |
| воспалительные изменения ВДП | выражены | умеренно выражены | умеренны или отсутствуют | нет |
| конъюнктивит | выражен | слабо выражен | слабо выражен | нет |
| ГЛАП (ув. лимфоузлов) | выражена | выражена (затылочные и заднешейные) | умеренно (мезаденит) | нет |
| характер сыпи | макуло-папулёзная | мелкопятнистая | точечная, скарлатиноподобная, макуло-папулёзная | макуло-папулёзная, зудящая |
| время появления сыпи | 3-4 день | 1 день | 2-4 день | до суток |
| этапность высыпаний | выражена | нет | нет | нет |
| патогномоничные признаки | пятна Бельского- Филатова-Коплика | пятна Форхгеймера | симптомы «перчаток и носков» | нет |
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Корь: причины появления, симптомы, диагностика и способы лечения.
Корь – заболевание с очень высокой контагиозностью (заразностью), вызываемое РНК-содержащим вирусом.
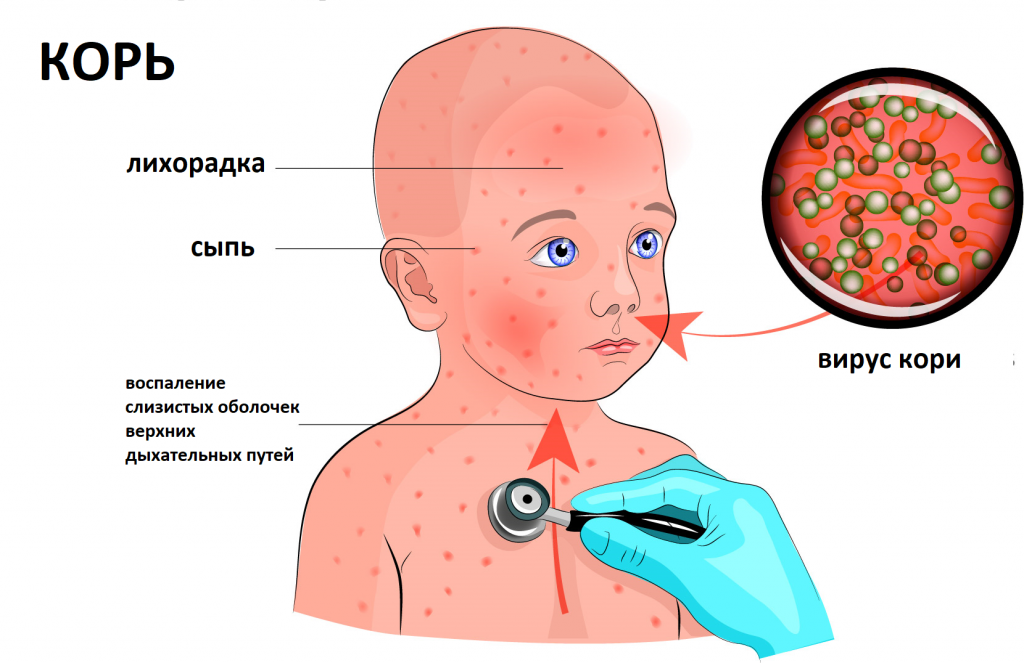
Пути передачи кори
- Прямой контакт здорового человека с инфицированным.
- Воздушно-капельный, когда вирус проникает в организм через слизистые оболочки.
Вирус кори неустойчив во внешней среде, быстро погибает при химическом (дезинфектанты) и физическом (нагревание, УФ-облучение) воздействии, при отрицательной температуре может сохраняться до нескольких недель. Возбудитель кори внедряется в организм через слизистые оболочки верхних дыхательных путей, где происходит первоначальное размножение вируса. Начиная с третьего дня инкубационного периода вирусные частицы циркулируют в крови. Попадая в ЦНС, вирус поражает нервные клетки, что может вызвать развитие таких осложнений, как энцефалит, менингоэнцефалит (поражение головного и спинного мозга и его оболочек).
У новорожденных в течение трех месяцев сохраняется пассивный иммунитет, полученный от матери, переболевшей корью.
У перенесших корь формируется стойкий иммунитет, что делает возможность реинфекции маловероятной.
Причины возникновения кори
- Отказ от вакцинации (опасен для детей раннего возраста и беременных).
- Снижение иммунитета.
- Истощение, наличие длительно текущих хронических заболеваний.
- Гиповитаминозы.
Классификация заболевания
По типу клинической картины:
- Корь с типичными симптомами.
- Корь с атипичным течением.
По степени тяжести:
- Легкой степени тяжести.
- Средней степени тяжести.
- Тяжелой степени тяжести.
По течению:
- Гладкое течение.
- С наличием осложнений, присоединением вторичной инфекции, обострением хронических заболеваний.
По периоду болезни:
- Инкубационный период.
- Катаральный (продромальный) период.
- Период высыпаний.
- Период пигментации.
Симптомы кори
В клинической картине болезни отмечается ряд особенностей: острое начало, высокая температура, появление сыпи на теле и слизистой полости рта на 4-5-й день болезни, выраженные катаральные явления (насморк, боль в горле и т. д.) в первые дни.
Инкубационный период (с момента попадания вируса в организм до появления первых симптомов) длится около 9-17 дней. В это время происходит активное размножение вируса и его фиксация в разных тканях, но симптомы заболевания отсутствуют.
В это время возможно введение противокоревого иммуноглобулина с целью нейтрализации вируса. Однако применение данного метода актуально не позднее 5 дней после контакта с больным корью.
Затем наступает катаральный период с лихорадкой (высокая температура тела, сопровождаемая ознобом, обычно сохраняется 4-7 дней), насморком, кашлем (вызванным раздражением задней стенке глотки стекающей слизью из носа), покраснением глаз с признаками конъюнктивита и слезотечением. Возможно появление мелких белых пятен на внутренней поверхности щек (пятна Бельского–Филатова–Коплика) – признак, присущий только кори. В продромальный период вируса выходит из внутритканевого расположения в кровь и распространяется по организму. На нёбе ко 2-3-му дню заболевания появляются темные мелкие пятна, которые сохраняются до исчезновения высыпаний на коже. Для болезни характерны симптомы общей интоксикации: недомогание, слабость, отсутствие аппетита, возможна кратковременная диарея.
Примерно на третий день лихорадки возникает пятнисто-папулезная (слегка возвышающаяся над кожей) сыпь на шее, потом за ушами, затем вдоль волосистой части головы. В течение суток сыпь распространяется на щеки и туловище. Это особенность именно кори: первоначальное появление сыпи на голове с переходом на туловище. Ко второму дню сыпь появляется на коже рук и ног, на третий день высыпания можно обнаружить на стопах.
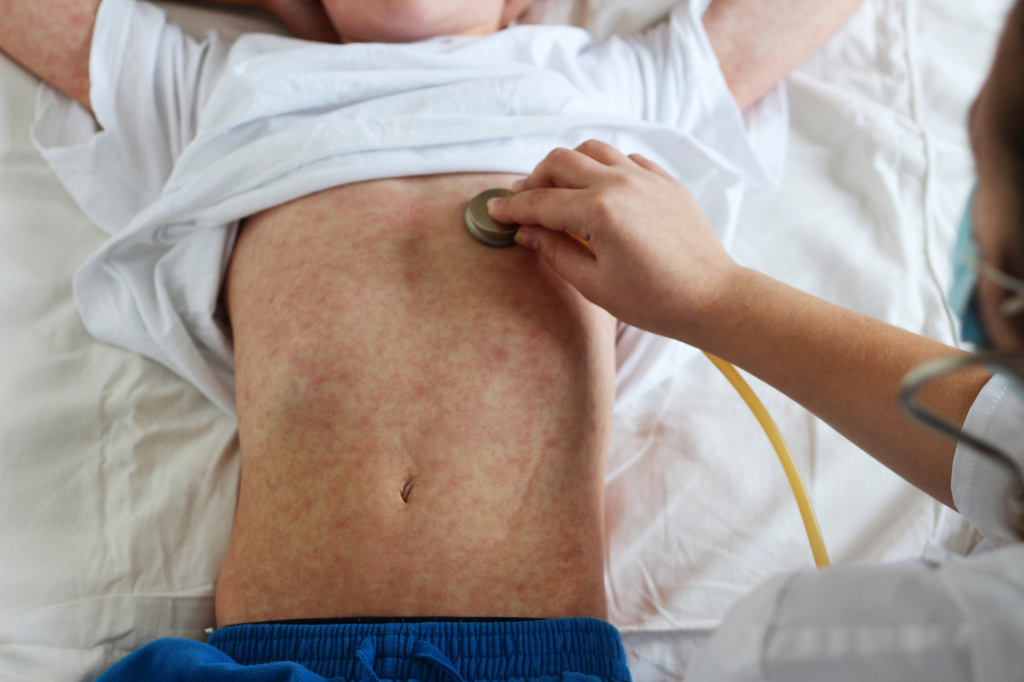
Особенности сыпи (на какие сутки появилась, место возникновения первых высыпаний, сопровождалась ли лихорадкой, внешний вид сыпных элементов, темпы распространения) – важный диагностический признак кори, отличающий ее от других инфекционных заболеваний.
Сыпь сохраняется на коже около 6 дней, от момента инфицирования до появления пятен проходит 14 дней. Через три дня после появления на лице сыпь бледнеет, затем шелушится; высыпания при этом не имеют четких границ, неровные, сливающиеся между собой. Это период пигментации, длящийся около полутора недель. Его характерные признаки – ослабление симптомов интоксикации, тенденция к нормализации температуры тела, уменьшение или исчезновение насморка, кашля. В это время возможно развитие осложнений, что связано с выраженным подавлением вирусом кори функций иммунной системы и приводит к обострению хронических заболеваний или присоединению вторичной инфекции.
Отличительной чертой кори является нисходящий характер кожных проявлений, сильная лихорадка, появление пятен на внутренней поверхности щек, губ, десен, на твердом нёбе. У взрослых кожные проявления обычно обильнее, чем у детей.
Незаразным считается больной корью с 5-го дня от появления высыпаний. Опасен для здоровых людей пациент с последних двух дней инкубационного периода (8-10-й день после контакта с вирусом кори) до 4-го дня наличия высыпаний на коже.
Диагностика кори
Диагностика кори основывается на определении уровня иммуноглобулинов класса М в крови, начиная с 5-7-го дня болезни.
Антитела класса IgM к вирусу кори
Вирус кори относится к семейству Morbillivirus семейства парамиксовирусов. Вирусная частица содержит РНК, окруженную белковым капсидом и внешней белково-липидной оболочкой. Вирус способен связываться с клетками, несущими рецептор комплемента CD46.
Корь – высококонтагиозное заболевание. Ранее…
820 руб
Выявление IgM к вирусу кори указывает на острую инфекцию, выявлении IgG – на перенесенную (вследствие заболевания или вакцинации).
Определение IgM неактуально, если накануне заболевания проводилась вакцинация.
Для выявления РНК вируса в крови применяют метод ПЦР.
Вирус краснухи, определение РНК (Rubella virus, RNA) в сыворотке крови
Определение РНК вируса краснухи (Rubella virus) в сыворотке крови методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Краснуха, широко распространенное острое инфекционное заболевание, характеризующееся кожной сыпью и увеличением лимфатических узло…
730 руб
Необходим общий анализ крови и лейкоцитарная формула.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
Для своевременной диагностики поражения почек следует сдать общий анализ мочи.
Анализ мочи общий (Анализ мочи с микроскопией осадка)
Исследование разовой утренней порции мочи, включающее в себя определение физических (цвет, прозрачность, удельный вес), химических (pH, содержание белка, глюкозы, кетонов, уробилиногена, билирубина, гемоглобина, нитритов и лейкоцитарной эстеразы), а также оценку качественного и количественного со…
360 руб
Для выявления поражений легких с развитием пневмонии проводят рентгенографию или компьютерную томографию органов грудной клетки.
В диагностике поражений миокарда используют ЭКГ и ЭхоКГ.
ЭКГ за 5 минут
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
К каким врачам обращаться
При появлении первых симптомов заболевания (насморк, лихорадка, слезотечение) необходимо обратиться к
врачу-терапевту
или инфекционисту. Врач сможет поставить диагноз и назначить лечение. При атипичном течении болезни, когда превалирующим симптомом служит появление сыпи, возможно обращение к врачу-дерматологу, который по ее характеристикам может предположить диагноз и направит на необходимые консультации. Беременным или
планирующим беременность женщинам
рекомендовано наблюдаться у
акушера-гинеколога
для назначения соответствующих обследований и анализов, ведения
беременности
и решения вопроса о целесообразности проведения профилактических мероприятий.
При первых признаках поражения ЛОР-органов, изменении характера выделений из носа (появление патологических примесей – крови, гноя) необходимо обратиться за помощью к оториноларингологу. Для подтверждения диагноза проводится осмотр врачом, рентгенография R09 или компьютерная томография придаточных пазух носа, для подбора оптимальной терапии берут мазок со слизистой верхних дыхательных путей.
При отеке гортани, затрудненном дыхания вероятен диагноз ложного крупа – жизнеугрожающего состояния, при котором обязательно обращение к врачу.
В случаях бактериального поражения органов зрения необходимо обратиться к офтальмологу для осмотра, определения тактики лечения и проведения необходимых анализов – взятия соскоба с конъюнктивы и посева отделяемого из глаза на чувствительность флоры к антибиотикам.
При появлении судорог, очаговой неврологической симптоматики, упорной головной боли, нарушений зрения, галлюцинаций, потери сознания следует незамедлительно обратиться к
неврологу
для оказания специализированной помощи и исключения или подтверждения поражения нервной системы.
В диагностике таких состояний используется КТ или МРТ головного мозга, анализ спинномозговой жидкости.
КТ головного мозга и черепа
Сканирование головного мозга, черепа и окружающих их тканей, позволяющее диагностировать различные патологии.
МРТ головного мозга
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
При сохранении кашля с отхождением мокроты, лихорадки необходимо обратиться к
терапевту
или
пульмонологу
для диагностики воспалительных заболеваний легких. Помимо лучевых методов диагностики возможно проведение анализов мокроты (общего и посева на чувствительность к антибиотикам) для подбора максимально эффективной терапии.
Исследование мокроты
Успех цитологической диагностики зависит от правильного собирания мокроты и её обработки. Для анализа следует брать утреннюю порцию мокроты, откашливаемую больным натощак.
Цитологическое исследование мокроты (пятикратное) позволяет обнаружить раковые клетки у 50 – 85% больных центральны…
870 руб
Лечение кори
При отсутствии осложнений лечение можно проводить в домашних условиях при условии периодического врачебного осмотра.
Больному назначают общеукрепляющие препараты (витамины), рекомендовано обильное питье, при лихорадке – жаропонижающие средства и другое симптоматическое лечение. При развитии осложнений пациента госпитализируют для проведения массивной терапии для уменьшения или полного регресса осложнений течения кори. Для экстренной профилактики вводят противокоревой иммуноглобулин или нормальный человеческий иммуноглобулин; контактировавших с заболевшим изолируют на время всего инкубационного периода. При присоединении вторичной инфекции, развитии пневмонии, бронхита назначают антибиотики.
Осложнения кори
- Развитие воспалительных заболеваний ЛОР-органов: отита, синусита, фронтита (воспалительные заболевания ушей, придаточных пазух носа). Развитие этих патологий связано с отеком слизистой оболочки верхних дыхательных путей в ответ на проникновение вируса, что мешает нормальному прохождению слизи, продуцируемой в полости носа.
- Осложнение течения конъюнктивита (воспаление слизистой оболочки, выстилающей веки изнутри) из-за присоединения бактериальной инфекции с развитием блефарита, иридоциклита (воспаление век, радужной оболочки глаз и т. п.).
- Тропность вируса к клеткам центральной нервной системы может привести к развитию энцефалита и менингоэнцефалита (воспаление мозговых оболочек и мозга). Эти состояния являются прямой угрозой жизни пациента и требуют специализированной помощи в условиях стационара. Коревой энцефалит, по данным медицинской статистики, является очень редким осложнением.
- Развитие пневмонии или бронхита – довольно часто встречающееся осложнение кори. Связано с попаданием в бронхи и легкие обильно продуцируемой верхними дыхательными путями слизи.
Ложный круп – заболевание инфекционно-аллергической природы, при котором из-за отека верхних дыхательных путей происходит критическое сужение гортани, угрожающее удушьем. Чаще развивается у детей. Требует незамедлительного обращения к врачу.
Профилактика
- Изоляция больного корью на срок от 5 дней.
- Разобщение непривитых лиц, находившихся в контакте с больным корью, на срок до 17 дней.
- Своевременное проведение вакцинации в полном объеме у лиц из групп риска или живущих в эндемичных регионах.
- Введение нормального иммуноглобулина человека беременным, контактировавшим с вирусом кори, в течение первых 5 дней после контакта (экстренная профилактика). Небеременным вводят противокоревой иммуноглобулин в такие же сроки.
Источники:
- Постановление Главного государственного врача РФ «Об утверждении Программы “Профилактика кори и краснухи в период верификации их элиминации в РоссийскойФедерации (2013–2015 гг.)” и плана ее реализации». Зарегистрировано в Минюсте РФ30 августа 2013 г. № 29831.
- Клинические рекомендации (протокол лечения) оказания медицинской помощи детям, больным корью.ФГБУ НИИДИ ФМБА России, Общественная организация «Евроазиатское общество по инфекционным болезням», Общественная организация «Ассоциация врачей-инфекционистов Санкт-Петербурга и Ленинградской области» (АВИСПО). – 2015. – 33с.
- Сайт ВОЗ.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Герпес
Герпес: причины появления, симптомы, диагностика и способы лечения.
Грипп
Грипп – острое вирусное инфекционное заболевание с воздушно–капельным механизмом передачи, вызываемое вирусами гриппа типа А, В и С. Грипп занимает особое место среди других инфекционных заболеваний человека, так как отличается повсеместным распространением, высокой заболеваемостью населения и грозными осложнениями. История изучения гриппа насчитывает уже почти 100 лет, но, несмотря на успехи медицины, эта инфекция по-прежнему остается мало предсказуемой. Вспышка испанского гриппа (или испанки) была самой массовой пандемией за всю историю человечества: за 18 месяцев было заражено около 30% населения планеты и умерло около 100 млн человек.
Кривошея
Кривошея: причины появления, симптомы, диагностика и способы лечения.
Дерматиты
Дерматиты: причины появления, симптомы, диагностика и способы лечения.
