У ребенка все тело колит
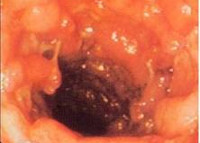
Колит у детей – полиэтиологическое заболевание толстой кишки, сопровождающееся ее воспалительно-дистрофическими изменениями. Колит у детей протекает с болями в животе, тошнотой, изменением частоты и характера стула, недомоганием. Диагностика колита у детей включает копрологическое и бактериологическое исследование кала, проведение ирригографии, ректосигмоскопии и колоноскопии, эндоскопической биопсии слизистой кишки. Лечение колита у детей во многом зависит от его патогенетической формы и включает диетотерапию, антибактериальную и симптоматическую терапию, фитотерапию, восстановление нормальной кишечной микрофлоры.
Общие сведения
Колит у детей – воспаление толстого кишечника, характеризующееся болями и функциональными нарушениями со стороны толстой кишки. Не менее 10% всех случаев хронического колита начинается в детском возрасте, поэтому заболевания толстой кишки, их диагностика и лечение составляют одну из сложных проблем детской гастроэнтерологии. В силу анатомо-физиологических особенностей пищеварительной системы детей раннего возраста, воспалительный процесс, как правило, протекает с одновременным вовлечением тонкой и толстой кишки (энтероколит). У детей школьного возраста обычно встречается изолированное поражение различных отделов кишечника – энтерит и колит.

Колит у детей
Причины колита у детей
Острый колит у детей, как правило, развивается на фоне кишечной инфекции (сальмонеллеза, шигеллеза, эшерихиоза, иерсиниоза, пищевой токсикоинфекции, ротавирусной инфекции и др.) и в большинстве случаев сочетается с острым гастритом, острым энтеритом или гастроэнтеритом. Иногда причиной острого колита у детей выступают индивидуальная непереносимость некоторых компонентов пищи, грубые нарушения диеты, радиационное воздействие.
Хронический колит может являться исходом острого колита (например, при дизентерии у детей), а также развиваться вследствие глистных и паразитарных заболеваний (аскаридоза, лямблиоза), систематического нарушения пищевого режима, воздействия бытовых ядовитых агентов, нерационального применения лекарственных препаратов (НПВС, антибиотиков, слабительных и др.), секреторной недостаточности пищеварительных желез (врожденных и приобретенных энзимопатий – целиакии и дисахаридазной недостаточности), дисбактериоза и пр.
Реализации воспаления слизистой кишечника способствуют психогенные факторы, вегето-сосудистая дистония у детей, отягощенная наследственность, врожденные особенности развития кишечника (долихосигма, мегаколон), малоподвижный образ жизни, вредные привычки в подростковом возрасте. Вторичные колиты у детей встречаются при эндокринных заболеваниях (гипотиреозе, микседеме), заболеваниях ЦНС (миастении, детском церебральном параличе).
Классификация
Воспалительные изменения в толстой кишке могут быть распространенными либо ограниченными одним или несколькими сегментами. В соответствии с этим выделяют изолированное воспаление слепой кишки (тифлит); воспаление слепой и восходящей кишки (тифлоколит); воспаление поперечно-ободочной кишки (трансверзит); воспаление перехода поперечно-ободочной кишки в нисходящую (ангулит); воспаление сигмовидной кишки (сигмоидит); воспаление прямой и сигмовидной кишки (проктосигмоидит); воспаление прямой кишки (проктит); генерализованное воспаление (панколит).
С учетом этиологического фактора колиты у детей бывают инфекционными, алиментарными, паразитарными, токсическими, медикаментозными, лучевыми, невротическими, вторичными, невыясненной этиологии.
На основании эндоскопической картины и морфологических признаков выделяют катаральный, атрофический и эрозивно-язвенный колит у детей. По характеру клинического течения колиты у детей делятся на острые и хронические; по типу течения — на монотонные, рецидивирующие, прогрессирующие, латентные; по тяжести течения — на легкие, средней тяжести, тяжелые.
В зависимости от состояния моторики толстой кишки и преобладающих функциональных нарушений кишечника различают колиты у детей с преобладанием запоров или поносов, сменой запоров и поносов. В клиническом течении колита у ребенка выделяют фазу обострения, клинической ремиссии, клинико-эндоскопической (гистологической) ремиссии.
Основные клинические формы колитов, встречающиеся у детей, представлены острым колитом, хроническим колитом, неспецифическим язвенным колитом, спастическим колитом.
Симптомы колита у детей
Острый инфекционный колит протекает на фоне выраженного токсикоза и эксикоза: повышенной температуры, анорексии, слабости, рвоты. В результате спазма кишечника ребенка беспокоят боли в подвздошной области, тенезмы. Стул учащается от 4-5 до 15 раз в сутки; испражнения имеют водянистый, пенистый, характер; зеленоватый цвет, примесь слизи и прожилок крови. Во время дефекации может отмечаться выпадение прямой кишки. При осмотре ребенка с острым инфекционным колитом обращают внимание признаки обезвоживания: снижение тургора тканей, сухость слизистых, заострение черт лица, олигурия.
Хронический колит у детей имеет волнообразное течение с чередованием обострений и ремиссий. Основными клиническими проявлениями колита у детей служат болевой синдром и нарушение стула. Боли локализуются области пупка, правой или левой подвздошной области; имеют ноющий характер; возникают после приема пищи, усиливаются во время движений или перед дефекацией.
Расстройство стула при хроническом колите у детей может выражаться диареей, запорами или их чередованием. Иногда отмечается учащение позывов на дефекацию (до 5-7 раз в сутки) с выделением кала различного характера и консистенции (жидкого, со слизью или непереваренной пищей, «овечьего» или лентовидного кала и т. д.). Запор у детей с последующим отхождением твердых каловых масс может приводить к образованию трещин заднего прохода и появлению небольшого количества алой крови в стуле.
Дети с хроническим колитом жалуются на вздутие и распирание живота, урчание в кишечнике, усиленное отхождение газов. Иногда в клинике колита у детей доминируют психовегетативные расстройства: слабость, утомляемость, раздражительность, нарушение сна, головная боль. Длительное течение колита у детей может приводить к задержке прибавки массы тела и роста, анемии, гиповитаминозу.
Хронический колит у детей требует дифференциации с целиакией, муковисцидозом, дискинезией кишечника, хроническим аппендицитом, энтеритом, дивертикулитом, болезнью Крона.
Диагностика
Постановка диагноза основывается на данных анамнеза, клинической картины, физикального, лабораторного, инструментального (рентгенологического, эндоскопического) обследования.
При исследовании крови у детей, страдающих колитами, обнаруживается анемия, гипоальбуминемия, снижение уровня электролитов в сыворотке крови. Копрологическое исследование выявляет наличие в кале лейкоцитов, слизи, стеатореи, амилореи, креатореи. Бактериологическое исследовании кала позволяет исключить инфекционную природу острого и хронического колита у детей. Анализ кала на дисбактериоз, как правило, демонстрирует изменение микробного пейзажа кишечника за счет возрастания условно-патогенных агентов – стафилококков, протея, кандид.
При эндоскопическом исследовании кишечника (колоноскопии, ректоскопии) у детей чаще выявляется картина катарального колита: слизистая оболочка толстой кишки гиперемирована, отечна; лимфоидные фолликулы увеличены; обнаруживается большое количество слизи, точечные кровоизлияния, ранимость слизистой при контакте. Эндоскопическая биопсия слизистой кишки и морфологическое исследование биоптата способствуют дифференциальной диагностике различных форм колита у детей.
С целью уточнения степени и тяжести воспаления при колите у детей выполняется ирригография. Для изучения функционального состояния толстой кишки проводится рентгенография пассажа бария.
Лечение колита у детей
Лечение колита у детей направлено на элиминацию возбудителя, восстановление функции кишечника, предупреждение рецидива или обострения. Во всех случаях колита у детей назначается механически и химически щадящая диета: некрепкие бульоны, слизистые отвары, паровые блюда, омлеты, каши, кисели. Терапия острого инфекционного колита у детей проводится по правилам лечения кишечных инфекций (антибиотикотерапия, оральная регидратация, прием бактериофагов, энтеросорбентов и т. д.).
При хроническом колите у детей, кроме лечебного питания, показан прием ферментных препаратов (панкреатин), пребиотиков и пробиотиков, энтеросорбентов, прокинетиков (лоперамид, тримебутин). Антибактериальные препараты назначаются по строгим показаниям. В рамках терапии колита детям рекомендуется употребление минеральной воды без газа, настоев и отваров лекарственных трав. При необходимости в комплекс терапевтических мероприятий включают ИРТ, физиотерапию (электрофорез, грязелечение, согревающие компрессы на область живота), массаж живота и лечебную гимнастику.
Прогноз и профилактика
В случае своевременного лечения и полноценной реабилитации острый колит у детей заканчивается клинико-лабораторным выздоровлением. При хроническом колите у детей соблюдение рекомендуемого режима обеспечивает продолжительную ремиссию. Частые обострения колита нарушают физическое развитие детей, их психосоциальную адаптацию.
Профилактика колита у детей предполагает соблюдение возрастной диеты и режима питания, полноценное лечение острых кишечных инфекций, глистных инвазий, дисбактериоза. Диспансерное наблюдение детей проводится педиатром и детским гастроэнтерологом. Проведение профилактических прививок разрешается в период стойкой ремиссии хронического колита у детей.
Источник
Если человек долгое время не меняет позицию корпуса, со временем ощущает покалывание в разных частях тела. Это нормальная реакция организма. Покалывание по всему телу или на отдельных его участках может свидетельствовать о патологии. Ели симптом долгое время доставляет дискомфорт, важно обратиться к врачу и пройти диагностику.
Что означает чувство покалывания на коже
Мурашки по телу называются парестезии. Это реакция организма на раздражение нервных окончаний, головного или спинного мозга. При передаче нерву нескольких сигналов они наслаиваются друг на друга. Реакция нервных окончаний непредсказуемая. Пациент испытывает разные ощущения, среди которых – покалывание на коже.
Парестезии развиваются ниже раздраженного участка нерва.
Они доставляют дискомфорт, болезненные ощущения.
Виды парестезии
Покалывание по всему телу классифицируют на:
- Временные. Реакция организма на нарушение кровоснабжения участка тела. Покалывание появляется в неудобной позе, при сексуальном возбуждении, негативных эмоциях, ощущении эйфории и т.д. Явление носит временный характер, не сопровождается дополнительными симптомами, исчезает самостоятельно после отмены провоцирующего фактора.
- Хронические. Симптом нарушенной работы ЦНС. Свидетельствует о поражении нервных окончаний разной локализации. Без устранения провоцирующего фактора положительная динамика отсутствует, необходима комплексная диагностика организма.
Какими симптомами может сопровождаться покалывание в теле
Временные парестезии появляются в одиночку. Хронические – дополняются поражением нервной системы. Характерные симптомы:
- холод/онемение конечностей;
- миалгия, артралгия;
- мышечные боли, спазмы;
- зуд, жжение кожного покрова;
- снижение чувствительности отдельных участков кожи;
- щекотание/сильная боль очага патологии;
- чувствительность при прикосновении к коже.
Почему возникает ощущение мурашек
Покалывание на коже возникает при нарушении кровоснабжения и снижении чувствительности нервных окончаний. Симптом доставляет дискомфорт, но пациент старается не замечать. Это неправильный подход, поскольку парестезии по всему телу могут свидетельствовать о серьезных заболеваниях организма.
Причины онемения лица
Если мурашки бегают в области лица, это симптом одного из таких заболеваний:
- гиповитаминоз В1;
- гипопаратиреоз (нарушение функций околощитовидных желез);
- дефицит кальция, магния в организме;
- опоясывающий лишай;
- травмы головы;
- рассеянный склероз;
- аритмия;
- инсульт головного мозга;
- синдром Гийена-Барре (как осложнение вирусной, кишечной инфекции);
- полинейропатия (поражение периферической нервной системы на фоне интоксикации).
Покалывание в руках и ногах
Если парестезии нижних конечностей возникают без видимой причины, необходима диагностика. Возможные причины:
- невропатия поясничного сплетения, бедренного нерва;
- пережатие подкожного нерва;
- болезнь Рейно;
- синдром беспокойных ног;
- варикозная болезнь;
- перенесенные хирургические вмешательства на спинном мозге, спинномозговых нервах, позвоночнике;
- болезнь Бернгардта-Рота;
- бешенство (мурашки возникают в месте укуса животного).
Покалывание в ладонях возникает, если человек долгое время что-то писал. Размяв занемевшую руку, такой симптом сразу исчезает. Мурашки в руках могут свидетельствовать о таких патологиях:
- синдром передней лестничной мышцы (сдавление нижнего ствола плечевого сплетения и подключичной артерии);
- болезнь Рейно;
- синдром поражения плечевого сплетения;
- травмы, остеохондроз, другие поражения позвоночника;
- миозит мышц шеи;
- синдром интерметакарпального канала (защемление нерва головками пястных костей);
- сдавливание срединного нерва в подмышечной ямке и тыльной ветви локтевого нерва;
- реберно-ключичный синдром (сдавливание сосудов и нервов плечевого сплетения в определенной позиции корпуса);
- невропатия мышечно-кожного нерва.
Мурашки по коже головы
Возникновению парестезий на затылке предшествуют такие патологические процессы:
- микроинсульт (транзиторная ишемическая атака);
- паралич Белла (онемение/обездвиживание правой или левой части лица);
- рецидивирующий атеросклероз;
- невропатия большого затылочного нерва, шейного сплетения.
Почему колит в области спины
Если мурашки по телу возникли в позвоночнике, проблема заключается в прогрессирующем спондилезе, одной из форм остеохондроза.
Покалывание в спине появляется при стенокардии, межпозвоночной грыже, нервных нарушениях и поражениях сердечно-сосудистой системы.
Покалывание по всему телу
Появление мурашек во всем теле свидетельствует о таких патологических процессах:
- острое нарушение мозгового кровообращения;
- психические расстройства;
- поражение суставов (артрит, артроз, подагра);
- межпозвоночная грыжа;
- болезни сердечно-сосудистой системы;
- сахарный диабет;
- злокачественные опухоли (онкология);
- травмы разного генеза, обморожения;
- алкогольная интоксикация;
- анафилактический шок;
- заболевания костно-мышечной системы;
- дисфункция печени, щитовидной железы;
- эпилепсия.
Колики по всему телу без видимой причины
При появлении парестезий пациент не сразу определяет патологию в организме. Если мурашки появляются без видимой причины, возможны такие провоцирующие факторы:
- мигрени;
- кистевой туннельный синдром;
- воспалительные процессы с поражением нервных окончаний;
- дисфункция эндокринной системы;
- холодовая аллергия;
- психические расстройства скрытой формы;
- анафилактический шок.
Мурашки у ребенка
Парестезии развиваются в детском возрасте. Чаще связаны с неудобным положением корпуса. Патологические причины покалывания на коже:
- синдромом Гийена-Барре;
- интоксикация организма;
- энцефалит с вовлечением в патологический процесс теменной зоны;
- прием отдельных медикаментов;
- полинейропатия;
- синдром лестничной мышцы;
- васкулит;
- артрит;
- спондилез;
- дефицит витаминов группы B;
- гипокальциемия, гипомагниемия.
Диагностика
Основная цель комплексного обследования – определить причину покалывания на коже. Визуального осмотра и сбора данных анамнеза недостаточно. Для оценки внутреннего состояния организма рекомендуется пройти:
- КТ, МРТ (для обследования сосудов головного мозга, позвоночника);
- УЗИ, рентген;
- электрокардиограмму (оценка работы сердца);
- электронейромиографию (обследование нервной системы);
- анализ крови, по необходимости – исследование спинномозговой жидкости, нервной ткани, участков кожи;
- биопсию.
Как избавиться от жжения под кожей
Если беспокоит покалывание в ногах как иголки, рекомендуется размять пораженную конечность. Несколько несложных упражнений (пощипывания, похлопывания), и проблема решена. Такие действия не всегда помогают. Схема лечения зависит от локализации, этиологии очага патологии:
- Неудобная позиция. Выполнить несколько упражнений для усиления подвижности зоны онемения. Кровь начнет интенсивно поступать, и ощущение покалывания быстро исчезает.
- Аллергическую реакцию. Назначают диагностику для выявления аллергена, курс антигистаминных препаратов.
- Нервное потрясение, дополненное ощущением онемения конечностей. Проходят курс седативных препаратов.
- Тоннельный синдром кисти руки. Положительную динамику обеспечивают противовоспалительные средства или препараты для улучшения кровообращения.
- Контакт с раздражителем (колющие ощущения). Назначают охлаждающие кремы, кубик льда, холодный душ.
- Грибковая инфекция. Помогают противогрибковые средства внутрь и наружно.
Выбор медикаментов осуществляется после постановки диагноза. Самолечение ухудшает самочувствие и не восстанавливает прежнюю чувствительность кожи.
При покалывании важно обратиться к невропатологу, кардиологу, дерматологу, эндокринологу.
Помимо покалывания на коже, может быть слабость. Назначают витамины, антиоксиданты, препараты для лучшего кровоснабжения, снижения вязкости крови. Рекомендованные схемы лечения:
- Медикаментозная терапия. В зависимости от этиологии патологического процесса назначают Финлепсин, Ноотропил, Актовегин, Мексидол, Трентал, Пирацетам, Кавинтон, Магне В6.
- Физиотерапия. Электрофорез, грязелечение, иглоукалывание, дарсонвализация, магнитотерапия и массаж, воздействие диадинамических токов.
- Народное лечение. Против ползания мурашек принимают настои плодов конского каштана, ивовой, коры, кожуры калины, березовых листьев, донника, золотарника и петрушки.
Профилактика
Если у пациента покалывает кожа, рекомендуется соблюдать профилактические мероприятия:
- При работе сидя регулярно менять позу, выполнять зарядку онемевших частей тела, каждый час делать перерыв на 10 минут.
- Не надевать тесную одежду из синтетических материалов. Выбирать натуральные ткани, свободный крой.
- Не носить тесную обувь (нарушает локальное кровообращение).
- Контролировать осанку в положении сидя, не горбить спину.
- Посещать тренажерный зал, бассейн, 2 раза/год проходить профилактический курс массажа, заняться йогой.
- Избегать переохлаждения, резкого перепада температур.
- Изменить питание, включить в рацион витамины, полезные минералы, микроэлементы.
- Отказаться от вредных привычек, чаще бывать на свежем воздухе, совершать длительные пешие прогулки.
- Следить за весом, избегать ожирения.
- Регулярно проходить комплексную диагностику на предмет скрытых заболеваний.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация,
представленная в статье, носит ознакомительный характер. Материалы статьи не
призывают к самостоятельному лечению. Только квалифицированный врач может
поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных
особенностей конкретного пациента.
Источник
