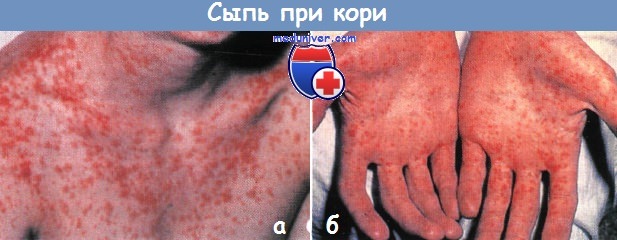
Сыпь при кори у ребенка фото

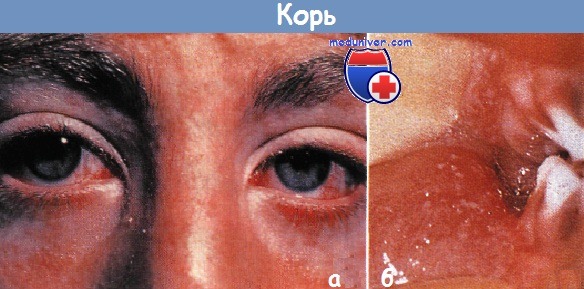
Сыпь при кори у ребенкаКорь – острозаразное, потенциально тяжелое заболевание с продромальным периодом, для которого характерны лихорадка, недомогание, сухой кашель, острый ринит, конъюнктивит и тяжелая фотофобия. Через несколько дней заболевания на слизистой щек и губ появляются диагностические пятна Коплика. Очаги представляют собой голубовато-белые папулы диаметром 1-3 мм, окруженные красными ободками, количество которых вначале увеличивается и которые исчезают в течение 2-3 дней. К сожалению, характерная энантема часто транзиторная и проходит незамеченной. На 3-й или 4-й день заболевания экзантема впервые появляется на лице в форме красных, бледнеющих при нажатии пятен и папул, котрые распространяются сверху вниз в течение 3 дней и в итоге поражают ладони и подошвы. В процессе генерализации очаги на лице, туловище и конечностях последовательно сливаются. Старые очаги типично приобретают ржавый оттенок вследствие «протечки» капилляров и отложения гемосидерина.
Высыпания начинают бледнеть через 3 дня, и регресс сыпи завершается в последующие три дня, так что полная продолжительность заболевания составляет 10 дней. Распространенная десквамация может проявиться через 1-2 нед. после разрешения сыпи. Пациенты заразны в течение 4 дней до появления экзантемы и 4 дня после ее появления. В течение заболевания лихорадка может быть стойкой и тяжелой. Типична генерализованная аденопатия. Тяжесть заболевания и смертность наиболее высокие у пациентов с наследственным или приобретенным иммунодефицитом и в развивающихся странах, где дети недоедают (добавки витаминов могут уменьшить риск смерти и осложнений). К потенциальным осложнениям вследствие первичной вирусной инфекции или вторичной бактериальной инфекции относятся конъюнктивит, отит среднего уха, пневмония, менингит, острый энцефалит и обструктивный ларинготрахеит. Атипичная корь необычный синдром, который развивается у людей, привитых мертвой вакциной в период между 1963-м и 1967 г. и позднее инфицированных вирусом кори. В отличие от типичной кори, экзантема начинается и остается преимущественно на конечностях, при этом часто наблюдается петехиальный компонент. Пятна Коплика отсутствуют, температура высокая и пневмония обычно тяжелая. Эта форма заболевания является, вероятно, реакцией гиперчувствительности на вирус, ее часто принимают за лихорадку Скалистых гор и сосудистый коллагеноз.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021 – Также рекомендуем “Сыпь при краснухе у ребенка” Оглавление темы “Детская дерматология”:
|
Источник
Обзор
Говорят, корь вышла из-под контроля, захватила Европу и пол-Японии в придачу, а теперь поглядывает на Россию. Говорят, что из обычной детской инфекции корь выросла в опасного монстра, и всерьёз угрожает жизни и здоровью каждого. А еще говорят, что врачи, которые видели корь вживую, встречаются также редко, как синие киты. Вы все еще боитесь кори? Тогда мы идем к вам!
Давайте разберемся, как отличить корь от ОРЗ до появления сыпи на коже? Выясним, защитит ли вас от кори иммунитет или прививка? А главное, не будем нагнетать панику, так как главная опасность этой инфекции вовсе не в смертельных исходах!
В России небывалая вспышка кори: так ли это?
Нет, пока все штатно. Официально заболеваемость корью равна 17,3 случая на 1 млн человек. Это в 50 раз меньше, чем на Украине, в 15 раз меньше, чем в Греции и в 2,5 раза меньше, чем во Франции. По данным Роспотребнадзора ситуация с корью в нашей стране стабильная.
В 2016 году число заболевших корью в России было рекордно низким, а в последние два года постепенно растет, но это вполне нормально. Раньше вспышки кори наблюдались каждые 2–3 года. После поголовной вакцинации благополучные периоды удлинились до 8–10 лет, но за каждым из них закономерно следует пик заболеваемости. Почему так происходит, и что с этим делать — пока не известно!
В древности корь считали легкой формой натуральной оспы, поэтому латинское название кори — morbilli — означает «малая болезнь». Натуральная оспа приблизительно в половине случаев заканчивалась смертельно и была полностью побеждена с помощью прививок. Последний случай оспы был зарегистрирован в 1977 году в Сомали. Остановить с помощью вакцинации корь пока не удалось.
Почему корь считают страшной болезнью?
Паника вокруг кори выдумана голодными до сенсаций журналистами, возможно есть и другие заинтересованные. На самом деле, корь не сеет смерть вокруг! Главная опасность этой болезни — в её способности распространяться со скоростью эпидемии. Если вы были в контакте с корью и не имеете к ней иммунитета, то заболеете почти наверняка, дней через 10. От одного больного человека вирус легко передается попутчикам в вагоне метро, сотрудникам офиса и даже жильцам целого подъезда в многоэтажном доме. Корь одна из самых заразных болезней в мире!
Обидно, что «контактный источник», распространяя вирус кори, сам еще не знает, что опасен для окружающих. Наиболее заразным человек становится еще за 1–2 дня до первых симптомов недомогания, а когда на теле появляется характерная сыпь, и диагноз уже ясен, вероятность передать кому-то инфекцию стремительно падает.
Кто умирает от кори?
Умереть от кори можно, но сложно. Где-то у половины больных корь сопровождается осложнениями. Обычно это бактериальные инфекции, которые развиваются на фоне ослабленного болезнью иммунитета. Все они, если не запускать, лечатся антибиотиками.
Смертельную опасность представляют только редкие исключения — случаи заражения супербактериями. В группе риска оказываются самые маленькие и слабые, голодные и немощные, а также истощенные онкологией, ВИЧ-инфекцией и другими хроническими болезнями.
Вирусные осложнения кори очень-очень редкие. Наиболее опасное из них — это вирусный энцефалит (0,4–1,8% от всех заболевших). Специфического лечения вирусного энцефалита не существует, антибиотики не действуют. Четверть больных с коревым энцефалитом умирает, а у 20–40% выздоровевших сохраняются стойкие остаточные явления, например, нарушения памяти, зрения или подвижности.
Таким образом, вероятность умереть от кори очень мала, особенно если не заниматься самолечением, а отдаться в руки грамотных врачей с первых дней болезни. Однако если делать выводы о тяжести кори, руководствуясь только данными о смертности, легко стать жертвой заблуждения.
Смертность от кори сейчас составляет 0,2% от числа заболевших (по данным ВОЗ).
Это хороший пример статистики, над которой смеялся когда-то Марк Твен. Реальная смертность от кори отличается на несколько порядков, если рассмотреть отдельно страны с разным уровнем социального развития, а приведенные 0,2% — это «среднее по больнице». Для оценки своих собственных рисков нужно учитывать еще множество факторов, например, вероятность контакта с инфекцией, наличие и давность прививки, доступность и качество медицинской помощи, на которую в случае чего можно рассчитывать.
Для справки: от ветрянки умирает около 0,015%, от свиного гриппа 1,2%, а от туберкулеза 16%.
Как выглядит корь?
В первые 3–4 дня корь очень похожа на ОРВИ, это: температура 38 градусов и выше, сильный насморк, покраснение и рези в глазах, слезотечение, осиплость голоса, першение в горле и сухой кашель. Чтобы в этот период отличить корь от аденовируса или других ОРЗ, чаще заглядывайте больному в рот: на 2–3 день болезни на слизистой щек, около коренных зубов появляются белые пятна, похожие на манку, окруженные красным ободком. Пятна заметны около суток, а затем бесследно исчезают.
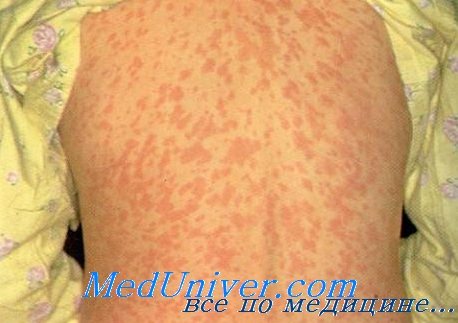
На 4–5 день болезни температура спадает, и жизнь вроде как налаживается, но тут же приходит вторая волна болезни: температура до 39–40 градусов и сыпь. Каждый элемент сыпи выглядит как красный прыщик около 2 мм в диаметре мягкий на ощупь. С него как бы сползает краска, расплываясь на коже пятном. Первую сыпь можно обнаружить за ушами, по границе роста волос, на лице. Пятна сливаются, образуя яркие причудливые фигуры. На следующий день сыпь сползает на верхнюю часть туловища и руки, а затем — ниже. Сыпь и температура обычно держатся 3–4 дня, затем наступает выздоровление. На коже еще какое-то время сохраняются буроватые пятна и шелушение. Длительно, иногда месяц и более сохраняется общая слабость.
Не всегда корь протекает типично со всеми стадиями и симптомами. Иногда даже опытный врач может перепутать её с другими инфекциями, например, краснухой, скарлатиной или аллергией. Такое случается. 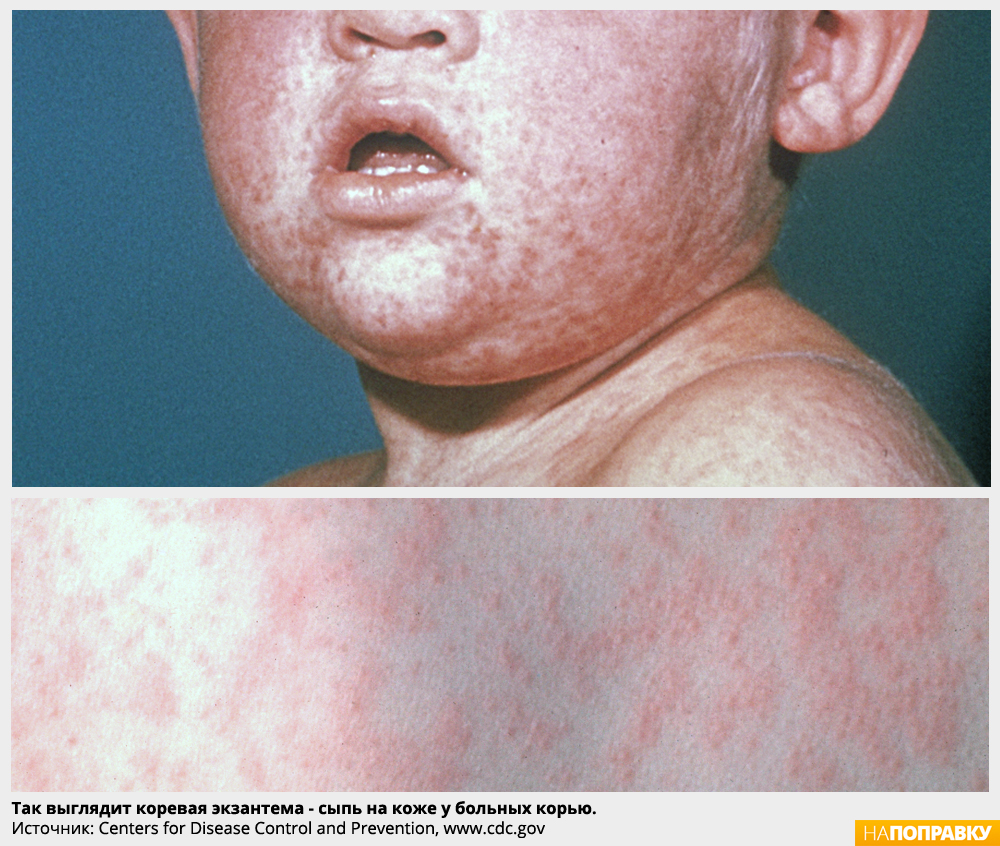
Кто болел краснухой, корью не болеет?
Нет, это распространенное заблуждение. Краснуху и корь вызывают абсолютно разные вирусы. После краснухи иммунитет обеспечивают одни антитела, после кори — совсем другие. Перекрестно они не работают. Неразбериху в стройные рассуждения вносит сходство некоторых форм кори с проявлениями краснухи и, наоборот. В старых учебниках даже сохранился термин «коревая краснуха». Такой диагноз ставили, если сыпь при краснухе очень напоминала коревую. Лабораторных исследований, с помощью которых можно было уточнить диагноз не было, поэтому случались ошибки. Неправильной диагностикой объясняют, например, повторное заболевание корью. Предполагают, что первая «корь» у этих людей была вовсе не корью, а краснухой.
Раньше корью болели легче, чем в наше время?
Раньше корью болели также, как и сейчас, только чаще. Это была обычная детская инфекция, которую знали в каждом доме. Педиатры того времени считали саму корь не опасной болезнью, но очень боялись осложнений — прежде всего: пневмонии, туберкулеза и сифилиса, которые в те времена не умели лечить. Особенно тяжело болели малыши до 2–3 лет и дети, ослабленные хроническими болезнями и плохим питанием, что и сегодня подтверждается сводками ВОЗ.
После введения всеобщей вакцинации, корь перестала быть поголовной детской болезнью, соответственно и число умирающих ежегодно от кори многократно снизилось. Теперь корью болеют очень редко, но люди всех возрастов. Плюс — появились антибиотики для борьбы с осложнениями. Сам по себе вирус не стал страшнее или, наоборот, безобиднее. Просто теперь появилась вакцина, которая сильно облегчает жизнь.

Если сделана прививка, я не заболею?
Не факт! Иммунитет после болезни и после прививки — не одно и то же. В первом случае он пожизненный, во втором — временный. Срок годности прививки вам никто точно не назовет, а если назовет — не верьте. Официально существуют только приблизительные данные со множеством «если». Если на момент прививки вы были полностью здоровы (даже энтеробиоз у детей может снизить эффективность вакцинации)… Если вакцина была безупречного качества… Если вы периодически сталкиваетесь с диким вирусом, таким образом, обновляя иммунную память, или раз в 10 лет делаете ревакцинацию… Тогда прививка будет долгоиграющей. Если же вы встретили корь однажды в прививочном кабинете и второй раз — сейчас, и между этими встречами прошло более 10–12 лет, скорее всего заболеете. А остатки поствакцинального иммунитета будут для вас бонусом в борьбе с болезнью.
Общепринято считать, что вакцинированные от кори люди болеют легче и, хотя точных данных по частоте осложнений и выраженности симптомов нет, логика подсказывает, что это верное предположение.
Как узнать, есть ли у меня иммунитет?
Хотите узнать наверняка — проведайте больного корью. Это наиболее точный способ определить свой иммунный статус. Если серьезно, то есть второй вариант, правда, менее надежный — сдать анализ крови на антитела к кори (anti-Measles virus IgG). С положительным результатом анализа можно спать спокойно, корь вам пока не грозит. Если их не обнаружится, то иммунитета скорее всего нет. Иногда результат анализа трактуется как «сомнительный» — антитела есть, но в небольшом количестве. Хватит ли вам их для полноценной защиты от инфекции — не известно.
Здесь можно найти исчерпывающую информацию о кори и графике вакцинации.
А здесь рекомендации ВОЗ по профилактике кори.
Может лучше переболеть?
Человек, переболевший корью получает ряд преимуществ. Тема кори для него точно закрыта, так как болезнь оставляет после себя стойкий иммунитет. Особенно важно это для девочек. Нет никакого риска заболеть корью во время беременности — это раз, у ребенка будет врожденный иммунитет в первые 3–4 месяца, а если кормить грудью, то до полугода и дольше — это два. Но болеть корью — это очень тяжело, даже в легкой форме!
Одновременно мучится с насморком, конъюнктивитом, отитом и ларингитом на фоне высокой температуры и яркой сыпи, что характерно для кори, — перспектива безрадостная. У маленьких детей при кори часто бывает ложный круп. Это когда ребенок начинает задыхаться из-за отека мягких тканей в горле. Редко у кого это обходится без вызова скорой помощи. Взрослые переносят корь еще тяжелее. Если краснуху можно не заметить, от ветрянки отделаться парой зеленых пупырышков, а с ОРЗ кое-как отходить на работу, то корь реально валит с ног, причем надолго. Срок нетрудоспособности при кори 15–25 дней, если нет осложнений. Ну, а про осложнения мы уже говорили.
Одним словом, если сосед заболел корью, а у вас нет прививки, — не страшно! Вас не должно бросать в холодный пот от мысли, что вы или ваш ребенок могли заразиться. Обратитесь к врачу, соблюдайте рекомендации. Если будет тяжело, вам введут иммунную сыворотку, которая позволяет перенести болезнь в легкой форме. Но специально отказываться от прививки, не имея оснований, или тащить ребенка на «коревую вечеринку» — сомнительное решение, хотя эпидемии кори в нашей стране пока нет.
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительных целей и носят рекомендательный характер. При появлении симптомов, пожалуйста, обратитесь к врачу.
Напоправку.ру 2020
Источник
Корь считается наиболее заразной болезнью из всех известных медицине, так как восприимчивость не привитого человека к этой инфекции составляет практически 100%. Именно поэтому очень важно соблюдать сроки вакцинации и вовремя проводить противоэпидемические мероприятия в очагах инфекции.
Причины заболевания
Корь передаётся воздушно-капельным способом, когда выделение вируса происходит при разговоре, чихании или кашле с каплями слюны. Вирус, как правило, не отличается устойчивостью к влиянию внешней среды, однако известны случаи, когда он распространялся через вентиляционную систему здания с потоком воздуха. Основным источником инфекции является человек зараженный корью, причём после четвёртого дня высыпаний он уже не представляет для окружающих опасности.
У перенёсшего заболевание и выздоровевшего человека пожизненно сохраняется иммунитет против кори. Дети, которые родились от переболевшей корью матери, невосприимчивы к болезни на протяжении первых трёх месяцев жизни, так как в этот период их кровь сохраняет материнские защитные антитела. Люди, никогда не болевшие корью и против неё не привитые, могут столкнуться с этим заболеванием даже в зрелом возрасте.
Симптомы кори у детей
Инкубационный период длится от 1 до 2 недель и начинается с таких простудных симптомов, как высокая температура, общая слабость, насморк, сухой кашель и отсутствие аппетита. Позже происходит воспаление глазной слизистой оболочки, что провоцирует развитие конъюнктивита. На пятый день болезни отмечается появление ярких пятен, которые сливаются между собой. Как правило, появляются они на лбу и за ушами, откуда стремительно распространяются по всему телу. Через несколько дней высыпания достигают своего максимума, что может спровоцировать повторное повышение температуры. Через неделю пятна, как правило, проходят, оставляя после себя коричневые очаги пигментации, которые исчезают уже после второй недели.
Осложнения кори чаще встречаются у детей, не достигших пятилетнего возраста. Самыми распространёнными среди них являются: слепота, отит, бронхопневмония, ларингит, воспаление шейных лимфоузлов и энцефалит. Лечение заболевания необходимо проводить под строгим медицинским контролем, во время которого педиатр должен регулярно посещать своего пациента.
Лечение кори
Малейшее подозрение на развитие заболевания требует незамедлительного обращения к врачу. Такое условие очень важно для своевременной постановки диагноза и вовремя начатого лечения, а также для принятия всех необходимых противоэпидемических мероприятий в том коллективе, с которым контактировал заболевший.
В большинстве случаев диагностировать корь не сложно. Как правило, участковый педиатр, исходя из клинической картины заболевания, ставит диагноз прямо на дому, после чего назначает необходимое лечение. Иногда может потребоваться проведение серологических методов исследования, которые позволят выявить антитела в сыворотке крови пациента. Лечение лёгких форм кори является симптоматическим и включает в себя обильное питьё, постельный режим, приём жаропонижающих средств, отхаркивающих препаратов, лекарств от боли в горле и насморка, а также приём витаминов. При развитии осложнений дальнейшее лечение целесообразно проводить в условиях стационара.
Профилактика заболевания
Самым эффективным и надёжным профилактическим методом является вакцинация, во время которой человек искусственно инфицируется ослабленным вирусом для того чтобы спровоцировать организм вырабатывать защитный иммунитет. В некоторых случаях у детей после прививки может наблюдаться небольшое повышение температуры, появляться необильная сыпь и возникать конъюнктивит. Такие симптомы могут сохраняться в течение трёх дней, по истечении которых благополучно проходят. При возникновении любых других осложнений следует немедленно показать ребёнка врачу.
Первая вакцинация, как правило, проводится в 12 месяцев, а вторая – в 6 лет. Прививку могут проводить моновакциной или тривакциной, которая кроме кори охватывает такие заболевания, как эпидемический паротит и краснуха. Противокоревая вакцина обеспечивает защитный эффект на протяжении последующих 15 лет. Следует отметить, что подобные прививки не проводятся больным лейкозом, туберкулёзом, лимфомой, беременным женщинам и ВИЧ-позитивным людям.
Дети, контактировавшие с больным, не привитые и не переболевшие корью, подлежат строгому карантину. В детском коллективе проводят ежедневный профилактический осмотр и при обнаружении больных, их срочным образом изолируют.
Источник