Статистика по язвенным колиту
Язвенный колит, симптомы которого не понаслышке знакомы целой армии пациентов, относится к иммунным воспалительным патологиям.
Статистика язвенного колита кишечника
Согласно данным отечественной и зарубежной медицинской статистики, колит кишечника имеет несколько стойких «привязанностей»:
- болезнь гораздо чаще манифестирует именно в северных широтах;
- данная патология широко распространена среди представителей европеоидной расы;
- она сравнительно редко встречается среди жителей и выходцев из Азии, Австралии и Африки;
- симптомы язвенного колита (далее в тексте статьи может встречаться аббревиатура или сокращенное название болезни — ЯК) особенно много неприятностей доставляют в юности (20-30 лет), а также досаждают пациентам старшей возрастной группы (60-70 лет).
Что касается различий по половому признаку, здесь болезнь «воздает по справедливости» поровну (как мужчинам, так и женщинам).
В общей популяции колит регистрируют у 1-24 человек на 100 000 жителей нашей планеты. Но в северных регионах России и Евросоюза плотность пациентов может превосходить усредненный показатель мировой статистики в 500 раз!
Этиология и патогенез патологии
Медицинский термин «язвенный колит» происходит от латинского названия важного органа человеческого тела, кишечника, а именно его толстого отдела, являющегося главной мишенью данной болезни.
Отчего именно манифестирует ЯК, не возьмется сказать сегодня ни один специалист, так как данное заболевание является многофакторным, имеет сложносоставную этиологию.
Выделяют следующие основные причины развития болезни:
- семейная история, ассоциированная с генетической предрасположенностью к воспалительным заболеваниям кишечника, в частности к язвенному колиту;
- ошибки иммунной системы, относящиеся как к врожденным дефектам, так и к приобретенным на протяжении жизни человека;
- особенности микробиома конкретного пациента;
- негативные факторы окружающей среды.
Современной медицине доподлинно известно, что около 100 вариаций генных цепочек, размером в один нуклеотид ДНК, ассоциированы с развитием язвенного колита. Некоторые разновидности однонуклеотидных полиморфизмов являются той благодатной почвой, на которой изначально (внутриутробно) и в процессе жизни формируются иммунные дефекты и ошибки. По причине несовершенства иммунной системы, любое, самое незначительное воспаление кишечника может перерасти в ЯК.
Чаще всего именно анаэробные, спорообразующие, грамположительные бактерии рода клостридий выступают в качестве «агрессора», запускающего острый воспалительный процесс.
Что касается патологических изменений состава микробиома, то чаще всего «слабым звеном» микрофлоры кишечника пациента с ЯК оказываются:
- Firmicutes;
- Bacteroidetes.
К наиболее опасным человеческим привычкам, провоцирующим развитие данной патологии относят:
- курение;
- нарушения диеты, в частности дефицит продуктов питания, богатых клетчаткой, преобладание пищевых источников белка в рационе.
Дополнительными негативными факторами, срабатывающими в качестве пускового механизма ЯК, являются:
- дефицит витамина D;
- хронический стресс.
Как было сказано выше, при язвенном колите поражается толстый кишечник. Исключением является лишь особое осложнение болезни, ретроградный илеит, при котором воспаление распространяется на тонкий кишечник, а именно на его конечный отдел, подвздошную кишку.
Воспалительный процесс при ЯК имеет диффузный характер и традиционно локализуется в пределах слизистой оболочки кишечника. Однако оно может получать нежелательное распространение на близлежащие ткани при крайне тяжелой форме острого заболевания.
Источник
ирина ерофеева
Страна и мир
05 Июня 2019
О болезнях органов пищеварения не принято говорить вслух: эта тема считается неудобной для обсуждения, почти интимной. Даже от докторов некоторые люди скрывают болезненные симптомы. В итоге воспалительные заболевания кишечника (ВЗК) часто диагностируются уже на поздней стадии, когда помочь пациенту может только операция.

Нет, не зря говорят, что живот — всему голова. ФОТО Klaus Rose/DPA/ТАСС
ВЗК – язвенный колит и болезнь Крона считаются одними из самых тяжелых заболеваний желудочно-кишечного тракта. При первом недуге воспаляется слизистая оболочка толстой кишки, при втором – любой участок желудочно-кишечного тракта от полости рта до прямой кишки.
Причины и механизмы большинства аутоиммунных заболеваний, к которым относятся и ВЗК, неизвестны. Есть много разных версий – от наследственной предрасположенности до влияния вирусов и бактерий. Замечено также, что болезнь Крона больше распространена в западных странах, в северных регионах и обычно встречается у людей, находящихся на высоком социально-экономическим уровне.
– Лет тридцать назад, например, болезнь Крона была настолько редкой, что нам, студентам-медикам, не могли показать ни одного пациента с таким недугом, – рассказывает врач-гастроэнтеролог Центра по лечению воспалительных заболеваний кишечника городской больницы № 31 Оксана Щукина. – А сейчас в наш центр с подозрением на ВЗК поступают 10 – 12 человек в неделю, и диагноз подтверждается у половины из них. Сегодня под нашим диспансерным наблюдением 2,5 тысячи пациентов с ВЗК, из них большинство с болезнью Крона, и очередь на прием к специалисту первичных больных расписана на 3 – 4 месяца вперед.
По словам специалистов, недуг одинаково поражает мужчин и женщин, при этом наиболее подвержены ему молодые люди в возрасте 20 – 30 лет. То есть самая активная часть трудоспособного населения, которая из-за болезни вынуждена отказываться от учебы, работы, социальных контактов. Причем, когда больной все-таки доходит до кабинета врача, у него, как правило, диагностируют заболевание в уже запущенной стадии. Ведь ВЗК часто маскируются под другие болезни – синдром раздраженной кишки, язвенную болезнь или аппендицит.
Пациенты страдают от болей в животе, диареи, потери аппетита, слабости, высокой температуры и других неприятных симптомов, но к врачу не спешат. А все потому, что периоды обострения могут сменяться ремиссиями, у человека наступает иллюзия выздоровления. А болезнь тем временем прогрессирует и приобретает все более тяжелые формы.
Среди основных осложнений ВЗК – кровотечения, кишечная непроходимость, развитие онкологических процессов, воспаление в брюшной полости.
– И даже когда необходимо вмешательство хирурга, некоторые пациенты тянут время, – говорит Оксана Щукина. – Больного необходимо срочно оперировать, а он говорит: у меня ничего не болит. И причину такого поведения понять можно: иногда единственный выход сохранить человеку жизнь – это удалить всю толстую кишку. Один из пациентов рассказывал, что его девушка, увидев калоприемник, просто убежала.
Еще одна причина позднего выявления недуга – огромное количество исследований, которые надо пройти пациенту для постановки верного диагноза.
– Нужен целый комплекс дорогостоящих и зачастую физически неприятных процедур: эндоскопических, радиологических, гистологических, лабораторных, – поясняет Щукина. – То есть врачу нужно еще и заставить пациента все это сделать. А при подтверждении диагноза успокоить, убедить, что ему вовсе не обязательно ставить на своей жизни крест.
Да, вылечиться от болезни Крона, увы, невозможно. Но можно держать недуг в узде.
Если раньше основным способом лечения таких пациентов была гормональная терапия, то в последние годы появился новый класс генно-инженерных препаратов на основе моноклональных антител.
Они в нашей стране есть, и их даже можно получить бесплатно. Только одно но. Когда государственные закупки задерживаются, у пациентов наступает перерыв в приеме лекарства, которое должно поступать в организм в строго определенное время. В результате препараты перестают помогать, и требуется новая схема терапии или увеличение дозы.
Конечно, пациент может купить лекарство самостоятельно, но терапия стоит около 1 млн рублей в год. Позволить себе выложить такие деньги могут немногие.
– Кроме того, российское законодательство не позволяет пациенту лечиться одним и тем же препаратом. У нас, по закону о госзакупках, конкурс выигрывает тот поставщик, который заявил на лекарство наименьшую цену. Поэтому тендер может выиграть как оригинальный препарат, так и российский аналог, в производстве которого невозможно достичь абсолютной идентичности. Да, они бывают не хуже оригинальных, но пациенты не должны переключаться с одного лекарства на другое, – подчеркивает Оксана Щукина.
В силу неясной этиологии заболеваний врачи пока не могут полностью предупредить возникновение ВЗК. Однако есть несколько простых мер профилактики этих болезней. Их причинами могут быть курение, такие инфекционные заболевания, как корь, пищевые аллергии, постоянные стрессы и нервное перенапряжение, а также наследственность. Чтобы предотвратить развитие болезни и приостановить ее течение, следует избегать жареной, копченой, перченой и пересоленной пищи. Нелишним будет и отказ от немытых овощей и фруктов для снижения риска заболеть кишечными инфекциями. Уменьшение уровня стресса и нормализация режима сна также положительно скажутся на здоровье. Если работа предполагает постоянное напряжение, следует задуматься о смене деятельности.
Кстати, антибиотики тоже следует принимать осторожно. Только по назначению врача и непродолжительными курсами. Особенно аккуратно нужно назначать их детям. Ведь они напрямую влияют на кишечную микробиоту – если в раннем возрасте в ней произойдет «поломка», она останется на всю жизнь.
Конечно, генетические мутации не исправишь здоровым образом жизни. Но, если выполнять советы врача, есть шанс на то, что время проявления болезни отодвинется на более поздний срок. А если это все-таки случится, то недуг не будет протекать столь агрессивно.
Читайте также о том, что средняя зарплата врача в Петербурге выросла до 105 тысяч рублей.
Материал опубликован в газете «Санкт-Петербургские ведомости» № 100 (6453) от 05.06.2019 под заголовком «Стыдно скрывать».
Источник
Что такое язвенный колит?
Неспецифический язвенный колит (НЯК) или язвенный колит – это хроническое заболевание толстой кишки, которое вместе с болезнью Крона относят к группе “воспалительные болезни кишечника” (IBD). Слово «колит» означает воспаление толстого отдела кишечника, «язвенный» — подчеркивает его отличительную особенность, образование язв.
По сравнению с болезнью Крона, НЯК диагностируют в 3 раза чаще. По статистике американских специалистов, на 100 000 чел. в среднем приходится 10-12 с таким диагнозом. Женщины болеют несколько чаще мужчин. Большинство случаев диагностируют в возрасте 15-25 лет (20-25% пациентов младше 20) или 55-65 лет. У детей младше 10 встречается очень редко.
Причины и факторы риска развития язвенного колита
Причины НЯК неизвестны. Большинство исследователей склоняется к мысли, что это аутоиммунная проблема. Установлены факторы риска:
- генетические. Язвенным колитом часто болеют люди, имеющие кровных родственников с таким же диагнозом. Если быть точным, то такая закономерность наблюдается в 1 из 4 случаев. Также НЯК особо распространен среди отдельных этнических групп (например, евреев), что также наводит на мысль о наследуемом характере болезни;
- факторы окружающей среды. Больше всего заболевших регистрируется среди жителей северных регионов Восточной Европы и Америки. На распространенность язвенного колита влияют загрязнение воздуха, диета. Также замечено, что в странах с высоким уровнем гигиены НЯК более распространен;
- прием нестероидных противовоспалительных препаратов.
Классификация неспецифического язвенного колита (коды по МКБ)
По международной классификации болезней 10-го пересмотра НЯК имеет код К51.
В зависимости от локализации воспаления различают несколько подклассов:
K51.0 — тонкий и толстый отдел кишечника (энтероколит)
K51.1 — подвздошная кишка (илеоколит)
K51.2 — прямая кишка (проктит)
K51.3 — прямая и сигмовидная (ректосигмоидит)
K51.4 — ободочная кишка
Также в эту группу заболеваний относят мукозный проктоколит (К 51.5) — левосторонний колит, поражающий прямую и сигмовидную кишки, и нисходящую часть ободочной кишки до селезёночного угла.
Симптомы и признаки неспецифического язвенного колита
Зависят от локализации, площади воспаления и тяжести воспаления.
Основные признаки НЯК:
- повторяющаяся диарея (понос), нередко с кровью, слизью или гноем;
- боли в животе;
- частые позывы к опорожнению кишечника.
Многие пациенты жалуются на слабость, потерю аппетита и веса.
Для НЯК характерно чередование обострений и периодов с умеренным проявлением симптомов или даже бессимптомных. При ухудшении могут добавиться:
- болезненность суставов (артриты);
- язвочки слизистой оболочки полости рта;
- болезненность, покраснение и отёки участков кожи;
- воспаления глаз.
В тяжелых случаях поднимается температура, дыхание становится быстрым и поверхностным, сердцебиение – быстрым или нерегулярным, а кровь в кале — более заметной.
У большинства пациентов сложно выявить конкретные факторы, провоцирующие обострение. Однако известно, что это могут быть инфекционные заболевания и стресс.
Диагностика НЯК
Исключительно по симптомам диагноз поставить невозможно. Только исключив другие вероятные и более распространенные причины болезненного состояния, врач может подтвердить наличие именно этого заболевания. Обычно проводятся:
- колоноскопия, осмотр слизистой оболочки кишечника. При необходимости можно взять небольшой образец ткани для исследования (биопсия);
- общий анализ крови — наличие анемии (снижение количества эритроцитов) и лейкоцитоза (повышенное содержание лейкоцитов);
- анализ кала — наличие эритроцитов и лейкоцитов. Также поможет исключить другие возможные причины плохого самочувствия (наличие паразитов, патогенных бактерий);
- рентгеновское исследование с контрастом — назначают при тяжелых симптомах, чтобы исключить перфорацию кишечника (образование сквозного отверстия в стенке кишки);
- компьютерная томография или магнитно-резонансная томография — вспомогательные методы диагностики, которые используют для визуализации кишечника.
Лечение язвенного колита
Навсегда избавиться от проблемы позволяет только хирургическое вмешательство. И даже операция не гарантирует полного выздоровления.
Главная задача медикаментозной терапии — смягчить симптомы, перевести заболевание в бессимптомную форму и постараться, чтобы такая ремиссия продлилась как можно дольше.
Назначают следующие группы препаратов:
- противовоспалительные лекарственные средства. Как правило, составляют основу лечения. На первом этапе — аминосалицилаты в виде таблеток или ректальных свечей. В тяжелых случаях или при отсутствии эффекта в схему лечения добавляют кортикостероиды. Они отличаются более выраженным противовоспалительным действием, но и серьезными побочными эффектами. Цель их приема — как можно дольше сдерживать развитие обострения. Их часто назначают для поддержания ремиссии.
- иммунодепрессанты (циклоспорины, инфликсимаб, азатиоприн) — препараты, угнетающие иммунные реакции. Их назначают для облегчения симптомов и перевода в ремиссию.
- антибиотики – для контроля инфекции;
- противодиарейные препараты;
- обезболивающие (парацетамол). Больным НЯК противопоказан прием ульцерогенных препаратов: ибупрофена, диклофенака, напроксена и содержащих их средств;
- препараты железа – для лечения анемии.
Хирургическое лечение при язвенном колите
Главный минус операции – её травматичность. У большинства пациентов удаляют фрагмент толстого кишечника, иногда с анусом. Для выведения каловых масс формируют илеостому: в брюшной стенке делают небольшое отверстие, к которому прикрепляют край тонкого кишечника. Фекалии собираются в небольшой пакет (калоприемник), который крепится к илеостоме.
Это решение может быть пожизненным или временным. Во втором случае из тонкого кишечника параллельно формируют резервуар, который присоединяют к анусу. Пока этот искусственный «мешок» заживает, испражнение происходит через временную илеостому. При следующей операции ее зашивают. Появляется возможность выводить каловые массы природным путем. Но частота испражнений при этом гораздо выше нормы (до 8-9 раз в сутки).
Диета при язвенном колите
Питание важно для профилактики обострений. При ухудшении состояния диету надо соблюдать обязательно. Общие рекомендации:
- ограничить потребление молочных продуктов;
- выбирать пищу с низким содержанием жира;
- уменьшить содержание грубой клетчатки в рационе (свежие фрукты, овощи, цельнозерновые крупы). Овощи и фрукты лучше готовить на пару, тушить или запекать;
- отказ от алкоголя, острой еды, содержащих кофеин напитков.
Также у каждого пациента бывают «личные» продукты, усугубляющие болезнь. Чтобы их выявить, полезно вести пищевой дневник.
Важно употреблять пищу часто и понемногу, пить достаточное количество воды, принимать мультивитамины.
Осложнения заболевания
- кишечное кровотечение;
- перфорация кишечника;
- сильное обезвоживание;
- остеопороз;
- дерматит;
- артрит;
- конъюнктивит;
- изъязвление рта;
- рак толстого кишечника;
- увеличение риска образования тромбов;
- токсический мегаколон;
- поражение печени (редко).
Правильный образ жизни при язвенном колите
Стресс может спровоцировать обострение, и важно уметь с ним справляться. Универсального совета нет. Одному помогает спорт, другому – медитация, дыхательные практики, третий восстанавливает душевное равновесие, занимаясь своим хобби или общаясь с близкими.
Прогноз
Современные лекарства хорошо контролируют симптомы у большинства пациентов. При грамотном лечении серьезные осложнения достаточно редки. Приблизительно у 5% пациентов в дальнейшем диагностируют рак толстого кишечника. Чем продолжительнее и тяжелее НЯК, тем выше вероятность возникновения онкологических проблем. Риск развития опухоли ниже при поражении прямой кишки и нижней части тонкого отдела кишечника.
Профилактика
Меры профилактики на сегодняшний день не разработаны. Ведь до сих пор непонятно, чем конкретно вызывается язвенный колит. Пациентам рекомендуется регулярно проходить колоноскопию, чтобы вовремя заметить онкологические изменения и приступить к лечению рака на ранних стадиях.
Источник
Язвенный колит (другое название – неспецифический язвенный колит, НЯК) – аутоиммунное заболевание, которое проявляется хроническим гнойно-геморрагическим воспалением стенок толстого кишечника. Чаще болеют люди от 20 до 40 лет, как мужчины, так и женщины. В мире частота патологии варьируется от 50 до 230 человек на 100000 населения[1]. Возможно, такой разброс заболеваемости вызван не объективными причинами, а различными подходами к диагностике. Болезнь отличается разнообразием проявлений, и зачастую от первых симптомов до установления окончательного диагноза проходит несколько лет. Позднее обнаружение и неадекватное лечение приводят к развитию осложнений и способствуют увеличению смертности (в России – 17 случаев на миллион населения, в Европе – 6 случаев[2]).
Причины язвенного колита
Врачи до сих пор не до конца понимают механизм развития язвенного колита. Известно, что основная проблема – аутоиммунная реакция. По какой-то причине иммунитет начинает воспринимать ткани толстой кишки как чужеродные и пытается их уничтожить. Предположительно, первопричиной являются генетические изменения, провоцирующие чрезмерную иммунную реакцию на бактериальные антигены.
Бактериальных клеток в толстом кишечнике в 10 раз больше, чем клеток во всем человеческом организме, и с какого-то момента иммунная реакция переносится с них на компоненты кишечной стенки. Подобный механизм – сходство антигена бактерии и некоторых тканей организма, «сбивающее» с толку иммунитет – лежит в основе ревматизма и гломерулонефрита.
Катализатора подобных реакций пока не выявлено. Можно говорить лишь о предрасполагающих факторах:
- наследственность: у кровных родственников пациентов с язвенным колитом вероятность заболеть в 15 раз выше, чем у «среднестатистического» человека[3];
- стресс;
- кишечная инфекция;
- острая вирусная инфекция (не обязательно энтеровирусная);
- гиповитаминоз D;
- дефицит пищевых волокон и избыток животного белка в питании.
Классификация язвенных колитов
По расположению воспаления наибольшей активности язвенный колит делится на:
- дистальный (проктит, проктосигмоидит) – воспалены самые дальние участки кишечника: прямая и сигмовидная кишка;
- левосторонний – как следует из названия, воспалены левые отделы толстого кишечника вплоть до середины поперечной ободочной. Это уже упомянутые прямая и сигмовидная плюс нисходящая ободочная и частично поперечная ободочная кишка;
- тотальный – воспаление поражает толстый кишечник на всем протяжении.
По тяжести текущего обострения (атаки) язвенный колит может быть:
- легким;
- средней тяжести;
- тяжелым.
По характеру заболевания:
- острый – диагностирован впервые, первые симптомы появились менее полугода назад;
- хронический непрерывный: обострения следуют практически без перерыва, длительность ремиссии менее 6 месяцев;
- хронический рецидивирующий: обострения сменяются ремиссиями продолжительностью более полугода.
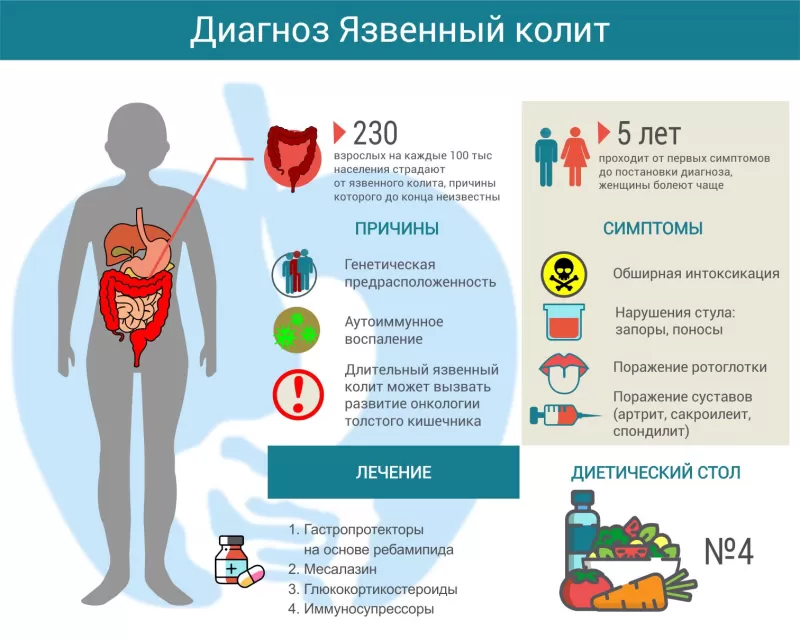
Язвенный колит – причины, симптомы, лечение, диетический стол
Симптомы язвенного колита
Как говорилось выше, симптомы язвенного колита крайне разнообразны и зачастую на первый взгляд не имеют никакого отношения к кишечнику. Именно поэтому нередки диагностические ошибки и неправильное лечение.
Синдром нарушения стула:
- диарея – в тяжелых случаях до 20 раз в сутки;
- примесь слизи, гноя, крови в водянистом кале;
- тенезмы – ложные болезненные позывы к дефекации;
- «ректальный плевок» – выделение небольшого количества кровянистой слизи после позыва.
Чем обширнее поражения, тем тяжелее диарея. При дистальном колите (поражение только прямой и сигмовидной кишки) поносы могут чередоваться с запорами, вызванными спазмом вышележащих отделов кишечника.
Болевой синдром: ноющие, схваткообразные болислева и внизу живота, реже – в районе пупка. Появляются через 30-90 минут после еды, достигают максимальной интенсивности непосредственно перед дефекацией, после чего ослабевают. По мере того, как патология прогрессирует, связь между болью и приемом пищи стирается.
Геморрагический синдром. Воспаленные участки кишечника кровоточат, что постепенно приводит к развитию анемии.
Внекишечные проявления язвенного колита есть почти у половины пациентов[4]. Именно они создают разнообразие симптоматики и условия для диагностических ошибок.
Аутоиммунные системные проявления вызваны вовлечением в аутоиммунную реакцию других органов:
- артропатии (боли и воспаления в суставах);
- поражение кожи (гангренозная пиодермия, узловатая эритема);
- афтозный стоматит (язвочки на слизистой рта);
- воспаление склеры, радужной оболочки глаз (увеит, ирит, иридоциклит, эписклерит);
Системные проявления, вызванные метаболическими нарушениями, появляются на фоне длительного воспаления и связанных с ним изменений в организме:
- холелитиаз (камни в желчном пузыре);
- стеатоз печени, стеатогепатит;
- тромбоз периферических вен;
- тромбоэмболия легочной артерии.
Нередко пациент меняет одного узкого специалиста за другим с жалобами на внекишечные проявления прежде, чем попадает к гастроэнтерологу, который и собирает «пазл». К тому же внекишечные проявления могут начаться раньше кишечных симптомов.
Осложнения язвенного колита

Боль и частые позывы к дефекации – основные симптомы со стороны кишечника
Кишечное кровотечение. «Подкравливает» язвенный колит постоянно, но при повреждении крупного сосуда кровотечение становится опасным для жизни. Пациент жалуется на резкую слабость, сердцебиение, покрывается холодным потом. Резко падает АД. В тяжелых случаях возможна спутанность сознания, шок.
Токсическая дилатация толстой кишки – паралич толстого кишечника с повышением давления внутри него. Внезапно повышается температура, опасно снижается АД, пациент жалуется на резкую слабость. Токсическая дилатация опасна перфорацией и перитонитом. Смертность при этом осложнении достигает 50%[5].
При малейшем подозрении на возможное осложнение язвенного колита нужно немедленно обратиться к врачу для госпитализации в хирургический стационар.
Диагностика язвенного колита
Основной метод диагностики – колоноскопия, во время которой врач проводит биопсию (забор образцов тканей кишечника для изучения под микроскопом).
В качестве дополнительного обследования могут назначить ирригоскопию, магнитно-резонансную или компьютерную томографию с контрастированием.
Чтобы уточнить общее состояние организма, назначают общий и биохимический анализы крови, анализ кала и другие исследования, в зависимости от жалоб конкретного пациента.
Лечение язвенного колита
В периоды обострений рекомендуется диетический стол №4. По мере стихания симптомов рацион расширяют, ориентируясь на переносимость тех или иных продуктов.
Для уменьшения активности воспалительного процесса рекомендуют месалазин в виде ректальных суппозиториев, ректальной пены или таблеток – в зависимости от тяжести и распространенности процесса.
Чтобы улучшить регенерацию слизистой оболочки, назначают гастропротекторы на основе ребамипида. Они уменьшают активность воспаления, снижают проницаемость эпителиального барьера и способствуют скорейшему восстановлению нормальной структуры и функции кишечной стенки.
Кроме того, чтобы купировать воспаление, могут рекомендовать глюкокортикостероиды (будесонид, преднизолон), препараты, подавляющие иммунитет (азатиоприн), моноклональные антитела (инфликсимаб, адалимумаб, голимумаб или ведолизумаб).
Схемы применения и дозы определяет врач, но нужно настраиваться на длительный курс поддерживающей терапии – преждевременное прекращение лечения способствует рецидиву.
При неэффективности консервативной терапии и появлении осложнений необходима операция – удаление пораженного участка толстой кишки.
Прогноз и профилактика язвенного колита

Кишечное кровотечение крайне опасно
При легком течении заболевания и адекватной терапии прогноз благоприятен. Возможна многолетняя ремиссия.
Угрозу несут осложнения, возникшие на фоне тяжелого обострения. Риск его в течение жизни составляет 15%[6]. Еще одна причина возможного неблагоприятного исхода – малигнизация процесса. Вероятность злокачественного перерождения тканей кишечника увеличивается вместе со «стажем» заболевания. Поэтому нужно регулярно проходить процедуру колоноскопии (минимум раз в год).
Так как причины болезни до конца не выяснены, специфической профилактики не существует.
[1] С.Р.Абдулхаков, Р.А.Абдулхаков. Неспецифический язвенный колит: современные подходы к диагностике и лечению. Вестник современной клинической медицины, 2009.
[2] П. В. Главнов, Н. Н. Лебедева, В. А. Кащенко, С. А. Варзин. Язвенный колит и болезнь Крона. Современное состояние проблемы этиологии, ранней диагностики и лечения. Вестник СПбГУ. 2011.
[3] там же.
[4] Н.Т. Ватутин, А.Н. Шевелёк, В.А. Карапыш, И.В Василенко. Неспецифический язвенный колит. Архив внутренней медицины, 2015.
[5] Клинические рекомендации Российской гастроэнтерологической ассоциации и ассоциации колопроктологов России по диагностике и лечению язвенного колита. 2017.
[6] там же
Источник
