Синдром дистального колита это

или урокиназа в дозе 4 000 — 6 ООО ЕД/кг в час. Однако такое лече ние можно проводить только в специализированных центрах, имеющих хорошие возможности для контроля за тромбоцитарной системой и системой гемостаза.
Прогноз
Прогноз зависит от причины ДВС-синдрома и его тяжести.
Синдром дистального колита — клинический синдром, обу словленный воспалением дистального отдела толстой кишки.
Этиология
Поражение толстой кишки патогенной микробной флорой встречается при шигиллезах и кишечной форме амебиаза — протозойном заболевании, вызываемом Entamoeba histolytica.
Патогенез и патоморфология
Основная роль в патогенезе синдрома дистального колита при шигиллезе принадлежит токсинам возбудителей, которые в орга низме человека действуют двояко. Они непосредственно воздей ствуют на слизистую оболочку ЖКТ и нервные окончания, сосу ды и рецепторы слизистой оболочки, а всосавшись, оказывают влияние на разные отделы нервной системы и внутренние органы. В основе патогенеза амебиаза лежит внедрение амеб в стенку (и иногда в кровеносные сосуды) кишечника, что обусловливается подвижностью и выделением ими гиалуронидазы и других фер ментов, лизирующих ткани.
И при шигиллезе, и при амебиазе страдает толстая кишка. Для шигиллезов типична преимущественная локализация воспалитель ного процесса в слизистой оболочке дистального участка толстой кишки, для амебиза — в слепой кишке и восходящем отделе обо дочной кишки, однако и при этом заболевании нередко поража ются сигмовидная и прямая кишка.
Морфологические изменения при шигиллезах чаще обнаружи ваются в сигмовидной кишке. Наиболее часто возникает катараль ное воспаление. При этом типе выявляются гиперемия, набуха ние слизистой оболочки, изредка встречаются мелкие кровоиз лияния и эрозии. На поверхности слизистой оболочки и в просве
149
те кишки обнаруживается слизистый или слизисто-геморрагиче- ский экссудат. При микроскопическом исследовании выявляют сосудистые расстройства в виде усиления проницаемости капил ляров, отека стромы и базальной мембраны. При резко выражен ном катаральном воспалении строма может быть инфильтрирова на нейтрофилами.
Однако могут возникать и фибринозно-некротические изме нения. Они характеризуются появлением грязно-серых плотных налетов. Некроз может достигать подслизистого и мышечного слоев стенки кишки. В таком случае подслизистый слой утолщен, ин фильтрирован нейтрофилами и лимфоцитами. Гнойное расплав ление и отторжение некротических масс приводит к образованию язв. При дизентерии язвы чаще поверхностные с плотными края ми. В подслизистом и межмышечном нервных сплетениях толстой кишки обнаруживают дегенеративные изменения нейронов; их счи тают причиной замедленной регенерации дизентерийных язв.
При кишечной форме амебиаза патологический процесс в ос новном локализуется в слепой и восходящей кишке. В типичных случаях ранняя стадия болезни проявляется гиперемией и отеком слизистой оболочки, возникновением в ней мелких эрозий и воз вышающихся узелков с желтой точкой на вершине. Узелки запол нены детритом и содержат вегетативные формы Е. histolytica. Раз рушение узелков вследствие некроза приводит к образованию язв, величина которых в диаметре колеблется от нескольких милли метров до 2,0 —2,5 см. Язвы имеют вид колб; набухшие подрытые края окружены зоной гиперемии и разобщены участками здоро вой ткани. Покрытое гноем дно язв достигает подслизистого слоя. В толще ткани дна язв обнаруживаются амебы с фагоцитирован ными эритроцитами. Тяжелое течение процесса сопровождается распадом тканей. Под слизистой оболочкой возникают синусы, которые, соединяясь, образуют обширные язвы с краями непра вильной формы. Углубление язв может привести к перфорации кишечной стенки и развитию перитонита.
Заживление и рубцевание глубоких язв приводит к стенозу тол стой кишки. Глубокие изъязвления стенки кишки иногда осложня ются возникновением кишечного кровотечения. Длительно проте кающий кишечный амебиаз может сопровождаться образованием кист, полипов, амебом. Амебомы представляют собой опухолевид ные образования в стенке толстой кишки, состоящие из грануля ционной ткани, фибробластов и эозинофильных лейкоцитов.
Клиническая картина
Синдром дистального колита как проявление инфекционного процесса может сопровождаться повышением температуры тела,
150
в той или иной степени выраженными признаками интоксикации и специфическими клиническими симптомами, характерными для этих заболеваний.
Общими проявлениями синдрома дистального колита являют ся боли в животе, болезненность при пальпации подвздошных областей, спазмированная сигмовидная кишка, тенезмы (ложные позывы на дефекацию), учащенный стул и измененный характер испражнений. Боли в животе могут носить постоянный характер, но перед актом дефекации они всегда усиливаются. Иногда боль в животе отмечается только перед актом дефекации. Сигмовидная кишка прощупывается в виде плотного тяжа, болезненна при паль пации. Отмечаются явления сфинктерита, податливость или зия ние ануса, иногда — выпадение прямой кишки.
Тенезмы (ложные позывы на дефекацию) доставляют детям много беспокойства. При тяжелых формах больные не могут отой ти от горшка (унитаза). Эквивалентом тенезмов у детей грудного возраста является сочетание беспокойства, крика, плача, перебирания (сучения) ножками, покраснения лица, натуживания при дефекации.
Стул частый (до 8 — 15 раз в сутки), скудный, с большим ко личеством слизи. При шигиллезе испражнения часто имеют зеле новатую окраску, в них обнаруживаются прожилки крови. При тяжелых формах шигиллеза каловый характер стула исчезает, он может стать крайне скудным и состоять только из патологических примесей («ректальный плевок»). При амебиазе каловые массы у детей 1-го года жизни также могут иметь зеленоватую окраску, однако наиболее часто испражнения имеют вид малинового желе (за счет равномерного пропитывания слизи кровью). При изоли рованном синдроме дистального колита обезвоживание не разви вается.
Диагностика
Диагноз основывается на характерной клинической картине (боли в животе, тенезмы, податливость ануса, учащение стула и изменение его характера). При ректороманоскопии обнаруживают отечность и гиперемию слизистой оболочки прямой и сигмовид ной кишки, усиленную продукцию слизи, эрозии. При микро скопическом исследовании испражнений выявляют большое ко личество лейкоцитов. Микроскопическое исследование испраж нений играет большую роль в диагностике кишечной формы аме биаза (позволяет обнаружить вегетативные формы амеб или цис ты). Диагноз «дизентерия» подтверждается бактериологическим исследованием фекалий (выделение возбудителя из испражнений). В качестве экспресс-методов диагностики используют иммунофлю-
151
оресцентный анализ, РСК, реакцию коагглюцинации (РКА), РЛА, ПЦР.
Дифференциальная диагностика
Синдром дистального колита прежде всего дифференцируют с энтеритом, гастроэнтеритом и другими заболеваниями, сопро вождающимися болями в животе: острым аппендицитом, панкре атитом, пиелонефритом, дискинезией желчевыводящих путей, острым холециститом и др.
Лечение
Для симптоматической терапии синдрома дистального колита используются ректальные суппозитории натрия альгината, обла дающие противовоспалительным, гемостатическим, репаративным действием. Подробные сведения о лечении шигиллезов изложены в подразд. 7.7.
Прогноз
При проведении своевременной и адекватной терапии прогноз благоприятный. Долго нелеченный кишечный амебиаз может ос ложниться внекишечной формой. Заживление и рубцевание глу боких язв сопровождается стенозом толстой кишки с развитием кишечной непроходимости.
6.5. Синдром инфекционного мононуклеоза
Синдром инфекционного мононуклеоза, или инфекционный мононуклеоз — это клинический синдром, характеризующийся симптомами токсикоза, ангиной, лимфаденопатией, спленоме галией и специфическими изменениями крови. Ранее считалось, что инфекционный мононуклеоз — нозологическая форма, вы зываемая только ВЭБ, но современными исследованиями уста новлено, что данный синдром полиэтиологичен.
Этиология
Синдром инфекционного мононуклеоза ассоциируется с це лым рядом возбудителей:
152
1) с вирусами — ВЭБ; ЦМВ; ВГЧ-1 — 3, -6, -7; аденовируса ми; энтеровирусами; гепатита А и В; ВИЧ; краснухи;
2) бактериями — Yersinia enterocolitica, Yersinia pseudotueerculosis; возбудителем болезни кошачьих царапин; Listeria monocyto genes;
3) простейшими — Toxoplasma gondii.
Патогенез и патоморфология
Общим для нозологических форм, ассоциирующихся с разви тием этого синдрома, является то, что все они вызываются внут риклеточными патогенами и при всех этих заболеваниях развива ется протективный иммунитет за счет цитотоксических лимфоци тов, которые определяются в сыворотке крови как атипичные мо нонуклеары.
Патоморфология изучена в основном на биопсийном материа ле при инфекционном мононуклеозе вируса Эпштейна —Барр. Объектом исследования являлся главным образом биопсийный ма териал лимфатических узлов, удаленных миндалин, пунктаты печени. В редких случаях при вскрытии были обнаружены следую щие изменения: генерализованное увеличение лимфатических уз лов, селезенки, печени, пейеровых бляшек, лимфоидных фолли кулов ЖКТ с наличием в них очагов некроза. Иногда в серозных и слизистых оболочках обнаруживались кровоизлияния.
Отмечается гиперплазия лимфоидных фолликулов, иногда уве личение числа плазматических клеток, эозинофилов. В редких слу чаях обнаруживаются частичное стирание рисунка лимфоидных образований вследствие слияния на некоторых участках гиперплазированных фолликулов, скопление в просвете синусов иммунобластов и малых лимфоцитов, инфильтрация ими Междолько вые перегородок и капсулы. В миндалинах, селезенке, вилочковой железе имеет место выраженная диффузная гиперплазия лимфо цитов с наличием большого количества атипичных мононуклеаров; в костном мозге отмечается очаговая гиперплазия лимфоид ных элементов. Множественные гнездные инфильтраты из таких же клеток обнаруживаются по ходу соединительнотканных про слоек в легких, печени, миокарде и других органах. Подобные же изменения можно обнаружить и в корешках спинномозговых не рвов и спинномозговых узлах.
Атипичные мононуклеары (клетки Дауни) — это разные субпопуляции лимфоцитов (В-лимфоциты, цитотоксические CD8+- лимфоциты, натуральные киллеры), претерпевающие бластную трансформацию в процессе нормального иммунного ответа. Эти клетки имеют большой диаметр (до 15 — 30 мкм), округлую или овальную форму и высокое цитоплазматическо-ядерное соотно
153
шение (рис. 1 цв. вклейки). Цитоплазма клетки голубая, по пери ферии интенсивно базофильная, вокруг ядра имеется светлый ободок; в цитоплазме могут быть вакуоли. Ядро атипичных лим фоцитов округлое или овальное (иногда напоминает ядро моно цитов), может располагаться эксцентрично. Оно имеет гомоген ный хроматин, расположенный иногда в виде спиц колеса; в нем могут быть нуклеолы.
По мере выздоровления восстанавливается нормальная гисто логическая структура.
Клиническая картина
Клинические проявления синдрома мононуклеоза вне зависи мости от этиологии характеризуются сочетанием синдромов ин токсикации, ангины (или фарингита), лимфаденопатии и спле номегалии.
Синдром интоксикации возникает в самом начале заболевания
ипроявляется слабостью, потливостью, повышением температу ры тела, анорексией, головной болью. Ангина (или фарингит) часто выявляется на фоне лихорадочной реакции на 3 — 4-е сутки болезни.
Характерным признаком является увеличение размеров лим фатических узлов. Они малоболезненны, не спаяны между собой
иокружающими тканями, плотноватой консистенции. В процесс чаще вовлекаются лимфатические узлы позади грудино-ключич но-сосцевидной мышцы (m. sternoclaidomastoideus). Одновремен но с лимфатическими узлами увеличиваются размеры селезенки
ипечени.
Диагностика
Синдром инфекционного мононуклеоза диагностируется на основании клинической картины и методов дополнительного ис следования. Решающее значение имеет исследование перифери ческой крови, в которой выявляются лейкоцитоз (12*109/л) — (20-109/л) (редко — лейкопения), относительный и абсолютный лимфоцитоз, атипичные мононуклеары, количество которых до стигает 4 % и более. Характерным диагностическим признаком синдрома является обнаружение гетерофильных антител, т.е. ан тител к эритроцитам различных животных.
Диагностика конкретной нозологической формы осуществля ется с помощью молекулярно-генетичесого исследования (ПЦРдиагностики) и определения специфических антител методом ИФА.
154
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Неспецифический язвенный колит: причины появления, симптомы, диагностика и способы лечения.
Неспецифический язвенный колит – хроническое заболевание кишечника неизвестной этиологии, склонное к рецидивам, сопровождающееся диффузным воспалением слизистой оболочки толстого кишечника.
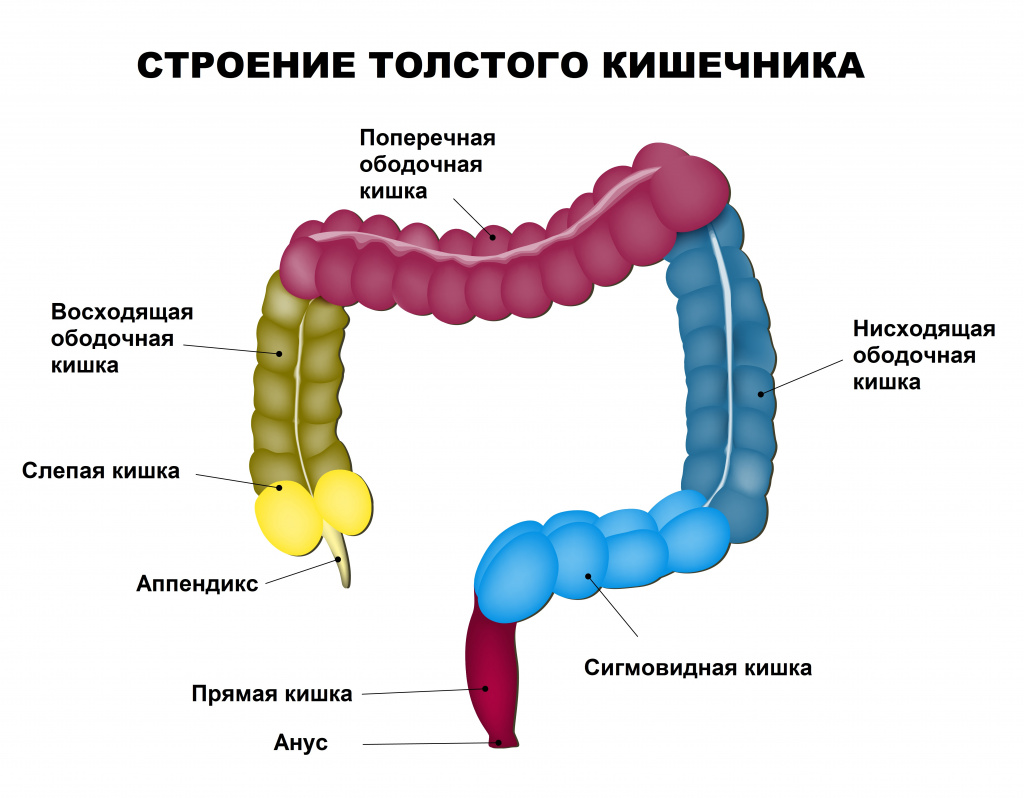
В мировой медицинской литературе это заболевание получило такое название, поскольку точные причины, вызывающей его развитие, не были установлены. При этом и наличие язв в кишечнике не является обязательным в течении данной патологии.
Заболевание затрагивает лиц обоего пола в любом возрасте – от младенцев до стариков, пик приходится на 15–30 и 50–70 лет.
Причины появления неспецифического язвенного колита
Повреждение стенки кишки, сопровождающееся иммунным ответом с продукцией антител к собственным клеткам кишечника и развитием аутоиммунного воспалительного процесса, рассматривается как одна из возможных причин манифестации неспецифического язвенного колита.
Кроме того, заболевание диагностируется у людей с нарушениями микрофлоры кишечника, ведущими к локальному раздражению слизистой оболочки аллергической и токсической природы.
Нарушение микроциркуляции в кишечнике из-за аномальной работы нервной системы, повышение проницаемости слизистой кишечной стенки для бактерий и микроорганизмов также относят к причинам развития неспецифического язвенного колита.
Факторы риска развития неспецифического язвенного колита
- Вирусные и бактериальные инфекции, в том числе перенесенные в детстве.
- Дисбактериоз кишечника.
- Наличие аутоиммунных заболеваний.
- Несбалансированное питание (отсутствие или низкое содержание в рационе грубых пищевых волокон).
- Заболевания нервной или эндокринной систем.
- Наследственная предрасположенность (наличие близких родственников, больных неспецифическим язвенным колитом).
- Патологии печени (склерозирующий холангит), вероятно, из-за недостаточного поступления желчи в кишку и нарушения процессов пищеварения.
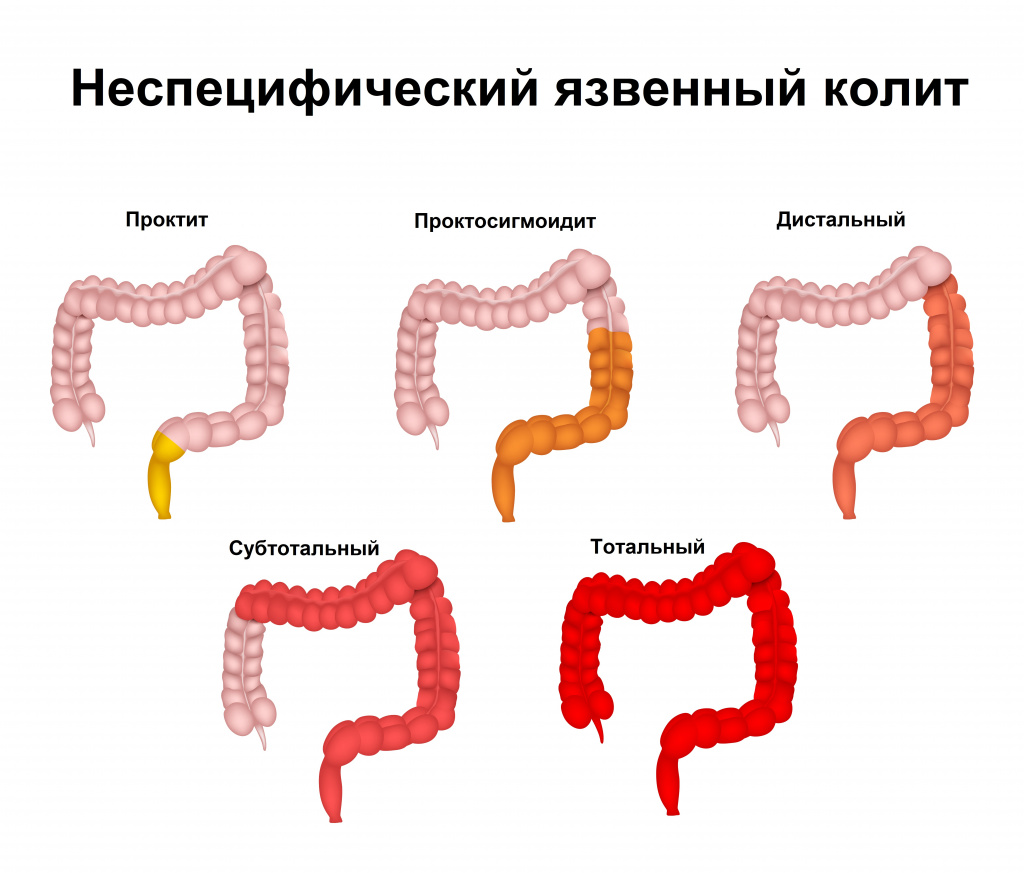
Классификация заболевания
По распространенности поражения:
- Дистальный колит:
а) проктит – заболевание ограничивается только прямой кишкой (эта локализация чаше всего является дебютом заболевания, впоследствии воспаление может распространяться);
б) проктосигмоидит – вовлекается прямая и сигмовидная кишка. - Левосторонний колит – поражается вся левая половина кишки (встречается наиболее часто – до 80% случаев, по данным российских колопроктологов).
- Субтотальный колит – поражается почти весь толстый кишечник (до печеночного изгиба).
- Тотальный колит – поражение захватывает всю толстую кишку.
По степени тяжести клинических проявлений:
а) легкое течение;
б) среднетяжелое;
в) тяжелое.
По фазам заболевания:
а) ремиссия – нет клинических проявлений;
б) обострение – беспокоят симптомы неспецифического язвенного колита.
По течению заболевания:
а) рецидивирующее – характерно чередование периодов наличия клинических проявлений и их отсутствия. Часто рецидивирующим считается наличие обострений более 2 раз в год с короткими ремиссиями;
б) непрерывное течение характеризуется обострениями более 2 раз в год, ремиссии при этом короткие и тяжело достижимые при проведении полноценной терапии;
в) молниеносное (фульминантное) – быстрое развитие поражения кишечника и множественных осложнений.
В Российской Федерации помимо вышеуказанных используется классификация по активности процесса – минимальная, умеренная, максимальная (оценивается частота актов дефекации за сутки).
Симптомы неспецифического язвенного колита
Появление крови в кале отмечают подавляющее большинство больных неспецифическим язвенным колитом.
Этот симптом носит название гематохенезии. Кровь при этом может быть как на поверхности кала (при локализации поражения в прямой кишке), что требует дифференциальной диагностики с геморроем, так и смешанной с ним, что говорит о поражении более высоких отделов кишечника.
- Диарея небольшими объемами каловых масс, до 15–20 раз в сутки. В тяжелых случаях дефекация происходит кровью, гноем и слизью, так как каловые массы практически отсутствуют. У лиц старческого возраста возможно развитие запоров из-за возрастных изменений кишечника. У молодых преимущественна клиника диареи. От других заболеваний кишечника, сопровождающихся диареей, неспецифический язвенный колит отличается ее проявлением в ночное время.
- Боль при неспецифическом язвенном колите локализуется чаще в левой половине живота, при тотальном или субтотальном поражении может иметь диффузный характер (по всему животу). При преимущественной локализации воспаления в прямой кишке беспокоят тенезмы – болезненные позывы к дефекации.
К внекишечным проявлениям неспецифического язвенного колита относятся:
- Кожные проявления, распространенность и форма которых зависят от активности кишечного процесса, встречаются примерно в 15% клинических случаев:
а) узловатая эритема (болезненные уплотнения под кожей красного цвета, чаще всего формируются на поверхности голеней);
б) гангренозная пиодермия (тяжелое проявление заболевания на коже, характеризуется множественными язвами и гнойниками различного размера), склонная к рецидивирующему течению. - Поражение полости рта, вероятно, связанное с нарушением всасывания питательных веществ в кишечнике:
а) афтозный стоматит (язвы на слизистой ротовой полости);
б) гингивит (воспаление десен);
в) стоматит (группа заболеваний слизистой полости рта). - Поражения суставов:
а) моно- и полиартрит (поражение затрагивает преимущественно голеностопные и коленные суставы, мелкие суставы кистей и стоп);
б) сакроилеит (воспаление крестцово-подвздошного сочленения);
в) анкилозирующий спондилит (тяжелое инвалидизирующее заболевание позвоночника). - Поражение органов зрения (чаще встречается при активном течении процесса в комплексе с поражением суставов и кожи):
а) ирит – воспаление радужной оболочки;
б) иридоциклит – воспаление радужки и цилиарного тела глаза;
в) эписклерит – воспаление ткани, соединяющей склеру и конъюнктивальный мешок глаза.
Для внекишечных проявлений заболевания характерно повышение температуры тела, озноб, слабость, вялость, снижение работоспособности, похудение, снижение аппетита, развитие тахикардии (учащенного сердцебиения), снижение гемоглобина из-за выделения крови с калом.
Диагностика неспецифического язвенного колита
Диагностика неспецифического язвенного колита включает тщательный сбор анамнеза (информации об условиях, предшествовавших появлению клиники заболевания, частоте стула за сутки, его характеристиках и пр.), пальцевой осмотр прямой кишки (с учетом онкологической настороженности). Проводится УЗИ органов брюшной полости, рентгенография брюшной полости и КТ-колоноскопия, в некоторых случаях с контрастным веществом. Золотым стандартом диагностики являются илеоколоноскопия, в том числе с седацией, или ректосигмоскопия, при которых возможен забор биологического материала для исследования (биопсии).
Колоноскопия
Эндоскопическое исследование толстого кишечника для поиска участков патологии, проведения биопсии и удаления небольших полипов и опухолей.
Колоноскопия с седацией (во сне)
Лечебно-диагностический метод исследования толстого кишечника, во время которого при необходимости может быть проведено малое хирургическое вмешательство (биопсия, удаление полипа до 1 мм).
Ректосигмоскопия
Эндоскопическое исследование участка толстого кишечника, позволяющее получить информацию о его состоянии и обнаружить различные патологии.
Исследование пунктатов других органов и тканей (кроме костного мозга)
Исследование пунктатов, полученных из опухолей, предопухолевых, опухолеподобных образований различной локализации: печень, почки, лёгкие, забрюшинные опухоли, опухоли средостения, щитовидная железа, предстательная железа, яичко, яичники, лимфатические узлы, миндалины, мягкие ткани, кости.
…
895 руб
Однако в некоторых случаях врач может отложить процедуру до момента уменьшения симптомов на фоне лечения, так как проведение эндоскопических методов диагностики при тяжелом течении заболевания или в момент обострений чревато высоким риском развития осложнений.
Из лабораторных методик используется общий анализ крови для оценки наличия анемии и выраженности воспалительного ответа, биохимический анализ (с определением печеночных ферментов, микроэлементов, С-реактивного белка, альфа-химотрипсина – для суждения об активности процесса и степени воспаления).
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
С-реактивный белок (СРБ, CRP)
Синонимы: С-реактивный белок сыворотки крови.
C-reactive Protein (CRP), quantitative.
Краткая характеристика определяемого вещества С-реактивный белок
С-реактивный белок получил свое название из-за способности вступать в реакцию преципитации с С-полисахаридом пневмококков (один из механ…
570 руб
В дифференциальной диагностике неспецифического язвенного колита и болезни Крона (тяжелого хронического заболевания желудочно-кишечного тракта, также поражающего слизистую оболочку и имеющего схожие симптомы) широко применяется определение pANCA. При неспецифическом язвенном колите этот показатель повышается до 94%, а при болезни Крона встречается лишь в 40% случаев.
Проводятся и исследования кала на яйца гельминтов, посев на клостридии и прочие кишечные инфекции, патогенную кишечную флору, общий анализ кала, а также анализ кала на скрытую кровь.
Анализ кала на яйца гельминтов (яйца глистов,helminth eggs)
Синонимы: Анализ кала на яйца глистов.
Ova and Parasite Exam; O&P, PRO stool; Stool O & P test.
Краткое описание исследования «Анализ кала на яйца гельминтов»
Гельминты (глисты) – паразитические черви, вызывающие группу болезней, называемых гельминтозами. Чаще …
495 руб
Посев на клостридии диффициле (Clostridium difficile)
Клостридии (Clostridium difficile) бактерии, в норме присутствующие в толстом кишечнике, но которые при терапии антибиотиками могут вызвать псевдомембранозный колит.
Заболевание без специфической терапии часто заканчивается летальным исходом. Это обусловлено особенностями Clostridium diffic…
1 295 руб
Копрограмма (Koprogramma, Stool)
Синонимы: Копрограмма, Общий анализ кала. Koprogramma, Stool analysis, Fecal analysis.
Краткая характеристика исследования «Копрограмма»
Кал – конечный продукт, образующийся в результате сложных биохимических процессов расщепления пищи, всасывания продуктов переваривания в жел…
635 руб
Для диагностики дисбиотических состояний назначают комплексы анализов для определения состава микрофлоры кишечника, в том числе на чувствительность к препаратам для лечения нарушения биоценоза кишки.
К каким врачам обращаться
При появлении болей в животе, нарушений стула, симптомов общей интоксикации, анемии (бледность кожи и слизистых, слабость, снижение работоспособности) необходимо обратиться за помощью к
терапевту
.
Врач выберет объем необходимых обследований и лечения, а также определит необходимость консультации узких специалистов:
гастроэнтеролога
,
онколога
, проктолога.
Лечение неспецифического язвенного колита
Терапия неспецифического язвенного колита заключается в купировании обострений, уменьшении их количества, достижении и поддержании ремиссии, профилактике осложнений.
В зависимости от клинической ситуации для каждого пациента подбирается индивидуальное лечение, могут быть назначены гормональные препараты, специализированные лекарственные средства в виде ректальных свечей, таблетированных форм и растворов для внутривенного введения, антибиотики, пробиотики.
Широко применяется лечебное питание: исключают жирную, жареную, пряную, раздражающую слизистую оболочку кишечника пищу, увеличивают в рационе белок, максимально ограничивают клетчатку, в период обострения запрещают молочные и другие продукты, способные провоцировать процессы брожения в просвете кишки.
Для коррекции нарушений всасывания используются поливитаминные и минеральные комплексы, препараты железа, в том числе и для внутривенного введения.
В тяжелых случаях требуется удаление пораженного участка кишечника.
Осложнения
Перфорация (прободение) толстой кишки – проявляется резкой болью в животе, значительным усугублением симптомов интоксикации, ухудшением состояния больного, симптомами перитонита.
Токсическое расширение стенок толстой кишки – сопровождается ухудшением состояния больного, ознобом и повышением температуры тела до 39оС, уменьшением частоты дефекаций (это связано с вовлечением в патологический процесс мышечного аппарата кишки и не является признаком улучшения состояния больного), слабостью. Частота летальных исходов при этом осложнении составляет до 30%.
Развитие кишечного кровотечения – в стуле помимо «привычных» примесей крови появляются сгустки, отмечается прогрессирующее снижение гемоглобина и артериального давления, бледность слизистых оболочек и кожи, выраженная слабость, тахикардия.
Трансформация неспецифического язвенного колита в рак толстой кишки, по всей видимости, связана с наличием постоянного воспаления в клетках кишечника, уменьшением их сопротивляемости воздействию патологических микроорганизмов.
Формирование свищей (каналов, открывающихся из полости кишечника на кожу), абсцессов (гнойников) окружающих мягких тканей.
Синдром мальабсорбции – нарушение всасывания жизненно важных микроэлементов и витаминов, что ведет к сбою в работе всех органов и систем.
Профилактика неспецифического язвенного колита
Основой профилактики считается регулярное диспансерное наблюдение людей из групп риска и проведение эндоскопических обследований органов пищеварения при наличии длительных симптомов расстройства пищеварения.
Снизить риск развития заболевания позволяет сбалансированное питание, содержащее достаточное количество витаминов, минералов и клетчатки, создающее оптимальный режим пищеварения (отсутствие поносов, запоров).
Источники:
- Клинические рекомендации Российской гастроэнтерологической ассоциации и Ассоциации колопроктологов России по диагностике и лечению язвенного колита. Москва, 2017. – 31 с.
- Клинические рекомендации по диагностике и лечению взрослых, больных язвенным колитом. Российская гастроэнтерологическая ассоциация. 2013.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Герпес
Герпес: причины появления, симптомы, диагностика и способы лечения.
Эндометриоз
Эндометриоз: причины появления, симптомы, диагностика и способы лечения.
Бруцеллез
Бруцеллез: причины появления, симптомы, диагностика и способы лечения.
Источник
