Признаки колита при дизентерии
Дизентерия. Шигеллез. Симптомы, формы и лечение дизентерии.
Дизентерия — инфекционная болезнь, вызванная Shigella spp. Дизентерия передается фекально-оральным путем. Протекает с преимущественным поражением слизистой оболочки дистального отдела толстой кишки.
Этиология, патогенез.
Чаще встречаются: шигелла Флекснера (с подвидом Ньюкастл), шигелла Бойда, шигелла Зонне, Григорьева-Шига. Наиболее распространенными являются шигеллы Зонне и Флекснера.
Возбудители могут длительно сохраняться во внешней среде (до 1,5 мес). На некоторых пищевых продуктах они не только сохраняются, но могут и размножаться (молочные продукты и др.). Бактерии могут сохранять свою жизнеспособность в течение нескольких часов на руках и полотенце.
Отмечается возрастание резистентности шигелл к различным антибиотикам, а к сульфаниамидам резистентно большинство штаммов.
Шигеллы могут паразитировать в эпителии кишечника. Заболевание возникает при проникновении в кровь токсинов шигелл. Дизентерийные токсины действуют на стенку сосудов, на ЦНС, периферические нервные ганглии, симпатоадреналовую систему, печень, органы кровообращения.
При тяжелых формах дизентерии смерть обычно наступает от
Инфекционно-токсического шока.
Варианты клинических проявлений острой дизентерии зависят от многих факторов, в том числе и от вида возбудителя.
Дизентерия Флекснера сохраняет наиболее типичные черты клиники, дизентерия Зонне нередко характеризуется бурным началом по типу пищевой токсикоинфекции и протекает в виде острых гастроэнтероколитического и гастроэнтерического вариантов. Значительно большим своеобразием отличается дизентерия Григорьева-Шига, при которой наиболее часто выявляются септическое течение, нейротоксикоз, заболевание осложняется тромбо-уремическим синдромом, лейкемоидными реакциями, кишечным кровотечением.
Клинические симптомы, течение.Инкубационный период — от 1 до 7 дней (чаще 2-3 дня). По клиническим проявлениям дизентерию можно разделить на следующие формы.
I. Острая дизентерия:
а) колитический вариант;
б) гастроэнтероколитический вариант.
По тяжести течения они могут быть:
легкие, среднетяжелые, тяжелые и очень тяжелые,
По особенностям течения бывают:
стертые, субклинические и затяжные варианты.
II. Хроническая дизентерия:
а) рецидивирующая;
б) непрерывная (затяжная).
III. Бактерионосительство шигелл:
а) реконвалесцентное;
б) транзиторное.
Типичные формы дизентерии (колитический вариант) начинаются остро.
Симптомы интоксикации: лихорадка, ухудшение аппетита, головная боль, адинамия, понижение АД.
Признаки поражения желудочно-кишечного тракта:
боль в животе вначале тупая, разлитая по всему животу, постоянная, затем становится более острой, схваткообразной, локализуется в нижних отделах живота, чаще слева или над лобком. Боль усиливается перед дефекацией. Появляются также тенезмы — тянущие боли в области прямой кишки, отдающие в крестец. Они возникают, во время дефекации и продолжаются в течение 5-15 мин после нее. Тенезмы обусловлены воспалительными изменениями слизистой оболочки прямой кишки.
При поражении дистального отдела толстого кишечника бывают ложные позывы и затянувшийся акт дефекации, ощущение неполного опорожнения кишечника.
Пальпаторно отмечаются спазм и болезненность толстого кишечника, особенно в области сигмовидной кишки. Стул учащен, до 10 раз в сутки и более. Испражнения вначале каловые, затем в них появляется примесь слизи и крови, а в более тяжелых случаях при дефекации выделяется лишь небольшое количество кровянистой слизи.
При легких формах самочувствие больных удовлетворительное, температура тела повышается до 38°С, лихорадка длится от нескольких часов до 1-2 сут, боль в животе незначительная, тенезмы и ложные позывы могут отсутствовать. Стул до 10 раз в сутки, не всегда в испражнениях удается обнаружить примесь слизи и крови.
Среднетяжелое течение заболевания характеризуется более выраженными признаками интоксикации и колитического синдрома: температура тела повышается до 38-39 °С, лихорадка длится от нескольких часов до 2-4 сут, отмечаются тахикардия/снижение АД до 100 мм рт. ст.
Через 2-3 ч от начала болезни появляются периодические схваткообразные боли в нижней части живота, частые ложные позывы на дефекацию, тенезмы, затем диарея. Стул до 10-20 раз в сутки, испражнения скудные с примесью слизи и крови.
В анализе крови — лейкоцитоз.
Тяжелая форма дизентерии протекает с высокой лихорадкой, до 40 °С или, наоборот, с гипотермией. Отмечаются резкая слабость, адинамия, аппетит полностью отсутствует. Больные заторможены, апатичны, кожа бледная, пульс частый, слабого наполнения.
Диарея, стул более 20 раз в сутки, слизисто-кровянистый.
При тяжелом течении может иногда наступать парез сфинктеров, зияние заднего прохода, из которого выделяется кровянистая слизь. В анализе крови — лейкоцитоз, токсическая зернистость нейтрофилов, повышение СОЭ до 30 мм/ч и более.
При очень тяжелом течении заболевания может развиться
картина инфекционно-токсического шока: прогрессирующее падение АД, цианоз, чувство холода, головокружение, пульс едва прощупывается, олигурия;
картина инфекционно-токсической энцефалопатии: психомоторное возбуждение, нарушения сознания, менингеальные симптомы.
При гастроэнтероколитическом варианте заболевания отмечаются явления острого гастрита: боль в эпигастрии, тошнота, рвота.
Симптомы колита в первые сутки могут быть слабо выраженными или отсутствовать, что создает трудности для диагностики. Ложные позывы, тенезмы, примесь крови и слизи в кале появляются обычно на 2-3-й день болезни.
Тяжесть течения заболевания определяется степенью обезвоживания: легкое течение гастроэнтероколитического варианта болезни не сопровождается симптомами обезвоживания, при среднетяжелом течении наблюдается обезвоживание 1-ой степени, при тяжелом течении — обезвоживание 2-3-й степени. При стертом течении острой дизентерии выявляются минимальные субъективные проявления болезни.
Субклинические формы дизентерии обычно диагностируются при бактериологическом исследовании, клинические симптомы выражены слабо. Подобные больные нередко считают себя здоровыми и никаких жалоб не предъявляют.
Хроническая дизентерия диагностируется, если заболевание длится более 3 мес.
Оно может протекать в виде отдельных обострений (рецидивное течение), реже встречается непрерывное течение, когда периоды ремиссии отсутствуют. Реконвалесцентное бактерионосительство шигелл представляет собой продолжающееся выделение шигелл у лиц, перенесших острую дизентерию, сроком до 3 мес при отсутствии клинических проявлений болезни. Транзиторное бактерионосительство — однократное выделение шигелл у практически здорового человека, не болевшего дизентерией и не имевшего дисфункции кишечника на протяжении последних 3 мес.
Осложнения дизентерии.
Инфекционно-токсический шок,
Инфекционно-токсическая энцефалопатия,
Токсический мегаколон,
Перфорация кишки с развитием перитонита,
Пневмония и др.
Для диагностики, помимо клинической симптоматики, большое значение имеет ректороманоскопия. В зависимости от тяжести выявляются разной степени выраженности изменения слизистой оболочки толстой кишки (катаральные, катарально-геморрагические, эрозивные, язвенные, фибринозные). Наиболее характерны для дизентерии геморрагические и эрозивные изменения на фоне воспаления слизистой оболочки.
Диагноз острой дизентерии устанавливается на основании эпидимиологических данных, клиники, с учетом результатов ректороманоскопии бактериологического исследования испражнений, однако отрицательные результаты посева кала не исключают диагноз дизентерии, так как удается выделить шигеллы лишь у 50-70% больных, имеющих характерные для дизентерии клинико-эпидемиологические данные.
Для подтверждения диагноза используют также иммунологические методы, позволяющие обнаружить антигены возбудителей и их токсинов в слюне, моче, копрофильтратах, крови и антитела к шигеллам. Для диагноза хронической дизентерии важно указание на перенесенную острую дизентерию в течение последних 3 мес. Дизентерию нужно дифференцировать от острого колита другой этиологии (сальмонеллезные и др.), а также амебиаза, балантидиаза, неспецифического язвенного колита, рака толстой кишки.
ЛЕЧЕНИЕ ДИЗЕНТЕРИИ.
Больных дизентерией можно лечить как в инфекционном стационаре, так и в домашних условиях. Госпитализируют больных со среднетяжелыми и тяжелыми формами, детей в возрасте до 3 лет, детей, посещающих дошкольные учреждения, ослабленных больных, работников питания, лиц, проживающих в общежитиях.
При легкой форме дизентерии возможно предписание только Базисной и Симптоматической терапии.
При более выраженных клинических проявлениях показано назначение Антибактериальных препаратов:
- Этиотропные препараты:
Нитрофураны (фуразалидон, фурадонин по 0,1 г 4 раза в сутки, эрсефурил по 0,2 г 4 раза в сутки),
Оксихинолины (нитроксолин по 0,1 г 4 раза в сутки, интетрикс по 1—2 таблетки 3 раза в сутки),
Котримоксазол (бисептол по 2таб 2 раза в сутки или бактрим по 1 таблетки 2 раза в сутки),
Фторхинолоны(офлоксацин по 0,2-0,4 г 2 раза в сутки, ципрофлоксацин по 0,25-0,5 г 2 раза в сутки),
Аминогликозиды, Цефалоспорины.При легком течении заболевания используют Нитрофураны, Котримаксазол, Оксихинолины,
При среднетяжелом— Фторхинолоны,
При тяжелом— Фторхинолоны (при необходимости — в комбинации с Аминогликозидами), Цефалоспорины в комбинации с Аминогликозидами.Назначается также: Метронидазол по 750мг внутрь 3 раза в день,10 дней.
Затем назначают Йодохинол по 650мг 3 раза в день, 20 дней. - Антидиарейные препаратылучше не использовать,так как они могут увеличивать продолжительность болезни и риск бактериемии.
- При обезвоживании проводится Гидратационная терапия.При выраженной интоксикации — Дезинтоксикационная терапия.
При выраженном болевом синдроме для купирования спазма толстой кишки используют Спазмолитики (но-шпа, папаверин). - Показаны Вяжущие средства (викалин, викаир, таннакомп).
Назначают Комплекс витаминов, включающий аскорбиновую кислоту (500-600 мг в сутки), никотиновую кислоту (60 мг в сутки), тиамин и рибофлавин (по 9 мг в сутки)
Для коррекции биоценоза кишечника используют Бактерийные препараты: биоспорин, бактисубтил, энтерол.
После бактериотерапии с целью восстановления микрофлоры кишечника, назначают: Препараты, содержащие полезные бактерии: линекс, бифидумбактерин, витафлор и др. - При дизентерии Флекснера и Зонне применяют поливалентный Дизентерийный Бактериофаг.
Профилактика.
Желательно 3 повторных анализа кала для подтверждения выздоровления и прекращения инвазии.
При оставлении больного дома в квартире проводят текущую дезинфекцию. За лицами, находившимися в контакте с больными, устанавливают медицинское наблюдение в течение 7 дней. В очагах шигеллеза должен проводиться комплекс мероприятий, направленных на выявление источника инфекции и прерывание путей его распространения.
Прогноз благоприятный. Переход в хронические формы наблюдается при совершенной терапии относительно редко (12%).
Котримаксазол (бисептол по 2таб 2 раза в сутки или бактрим по 1 таблетки 2 раза в сутки),
Фторхинолоны (офлоксацин по 0,2-0,4 г 2 раза в сутки, ципрофлоксацин по 0,25-0,5 г 2 раза в сутки),
Аминогликозиды,
Цефалоспорины.
КАТЕГОРИЯ:
Источник
Начинается заболевание с постепенного появления зябкости конечностей, дискомфорта в поясничной области, повышения температуры тела до 39 °C и выше, озноба, выраженной слабости, ощущения разбитости. Снижается аппетит, появляется адинамия, головная боль, головокружение. Иногда присоединяется тошнота и рвота. Во рту становится сухо, может появляться икота, резь в глазах из-за сухости конъюнктив.
Боли в животе носят разлитой характер, вначале тупые, постоянные, затем переходят в острые схваткообразные в нижних отделах живота, усиливающиеся перед актом дефекации. В конце первых суток присоединяются тенезмы — судорожные сокращения мышц сигмовидной и прямой кишки в момент дефекации и продолжающиеся после в количестве 10-15 раз. Происходит учащение частоты стула до 10 раз и более (через несколько часов после начала заболевания), сопровождающееся чувством незавершённости акта дефекации.
Объективно: кожа сухая, бледная, черты лица заострены, глаза запавшие. Живот втянут. Лимфоузлы не поражаются.
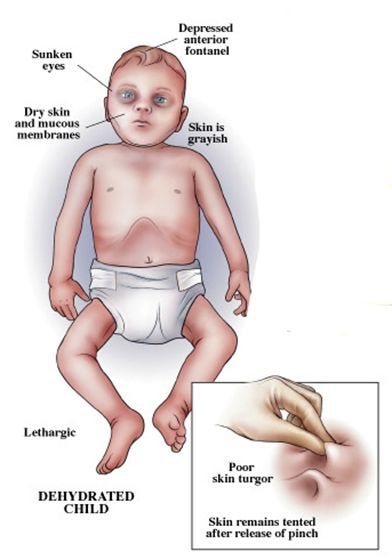
Со стороны сердечно-сосудистой системы: при лёгком заболевании — брадикардия (редкий ритм сердца), снижение артериального давления. При среднетяжёлых и тяжёлых формах — тахикардия, пульс малого наполнения, приглушение тонов сердца, иногда увеличение размеров сердца, акцент I тона на лёгочной артерии.
Со стороны дыхательной системы: при тяжёлых формах тахипноэ (учащённое поверхностное дыхание свыше 20 в минуту).
Со стороны ЖКТ: при пальпации наблюдается спазм и болезненность толстой кишки (в основном сигмовидной), кашицеобразный стул с кровью, слизью (иногда вид мясных помоев), вначале нормального объёма, затем его уменьшение до «ректального плевка» (маленький комочек слизи с прожилками крови). При крайне тяжёлой форме — зияние заднего прохода из-за пареза сфинктеров, урчание, шум плеска, может быть вздутие живота.
Со стороны мочевыделительной системы: частые позывы на мочеиспускание (рефлекторный характер).
При фарингоскопии: сухость слизистой оболочки ротоглотки, язык сухой, покрыт бурым налётом.
Критерии степени тяжести:
- лёгкое течение (без обезвоживания);
- среднетяжёлое течение (обезвоживание I степени, стул до 20 раз);
- тяжёлое течение (обезвоживание II-III степени, частый стул).
Клинические проявления обезвоживания (по Покровскому)
| степень обезвоживания | потеря жидкости (% к массе тела) | симптомы |
|---|---|---|
| I | 1-3 | умеренная жажда и сухость слизистых оболочек, небольшая лабильность пульса |
| II | 4-6 | жажда выражена, резкая слабость, бледность и сухость кожи, нестойкий акроцианоз (синюшная окраска кожи), охриплость голоса, судороги в икроножных мышцах, снижение тургора кожи (сопротивление к механическим воздействиям), тахикардия, умеренная артериальная гипотония |
| III | 7-10 | цианоз, сухость кожи и слизистых оболочек, заострившееся лицо, запавшие глаза, выраженное снижение тургора кожи, «руки прачки», афония (утрата звучности речи, способность говорить лишь шёпотом), судороги, тахикардия, артериальная гипотензия, олиго/анурия (частичное или полное прекращение поступление мочи) |
| IV | > 10 | стремительно развивающаяся симптоматика, характерная для предыдущих форм, снижение систолического АД ниже 60 мм рт ст, гипотермия, общий цианоз, тёмные круги вокруг глаз, запавший живот, общие тонические судороги, гиповолемический шок |
Формы заболевания
Стёртое течение: жалоб нет или они минимальны. Спазм и болезненность сигмовидной кишки умеренные, при ректороманоскопии — катаральный проктосигмоидит (воспаление прямой и ободочной кишки).
Субклиническая форма: отсутствие клинических проявлений, выделение шигелл при посеве кала на питательные среды, положительные серологические реакции.
Затяжное течение: клинические проявления, выделение шигелл более двух недель при лёгком заболевании, трёх недель при среднетяжёлом и четырёх недель при тяжёлом (причины — иммунодефицит, неадекватная этиотропная терапия).
Хроническая рецидивирующая: период обострения сменяет период клинического благополучия, который прерывается очередным обострением. Состояние больного относительно удовлетворительное, стул до пяти раз в сутки. Может продолжаться до трёх месяцев.
Хроническая непрерывная: ремиссии (улучшений) нет, неуклонное прогрессирование патологического процесса и ухудшение состояния. Синдром общей инфекционной интоксикации умеренно выражен.
Бактерионосительство:
- реконвалесцентное (выделение шигелл у лиц, которые перенесли острый шигеллёз сроком до трёх месяцев при отсутствии клинических симптомов болезни и нормальных данных ректороманоскопии);
- транзиторное (однократное выделение шигелл у практически здорового человека, который не болел шигеллёзами и не имел дисфункции кишечника на протяжении последних трёх месяцев).[2][6]
Патогенез дизентерии
Входные ворота — ротовая полость, в которых начинается воздействие факторов неспецифического иммунитета на возбудителя (лизоцим, макрофаги, IgA). Далее шигеллы попадают в желудок, где происходит их контакт с соляной кислотой, после чего микроорганизмы частично гибнут, высвобождая эндотоксин. Уцелевшие бактерии продвигаются в тонкий кишечник, производя неярко выраженный процесс из-за отсутствия их сродства к энтероцитам, и проявляется патогенное по отношению к шигеллам действие лимфоцитов. После возбудитель достигает дистальных отделов толстого кишечника, где происходит активное размножение бактерий и их частичная гибель, сопровождающаяся значительным образованием эндотоксина (острый инфекционный токсикоз). Образующиеся иммунные комплексы (включая липополисахарид) фиксируются в капиллярах слизистой оболочки толстого кишечника, где нарушают микроциркуляцию, вызывают повышение проницаемости сосудистой стенки, агрегацию тромбоцитов (ДВС-синдром) с одновременным токсическим поражением ЦНС (центральной нервной системы) и сердечно-сосудистой систем. Шигеллы проникают внутрь колоноцитов, где размножаются и вызывают фатальные деструктивные процессы.
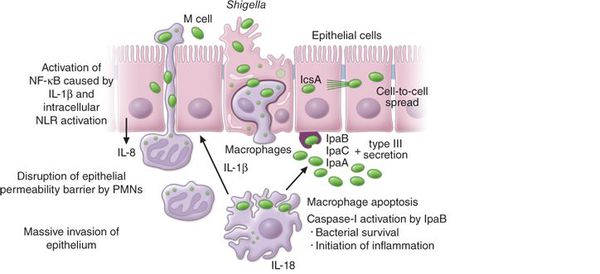
Следует понимать, что ведущим поражающим фактором является выраженное токсическое действие шигелл — токсины, действуя на нервные узлы кишечника, нарушают крово- и лимфообращение, вызывают болевой синдром и учащение стула. Спазм различных сегментов кишечника является неравномерным, что ведёт к переполнению верхних отделов и запустеванию нижних, что также провоцирует болевые ощущения по ходу кишечника, уменьшение количества каловых масс и тенезмы. Нарушается синтез белка в кишечной стенке, что ведёт к некрозу эпителия и образованию дефектов слизистой оболочки (язв).
В ходе заболевания шигеллы подвергаются воздействию вначале макрофагов межклеточного пространства, далее происходит активация естественных киллеров, синтез интерферонов и повышение количества лимфоцитов, формируются различные классы специфических антител, играющих решающую роль в элиминации возбудителя. При иммунодефиците полной элиминации шигелл не наступает, и формируется хроническое течение заболевания или бакносительство.[2][5]
Классификация и стадии развития дизентерии
По клинической форме:
- типичная;
- стёртая;
- субклиническая;
- бактерионосительство (реконвалесцентное и транзиторное).
По длительности заболевания и типу:
а) острая (колитический и гастроколитический) — до трёх месяцев:
- циклическая;
- затяжная;
б) хроническая (более трёх месяцев):
- рецидивирующая;
- непрерывная.
По степени тяжести выделяют: лёгкую, среднетяжёлую, тяжёлую и крайне тяжёлую формы.
Лёгкая форма дизентерии
Для лёгкой формы характерно повышение температуры тела до 38 °С в течение не более 2-3 суток, умеренное недомогание, дискомфорт и неярко выраженные боли левой подвздошной области, лёгкая болезненность и спазмирование сигмовидной кишки при пальпации. Кал оформленный или полуоформленный не более 10 раз в сутки длительностью до 3-4 дней, обычно без примесей крови и слизи. Воспалительные изменения слизистой оболочки прямой и сигмовидной кишки обычно катаральные (разрушение и слущивание верхнего слоя слизистого эпидермиса) с единичными язвенными элементами. Обезвоживания у взрослых, как правило, нет у детей может быть 1 степени.
Среднетяжёлая форма
Повышение температуры тела до 39 °С, выраженная интоксикация до 4-5 суток. В течение 2-3 часов присоединяется диарея: частота стула до 20 раз за сутки продолжительностью до 5 дней, кал небольших объёмов с явными примесями крови и слизи. Количество кала постепенно уменьшается, вплоть до выделения одной слизи. Периодические схваткообразные боли в животе, тенезмы (режущие, тянущие, жгущие боли в области прямой кишки). При пальпации сильный спазм и резкая болезненность сигмовидной кишки. Отмечается бледность, тахикардия, снижается артериальное давление. Слизистая кишечника с признаками катарально-язвенного воспаления, местами геморрагического характера. У взрослых возможно обезвоживание 1-2 степени, у детей до 2-3 степени.
Тяжёлая форма
Резкое повышение температуры тела до 40 °С и выше, очень выраженная интоксикация до 10 дней — потрясающий озноб, резкая слабость, тошнота и головокружение. Характерны разлитые боли в животе с усилением в левой подвздошной области, мучительные тенезмы. Диарея более 20 раз в сутки, кал кровянисто-тёмный, большое количество слизи (так называемые “мясные помои”). Сильная тахикардия, падение артериального давления, глухость тонов сердца. Слизистая кишечника представляет собой язвенно-некротическую поверхность с плёнками фибрина. Выраженное обезвоживание 2-3 степени, у детей до 3-4 степени.
Крайне тяжёлая форма
Редко встречающаяся форма болезни. Для неё характерно внезапное повышение температуры тела до 41 °С и выше, крайне выраженная интоксикация — потрясающий озноб, мышечная слабость, возможно угнетение сознания. Стул частый, быстро приобретает вид “мясных помоев”. Разлитые сильные боли в животе. Тотальное поражение толстого кишечника язвенно-некротического характера, возможно затрагивания конечных отделов тонкого кишечника. Часто с самого начала развиваются осложнения: инфекционно-токсический шок и энцефалопатия. Выраженное обезвоживание 3-4 степени. Прогноз неблагоприятен.
Осложнения дизентерии
- инфекционно-токсический шок (часто возникает на 2-3 недели от начала заболевания);
- инфекционно-токсическая энцефалопатия;
- перфорация толстого кишечника (перитонит);
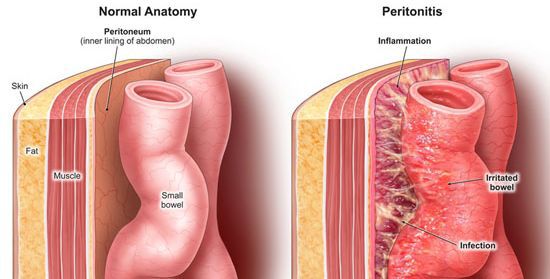
- пневмония (из-за вторичного иммунодефицита);
- тромбоз мезентериальных сосудов;
- восходящая урогенитальная инфекция;
- полиартриты и невриты.[1][6]
Диагностика дизентерии
К методам лабораторной диагностики относятся:
- общеклинический анализ крови с лейкоцитарной формулой (нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, токсическая зернистость нейтрофилов, эритроцитоз, повышение СОЭ);
- общеклинический анализ мочи (протеинурия, эритроцитурия, повышение плотности);
- биохимический анализ крови (повышение протромбинового индекса, фибриногена, АЛТ, амилазы);
- копрограмма (слизь, кровь, лейкоциты и др.);
- серологическая диагностика (РНГА — реакия непрямой гемагглютинации — с комплексными дизентерийным и сальмонеллёзным антигенами — диагностические титры не менее 1:200/1:400 с явлениями нарастания в динамике);
- бактериологический метод (бактериологический посев кала на дизентерийную группу — ответ через 4-5 суток);
- ПЦР-диагностика каловых масс, дающая быстрый ответ о наличии или отсутствии шигелл без типирования;
- ректороманоскопия (при лёгкой степени тяжести у лиц декретированного контингента);
- электрокардиография.
При развитии осложнений используются соответствующие методы исследований согласно ситуации.
В случае заболевания дизентерией работников сферы общественного питания, образования, здравоохранения и обслуживания (декретированные группы) все перечисленные методы исследований обязательны.[1][5]
Лечение дизентерии
Лечение лёгких и среднетяжёлых форм заболевания может осуществляться амбулаторно, тяжёлых форм, а также лиц декретированного контингента — стационарно в инфекционном отделении.
Диета и режим
Режим — полупостельный (в зависимости от степени тяжести), палатный.
Показана диета № 4 по Певзнеру, с минимумом клетчатки, углеводов, исключением жирного, жареного, острого, газировок, обильное питьё.

Госпитализация
Показания для госпитализации:
- группы риска (младенцы, взрослые старше 50 лет, с отягощенной соматической патологией и др.);
- тяжелые и некоторые варианты среднетяжёлых форм (при угрозе утяжеления);
- при развитии осложнений болезни;
- с затяжным и хроническим течением дизентерии в периоды обострения;
- декретированный контингент (лица, работающие пищей, водой, в детских коллективах);
- при невозможности обеспечить лечение и уход на дому;
- при угрозе распространения инфекции по месту жительства больного.
Критерии выписки больных
- нормализация клинической картины (исчезновение основных симптомов);
- нормализация общелабораторных данных (крови и мочи);
- однократное отрицательное исследование кала методом бактериального посева не ранее двух дней после окончания антибиотикотерапии (кроме декретированных контингентов – для них необходимо два отрицательных исследования).
Медикаментозное лечение
Медикаментозная терапия начинается с антибиотикотерапии при любой степени тяжести и характере заболевания (она имеет в большинстве случаев характер ex juvantibus, то есть лечение проводится до получения результатов анализов). Препаратами выбора первой линии являются антибиотики фторхинолонового и цефалоспоринового ряда, обычно назначаемые сроком до 5-7 дней. Лечение должно проводиться под контролем врача, не допускается сокращение или самовольное изменение его состава (во избежание развития антибиотикоустойчивости).
Патогенетически показано обильное питьё солевых растворов (раствор Филипса, регидрон, гастролит и др.), при рвоте — парентеральное введение специальных растворов (Трисоль, Ацесоль и др.).
Для купирования спазма и болезненности назначаются спазмолитики, при геморрагическом синдроме — гепарин и др.
В первые дни показан приём энтеросорбентов (далее они утрачивают лечебную функцию и могут нанести вред).
При значительных потерях жидкости определённый смысл имеют препараты, задерживающие повышенное её выделение в просвет кишечника (но не останавливающие моторику).
В целях нормализации микрофлоры кишечника показан приём про- и пребиотических средств, ферментов поджелудочной железы.
Выписка больных осуществляется при нормализации клинической картины, общелабораторных данных (крови и мочи) и однократном отрицательном исследовании кала методом бак. посева не ранее двух дней после окончания антибиотикотерапии (кроме декретированных контингентов).
Диспансерное наблюдение проводится в течении трёх месяцев с бак. посевом в конце каждого месяца и окончания срока наблюдения.[1][3]
Прогноз. Профилактика
Основа профилактики — соблюдение санитарно-гигиенических норм и правил по выработке, обработке (термическая обработка) и употреблению продуктов питания, обследованию лиц декретированного контингента (при выявлении у них заболевания — отказ в допуске к объектам общепита до трёх месяцев).[5][6]
Список литературы
- Малов В.А., Горобченко А.Н. Шигеллезы (дизентерия). — Лечащий врач, 2003. — № 5. — С. 10-15.
- Покровский В.И., Пак С.Г., Брико Н.И., Данилкин Б.К.. Инфекционные болезни и эпидемиология. Учебник. — М.: ГЭОТАР Медицина, 2000. — 384 с.
- СП 3.1.1.3108-13 “Профилактика острых кишечных инфекций”. — М., 2014.
- Тимченко В.Н., Леванович В.В. Острые кишечные инфекции в практике педиатра и семейного врача : руководство для врачей всех специальностей. — СПб: Н-Л., 2011. — 543 с.
- Ющук Н.Д., Мартынов Ю.В., Кулагина М.Г., Бродов Л.Е. Острые кишечные инфекции: руководство. 2 изд. — ГЭОТАР-Медиа, 2012. — 400 с.
- Centers for Disease Control and Prevention. Shigella sonnei outbreak among men who have sex with men-San Francisco, California, 2000-2001. // MMWR Morb. Mortal. Wkly. Rep. — 2002. — v. 50. — № 922.
Источник
