Осложнения могут возникать при приобретенной краснухе
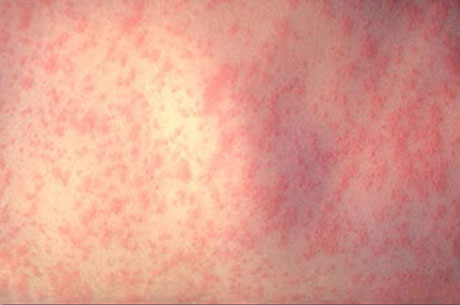
Краснуха – высококонтагиозное заболевание, которое проявляется сыпью и интоксикацией. Есть вероятность угрожающих жизни осложнений.
- Клинические проявления типичной формы приобретённой краснухи
- Осложнения краснухи
- Исходы заболевания
- Диагностика
- Дифференциальная диагностика
- Лечение
Клиническая классификация включает в себя следующие формы заболевания приобретённой краснухой:
1. Типичная (с сыпью), с вариантами:
а) краснуха только с сыпью;
б) краснуха с сыпью и лихорадкой;
в) краснуха с сыпью, лихорадкой и катаральными явлениями.
2. Атипичная (без сыпи) 20-30%,
3. Инаппарантная (бессимптомная).
По МКБ-10 выделяют:
- В06 Краснуха /немецкая корь/;
- В06.0 Краснуха с неврологическими осложнениями (Краснушные: G05.1 энцефалит; G02.0 менингит; G05.1 менингоэнцефалит);
- В06.8 Краснуха с другими осложнениями (Краснушные: М01.4 артрит; Л7.1 пневмония);
- В06.9 Краснуха без осложнений.
Клинические проявления типичной формы приобретённой краснухи
В течении заболевания следует выделить четыре основных периода:
- Инкубационный период (от 11 до 24 дней).
- Начальный (продромальный, катаральный) период — длительностью от нескольких часов до 3 суток.
- Разгар болезни (период экзантемы) — длительностью от 3 до 5-7 дней.
- Период реконвалесценции (с момента исчезновения сыпи).

Сыпь при краснухе
Начальный (продромальный) период, как правило, короткий, чаще встречается у взрослых; явления продромы выражены слабо, могут вообще отсутствовать. Отмечаются:
- субфебрилитет,
- головная боль,
- миалгии,
- артралгии,
- иногда лёгкий насморк,
- ощущение “першения” в горле,
- сухой кашель,
- конъюнктивит,
- склерит (проявляются слезотечением, светобоязнью).
Состояние больных в подавляющем большинстве случаев расценивается как удовлетворительное. Уже в этом периоде возможно появление лимфаденопатии.
Разгар заболевания характеризуется появлением сыпи.
Катаральные явления, лихорадка и другие симптомы интоксикации продромального периода не имеют склонности дальнейшему усилению в периоде разгара заболевания. Могут впервые появиться одновременно с сыпью.
Экзантема первоначально появляется на лице, шее и в течение нескольких часов распространяется по всему телу так быстро, что создается впечатление одномоментности высыпания. Локализуется преимущественно на разгибательных поверхностях конечностей, на спине и ягодицах. На коже передней поверхности живота, груди и особенно на лице высыпания бывают более скудными. На подошвах и ладонях экзантема отсутствует. Элементами сыпи служат круглые или овальной формы пятна розового цвета величиной от булавочной головки до чечевицы, иногда слегка приподнимающиеся над уровнем не изменённой кожи. Сыпь не имеет склонности к слиянию, держится от нескольких часов до 4 дней и исчезает, не оставляя пигментации.
Однако у взрослых больных сыпь нередко бывает обильной, может сливаться с образованием эритематозных полей, что затрудняет дифференциальную диагностику краснухи с корью и скарлатиной. У взрослых иногда появляются единичные геморрагии, в основном, в естественных складках кожи. У 20-30% больных сыпь может вообще отсутствовать.
Одновременно с экзантемой или опережая её у части больных на слизистой оболочке зева появляется энантема в виде мелких красных пятнышек (пятна Форхгеймера).
Лимфаденопатия появляется за 1-3 дня до появления сыпи или одновременно с ней, исчезает после угасания сыпи, но может сохраняться в течение последующих 2-3 недель. Характеризуется увеличением прежде всего заушных, затылочных, заднешейных, подчелюстных, реже других групп лимфатических узлов. Лимфаденопатия не всегда является постоянным симптомом краснухи.
Со стороны внутренних органов, как правило, отклонений не отмечается. В отдельных случаях, возможно увеличение печени и селезёнки. Могут появляться симптомы полиартрита (чаще встречаются у женщин), сохраняющиеся около 2-х недель.
При атипичном течении краснухи (20-30%) особенностью клинической картина заболевания является отсутствие сыпи.
Инаппарантные — бессимптомные формы болезни — диагностируются только на основании выявления специфических антител.
Клиническая картина синдрома врождённой краснухи (СВК) складывается из классической триады: катаракта, глухота, пороки сердца.
Формирование пороков развития плода зависит от сроков гестации. В случаях инфицирования женщины на 1-й неделе беременности поражение плода возникает в 75-80% случаев, на 2-4 неделе — в 61% случаев, на 5-8 неделе — 26-30% случаев, на 9-13 неделе — в 8% случаев. При инфицировании на 4-м месяце беременности врожденные пороки формируются в 1,4-5,7% случаев, на 5-м месяце и позже в 0,4-1,7%.
Частота мертворождений составляет около 10% при заболевании в I триместре беременности, 5% — во II и 2% — в III триместре беременности.
Осложнения краснухи
Специфические осложнения при приобретенной краснухе встречаются редко, преимущественно у взрослых.
Наиболее типичным осложнением являются доброкачественно протекающие острые артриты. Они возникают одновременно с появлением сыпи и могут продолжаться несколько недель. Чаще других поражаются коленные суставы, суставы кисти и лучезапястные суставы. Хронический краснушный полиартрит формируется крайне редко. Вирус краснухи при остром артрите обнаруживается в синовиальной жидкости, при хроническом — в крови.
К серьёзным, но довольно редко встречающимся (1 на 3000 случаев) специфическим осложнениям приобретённой краснухи следует отнести возможные кровоизлияния во внутренние органы (например, в глаза, головной мозг), обусловленные тромбоцитопенией и повышением сосудистой проницаемости. Описаны случаи тромбоцитопенической пурпуры.
К ещё более редким осложнениям относят развитие энцефалита, менингоэнцефалита и энцефаломиелита. Летальность при этих осложнениях достигает 20-50%.
Прогрессирующий краснушный панэнцефалит (ПКПЭ) прежде регистрировался исключительно у лиц с синдромом врождённой краснухи. Начиная с 1976 года были получены данные о возникновении ПКПЭ у пациентов, которые перенесли краснуху не внутриутробно, а в первые 1-2 года жизни и до появления симптомов ПКПЭ были здоровы.
ЭПКП, как правило, развивается на втором десятилетии жизни, протекает как медленная инфекция с летальным исходом. Возникает в результате реактивации персистирующего в нейронах ЦНС вируса краснухи.
Заболевание сопровождается прогрессирующим уменьшением количества нейронов, выраженным астроцитозом с образованием глиальных узелков в коре и других структурах мозга. Обширные процессы демиелинизации объясняются гибелью нейронов в результате реализации цитокиновых и иммунных механизмов, а также цитопатического действия вируса на олигодендроциты, нейроны или аксоны. О роли иммунных механизмов в патогенезе ПКПЭ, в частности, свидетельствует обнаружение в спинномозговой жидкости и сыворотке крови больных в РСК и РТГА противокраснушных антител IgG-класса в высоких титрах.
Проведенный сравнительный анализ соотношения их титров в ликворе и сыворотке крови дал основание говорить о синтезе этих антител в пределах ЦНС (при неповрежденном гематоэнцефалическим барьере). Вокруг сосудов ЦНС образуются лимфоцитарные и плазмоклеточные инфильтраты (муфты), образованные преимущественно CD4+, Т и В клетками. Развитие эксудативно-продуктивного васкулита также способствует прогрессированию дегенеративно-атрофических изменений тканей мозга.
Клинически ПКПЭ характеризуется развитием прогрессирующих нарушений интеллекта, и двигательных расстройств со смертельным исходом. В клинической картине появляются и медленно нарастают моторные и психические расстройства (сенсорных нарушения нет). Развивается парез лицевого нерва, который может сопровождаться подергиванием челюсти, речь замедляется, становится невнятной. Повышается мышечный тонус, развивается клонус стоп, больной не может стоять. Прогрессирует слабоумие.
В терминальной стадии возникают судорожные приступы с утратой сознания.
На ЭЭГ видны нарушения во фронтальных проводящих путях. Диагноз устанавливается, когда развивается прогрессирующее неврологическое повреждение на фоне повышения количества клеток, общего белка и гамма-глобулина в СМЖ, а также при выявлении повышенного титра антител к вирусу краснухи или при выделении вируса из ткани мозга. Специфическое лечение этого заболевания отсутствует.
Неспецифические осложнения при приобретённой краснухе: пневмония, отит, артрит, ангина — встречаются редко и обусловлены присоединением вторичной микробной флоры.
Исходы заболевания
Прогноз при краснухе благоприятный, но в случаях развития энцефалита, менингоэнцефалита и энцефаломиелита летальность может достигать 20-40 %. При врожденной краснухе прогноз всегда серьезный, зависит от тяжести процесса и сроков беременности, на которых произошло заражение.
Диагностика
В практическом здравоохранении диагноз приобретённой краснухи устанавливается на основании клинико-эпидемических данных.
Острое развитие заболевания, протекающего с умеренной интоксикацией, катаральным воспалением в ротоглотке, лимфоаденопатией с преимущественным увеличением затылочных, шейных, заушных лимфоузлов, мелкопятнистой сыпью на неизменённом фоне кожи; групповой характер заболеваемости, установленный контакт пациента с больным краснухой в пределах трёх недель дают основания для клинической диагностики краснухи.
В гемограмме: для краснухи характерны умеренная лейкопения (нейтропения, редко — незначительное увеличение лейкоцитов), лимфоцитоз, плазмоцитоз (появление в крови плазматических клеток — до 10-20 %), СОЭ не измененено. У взрослых не исключено наличие нейтрофильного сдвига лейкоцитарной формулы влево. Нередко гемограмма остается неизменённой.
Закономерных изменений в биохимических показателях крови и в общем анализе мочи при краснухе также не наблюдается. В целях этиологической диагностики используются вирусологические и серологические методы, молекулярно-биологические (ПЦР).
Вирусологические методы основаны на культивировании вируса в культуре клеток с последующим выявлением его цитопатического действия, нейтрализации вируса специфической анти-сывороткой (PH), определением РНК вируса в ПЦР, обнаружение вирусных антигенов иммунологическими методами. Ввиду сложности выполнения вирусологические методики для диагностики краснухи в практическом здравоохранении не используются.
Серологические методы. Классический метод основан на выявлении специфических антител в различных реакциях. В настоящее время отдается предпочтение иммуноферментному анализу (ИФА).
Современные методы лабораторной диагностики краснухи включают использование молекулярно-генетического метода — ПЦР для выявления РНК вируса в различном биоматериале (слюна, плазма периферической крови, моча, смывы из носоглотки, спинномозговая жидкость). ПЦР является основным методом для верификации диагноза краснухи в ранние сроки заболевания (1-4 день болезни) с дальнейшим подтверждением серологических реакциях (ИФА). На более поздних сроках приоритет имеют серологические методы диагностики.
Дифференциальная диагностика
Дифференциально-диагностический поиск проводят с заболеваниями, протекающими с синдромом интоксикации, экзантемой, лимфоаденопатией, воспалительными изменениями в ротоглотке. Наибольшие затруднения у врача чаще всего возникают при проведении им дифференциального диагноза между краснухой и корью, краснухой и парвовирусной инфекцией.
В диагностике кори может существенно помочь выявление в клинической картине заболевания выраженной цикличности течения с наличием диагностически значимых симптомов для каждого из периодов. Для кори типичны более высокая и продолжительная чем при краснухе лихорадка, выраженные синдром интоксикации, катаральные проявления (ринит, конъюнктивит, сухой кашель, и т.д.), наличие пятен Бельского-Филатова-Коплика, этапное распространение и угасание крупной пятнисто-папулезной, обильной экзантемы на фоне неизмененного цвета кожных покровов, склонной к слиянию и последующему шелушению и пигментации.
Инфекционная эритема встречается чаще у детей, имеет зимне-весеннюю сезонность (в это время в детских коллективах отмечаются эпидемический подъем заболеваемости), протекает легко, характеризуется появлением яркой пятнистой сыпи на щеках (“нашлепанные” щеки). Иногда высыпаниям предшествует субфебрильная лихорадка. Чаще всего сыпь пятнисто-папулезная, имеет сетчатый, кружевной вид; она быстро распространяется на конечности (на туловище, ладонях и подошвах встречается крайне редко). Иногда сыпь бывает кореподобной, везикулёзной, геморрагической, зудящей.
Обычно экзантема через неделю проходит, но в течение последующих недель могут появляться новые преходящие волны высыпаний (после переохлаждения, стрессов и т.п.). У взрослых высыпания встречаются реже, или быть нетипичными — без характерной эритемы на лице. Чаще встречается артриты — с симметричным поражением суставов кисти и запястья, а также коленных суставов. Артриты обычно проходят через 3 недели, не оставляя деструктивных изменений.
Парвовирусная инфекция у больных с хроническими гемолитическими анемиями может спровоцировать внезапный апластический криз — привести к идиопатической аплазии эритроидного ростка. Почти у 10% беременных, перенесших парвовирусную инфекцию, плод погибает от тяжёлой анемии и сердечной недостаточности.
Диагноз парвовирусной инфекции устанавливают определением в ИФА специфических IgМ и IgG. Об острой инфекции свидетельствуют типичная клиническая картина и высокие титры специфических IдМ или выделение самого вируса. О ранее перенесенной инфекции — высокие титры специфических IgG.
Детская розеола (“внезапная экзантема”), вызывается герпесвирусом VI типа. Заболевание характеризуется внезапным подъемом температуры тела до 39,0-40,СТО. Высокая лихорадка держится 3-5 дней, затем температура критически снижается до нормальных цифр. Одновременно с лихорадкой или через несколько часов после повышения температуры появляется обильная полиморфная сыпь вначале на коже туловища (чаще на спине), затем она распространяется на кожу груди, живота и конечностей. На лице сыпь отсутствует или бывает очень скудной. Через 2-3 дня сыпь угасает, не оставляя пигментации.
Дифференциальный диагноз краснухи с гриппом, парагриппом, аденовирусной инфекцией, респираторно-синцитиальной инфекцией, скарлатиной следует проводить, предварительно изучив материалы данного методического пособия.
Лечение
Необходимость госпитализации определяется тяжестью течения заболевания, а также риском эпидемического распространения инфекции в коллективах (детские учреждения с постоянным пребыванием воспитанников, общежития, стеснённые бытовые условия). Больные неосложнённой краснухой могут лечиться амбулаторно. Лечение симптоматическое, включает в себя соблюдение постельного режима, витаминотерапию, антигистаминные препараты, назначение НПВС при артритах.
В случае осложнения краснухи энцефалитом показана обязательная госпитализация, в ряде случаев в ОРИТ для проведение дезинтоксикационной, дегидратационной и, при необходимости, противосудорожной и глюкокортикостероидной терапии.
Выписка производится по клиническому выздоровления не ранее 7 дня с момента появления сыпи.
Источник
Прививки от краснухи включены в национальный календарь вакцинации, но небольшие вспышки отмечаются каждую пятилетку. Сегодняшняя молодежь, детство которой пришлось на 90-е годы, миновала прививочные кабинеты, поэтому заболеваемость студентов и молодежи целыми коллективами совсем не редкость. Для краснухи характерна сезонность – в теплое время года болеют чаще.

Какие признаки характерны для начала краснухи у взрослых?
Инкубационный период от проникновения вируса до появления первых симптомов инфекции в среднем продолжается около трех недель, но может быть и 10 дней и четыре недели. Первые признаки краснухи у взрослых довольно выражены, это повышение температуры тела и катаральные симптомы, как при простуде.
У ослабленных хроническими болезнями взрослых или при сниженном иммунитете температура может быть высокой, ломит мышцы и болит голова. У большинства же взрослых болит и першит в горле, слезятся глаза, сильно раздражает яркий свет.
Отличие от простуды – увеличение лимфатических узлов, преимущественно на затылке и задней поверхности шеи, вне зависимости от лечения этот симптом краснухи задерживается почти на 3 недели, тогда как весь катаральный период продолжается не более трех суток.
Специалисту с большим опытом клинической работы необходимо современное оборудование и возможность выполнения сложных анализов, только в таких условиях безошибочно ставится диагноз. Всё это есть в клинике “Медицина 24/7”, в этом можно убедиться лично, мы работаем без выходных и праздников. Запишитесь на прием по телефону: +7 (495) 230-00-01.
Какие симптомы присоединяются в дальнейшем?
Характерный симптом краснухи – сыпь, которая может появиться после завершения катаральных явлений, а может сопровождать их, появившись буквально на первые сутки. Этот признак называют «экзантема» – красно-розовые пятнышки, не возвышающиеся над остальной кожей, часто сливающиеся в поля. Перед высыпанием может беспокоить зудение кожи, но совсем не обязательно. И также не обязательно, что кожные симптомы начинаются с лица, переходя вниз на туловище. Пятнышек нет на подошвах и ладошках, зато на спине и ягодицах – сплошная краснота, потому и «краснуха». Они могут быть даже во рту. Сыпь охватывает кожу очень быстро, всего за сутки, задержавшись дня на четыре, и бесследно исчезая.
В период экзантемы температура может нормализоваться, но возможны симптомы интоксикации, боли в мышцах и суставах, нарушение стула, неприятные ощущения в животе. У кого-то есть мышечная боль, у кого-то диспепсия, сочетание и проявления разнообразны и бессистемны.
При возникновении вышеописанных симптомов необходимо сразу обратиться к специалисту, который ведёт приём в клинике “Медицина 24/7”. Ранее начало терапии позволит избежать непоправимых последствий.
Какие проявления краснухи возникают у беременных?
У беременных нет никаких особенностей в симптомах краснухи, и лечение им требуется ровно настолько, насколько оно помогает всем остальным взрослым. Также может протекать легко и даже незаметно, но вирус по общему кровотоку проникает в беременную матку, где повреждает внутреннюю оболочку сосудов, нарушая кровоснабжение плода. Вирус внедряется в ДНК и изменяет деление клеток плода, в результате чего он развивается с дефектами. Наибольший урон наносится развивающимся в период вирусемии органам и системам, особенно в первые недели беременности. Вероятность врожденной патологии приближается к 100%.
Особенности симптомов краснухи у взрослых
Все инфекции, которыми необходимо переболеть в детстве, у взрослых протекают тяжелее.
- Симптомы в катаральный период выражены ярче, чем у детишек.
- Выше температура и интенсивнее признаки интоксикации.
- Увеличение лимфатических узлов у взрослых отмечается реже и развивается медленнее.
- Продолжительность катарального периода дольше, обычно дети справляются за сутки.
- Сыпь обильнее, у детей она не сливается.
Тем не менее, на одного взрослого больного с выраженными проявлениями краснухи приходится два пациента, у которых все симптомы прошли незаметно, а о заболевании узнали только при специальной диагностике уровня антител.
В клинике “Медицина 24/7” есть всё необходимое для результативного лечения и эффективного восстановления, все программы индивидуализированы и основаны на мировых стандартах диагностики и лечения. Специалисты Центра инфекционных заболеваний готовы помочь, позвоните по телефону: +7 (495) 230-00-01
Всемирная организация здравоохранения уверена, что краснуха человечеству дана не навсегда, поэтому в конце прошлого века поставила задачу снизить заболеваемость до минимального значения, а врожденная инфекция не должна поражать более одного младенца из 100 тысяч новорожденных.
Как можно заразиться краснухой?
Как проявляется краснуха, понятно из названия – красной кожей от обильной сыпи, но есть и другие симптомы. Причина краснухи – крохотный вирус, похожий на футбольный мячик, внутри которого скручена РНК. Он может живым летать по комнате несколько часов, не любит ультрафиолета солнечного света и тепло, но в живом состоянии стойко переносит морозы.
Возбудитель злой, но не такой агрессивный, как корь и ветрянка, практически передаваемые бесконтактным способом. Причина краснухи – довольно плотный контакт с больным явной или скрыто протекающей инфекцией, передача осуществляется при вдыхании или попадании на кожу инфицированной возбудителем микроскопической капельки слюны.
Предполагается, что в детском возрасте причиной инфекции может стать облизывание игрушки больного ребенка, но у взрослых подобный контактный способ передачи отсутствует. Странно, ведь взрослые могут целоваться, тем не менее, для серьезных взрослых обозначена только одна причина заболевания – воздушно-капельное инфицирование аэрозолем слюны.
На высокоточном оборудовании в клинике “Медицина 24/7” проводится круглосуточное обследование, что позволяет быстро поставить правильный диагноз и безотлагательно начать лечение, и это возможно в праздничные и выходные дни.
Мы вам перезвоним
оставьте свой номер телефона
Как инфекция внедряется в организм?
Причина внедрения инфекционного агента – попадание в благоприятную для него среду, где заложенная природой программа вынуждает его размножаться. Попав на влажную и теплую слизистую оболочку носа или рта, в оболочке вируса образуются крохотные поры, через которые РНК внедряется в подходящие для дальнейшей жизни клетки человека. Особое пристрастие частица питает к эпителию и лимфатической ткани.
Попав через эпителиальную клетку в кровь, возбудитель мигрирует в лимфатические узлы, где на время укореняется для размножения и накопления собственной армии, поэтому одно из первых проявлений краснухи – увеличение лимфоузлов. Причиной появления красной сыпи, давшей название болезни и наиболее яркому симптому, становится путешествие размножившихся вирусных частиц по организму с накоплением в коже. Осевши в кожных покровах, возбудитель постепенно умирает.
Инфекционист клиники “Медицина 24/7”, обладая обширным клиническим кругозором, имеет в своём распоряжении самое современное диагностическое оборудование с возможностью выполнения сложных анализов тканей, что сказывается на благоприятном прогнозе пациента.
Когда больной максимально опасен для окружающих?
Выделение инфекционного агента во внешнюю среду начинается, когда ни сам носитель, ни окружающие даже не предполагаю инфекции. С виду здоровый человек, а внутри уже наполненный болезнетворными микроорганизмами, выбрасывает зараженную слюну за неделю до развития сыпи.
И после появления сыпи, когда от него уже все шарахаются, как от возможной причины будущих неприятностей со здоровьем, он тоже выделяет инфекционных агентов, в общей сложности минимально две недели больной опасен для здоровых и не привитых людей. Родившиеся с врожденной краснухой детишки способны стать причиной заражения взрослых от года до полутора лет, все это время в их слюнках и выделениях живет инфекционный агент.
Почему краснуха так страшна для беременных?
Иммунитет навсегда дает только перенесенная ранее инфекция. Краснуха высоко заразна, но если не переболел в детстве, прививки не обещают 100% защиты. Причина незащищенности в том, что далеко не всегда иммунизация выполняется так, как надо: увеличиваются интервалы между прививками, образуется недостаточное количество антител, то есть разных причин достаточно.
При обследовании каждая третья молодая женщина не имеет антител к вирусу, а сам вирус очень «любит» молодых и беременных женщин. В первый триместр беременности попадание инфекционного агента становится причиной формирования почти в 100% случаев генетических дефектов у плода и нарушения его кровоснабжения, поэтому краснуха в этот период – объективная причина для искусственного прерывания беременности.
Специалисты клиники “Медицина 24/7” при комплексном обследовании выявляют факторы риска и объективные причины, которые могут привести к развитию инфекционного заболевания, что позволяет начать профилактические мероприятия. Если заболели, не надейтесь на авось, обратитесь за помощью к специалисту Центра инфекционных заболеваний, позвоните по телефону: +7 (495) 230-00-01.
Диагностика краснухи в большинстве случаев проходит без проведения специальных анализов, достаточно клинических симптомов, хотя эти симптомы очень похожи и на вызываемые другими возбудителями инфекционные заболевания. Но обычному анализу крови поставить диагноз невозможно, при многих процессах отмечается снижение лейкоцитов и повышение СОЭ.
На какие инфекции похожа краснуха?
При обследовании подозрительного на краснушную симптоматику пациента проводится дифференциальная диагностика:
- с корью, но при практически похожих проявлениях, при краснухе все идет легче и быстрее, нет таких отличительных коревых признаков, как кашель в первые дни болезни и пятна Филатова-Коплика на слизистой щек;
- со скарлатиной, при которой гораздо более выражено поражение миндалин – ангина и состояние куда как тяжелее;
- с инфекционным мононуклеозом, при котором более выражены симптомы и длительнее все проявления, кроме того в крови находят специфические изменения, каких при краснухе нет;
- с энтеровирусными инфекциями отличий очень мало, и в этом случае все решает специальная диагностика инфекционного возбудителя.
Инфекционисты клиники “Медицина 24/7” прошли специализацию и имеют богатый клинический опыт, что позволяет в короткий срок и при минимальных затратах поставить правильный диагноз.
Кому необходима специальная диагностика на краснуху?
Опасность не в самом заболевании, оно протекает довольно легко, но у беременных приводит к выкидышам, формирует уродства у плода, передается по общему кровотоку будущему ребенку с формированием синдрома врожденной краснухи.
Всем молодым женщинам необходимо проведение диагностики – скрининга, когда выявляют в крови наличие антител к краснушному вирусу. Диагностика возможна несколькими способами. Если антитела обнаружены, значит, иммунитет есть. Если антител не находят, то показана профилактическая прививка.
Самое современное диагностическое оборудование клиники “Медицина 24/7” позволяет за короткое время провести углублённое обследование и выяснить причину заболевания, и на основе безошибочной информации составить индивидуальную терапевтическую стратегию.
Какие методы диагностики применяют у беременных?
После контакта с больным беременную обязательно обследуют, определяя в крови концентрацию противовирусных иммуноглобулинов М и G. Это делается в первые 10 дней, если находят иммуноглобулин G (IgG), то делают вывод о наличии иммунитета и женщину оставляют в покое.
При отсутствии иммуноглобулинов повторная диагностика проводится через 10 дней, если находят иммуноглобулин М (IgM), считается, что женщина уже болеет и надо решать вопрос о прекращении беременности. Даже во второй половине беременности, когда плод максимально сформировался и может не развиться дефектов, высока вероятность врожденной краснухи.
Профилактика краснухи у взрослых
Лечение инфекции неспецифическое, поэтому профилактика инфекции – самое лучшее средство защиты. Краснуха у беременной всегда плохо, поэтому необходимо заблаговременно озаботиться формированием иммунитета.
При вакцинации, для которой используется ослабленный вирус, возникает легкая форма заболевания, поэтому могут быть неприятные реакции. У каждой четвертой женщины на второй неделе развивается боль в мелких суставах – артралгия, может быть небольшое увеличение лимфоузлов и сыпь. Формально во время беременности прививка противопоказана, но если женщина не знала о своем статусе, то после прививки аборт далеко не обязателен.
Что такое экстренная профилактика, в каких случаях она нужна?
Инфекция переносится нетяжело, поэтому в экстренной иммунной защите нуждаются дети и беременные, им и вводится противокраснушный иммуноглобулин.
Если человек наверняка знает, что привит против краснухи, можно пройти диагностику и выяснить уровень защитных антител в крови. Всем остальным взрослым, если они не переболели инфекцией или не помнят «было или не было» болезни и вакцинации, в первые трое суток делают прививку. До прививки тоже можно было бы провести диагностику, чтобы уж наверняка знать, целесообразно ли её делать, но времени на это нет.
Диагностика заключается в профессиональном анализе всей совокупности информации, на основе мировых стандартов и богатого клинического опыта. Врачи Центра инфекционных заболеваний работают только в таком «ключе». Получите помощь инфекциониста, позвонив по телефону: +7 (495) 230-00-01.
До конца 19 века даже врачи не особо различали краснуху, корь и скарлатину, что неудивительно при одинаковых симптомах, но очень разной степени выраженности. Понимание улучшило накопление знаний и их систематизация, тогда как возбудителей смогли увидеть почти через век после разделения инфекций.
Как часто краснуха встречается у взрослых?
До века нынешнего, краснуху считали болезнью детского возраста, её переносили в детском саду, на всю жизнь приобретая стойкий иммунитет. В последнее десятилетие существования СССР дети уже болели много реже, потому что педиатры не спрашивали маму «делать прививку или нет», а отправляли в прививочный кабинет. В 90-е годы в каждой тысяче уже было двое взрослых больных и стали констатировать случаи врожденной инфекции. Сегодня обязательна вакцинация от вируса краснухи девушек с 18 до 25 лет, поэтому заболевание поражает мужчин.
Если Вы не знает, что происходит с Вашим организмом и какие заболевания возможны, пройдите углубленное обследование. В клинике “Медицина 24/7” к Вашим услугам новейшее оборудование, проводятся любые анализы и, главное, команда высокопрофессиональных специалистов даст результатам обследования правильную и безошибочную трактовку.
Правда ли, что заболевание протекает легко?
Взрослым инфекция не всегда дается легко, на каждого больного приходится два человека, перенесших бессимптомную инфекцию или очень легкую, которую приняли за банальную простуду. Для отягощенного хроническими болезнями организма в принципе любая инфекция опасна, и вирус краснухи тоже вызывает интенсивные клинические проявления, которые трудно назвать легкими. Отмечается и высокая температура, и обильнейшая сыпь, и длительное увеличение лимфатических узлов, а также совершенно неспецифичные боли в мышцах и суставах.
К каким осложнениям может привести инфекция?
У детишек осложнения редки, для взрослых характерны поражения нервной системы: менингиты и энцефалиты. Часто на фоне вирусного повреждения эпителия возникают бактериальные пневмонии, воспаления уха или суставов. Повреждение инфекционным агентом эпителиальной выстилки сосудов и ткани селезенки, депонирующей кровь, может вызвать тромбоцитопеническую пурпуру.
Какие осложнения краснухи могут возникать во время беременности?
Заболевание беременной ничем не отличается от других взрослых, но вынашиваемый плод имеет плохие перспективы.
- Выкидыши отмечаются в каждом третьем случае, каждый пятый рождается мертвым, погибает каждый четвертый новорожденный.
- В первом триместре инфекция проникает в плод в 8 случаях, во втором и третьем триместрах – в 3-5 из десяти.
- Инфицирование 9-12-недельного плода гарантирует у каждого третьего новорожденного пороки развития, до 20 недель – уродства отмечаются у каждого десятого.
- Каждый десятый новорожденный с аномалиями развития – это действие краснушного вируса.
- Синдром врождённой инфекции гарантирован 60% при инфицировании мамы на 3-4 неделе беременности, к 12 неделе частота снижается до 15%, к 14 неделе – до 7%.
Лечение краснухи у взрослых
Лечение неосложненной краснухи симптоматическое – уменьшение неприятных симптомов, убивающих вирус лекарств пока не существует.
После контакта с больным не привитому ранее и не переболевшему взрослому с высокой вероятностью осложнений будет предложена прививка от краснухи. Прививка в любом возрасте лучшая профилактика болезни и связанных с ней осложнений, но планирующая рождение детей женщина просто обязана выяснить свой иммунологический статус, сделав анализы на краснуху и при отсутствии иммунитета пройти иммунизацию.
Многие болезни приходят нежданно-негаданно, и человек не в силах их предотвратить, но это не относится к краснухе и другим «родственным» ей инфекциям, их можно остановить простыми прививками.
Если Вам дорого собственное здоровье, пройдите обследование на наличие иммунитета против инфекционных заболеваний, а специалисты рассчитают индивидуальную профилактическую стратегию. Обратитесь в Центр инфекционных заболеваний клиники “Медицина 24/7” по телефону +7 (495) 230-00-01
Материал подготовлен врачом-инфекционистом клиники «Медицина 24/7», доктором медицинских наук Нагибиной Маргаритой Васильевной.
Источник
