Операция на геморрой при колите
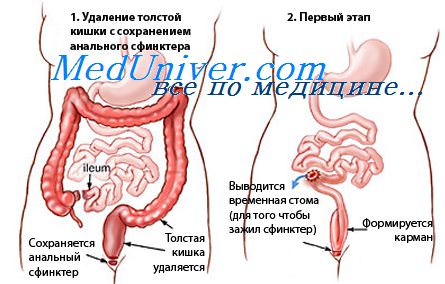
Оставление прямой кишки при неспецифическом язвенном колите. Удаление прямой кишки при язвенном колите.
Оставление прямой кишки, а тем более увеличение ее вместимости за счет сформирования сразу же выше ее соединенной с ней полости, созданной тем или иным методом из тонкой кишки, значительно улучшает функцию дистального отдела кишечника. Этот небольшой резервуар в значительной степени обеспечивает всасывание жидкой части кишечного содержимого и формирование каловых масс. Дефекация совершается 2—3 раза в сутки. Испражнения у этих больных имеют вид густой кашицеобразной массы, иногда более плотных колбасообразных конгломератов, без потери белков, без явлений диареи и нарастающей интоксикации.
Даже небольшая ампула, созданная из тонкой кишки, при полном отсутствии толстой кишки, как показывает пример хотя бы нашей больной П., обеспечивает всасывание жидкого содержимого, формирование более или менее нормальных каловых масс и регулярную естественную дефекацию. В этом смысле большое значение имеет осторожное, щадящее оперирование на промежности в момент удаления прямой кишки при тотальной колэктомии. Сфинктер прямой кишки должен быть минимально травмирован и максимально сохранен.
Нужно отметить еще некоторые детали этой операции. При выполнении радикальной операции во второй момент, если первым этапом была илеостомия, следует удалять всю толстую кишку за исключением прямой. Конец тонкой кишки также неустойчив. Позднее он может поражаться язвенным процессом. Поэтому тонкую кишку следует пересекать в 20 см проксимально от баугиниевой заслонки. Конец пересеченной кишки используется для создания временного противоестественного заднего прохода.
Сохраненную прямую кишку в проксимальном конце, в месте пересечения, не следует зашивать наглухо. Если такой шов наложен, то в прямой кишке остается замкнутое пространство, плохо дренируемое через задний проход. Инфекция, герметизированная в этой полости, продолжает развиваться, прогрессировать. При длительном вялом’ или более остром ее течении наступают грубые рубцовые деформации прямой кишки. Возможна также перфорация в свободную брюшную полость. А. А. Васильев потерял от вялого перитонита 3 из 6 больных, которым он зашил проксимальный конец кишки наглухо.
Верхний конец оставленной прямой кишки после ее пересечения вшивают в виде одноствольного ануса в нижний угол операционной раны.
Через это отверстие происходит хорошее беспрепятственное дренирование прямой кишки. Для промываний кишки могут применяться различные антисептические растворы. Все это способствует быстрому заживлению в ней язв без значительных рубцовых деформаций стенки кишки. После стойкого заживления язв в прямой кишке производится третий этап операции — накладывают илеоректальныи анастомоз и образуется тонкокишечный резервуар. При благополучном течении через 2—3 недели закрывается ректостомическое отверстие.
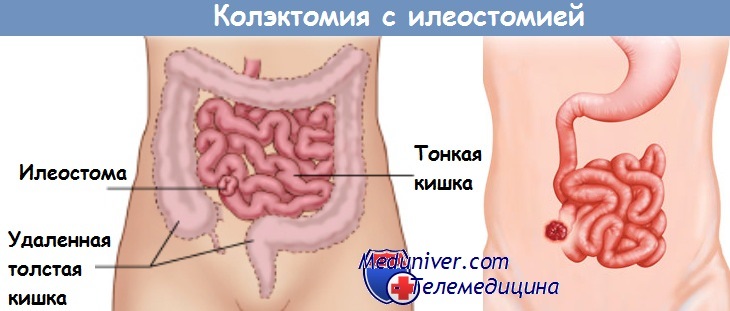
Некоторые авторы (Aylett, Shounsey) считают возможным накладывать илеоректальныи анастомоз или соединять подвздошную кишку с сигмовидной независимо от наличия в этих дистальных отделах толстой кишки язв и незакончившегося воспалительного процесса. С такой точкой зрения никак нельзя согласиться. Токсичное, с не закончившимися ферментативными процессами содержимое тонкой кишки может вызвать обострение язвенного проктосигмоидита. В связи с этим может встретиться необходимость устранения илеоректального или илеосигмоидного анастомоза (И. Ю. Юдин).
При преимущественно левостороннем поражении и хорошем состоянии правой половины толстой кишки, а также прямой кишки после субтотальной колэктомии с успехом может быть наложен асцендо-ректоанастомоз конец в конец с поворотом проксимального отрезка толстой кишки на 180° по горизонтальной фронтальной оси.
Подводя итоги обсуждения спорного вопроса о целесообразности или нецелесообразности оставления прямой кишки при радикальной операции по поводу неспецифического язвенного колита, мы решительно высказываемся в пользу оставления прямой кишки. У 20—30% больных в последующем, при заживлении оставшихся в ней язв, прямая кишка так деформируется Рубцовыми процессами, что не может быть использована как функционально пригодный орган. Ее приходится удалять в последний этап операции и создавать «илеоанальный анастомоз».
Необходимо еще раз отметить, что при наложении илеоанального анастомоза следует обязательно создавать из тонкой кишки дополнительный резервуар по тому или иному методу, мы рекомендуем — по И. В. Менькову. К сожалению, многие хирурги до сих пор не выполняют эту улучшающую функцию кишечника деталь операции, и у больных нередко в последующем остается жидкий, частый стул тонкокишечным содержимым.
С другой стороны, если при радикальной операции прямую кишку оставлять, то у некоторых больных к моменту хирургического вмешательства язвы в ней вообще отсутствуют, у других они заживают после операции. В общей сложности у 70—80% больных и более прямая кишка в последующем может быть использована для восстановления более или менее нормальной дефекации, а это уже большое достижение.
Итак, при радикальной операции по поводу неспецифического язвенного колита следует при всех обстоятельствах стараться сохранять прямую кишку. Иначе говоря, нужно производить субтотальную, а не тотальную колэктомию.
Такой тактики в нашей стране последовательно придерживаются А. А. Васильев, И. Ю. Юдин, Ж. М. Юхвидова. Из иностранных авторов, сторонников этой методики, можно назвать Aylett, Ungley, Barker и многих других. На 131 такого рода операцию Aylett получил 5,4% летальности. При этом он использовал простой илеоректальный анастомоз без создания дополнительной полости из тонкой кишки.
В противоположность этому многие авторы (А. Н. Рыжих, Bargen, Bacon, Brooke, Gattel, Golingner и др.) считают нецелесообразным сохранение прямой кишки и производят тотальную колэктомию с илеоанальным анастомозом или с наложением постоянной илеостомы.
– Также рекомендуем “Одномоментная операция при неспецифическом язвенном колите. Этапная операция при язвенном колите.”
Оглавление темы “Неспецифический язвенный колит.”:
1. Неспецифический язвенный колит. Причины неспецифического язвенного колита.
2. Клиника язвенного колита. Признаки язвенного колита.
3. Виды язвенного колита. Течение язвенного колита.
4. Лечение неспецифического язвенного колита. Консервативное лечение язвенного колита.
5. Гормональная терапия неспецифического язвенного колита. Питание при язвенном колите.
6. Показания к операции при неспецифическом язвенном колите. Виды операций при язвенном колите.
7. Объем операций при неспецифическом язвенном колите. Создание резервуара толстой кишки.
8. Оставление прямой кишки при неспецифическом язвенном колите. Удаление прямой кишки при язвенном колите.
9. Одномоментная операция при неспецифическом язвенном колите. Этапная операция при язвенном колите.
10. Геморрой. Причины геморроя.
Источник
Геморрой – распространенное заболевание, при котором нарушается кровообращение в венах прямой кишки, в результате чего происходит увеличение, выпадение или смещение геморроидальных узлов. Существует два вида этой патологии: острая форма и хроническое течение.
Ввиду деликатности проблемы многие пациенты, столкнувшись с ней, не сразу обращаются к врачу и пытаются в домашних условиях справиться с геморроем, а после уменьшения симптоматики и вовсе забывают о своем заболевании. А тем временем, незаметно, болезнь может начать прогрессировать и перейти в хроническую форму.
Хронический геморрой – это попеременная смена периода ремиссии и фазы обострения. Лечение геморроя, перешедшего в третью или четвертую стадию, является сложной задачей, которая чаще всего решается методом хирургического вмешательства, поэтому терапию необходимо проводить на начальных этапах до полного выздоровления.
Виды и стадии хронического геморроя
Хронический геморрой разделяют на 4 стадии:
- первая – симптоматика слабо выражена, возможно появление крови при дефекации;
- вторая – выпадение узлов при дефекации, которые впоследствии сами восстанавливаются;
- третья – выпадение больших узлов, которые сами не восстанавливаются, есть возможность их вправления руками;
- четвертая – тяжелая, с возникновением воспалительной реакции в узлах, которые не вправляются.
Существует 3 вида данной патологии:
- внешний;
- внутренний;
- комбинированный.
Геморроидальный узел
Причины хронического геморроя
Хронический геморрой чаще всего является не основным заболеванием, а следствием венозной недостаточности. Поэтому, чтобы определить первопричину проблемы, нужно изучить весь образ жизни пациента. Но к факторам, которые могут спровоцировать развитие данной патологии, можно отнести:
- сидячий или малоподвижный образ жизни;
- чрезмерные физические нагрузки;
- нарушение в работе желудочно-кишечного тракта (диарея, запор);
- генетическая предрасположенность;
- несбалансированное и неправильное питание;
- вредные привычки;
- беременность и роды;
- инфекционные заболевания малого таза.
Симптомы хронического геморроя
Хронический геморрой у каждого отдельного пациента может отличаться проявлением всех признаков одновременно или выраженностью одного из них. К симптомам данного заболевания относятся:
- неприятные ощущения в области заднего прохода во время дефекации;
- кровотечения из анального отверстия;
- болезненность при дефекации;
- выпадение геморроидальных узлов.
Лечение хронического геморроя
Хронический геморрой – это длительно текущее заболевание, следовательно, и лечение будет долгим, включающим в себя комплекс мер, направленных на уменьшение неприятных симптомов и на устранение первопричины данной патологии. Терапия сопровождается приемом медикаментозных препаратов, кардинальным изменением образа жизни, а также применением средств народной медицины и проведением различных процедур. В некоторых случаях показано хирургическое вмешательство.
На данный момент существует много различных методов лечения хронического геморроя, главное – не пускать болезнь на самотек. Поэтому, чтобы ответить на вопрос, нужна ли операция, требуется провести полный и тщательный осмотр каждого пациента в индивидуальном порядке. И уже после оценки всех данных специалист сможет сделать вывод о необходимости хирургического вмешательства, вероятность которого чаще всего возрастает при обильных кровотечениях, выпадении или тромбозе геморроидальных узлов.
Возможность диагностики и лечения хронического геморроя предлагает современная Университетская клиника, оснащенная новейшим аппаратным оборудованием и предоставляющая услуги высококвалифицированных специалистов-проктологов.
Здесь можно вылечить хроническую стадию геморроя без операции, а при необходимости хирургического вмешательства, вы сможете выбрать один из современных вариантов оперативного лечения.
Поделиться ссылкой:
Источник
Объем операций при неспецифическом язвенном колите. Создание резервуара толстой кишки.
Третья группа радикальных хирургических вмешательств очень многообразна. Большинство хирургов считает, что неспецифический язвенный колит — это заболевание всей толстой кишки, поэтому даже при поражении части толстой кишки нужно производить тотальную колэктомию. Отдельные хирурги придерживаются другого мнения. Они считают необходимым удалять только пораженные отделы и сохранять непораженную часть толстой кишки. Нужно считать, что истина на стороне большинства.
Второй спорный вопрос — удалять ли и прямую кишку или сохранять ее, т. е. производить ли тотальную колэктомию с подшиванием конца тонкой кишки к коже анальной области или лучше производить субтотальную колэктомию с сохранением прямой кишки, а затем производить илеоректальный анастомоз?
У того и другого метода есть свои плюсы и минусы. Если поражена вся толстая кишка, то поражена и прямая кишка. При субтотальной колэктомии удаляют всю толстую кишку за исключением последнего отрезка. В оставленной прямой кишке патологический процесс под влиянием дополнительного лечения может быстро ликвидироваться, тем более что токсичное, инфицированное содержимое толстой кишки не раздражает более этот участок. Но известны случаи длительного вялого или даже прогрессирующего течения язв в оставленной, выключенной прямой кишке.
Мы более 10 лет наблюдаем больную, врача, у которой в одном из лечебных заведений Москвы была произведена левосторонняя гемнколэктомия. Удалены дистальный отдел поперечной кишки, нисходящая и сигмовидная кишки. Имеется одноствольный противоестественный задний проход. Слева и выше от пупка иа кожу выведена левая часть поперечной кишки. Прямая кишка сохранена, ио в ией до последнего времени имеются язвы. Из заднего прохода постоянно идет гной. Палец, введенный через анальное отверстие, проникает на глубину 5—6 см в гладкую рубцовую полость. Следовательно, хронический язвенно-склеротический процесс у этой больной продолжается более 10 лет и неизвестно, когда он закончится.

Описаны больные, у которых язвенно-склеротический процесс в оставленной прямой кишке заканчивался полным рубцовым заращением прямой кишки, превращением ее в массивный тяж без каких-либо признаков просвета.
Поэтому многие авторы, с нашей точки зрения, неправильно пишут, что прямую кишку нужно удалять при неспецифическом язвенном колите, т. е. следует производить тотальную колэктомию с последующим илеоанальным анастомозом. При этом анастомозе у больных жидкий, неоформленный кал — содержимое тонкой кишки — выбрасывается 5— 8 раз в сутки. Эта своеобразная диарея беспокоит больных, ведет к потере питательных веществ, т. е. к прогрессирующему истощению больного. Этого можно избежать путем создания резервуара из тонкой кишки.
Предложено много способов создания резервуара или ампулы из тонкой кишки — образование полости по А. А. Васильеву (1963), петлевого анастомоза в форме цифры 9 по методу Fallis, Barron (1953).
В нашей клинике И. В. Меньков разработал методику создания резервуара из трех петель тонкой кишки, сшитых в виде гармошки и анастомозированных с обеих сторон для создания общей полости. Этот метод с успехом применен у одной больной, течение неспецифического язвенного колита у которой представляет совершенно исключительный интерес.
Больная П. впервые появилась в нашей клинике, когда ей было 22 года. Заболела она 2 года назад. Лечилась в нескольких лечебных заведениях Москвы. По поводу неспецифического язвенного колита ей было произведено, по ее словам, 20 операций. У больной имелся противоестественный задний проход слева в подреберной области. Выведена верхняя часть нисходящей кишки. На месте заднего прохода имелся втянутый рубец. Наружная анальная воронка и произвольный сфинктер заднего прохода были сохранены. Сохраненная часть толстой кишки, по данным рентгенологического исследования и визуального осмотра через ректороманоскоп, отклонений от нормы не имела. Состояние больной было хорошим. Она была жизнерадостна, но ее тяготил противоестественный задний проход, и она просила устранить его.
19/VI 1963 г. больной была произведена первая операция (А. М. Аминев). Противоестественный задний проход устранен. Верхняя часть нисходящей кишки, селезеночный угол и левая половина поперечноободочной кишки мобилизованы на брыжеечной, сосудистой ножке. Со стороны наружной аиал.ьнон воронки через рубпово измененные ткани дна малого таза острым путем и тупо проделан тоннель, через который проведен конец мобилизованной кишки. Края слизистой оболочки кишки подшиты к краям кожи. Послеоперационный период протекал без осложнений. В ближайшие дни восстановился нормальный, регулярный акт дефекации естественным путем 2 раза в сутки. Через 2 недели больная выписалась домой и на протяжении 4 месяцев чувствовала себя совершенно здоровой. В весе она прибавила 4000 г.
Но затем больная стала снова замечать примесь крови в каловых массах. Появились боли в нижнем отделе брюшной полости. Больная стала худеть и поэтому повторно обратилась в нашу клинику. При исследовании пальцем на 2 см выше анального жома определялся нижний край плотной язвы, располагавшейся на задней и боковой стенках низведенной кишки. Верхний край язвы был недостижим для кончика пальца. Вышележавшие отделы оставшейся части толстой кишки при рентгенологическом исследовании были найдены непораженными. У больной ежедневно во время дефекации и независимо от нее происходили обильные кишечные кровотечения. Быстро снижался гемоглобин крови.
20/XI 1963 г. больной была произведена вторая операция (А. М. Аминев), в общей сложности 22-я. Низведенная ранее в малый таз толстая кишка выделена из плотных Рубцовых сращений, в которые была прочно впаяна задняя стенка матки, и ампутирована вместе с расположенной в ней язвой. На место нее в малый таз низведена правая половина поперечноободочной кишки. Слизистая оболочка конца ее подшита к краям кожи в области заднего прохода. Послеоперационный период протекал без осложнений. В ближайшие дни восстановился нормальный, регулярный акт дефекации естественным путем 2 раза в сутки.
Через 2 недели больная выписалась домой и на протяжении полугода снова чувствовала себя совершенно здоровой. Вес ее прибавился на 8000 г. Но затем снова стала замечать примесь крови в каловых массах. Появились боли в нижнем отделе брюшной полости. К-ишечные кровотечения стали ежедневными, обильными. Еще раз она была помещена в нашу клинику. На том же месте, сразу же выше сфинктера, располагалась плотная больших размеров язва, верхний край которой невозможно было достичь при исследовании пальцем.
30/ХII 1964 г. больной была произведена третья операция (А. М. Аминев). Удалена слепая, восходящая и низведенная в малый таз правая половина поперечной кишки. Из дистального отдела тонкой кишки создан резервуар по Менькову в виде трех сшитых рядом и анастомозированных петель тонкой кишки. Послеоперационный период протекал без осложнений. В ближайшие дни установился стул 3—5 раз в сутки. Кал кашицеобразной консистенции. Через 3 недели больная выписалась домой и на протяжении. 8 месяцев чувствовала себя совершенно здоровой. Она была на курорте, вышла замуж, возвратилась на свою профессиональную работу: больная — фельдшерица.
Однако у нее снова наступил рецидив. Крупная, плотная язва появилась на прежнем месте, сразу же выше сфинктера. Консервативным лечением — диета, викасол, колибактерин внутрь и в виде клизм с простоквашей — удалось добиться заживления язвы. Язва в резервуаре, созданном из тонкой кишки, рецидивировала в последующем еще несколько раз. Больная лечилась в нашей клинике и в лечебных учреждениях Челябинска, Москвы. Она в общей сложности, включая небольшие, промежуточные вмешательства, перенесла 33 операции. Последние 2 года она здорова, стул 2—3 раза в сутки.
Так упорно нередко прогрессирует поражение толстой кишки у лиц, страдающих неспецифическим язвенным колитом, при стремлении хирурга сохранять у них часть толстой кишки. А при удалении всей ободочной кишки процесс переходит на тонкую кишку. Такие наблюдения описаны многими авторами.

– Также рекомендуем “Оставление прямой кишки при неспецифическом язвенном колите. Удаление прямой кишки при язвенном колите.”
Оглавление темы “Неспецифический язвенный колит.”:
1. Неспецифический язвенный колит. Причины неспецифического язвенного колита.
2. Клиника язвенного колита. Признаки язвенного колита.
3. Виды язвенного колита. Течение язвенного колита.
4. Лечение неспецифического язвенного колита. Консервативное лечение язвенного колита.
5. Гормональная терапия неспецифического язвенного колита. Питание при язвенном колите.
6. Показания к операции при неспецифическом язвенном колите. Виды операций при язвенном колите.
7. Объем операций при неспецифическом язвенном колите. Создание резервуара толстой кишки.
8. Оставление прямой кишки при неспецифическом язвенном колите. Удаление прямой кишки при язвенном колите.
9. Одномоментная операция при неспецифическом язвенном колите. Этапная операция при язвенном колите.
10. Геморрой. Причины геморроя.
Источник
