Лучевой колит как лечить и как он выглядит
Лучевая терапия при злокачественных заболеваниях применяется с целью замедления роста опухоли, исключения развития метастазов. Процедура позволяет достичь положительного результата и улучшить прогноз. Но лучевая терапия может нанести серьезный вред здоровью. Одним из последствий является постлучевой колит.
Что такое
Колит характеризуется воспалением, которое поражает ободочную кишку. Причин развития заболевания может быть множество. Но одним из провоцирующих факторов считается лучевая терапия.
По теме
Заболевание возникает в случаях, когда воздействие радиоактивного излучения было направлено на органы малого таза, в область лимфатических узлов или гениталий.
Зачастую лучевой колит выявляется спустя несколько месяцев или лет после облучения. Специалистами установлено, что заболевание способно проявлять себя даже через 2 года. Именно поэтому пациентам требуется на протяжении данного срока регулярно посещать гастроэнтеролога.
Причины
Лучевой колит возникает в результате воздействия радиоактивного излучения при проведении курса лечения в случае выявления злокачественных образований.
Раковые опухоли могут поражать простату, мочевой пузырь, почки и органы репродуктивной системы женщины.
В медицине, в зависимости от характера течения патологии, выделяют острый, подострый и хронический колит. Данные формы отличаются интенсивностью симптомов.
Кроме этого, при остром поражении все изменения обратимы. Подострое возникает через 6 недель или полгода. К хроническому постлучевому колиту относят заболевание, признаки которого проявились более чем через 6 месяцев. При этом возникающие процессы уже необратимы.
Клиническая картина
Особенностью постлучевого колита является длительное отсутствие симптомов. По мере развития воспалительного процесса заболевание начинает маскироваться под другие болезни органов пищеварительной системы.
Основным проявлением считается дискомфорт, имеющий различную степень интенсивности. Зачастую он сопровождается болезненными ощущениями в области расположения очага. Они возникают на ранних стадиях только при физических нагрузках, в процессе дефекации.
По мере развития патологии возникают острые позывы к дефекации. Боли становятся постоянными, увеличивается их интенсивность. Характер схваткообразный.
По теме
В результате развития стриктур наблюдаются запоры. Из анального отверстия появляются выделения слизистого характер. Пациента может беспокоить диарея.
В каловых массах обнаруживается кровь, причиной которой становится внутреннее кровотечение. Позывы к дефекации болезненные, но кал отсутствует. В медицине подобный синдром носит название тенезма.
Постоянная диарея, чаще возникающая при тяжелых радиационных облучениях, приводит к обезвоживанию. Это обусловлено тем, что вместе с каловыми массами из организма выводятся минеральные вещества.
Внутренние кровотечения становятся причиной анемии. Данное состояние сопровождается слабостью, головными болями, головокружениями, снижением работоспособности.
Диагностика
Постановка точного диагноза вызывает затруднения, что обусловлено поздним проявлением признаков, которые схожи с другими заболеваниями ЖКТ.
После опроса пациента с целью определения степени поражения ободочной кишки назначаются методы инструментальной диагностики.
Эндоскопическое исследование
С помощью эндоскопа, на конце которого закреплены камера и осветительный прибор, специалист проводит визуальный осмотр внутренних органов, определяет степень распространения воспалительного процесса.
После эндоскопии возникает некоторый дискомфорт. Неприятные ощущения проходят спустя некоторое время после процедуры. Также может возникать отек слизистой, гиперемия и кровоточивость.
Рентгенологическое исследование
Рентген назначается для выявления наличия изменений на слизистой ободочной кишки, определения свищей и рубцов.
В некоторых случаях применяется контрастное вещество. Благодаря окрашиванию на снимке структур врачу удается определить наличие тканей, пораженных некрозом.
КТ или МРТ
Компьютерная и магнитно-резонансная томография является одним из самых информативных методов диагностики.
Послойное сканирование тканей позволяет исключить абсцессы, злокачественные поражения и скопление в брюшной полости жидкости.
В качестве дополнительных методов могут применяться дыхательные тесты. Они используются для выявления избыточного роста бактерий и непереносимости лактозы.
Лечение
При поражении тканей ободочной кишки радиоактивным излучением лечение осуществляется на основе степени распространения патологического процесса. В первую очередь пациентам назначают лекарственные средства, направленные на устранения воспаления, восстановление иммунитета. Также показано применение витаминов, пробиотиков.
По теме
С целью предотвращения кровотечения применяется аргоноплазменная коагуляция. Процедура предусматривает прижигание аргоном пораженных тканей.
В тяжелых случаях используется хирургическое вмешательство. Показанием к проведению операции является наличие спаек в просвете кишечника.
Питание
Лучевой колит негативно отражается на пищеварении. С целью улучшения моторики кишечника и предотвращения диареи или запора пациентам рекомендовано соблюдение диеты.
В первую очередь следует выпивать не менее 3 литров жидкости в сутки. Из рациона нужно исключить молочные продукты, жирные, жареные, соленые, копченые блюда. Запрещены маринады и консерванты.
Не следует употреблять шоколад, орехи. Рекомендуется полностью исключить напитки, содержащие кофеин и алкоголь.
Питание должно быть сбалансированным. Блюда лучше отваривать, готовить на пару или запекать без масла.
Осложнения
Постлучевой колит при отсутствии терапии приводит к развитию опасных осложнений. У пациентов наблюдается развитие макроцитарной анемии, характеризующейся нехваткой витамина В12.
Также наблюдается гемералопия. Заболевание проявляется в виде резкого ухудшения зрения при слабом свете.
Воспалительный процесс с течением времени поражает большие участки тканей, становясь причиной рубцевания, непроходимости кишечника, перфорации стенок органа. Подобные состояния приводят к возникновению свищей, абсцессов.
Более чем у половины больных устанавливается язва, при которой патологический процесс поражает прямую кишку. Болезнь продолжительное время протекает без проявления признаков.
По теме
С течением времени состояние пациента ухудшается, возникает слабость, болезненные ощущения усиливаются, становятся постоянными.
Постлучевой колит опасен для организма пациента, так как способен проявлять себя спустя 2 года после проведения лучевой терапии. При этом воспалительный процесс затрагивает большие участки тканей.
Именно поэтому важно регулярно посещать специалиста и проходить профилактические осмотры после прохождения курса терапии. Это поможет своевременно выявить заболевание, начать лечение, исключить развитие серьезных осложнений.
Источник
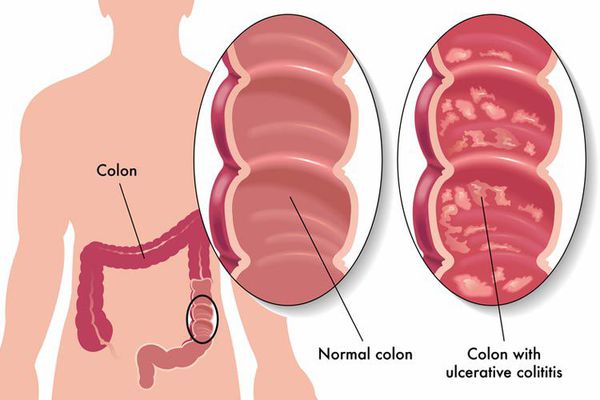
Колит (лат. colitis, от греч. kolon (толстый кишечник) и itis (воспаление) — собирательное понятие, включающее большую группу заболеваний с одним общим признаком: воспалением толстого кишечника.
Колиты встречаются в практике гастроэнтерологов, инфекционистов, терапевтов, колопроктологов, хирургов и других специалистов.
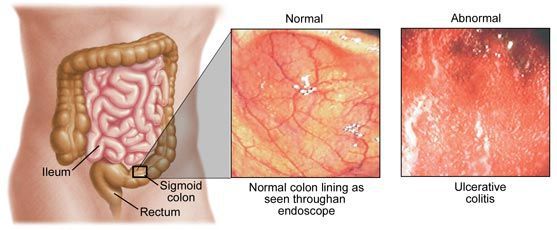
Основные формы колитов можно описать только по отдельности, в зависимости от этиологического фактора. Размеры статьи не позволяют коснуться всех видов колита. Рассмотрим только основные из них.
Инфекционный колит — это заболевание кишечника, возникающее из-за активизации условно-патогенных микроорганизмов в кишечнике или попадания новых болезнетворных микробов из внешней среды.[1]
Инфекционный колит имеет очень широкое распространение: нет человека, ни разу не переносившего данное заболевание. Количество заболевших увеличивается в жаркий период, когда создаются благоприятные условия для распространения инфекции. Поэтому чаще болеют люди в регионах с жарким климатом (Африка, Юго-Восточная и Средняя Азия). Заболевание чаще встречается в детском возрасте, особенно у детей, посещающих учебные заведения (детские сады, школы и т. д.). Гастроэнтерологи и проктологи могут встречать в практике больных с данной патологией, но она не является профильной. Лечат заболевание обычно инфекционисты.
Причины инфекционного колита:
- бактерии (шигеллы, эшерихии, сальмонеллы, клостридии, иерсинии, брюшнотифозная палочка, кампилобактерии, протей, стафилококки);
- вирусы (аденовирус, энтеровирус, ротавирус);
- простейшие (амебы, лямблии и др.);
- возбудители туберкулеза и сифилиса;
- грибки (кандида, актиномицеты). Возникновение грибкового колита свидетельствует о снижении иммунитета и часто проявляется у лиц, страдающих СПИДом, получающих химиотерапию, стероидные гормоны;
- дисбактериоз.
Формы инфекционного колита:
- катаральная;
- фиброзная;
- катарально-геморрагическая;
- флегмонозная;
- флегмонозно-гангренозная;
- некротическая.
Воспалительные явления могут иметь стадийный характер, а могут сразу иметь картину запущенного воспаления. Его выраженность напрямую зависит от характера инфекции. Некротическое и флегмонозно-гангренозное воспаление встречается при клостридиальной инфекции. Катарально-геморрагическое — при дизентерии. Катаральное воспаление встречается чаще при вирусных заболеваниях.[2]
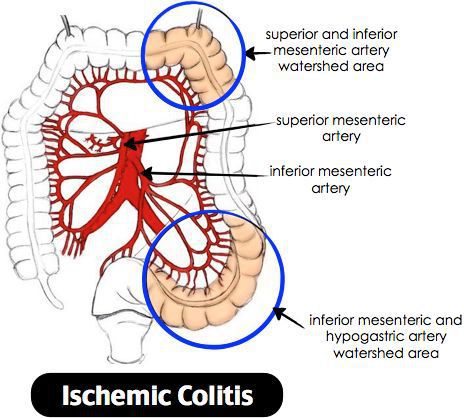
Ишемический колит — воспаление стенки толстого кишечника, возникающее из-за нарушения процессов кровобращения. Существует хроническое и острое нарушение кровообращения.[3]
Причиной нарушения кровообращения является полное прекращение или критическое снижение притока крови к толстой кишке, вследствие чего возникает воспаление. При тяжёлом течении может приводить к некрозу стенки кишечника. Причиной закупорки сосудов могут быть тромбы, но чаще всего к сужению просвета сосуда приводят атеросклеротические бляшки. Поэтому болезнь чаще проявляется у лиц пожилого возраста. Около 79% больных ишемическим колитом старше 48 лет.[4] Частота встречаемости не имеет связи с половой принадлежностью и регионом. Впервые открыт в 1966 году. Ишемический колит является профильным заболеванием для колопроктологов, но им также занимаются общие хирурги и гастроэнтерологи.[5]
Причины ишемического колита:
- атеросклероз сосудов;
- закупорка брыжеечных сосудов вследствие эмболии или тромбоэмболии (в результате аллергических реакций, травм, осложнений операций, системного васкулита, ДВС-синдрома);
- снижение давления крови может приводить к нарушению питания стенки кишки.
Закупорка просвета сосуда приводит к ишемии стенки кишки, а как следствие — к некрозу и далее перфорации.[6]
Объём поражения зависит от размера питающей артерии, длительности закупорки. Если закупорка сосуда происходит постепенно (при образовании атеросклеротических бляшек в сосудах), то говорят о хроническом нарушении кровообращения, что в свою очередь приводит к стриктурам.
При критических состояниях и снижении давления крови (например, анафилактический шок, ДВС-синдром и т.д.), происходит централизация кровообращения, при этом резко снижается приток крови к кишечнику, что приводит к ишемии и некрозу.
При атеросклерозе чаще страдает сигмовидная и поперечная ободочная кишка. Воспаление начинается со слизистой оболочки, затем переходит на все слои.[7]
По характеру поражения выделяют:
- транзиторную форму (когда ишемические процессы обратимы);
- стенозирующую (когда формируются стриктуры);
- гангренозную (когда образуются язвы с дальнейшим развитием некроза, поражение носит необратимый характер).[8]
Лучевой колит — образуется в результате ионизирующего воздействия на стенку толстого кишечника.
Инфекционный колит
Клиника инфекционного колита напрямую зависит от возбудителя.
Для любого инфекционного колита независимо от этиологии характерно:
- начало заболевания, как правило, имеет острый характер;
- жидкий частый стул с примесью слизи в кале;
- боли локализуются чаще в левом подреберье, но могут также распространяться по всем отделам живота;
- боль имеет периодический, спазматический характер;
- высокая температура;
- чувство слабости, недомогания;
- сухость кожных покровов и слизистых;
- белый налет на корне языка;
- рвота как первый признак заболевания (если в воспалительный процесс вовлечен желудок).
Для первичной оценки этиологии инфекционного колита оценивают характер дефекации, объём и особенности каловых масс.
- при дезентерии стул очень частый, малыми порциями (до 20 раз за день) со слизью и прожилками алой крови (ректальный «плевок»);
- при амебиазе кал имеет вид малинового желе;
- при сальмонеллезе кал напоминает болотную тину, имеет неприятный запах;
- при псевдомембранозном колите (вызыванном клостридиями) частый жидкий стул с запахом гнили.
Ишемический колит
Симптоматика очень вариабельна, характерно быстрое прогрессирование.
- болезненные ощущения в животе;
- кровь и слизь в стуле;
- неустойчивый, частый стул;
- выраженные боли в околопупочной и левой подвздошной области;
- при ректальном осмотре можно заметить кал с кровью, слизью или гноем;
- при хронической форме боли имеют низкую интенсивность, обычно возникают после еды;
- при длительной хронической ишемии появляются стриктуры в толстой кишке, которые в дальнейшем могут быть следствием непроходимости или малигнизации (раковому перерождению).
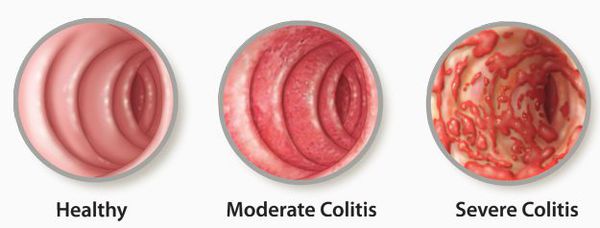
Лучевой колит
Обычно колит формируется у лиц, перенёсших курс лучевой терапии по поводу новообразований, локализующихся в области малого таза или брюшной полости.[12]
- большую чувствительность к излучению имеет тонкий кишечник, формируется лучевой энтерит, который клинически проявляется нарушением абсорбции в тонком кишечнике;
- повреждению кишечника свойствен избирательный характер, обычно воспаление локализуется в прямой и сигмовидной кишке, при этом клиника сопоставима с клиникой язвенного и ишемического колита. При воздействии больших доз радиации клиника развивается не сразу, проявляется обильным, жидким стулом, при этом нарушается всасывание в толстом кишечнике.[13]
Толстый кишечник очень восприимчив к ионизирующему излучению.[10] Лучевой колит возникает при воздействии малых доз облучения: происходит атрофия слизистой оболочки (сразу после облучения).
- Усиливаются процессы деления клеток, уменьшается длина ворсинок.
- Активизируются воспалительные процессы с нейтрофильной реакцией. Чаще всего эти процессы локализуются в прямой и сигмовидной кишке.
- При воздействии больших доз (более 40 Гр.) воспалительные процессы могут возникать спустя длительное время после облучения (до нескольких лет), в данной ситуации происходит воспаление мелких сосудов кишечника, что приводит к ишемизации кишечника. Развиваются язвы и стриктуры. Могут поражаться все отделы толстого и тонкого кишечника.[11]
По течению:
- острый;
- хронический.
По этиологии:
- язвенный колит и болезнь Крона (воспалительные заболевания кишечника с неизвестной этиологией);
- инфекционный (этиологический фактор бактериальный, вирусный, грибковый, паразитарный);
- ишемический (развивается вследствие снижения притока крови к толстой кишке);
- токсический (при применении нестероидных противовоспалительных препаратов);
- лучевой (при поражении радиацией).
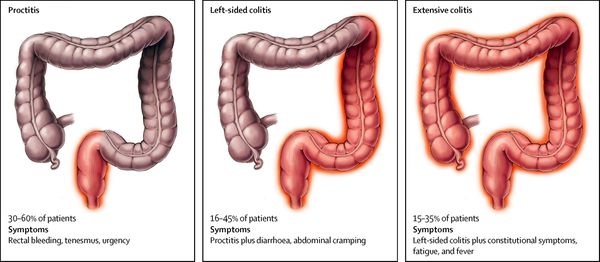
По локализации:
- проктит — воспаление прямой кишки;
- панколит — тотальное поражение кишечника;
- тифлит — воспаление слепой кишки;
- трансверзит — воспаление поперечной ободочной кишки;
- сигмоидит — воспаление сигмовидной кишки.

Инфекционный колит:
- анализ кала на вирусы, бактерии, паразиты (позволяет точно поставить диагноз);
- серологическое исследование (определяют антитела к вирусам, паразитам);
- анализ крови на стерильность (при подозрении на сепсис);
- общеклинический анализ крови (высокое СОЭ, увеличение количества лимфоцитов при вирусной этиологии);
- ректороманоскопия используется как дополнительный метод для дифференциальной диагностики;
- ультразвуковое исследование используется для исключения осложнений.
Ишемический колит:
- Ректороманоскопия дает возможность оценить состояние слизистой оболочки. При осмотре можно отметить наличие точечных кровоизлияний, сглаженность сосудистого рисунка, бледность слизистой. При обнаружении данных признаков показано взятие биопсии.
- Ирригоскопия — самое необходимое исследование. Обнаруживается симптом пальцевых вдавливаний. Признаки дефектов слизистой свидетельствуют о наличии язв, сужения просвета при стриктурах.
- Колоноскопия показана для уточнения распространенности воспаления, также показана биопсия в области измененного участка.
- Ангиография позволяет определить степень сужения сосуда и его локализацию.[9]
Дифференциальная диагностика
- Злокачественные новообразования. Опухоли развиваются достаточно длительное время, в течении многих лет.
- Инфекционный колит. Преобладают симптомы общей интоксикации (слабость, лихорадка и т.д.). Кроме того, имеет место эпидемический анамнез.
- Язвенный колит и болезнь Крона. Для них характерно достаточно медленное прогрессирование. Проявляются обычно в раннем возрасте.
Лучевой колит:
- При сборе анамнеза учитывают наличие факта облучения ионизирующей радиацией.
- Ректороманоскопия и колоноскопия с биопсией позволяют выявить воспаление слизистой оболочки толстого кишечника. При лучевом энтерите воспаление сочетается с атрофией слизистой. Крипты становятся менее глубокими, уменьшается длина ворсинок. При лучевом колите на слизистой обнаруживают язвы, стриктуры.[14]
Дифференциальная диагностика
- Энтерит лучевого генеза следует дифференцировать с болезнями тонкой кишки, при которых страдает функция всасывания (целиакия), при данных заболеваниях происходит атрофия по гиперрегенераторному типу, а при лучевом поражении преобладают гипорегенераторные процессы слизистой.
- Радиационные поражения толстого кишечника дифференцируют с язвенным колитом, болезнью Крона, новообразованиями толстого кишечника.[15]
Инфекционный колит:
- антибактериальные, противогрибковые средства с учетом чувствительности микроорганизмов. Предпочтение отдают таблетированным формам препаратов;
- восполнение потерянной жидкости и минералов: растворами для приема внутрь (Регидрон и др.), внутривенное введение (раствор Рингера, Трисоль и др.);
- прием сорбентов;
- пробиотики и пребиотики;
- ферменты (креон, фестал);
- симптоматическая терапия (противовоспалительные средства, спазмолитики и др.)
Ишемический колит:
- консервативное лечение (щадящая диета, препараты, смягчающие стул, лекарства для улучшения кровотока, дезагреганты, витаминные препараты, дезинтоксикационное лечение, восполнение баланса электролитов и жидкости, гемотрансфузии (при показаниях), антибактериальные препараты);
- хирургическое лечение.
Показаниями для срочного хирургического лечения служат:
- перфорация, толстокишечная непроходимость. В таком случае удаляется участок кишки, с последующей санацией и дренированием брюшной полости.
- плановое оперативное лечение показано больным в случае сужения (стриктуры) толстого кишечника без явлений острой кишечной непроходимости.
Терапия лучевого колита схожа с терапией язвенного колита и болезни Крона:
- лекарства, содержащие 5-аминосалициловую кислоту (месалазин, салофальк);
- антибактериальная терапия.
На сегодняшний день хорошо известны причины возникновения инфекционного колита, разработаны современные методики лечения. Поэтому при неосложненном течении и вовремя начатой терапии удается достигнуть полного выздоровления. Менее благоприятный прогноз у лиц с явлениями иммунодефицита и ослабленной иммунной системой (например, у людей пожилого возраста). Прогноз благоприятный.
Основными методами профилактики являются:
- гигиенические мероприятия (тщательное мытье рук);
- использование только свежих продуктов, чистой воды;
- уделение особого внимания термической обработке пищи.
При транзиторной форме ишемического колита прогноз благоприятный. При гангренозной форме — зависит от вовремя поставленного диагноза и проведенного лечения.
Так как ишемический колит является осложнением других болезней, то для его профилактики необходимо:
- своевременное лечение сопутствующих заболеваний;
- сбалансированное питание.
Лучевой колит приводит к постоянным, необратимым изменениям кишечной стенки, поэтому прогноз неблагоприятный.
При радиационном колите могут появляться язвы и стриктуры на слизистой оболочке толстого кишечника, что может привести к кишечной непроходимости. В таком случае необходимо хирургическое лечение, от своевременности которого зависит прогноз. При правильном и вовремя проведенном лечении прогноз благоприятный. Специальных методов профилактики лучевого колита не существует.
Источник
