Краснуха как часто болеют

Краснуха – одна из распространенных детских инфекций, протекающая в дошкольном и младшем школьном возрасте достаточно легко. Для ребенка в период внутриутробного развития она очень опасна и грозит грубыми патологиями. Контакт беременной женщины с инфицированным человеком может обернуться прерыванием беременности. Поэтому в нашей стране вакцинация от краснухи входит в список обязательных прививок. Женщины детородного возраста обязательно должны знать, болели ли они краснухой, чтобы избежать неприятностей во время вынашивания ребенка.

Характеристика заболевания
Для краснухи характерны красные пятнистые высыпания на коже, непродолжительное повышение температуры, увеличение лимфоузлов. Болезнь вызывается РНК-вирусом, который проникает в клетку и начинает управлять ее метаболизмом. Основной способ распространения краснухи воздушно-капельный, но также можно заразиться и при контакте со слюной, через чихание и так далее.
Наиболее активен вирус в холодное время года, так как для развития возбудителя предпочтительней низкие температуры. Поэтому случаев заболевания краснухой в летний сезон практически не наблюдается.
Болеют краснухой преимущественно дети дошкольного возраста, не прошедшие вакцинацию. К 18 годам 85% населения имеют стойкий иммунитет к краснухе.
Механизм развития краснухи
Возбудитель со слюной или слизью проникает в органы дыхания, а через них попадает в кровяное русло. Иммунная система сразу же реагирует на проникновение вируса, который убивает клетки лейкоцитов, что выражается в лейкопении. Возбудитель активно размножается в лимфатической системе, поэтому пациенты жалуются на болезненность лимфоузлов в начале заболевания.
Основное воздействие вируса направлено на клетки кожи, что объясняет появление сыпи. В процессе борьбы с инфекцией в организме образуются циркулирующие иммунные комплексы, что также провоцирует высыпания. После перенесенного заболевания антитела хранят память о вирусе и обеспечивают иммунитет от краснухи на всю жизнь.
Осложнения в виде артрита могут обнаружиться у девочек подросткового возраста и женщин. Уязвимыми местами при этом становятся средние и мелкие суставы. Иногда встречается поражение нервной системы, проявляющееся менингитом, энцефалитом и прочими болезнями.

Симптомы краснухи
Симптоматика краснухи зависит от стадии болезни:
- Инкубационный период. Начинается с момента проникновения вируса в организм и длится до появления первых признаков болезни. Его продолжительность 10-25 дней.
- Продромальный период. Появляется озноб, заложенность носа, кашель. Длительность его до 3-х дней.
- Активное развитие заболевания. Появляются типичные признаки краснухи:
- бледно-розовые высыпания в заушной области и на лице, затем распространяются на тело, кроме ладоней и подошв ног,
- лимфатические узлы становятся крупнее, чем в продромальном периоде,
- увеличение температуры не критичное, достигает максимум 39,5 градусов,
- непродолжительные катаральные проявления в виде кашля, насморка, бронхита,
- непереносимость света, резкая боль в глазах,
- прочие проявления в виде болей в области живота, расстройства кишечника, гипотонии, увеличения печени и селезенки.
- Выздоровление. Состояние больного приходит в норму: температура спадает, сыпь исчезает, лимфоузлы постепенно уменьшаются.
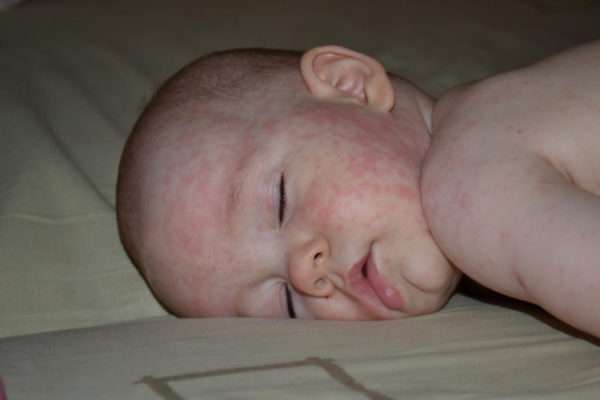
Детьми до 7 лет инфекция переносится легко и без осложнений.
Вакцинация от краснухи
Для вакцинации в России используются живые ослабленные вакцины производства Индии или Хорватии. Чаще всего применяют комбинированную вакцину от кори, краснухи и паротита голландского или бельгийского производства.
Прививка от краснухи входит в обязательный перечень вакцинации детей. Первую прививку делают в возрасте 1 года, вторую в 6 лет. Они формируют стойкий иммунитет на несколько лет до возраста полового созревания.
У девочек-подростков в 13-15 лет проводят ревакцинацию в том случае, если они не болели краснухой и у них отсутствуют сведения о ранее проведенных прививках.
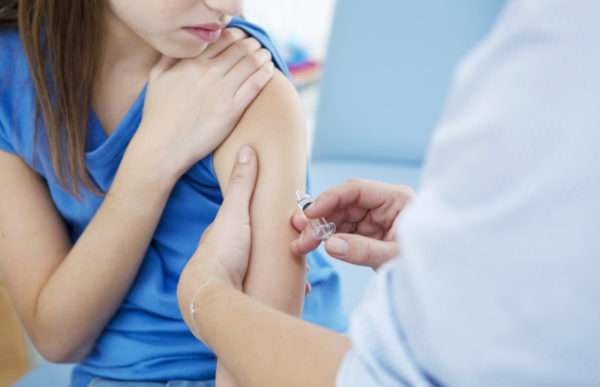
Женщины детородного возраста также вакцинируются, если не перенесли заболевание до определенного возраста и в их крови обнаружено минимальное количество антител против краснухи. Для определения их количества берется анализ крови.
После прививки медики не рекомендуют беременеть три месяца. Во время беременности вакцинация недопустима!
ВОЗ информирует о том, что период стойкого иммунитета после прививки продолжается от 5 до 40 лет. В связи с этим рекомендуется прививать взрослых через каждые 10 лет.
Возможность повторного инфицирования
Вакцинация или перенесенная инфекция способствуют выработки антител, формирующих стойкий иммунитет против заболевания. Повторное заражение практически исключено, но медикам известны редкие случаи рецидивов. Многие ученые склонны предполагать, что повторное инфицирование не что иное как первичное заболевание, то есть в первом случае был неверно поставлен диагноз.
Другая категория ученых придерживается мнения, что повторное заражение возможно в некоторых случаях:
- Серьезные нарушения в работе иммунной системы.
- Врожденные особенности иммунной системы.
- Большой промежуток времени между болезнью и новым контактом.

Протекает повторное инфицирование практически без явных признаков заболевания. Возможны катаральные проявления в виде кашля, насморка. Вероятность проникновения вируса в кровь ничтожно мала, поэтому проявлений в виде сыпи, артрита может не наблюдаться.
Опасность краснухи во время беременности
Самым опасным периодом для заболевания краснухой во время беременности считается первый триместр, когда вероятность поражения плода составляет более 60%, а в некоторых случаях до 100%. Инфицирование приводит к выкидышу, грубым порокам развития плода или мертворождению.
Инфицирование во втором триместре снижает риск поражения ребенка до 12%. В третьем триместре возможны временные пороки развития ребенка, которые современная медицина излечивает: небольшая масса тела при рождении, увеличение размеров селезенки и печени, гепатит, гемолитическая анемия и так далее.
Лучшая защита от вируса – вовремя проведенная вакцинация. Но если по каким-то причинам этого не произошло, беременная женщина должна всячески избегать контактов с потенциально больными детьми. Если в семье имеются старшие дети, то их обязательно следует вакцинировать, чтобы будущая мать не подверглась инфицированию и не нанесла непоправимый вред не рожденному ребенку.
Беременная должна также избегать массовых мероприятий, больше гулять на свежем воздухе, укреплять иммунитет.
Когда речь идет о краснухе, нельзя недооценивать роль вакцинации. Это единственно верный способ уберечь женщин от инфицирования во время беременности, сохранить жизнь и здоровье их детям.
Источник
Последнее обновление статьи: 03.05.2018 г.
Немного фактов из истории открытия краснухи
Впервые краснуха была описана в 1740 году терапевтом Ф. Хофманом. Ещё 150 лет назад краснуха называлась лёгкой корью. В 1938 году японскими учёными была доказана вирусная природа заболевания. В 1941 г. описаны аномалии плода, которые возникают, если мать заболела краснухой. Возбудитель краснухи был открыт только в 1961 году.
В современном мире краснуха встречается нечасто благодаря вакцинации и протекает сравнительно легко.
Как часто болеют краснухой?
Заболевает данной вирусной инфекцией только человек. Мужчины и женщины одинаково подвержены болезни. Чаще всех краснуха встречается у детей 5 — 14 лет. Если в закрытом учреждении, например, в детском доме, кто-либо заболеет краснухой, то 100 % восприимчивых людей тоже заболеют. Краснуха высококонтагиозна (очень заразна).
Когда-то, до изобретения вакцины, краснухой болели повсеместно. Вакцина из ослабленного вируса была изобретена более 40 лет назад, и заболеваемость заметно снизилась.
В России массовая вакцинация началась с 2002 г., благодаря чему шансы заболеть в настоящее время ничтожно малы. По статистике, в 2016 году зафиксировано до 30 случаев заболевания краснухой. В основном болели непривитые подростки 14 — 17 лет. Все случаи зарегистрированы в Московской, Ярославской, Орловской, Тюменской областях. Среди детей до 14 лет заболевания не выявлено.
Как вирус краснухи распространяется и проникает в организм?
От заболевшего человека вирус попадает в окружающую среду с выдыхаемым воздухом и капельками слюны и мокроты во время кашля, разговора. При вдыхании вирусных частиц происходит их фиксация на поверхностях дыхательных путей, затем инфектанты попадают в кровь.
С током крови вирус разносится в организме, проникает в лимфатические узлы и там размножается. Когда в организме достигается большая концентрация вируса, появляются первые признаки болезни.
Во время болезни вирус краснухи присутствует в отделяемом из носа и дыхательных путей, крови, кале и моче.
Вирус краснухи начинает выделяться из организма носителя уже за неделю до проявления первых признаков заболевания и ещё через 7 — 9 дней после исчезновения всех симптомов. Человек, заболевший краснухой и не проявляющий симптомов, тоже заразен!
Передача болезни может произойти и от больной беременной женщины будущему ребёнку. Этот путь называется трансплацентарным.
Как проявляется болезнь?
С момента встречи человека с возбудителем краснухи и до начала болезни может пройти от двух недель до месяца. В этот период малыш может чувствовать себя очень хорошо, но, тем не менее, будет заразным для окружающих людей. Этот период называется инкубационным.
Далее наступает лёгкое недомогание: ребёнок может быть капризным, плаксивым, отказываться от игры и приёма пищи. В этот период незначительно повышается температура тела, обычно до субфебрильных цифр (около 37,5 градусов Цельсия). Малыш можно вообще не обратить внимания на недомогание — уж очень оно бывает маловыраженным. Этот период называется продромальным.
В 60 % случаев краснуха может протекать бессимптомно.
Увеличение лимфоузлов
В конце продромального периода у ребёнка заметно увеличиваются лимфатические узлы, появляется их болезненность, о чём говорит капризность и беспокойство. Старшие дети могут указать, где болит, и тогда мама может сама обнаружить увеличенные лимфатические узлы. Они могут по размеру напоминать орех фундук либо небольшой грецкий орех.
Чаще узлы подвижны, если их трогать, они будут перекатываться между пальцами. Они не должны быть спаяны с кожей. Консистенция узлов будет напоминать хорошо набухший гель, то есть они будут эластичными. Кожа над лимфатическими узлами не изменяется, остаётся обычной окраски. Чаще всего мама сможет найти увеличенные узлы в области затылка, по бокам шеи, за ушками ребёнка.
Отличительным признаком краснухи является увеличение лимфоузлов в области затылка в сочетании с сыпью.
Малыша могут беспокоить боли при глотании, заглянув в рот, мама может обнаружить незначительное покраснение слизистых оболочек и точечные ярко-красные высыпания на них.
Высыпания на теле
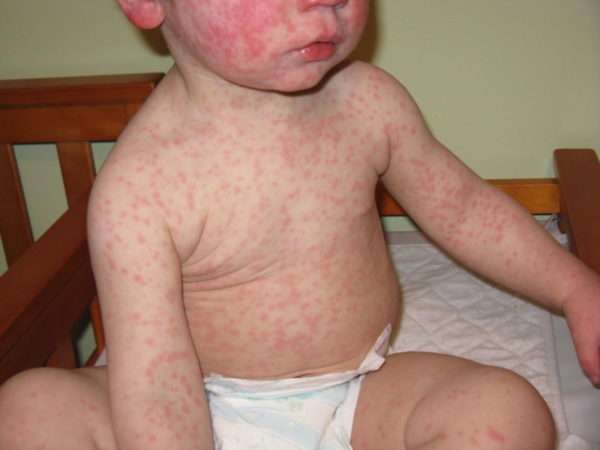
Спустя сутки после увеличения лимфатических узлов появляются высыпания на теле, которые имеют свои особенности. Сначала шея и лицо ребёнка становятся ярко-красными. Появляются мелкие пятна и красные бугорки. Такая сыпь называется пятнисто-папулезной. Компоненты высыпаний, если посмотреть издалека, неразличимы, а ребёнок покажется красным , отсюда и название — «краснуха». При близком рассмотрении можно заметить, что сыпь неоднородна.
Развитие сыпи происходит за считанные часы. Когда сыпь появится на туловище, то на лице она может уже стать малозаметной. Затем сыпь распространяется на конечности.
На 2-е сутки после появления сыпи кожа ребёнка становится шершавой на ощупь, она покрывается маленькими неровностями. Возможен очень слабый зуд.
На 3-и сутки болезни сыпь исчезает окончательно. Кожа приобретает обычный вид, как до болезни. Кожа во время болезни не шелушится. Увеличенными лимфоузлы при краснухе остаются до 7 дней.
Краснуха может протекать без сыпи. Тогда она не отличается от банальной респираторной вирусной инфекции.
Редко краснуха сопровождается воспалением мелких суставов — полиартритом. Он развивается у девочек и женщин старшего возраста. Появляются жалобы на боли и затруднения при движении пальцами кисти и самой кистью. Может быть отёк суставов. Длится полиартрит до 2 недель, очень редко — несколько месяцев. Проходит бесследно.
Как ставится диагноз
Нередко диагноз краснухи очевиден по клиническим признакам. Мелкая сыпь у ребёнка и необычайно большие лимфоузлы на затылке при относительно хорошем самочувствии говорят в пользу краснухи. Но нужно обязательно сдать анализ крови для серологического исследования, чтобы обнаружить антитела к вирусу.
Серологический метод обследования заключается в определении в крови иммуноглобулинов — антител к возбудителю краснухи. При подозрении на болезнь у малыша берут кровь в первые дни после начала, а затем через 2 недели. В начале определяются иммуноглобулины класса М, в конце болезни иммуноглобулины G.
При заболевании краснухой у малыша в крови в первые дни всегда будут определяться иммуноглобулины класса М. В дальнейшем образуются антитела класса G. Их наличие говорит об уже перенесённой болезни. Поэтому так важно сдать кровь на анализ несколько раз.
Также для диагностики краснухи важно выделить вирус из секрета носа и зева и из мокроты. Этот метод называется вирусологическим.
Если делать общий анализ крови (из пальца), то там обычно существенных изменений не определяется. Может быть незначительное снижение белых кровяных телец — лейкоцитов, или снижение тромбоцитов.
Ложная краснуха у детей
Нередко сходная с краснушной сыпь бывает и при других заболеваниях. Множество инфекционных заболеваний внешне похожи на краснуху. В этих случаях говорят, что ребёнок болеет ложной краснухой. Но такого диагноза не бывает.
Например, так называемая розеола, или внезапная экзантема, отличается высокой температурой и появлением мелкой сыпи накануне нормализации температуры, а не в самый разгар болезни.
Краснуху легко принять за скарлатину или корь, если краснуха протекает тяжело. Такое заболевание, как инфекционный мононуклеоз, также протекает с высыпаниями, но увеличиваются почти все группы лимфатических узлов. Кроме того, в крови появляются специфические элементы — атипичные мононуклеары.
Инфекции с сыпью, вызванные энтеровирусами, отличаются наличием симптомами поражения респираторного тракта, а также рвотой, болями в животе, жидким стулом. Лимфатические узлы остаются нормальных размеров.
Аллергическая сыпь иногда очень похожа на краснушную , но наличие необычно больших лимфоузлов с наибольшей долей вероятности говорит о краснухе.
Способы лечения краснухи
Лечение краснухи у детей не имеет каких-либо характерных особенностей.
При краснухе важны следующие рекомендации:
- домашний режим на заразный период, обильное тёплое питье, адекватный температурный режим в комнате, при улучшении состояния ребёнка можно мыть;
- при высокой фебрильной температуре (более 38 градусов Цельсия) ребёнку дают жаропонижающие препараты (Парацетамол или Ибупрофен);
- при краснухе средней степени тяжести можно использовать противовирусные препараты (свечи интерферона).
Осложнения краснухи
В детском возрасте осложнения краснухи встречаются редко. Через 1 — 2 недели после перенесённого заболевания возможны артрит, энцефалит, тромбоцитопеническая пурпура.
Грозным, но редким осложнением является прогрессирующий краснушный энцефалит. Это неизлечимая, постепенно развивающаяся инфекция головного и спинного мозга. Данное осложнение вызвано тем, что вирус «живёт» в клетках головного мозга. Впервые энцефалит описан в 1974 г. С тех пор зарегистрировано 20 больных, все мужского пола.
Синдром врождённой краснухи
Самым значимым осложнением инфекции является синдром врождённой краснухи. Он проявится у 90 % новорождённых, если их матери перенесли краснуху до 11 недель беременности и только у 10 — 20 % при заражении матери в конце 1-го триместра.
При данном синдроме у новорождённого малыша нет ни одного органа, который бы не поразил вирус. Наиболее частое осложнение — это замедленное развитие плода в утробе матери, на втором месте идёт катаракта. Она часто сочетается с уменьшением размера глаз — микрофтальмией, миокардитом, врождёнными пороками сердца (открытый артериальный проток, стеноз легочной артерии), изменениями кожи по типу «оладьи с черникой», нейросенсорной глухотой, менингоэнцефалитом.
Вирус краснухи, поселившийся в организме малыша, вызывает пневмонии, гепатит, снижается плотность костей, разрушаются клетки крови — тромбоциты и эритроциты. В дальнейшем таких детей ждут задержка моторного развития и умственная отсталость.
Подтверждается диагноз врождённой краснухи при обнаружении в крови родившегося ребёнка иммуноглобулина М к вирусу, выделением вируса из слизи носа, зева и мочи. Из последней возбудитель краснухи может выделяться более года.
Если у малыша имеется весь спектр проявлений синдрома врождённой краснухи, прогноз, скорее всего, будет неблагоприятным. На первом году жизни неврологические расстройства всё будут нарастать. А вот у грудничков с неполным проявлением синдрома прогноз куда благоприятнее.
Профилактика краснухи
Единственной действующей и доказанной профилактической эффективностью обладает только вакцинация против краснухи!
Вакцину изготавливают из многократно ослабленного вируса краснухи. После её введения вырабатываются антитела к вирусу у 99 % вакцинированных людей. Вакцинный вирус может выделяться в течение 18 — 25 суток с секретом носоглотки. Передача его окружающим не доказана.
Первую прививку от краснухи малышу делают в возрасте 12 месяцев. Ревакцинация с целью выработки более стойкого иммунитета происходит в 6 лет. Особенно прививки важны для девочек. Они должны получить иммунитет к болезни до вступления в детородный возраст.
Вакцина противопоказана беременным женщинам, так как содержит живой вирус краснухи, хотя и многократно ослабленный. После вакцинации женщине необходимо предохраняться от беременности в течение 3 месяцев. Однако случайное введение вакцины беременной женщине – не повод для её прерывания.
Противопоказания к вакцинации:
- аллергия на компоненты вакцины (анафилаксия на антибиотик неомицин);
- заболевания в острой фазе или в обострении (при хронических болезнях);
- снижение иммунитета (при первичных иммунодефицитах, злокачественных новообразованиях, приёме высоких доз гормональных препаратов, при ВИЧ-инфекции);
- недавнее введение иммуноглобулина.
После сделанной прививки может подняться температура тела, появиться сыпь, увеличение лимфатических узлов, боли в суставах. Артрит может развиться через 10 — 21 день после прививки.
Перед планированием беременности женщине необходимо в обязательном порядке вакцинироваться против краснухи, либо лабораторно подтвердить наличие иммунитета к данному заболеванию.
Вопреки распространённому мнению, краснуха — не такая уж и безобидная инфекция. Отказавшись от вакцинации девочки, можно поставить под угрозу здоровье будущего поколения. Болезнь можно просто не распознать из-за нетипичного течения и тем самым навредить другому, ещё не родившемуся ребёнку. Наконец, не стоит считать, что краснуха – это редкая болезнь. Благодаря отказам от вакцинации эпидемии этой, сейчас нечастой, болезни могут вновь вернуться, и тогда последствия будут плачевными.
Источник
