Корь у взрослых больничный

За последние годы в разных регионах РФ регистрируются эпизоды вспышек кори. Заболевают не только дети, но взрослые люди. Это связано с тем, что в 90-х годах родители отказывались прививать детей. А у тех, кто прививался, иммунитет ослаб. Заразиться инфекцией легко, а лечить трудно. Поэтому каждому человеку нелишне знать, что такое корь. Симптомы у взрослых протекают тяжелее, чем у детей.
Давайте узнаем особенности и последствия кори у взрослых. Как обезопасить себя и свою семью от инфекции? Нужна ли прививка от кори взрослым? Ниже ответы на все вопросы.
Корь – что это за болезнь
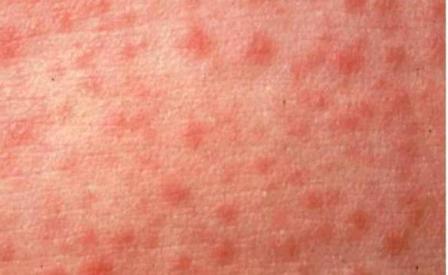
Корь – это легко передающееся инфекционное заболевание, причина которого вирус, содержащий РНК (семейства парамиксовирусов). Инкубационный период инфекции продолжается от 7 до 10 дней. В это время человек не чувствует ухудшения самочувствия. Но при этом он становится заразным уже в конце первой недели, а также во время высыпаний.
Источник болезни – больной человек. Инфекция передаётся воздушно-капельным путём при разговоре, чихании или кашле. Вирус попадает в дыхательные пути с частицами слизи от больного человека. На месте внедрения он вызывает симптомы воспаления. Одновременно он проникает в сосудистое русло и циркулирует по организму. После перенесённого заболевания у человека формируется устойчивый иммунитет.
Стадии кори
В клинической картине заболевания различают 4 стадии:
- Инкубационный период 7–10 дней.
- Катаральный период 2–7 дней.
- Стадия высыпаний 3 дня.
- Период пигментации 4–5 дней.
Период реконвалесценция затягивается на 2–3 недели. У пациентов сохраняется слабость и вялость, отсутствие аппетита.
Симптомы коревой инфекции у взрослых людей

Симптомы болезни у детей и взрослых схожи. В инкубационном периоде человек не чувствует ухудшения состояния. Но в конце первой недели он способен инфицировать семью и окружающих людей. После инкубационного периода появляются признаки заболевания.
Катаральная стадия
Первые признаки кори у взрослых заметны уже в катаральном периоде. Болезнь начинается с общего ухудшения самочувствия.
Следом за ним развиваются катаральные симптомы:
- головная боль;
- повышение температуры до 40.0 °C;
- конъюнктивит;
- резкая светобоязнь;
- слезотечение;
- насморк с гнойно-слизистыми выделениями;
- увеличение лимфатических узлов.
На 4-й день заболевания температура снижается, но через день вновь поднимается. Это связано с появлением высыпания во рту.
Важно! На 2-3 день катарального периода выявляется специфический симптом – пятна Филатова — Бельского — Коплика. Это мелкая серовато-беловатая сыпь с красной окантовкой. Она появляется на внутренней поверхности щёк напротив верхних коренных зубов, а также дёсен и губ. По этому признаку корь распознают до появления высыпаний на коже.
Стадия высыпаний
Через 5 дней от начала инфекции манифестируют кожные симптомы болезни. Мелкая розоватого цвета сыпь появляется поэтапно. Сначала – на коже лица в области переносицы и позади ушных раковин, затем распространяется по всему лицу. На 2-й день сыпь покрывает туловище и верхние конечности. На 3-й день высыпания опускаются на нижние конечности. Стадия сыпи характеризуется усилением слезотечения, насморка и головной боли.
Важно! В течение периода высыпаний больной опасен для окружающих. Через 3–4 дня стадия высыпания завершается.
Стадия пигментации
Этот период характеризуется спадом симптомов. Общее состояние улучшается. Для этой стадии характерно потемнение сыпи. Она принимает коричневато-синюшный цвет. Потемнение начинается с головы, а на следующий день переходит на туловище и руки. Ещё через день темнеют пятна на ногах. Период пигментации продолжается 7–10 дней.
Особенности течения кори у взрослых

Корь очень контагиозная инфекция. Болеют привитые и непривитые взрослые. Причём в 70% случаев заражения приходится на привитых людей.
Контингент взрослых, подвергающихся риску заражения:
- Студенты.
- Военнослужащие.
- Школьники.
- Люди с ослабленным иммунитетом.
- Особенно опасна корь для беременных женщин. Инфицирование может привести к преждевременным родам или выкидышу.
Детей от кори лечат на дому. Гораздо тяжелее протекает корь у взрослых. Симптомы и особенности инфекции:
- повышение температуры до 40.0–41.0 °C;
- головные боли с общим тяжёлым состоянием;
- высыпания по всему телу;
- затянутый период выздоровления.
Осложнение кори у взрослых происходит при ослабленном иммунитете. При этом в процесс вовлекаются органы всех систем:
- бронхит;
- отит;
- миокардит;
- пневмония;
- гепатит;
- синусит;
- менингоэнцефалит
- пиелонефрит.
Вирус, внедряясь в организм, циркулирует с током крови по всему организму. Токсины микроорганизмов резко ослабляют защитные силы человека. Это и приводит к присоединению бактериальной инфекции, которая оседает в наиболее слабых органах.
Как лечат корь

Больного корью, прежде всего, нужно постараться изолировать от семьи с 5 по 10 день заболевания, когда он заразен. В его комнате ежедневно делают влажную уборку с применением дезинфицирующего средства. Несколько раз в день помещение проветривают.
Специфических препаратов от болезни не существует. Лечение кори у взрослых симптоматическое Для этого применяют жаропонижающие средства – Ибупрофен, Парацетамол, Колдрекс. Для устранения симптомов интоксикации назначают обильное питьё морсов из клюквы, брусники, чай шиповника. Хорошо снимает интоксикацию питьё щелочной минеральной воды Боржоми.
Для уменьшения кожного зуда внутрь принимают антигистаминные препараты Эриус, Кларитин, а кожу протирают Делаксином. При конъюнктивите глаза промывают раствором фурациллина, после чего закапывают раствор Левомицетина или Альбуцида.
При катаральных явлениях в горле применяют полоскание настоем ромашки, шалфея. В день несколько раз следует полоскать горло физиологическим раствором или готовыми средствами Аквамарис, Салин, Аквалор. Облегчить отхождение мокроты при кашле могут муколитические препараты Амброксол, Мукалтин, Лазолван. Эффективно разжижает мокроту обильное питьё минеральной воды, которое также снимает интоксикацию.
В случае осложнений принимают антибиотики – пенициллины или цефалоспорины 3–4 поколения (Ципро, Амоксиклав). Важно! Антибиотики назначает только врач. Лечение проводится под его контролем.
На протяжении всего периода заболевания важно соблюдать рекомендации врача. В случае осложнений больного лучше госпитализировать.
Профилактика кори
Пассивная профилактика инфекции осуществляется введением иммуноглобулина. Препарат получают из плазмы доноров. Вводят иммуноглобулин на протяжении 72 часа после контакта с больным корью.
Самая эффективная профилактика кори у взрослых – это прививка. В рамках плановой вакцинации по национальному Календарю прививки делают бесплатно лицам до 35 лет. Для людей старшего возраста вакцинация платная. Но после контакта с больным все люди прививаются бесплатно.
Для иммунизации используют вакцину от кори, краснухи, ветряной оспы и паротита. Вакцинацию проводят в 2 этапа. Интервал между инъекциями 3 месяца. В России используется отечественная моновакцина Рувакс или американская поливакцина Приорикс. Вакцинные штаммы готовят на культуре куриного эмбриона. Поэтому прививка противопоказана людям с аллергией на куриный белок или компоненты вакцины. Прививка от кори защищает человека на 20 лет и более.
Врачам иногда задают вопрос, можно ли заболеть корью после прививки? Да, корь взрослых после прививки может развиться. Однако это может произойти в том случае, если была сделана только одна прививка. По схеме вакцинация против кори включает вторую инъекцию через 3 месяца. Стойкий иммунитет вырабатывается только после второй прививки.
Почему нужна вакцинация взрослых
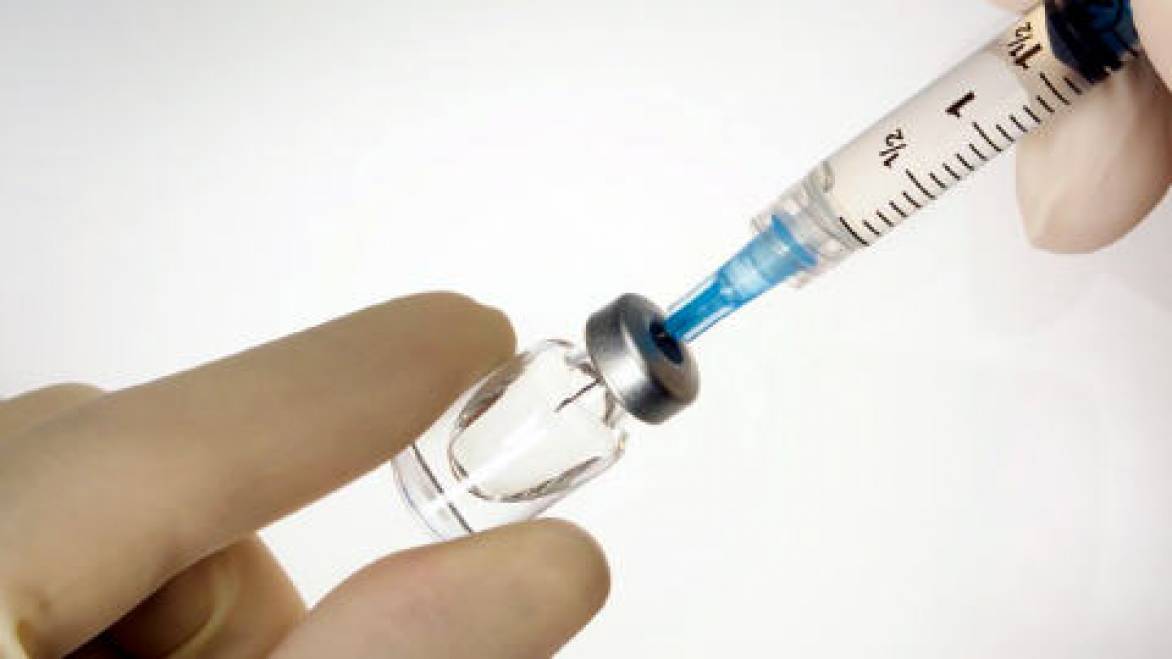
Прививки взрослым от кори в России необходимы по многим причинам. Во-первых, контагиозность инфекции достигает 100%. Корь передаётся по воздуху. Она может проникнуть в квартиру из форточки, лифты шахта или из подъезда. Во-вторых, высокий риск заражения связан с наплывом мигрантов из неблагополучных стран.
Инфицированный взрослый человек тяжело переносит заболевание. После заражения пациент распространяет инфекцию в семье уже в инкубационном периоде, когда ещё сам не знает о своей болезни. Последствия кори у взрослых – это частое осложнение на жизненно важные органы. Повторное инфицирование переболевшего человека встречается редко. Привитые от кори люди переносят болезнь легко или не болеют вовсе.
Анализируя вышесказанное, выделим главные моменты:
- Корь – это высоко контагиозное заболевание.
- Если дети переносят инфекцию сравнительно легко, то взрослые нередко нуждаются в госпитализации.
- Инфекция у взрослых даёт тяжёлые осложнения вплоть до менингоэнцефалита и миокардита.
- Главная профилактика инфекции – это вакцинация. Она защищает человека на 20 лет и больше.
Людмила Плеханова, врач-терапевт, специально для Mirmam.pro
Полезное видео
Источник
Корь у взрослых — симптомы и лечение

Корь – это острое вирусное заболевание, которое является одной из самых заразных и распространенных инфекций. Возбудитель кори – РНК-вирус рода морбилливирусов, который передается воздушно-капельным путем. Данный вирус обладает очень низкой устойчивостью к различным воздействиям (кипячение, дезинфекция) и достаточно быстро погибает вне человеческого организма.
Хотя мы привыкли считать корь обычной детской болезнью, она очень опасна. Каждый час в мире от нее умирает 15 человек, это составляет 165 000 людей в год. А до 1980 года количество летальных случаев было больше в 20 раз! Особенно высокая смертность в развивающихся странах Африки и Азии. Там с корью связывают 20% детских смертей. У нас удалось избавиться от крупных эпидемий кори благодаря всеобщей вакцинации. Детям в возрасте 1 и 6 лет делают прививку от кори, краснухи и паротита. Привитые люди даже если заболевают, то переносят болезнь в легкой форме.
В этой статье мы рассмотрим корь у взрослых, в этом нам помогут подробные фото болезни, а также первые симптомы и актуальные способы лечения кори, кроме этого не забудем упомянуть и меры профилактики, они помогут избежать болезни и ее грозных осложнений.
Как можно заразиться?
Заражение корью происходит воздушно-капельным путем. Индекс контагиозности равен 95%, то есть это болезнь высокой степени заразности. Для передачи инфекции необходим непосредственный контакт с больным, через общие вещи и третьи лица передача вируса практически не происходит.
Случаи заболевания регистрируются круглый год, однако чаще в холодный период. Наиболее часто болеют дети 4 и 5 лет. Малыши до года, получившие антитела против вируса от матери, невосприимчивы в первые 4 месяца жизни. В дальнейшем иммунитет слабеет, и ребенок при контакте с больным может заразиться. Больной остается заразным до пятого дня от появления сыпи, при осложнениях до десятого дня.
Единственное светлое пятно во всем этом – очень мощный пожизненный иммунитет после перенесенной болезни.
Инкубационный период
После попадания в организм человека болезнетворного микроорганизма (возбудителя кори), начинается инкубационный период болезни, который продолжается 7-21 день. В это время нет никаких симптомов заболевания и больной в этой фазе болезни не жалуется на ухудшение самочувствия.
В конце инкубационного периода и в первые 5 дней высыпаний больной способен заразить болезнью другого человека. После завершения начальной стадии начинается катаральная.

Симптомы кори у взрослых
При возникновении кори у взрослых основные симптомы остаются такими же, как и у детей, но тяжесть течения болезни у взрослого человека будет выражена больше. Это особенно заметно в период высыпаний, во время бактериемии, когда вирус интенсивно размножается в крови.
Основными симптомами кори у взрослых являются:
• увеличение температуры (лихорадка) до 38 — 40 °C;
• головные боли, слабость;
• снижение аппетита;
• конъюнктивит, ринит, светобоязнь;
• сухой, надсадный кашель;
• охриплость голоса;
• коревая энантема – крупные красные пятна на мягком и твердом небе;
• сыпь на коже (на лице, туловище, руках, ногах);
• возможен бред, нарушение сознания;
• дисфункция кишечника и др.
Инкубационный период при заражении корью продолжается у взрослых 1-3 недели. При типичном течении заболевания можно выделить три последовательные стадии: катаральную, стадию высыпания и реконвалесценции.
1. Катаральный период (начальный). Корь принято ассоциировать с характерными высыпаниями на коже. Но первыми симптомами заболевания, появляющимися после того, как истекает инкубационный период, являются простые проявления простуды: значительное повышение температуры, кашель, насморк, астенический синдром. В этот момент можно заподозрить у себя ОРЗ или ОРВИ, но характерные признаки в виде высыпаний на коже позволят поставить верный диагноз.
2. Стадия формирования высыпаний. На пятый день на коже человека появляются высыпания. Они распространяются сверху внизу – сначала сыпь появляется на лице, за ушами, на волосистой части головы, затем переходит на туловище и руки, после чего распространяется на ноги. Корь проявляется типичной для нее обильной ярко-красной сыпью в виде пятен, имеющих тенденцию к слиянию. Сыпь держится на коже на протяжении 1 – 1,5 недель и носит пятнисто-папулезный характер. Пигментация, которая появляется на месте сыпи, также имеет нисходящий характер, то есть появляется в направлении от головы к ногам.
3. Стадия реконвалесценции. Начиная с пятых суток после появления красной сыпи, заболевание регрессирует, и человек начинает выздоравливать. Постепенно снижается до нормального уровня температура, отшелушивается сыпь. Стоит помнить, что кожные проявления могут исчезать медленно в течение двух недель, в то время как в этом период болезни человек уже не является заразным.
У взрослых людей заболевание корью протекает особенно тяжело. Часто к основному заболеванию присоединяется пневмония и бактериальные осложнения. Иногда последствием заболевания может стать слепота и значительное ухудшение слуха.
Одним из самых опасных осложнений кори является вирусный менингоэнцефалит (воспаление мозговых оболочек), приводящий к летальному исходу в 40% случаев. Вирус кори сильно подавляет иммунитет взрослого человека, вследствие чего обостряются хронические заболевания и приобретаются новые.
Атипичное течение кори
Существует типичное и атипичное течение кори. Типичная клиническая картина была описана выше. Атипичное течение бывает следующее:
1. Стертая (митигированная) форма кори. Проходит в очень легкой форме и бывает при введении гамма-глобулина или непосредственно после вакцинации от кори.
2. Геморрагическая форма – сопровождается множественными кровоизлияниями, кровавым стулом и мочой. Больной нередко погибает от кровотечений. При своевременной госпитализации и интенсивной терапии исход может быть условно благоприятным.
3. Гипертоксическая. Наблюдается при усиленной интоксикации. У больного может быть очень высокая не сбиваемая температура, признаки менингоэнцефалита, сердечная недостаточность и другие симптомы. Эта форма требует немедленной госпитализации.
Осложнения чаще всего возникают у взрослых с пониженным иммунитетом и у пожилых людей.
Корь у взрослых: фото
Как выглядит данный недуг на фото, предлагаем к просмотру подробные фото.

Лечение кори у взрослых
Сразу оговоримся — специфического лечения, которое боролось бы именно с вирусом кори, просто не существует в природе. Потому лечение кори у взрослых является симптоматическим — оно предполагает предупреждение развития осложнений, облегчение состояния больного — то есть врач ориентируется на симптомы, с ними и борется.
Специалисты советуют не рисковать, следить за своим здоровьем, вырабатывать иммунитет, вовремя делать прививки, а уж если заболели – незамедлительно обращаться к специалисту за помощью и ни в коем случае не заниматься самолечением.
Профилактика
Однозначно, самым важным способом профилактики является прививка. Вакцинация взрослых против кори необходима, но лучше, если прививка будет сделана в детском возрасте – в 1 год, и в 6 лет. Но если эта процедура не проведена вовремя, повода для расстройства нет. Вакцинация кори у взрослых проводится также в два этапа с перерывом в три месяца.
При этом самыми частыми осложнениями прививки от кори у взрослых считаются:
• подъем температуры на 5-15 сутки (иногда до 40 градусов), которая держится до четырех дней. Ее можно сбивать жаропонижающими средствами, например, парацетомолом.
• помимо температуры могут беспокоить ринит, кашель, небольшая сыпь.
Взрослым, которые не болели корью и не получали прививок, следует с особым вниманием относиться к симптомам, с которых начинается развитие заболевания (а первые симптомы очень похожи на банальную простуду) и никогда не затягивать с обращением к врачу и начинать соответствующее лечение.
Источник
Комментарии
Опубликовано в журнале:
Сестринское дело »» №4 1999 В последние годы на фоне снижения общей заболеваемости корью, обусловленной массовой вакцинопрофилактикой, наблюдается рост кори среди взрослых. Это обусловлено тем, что прививочный иммунитет у них отсутствует, а естественный не выработался, так как в детстве они не болели. Клиническая картина кори типична и мало чем отличается от таковой у детей. Однако клинические наблюдения показали, что тяжелая форма кори, так же как и митигированная корь, у взрослых встречается чаще, чем у детей. Большое значение имеет раннее выявление, своевременная изоляция, а при необходимости и госпитализация больных.
Корь, как и многие инфекционные заболевания, протекает циклично. Инкубационный период продолжается в большинстве случаев 9-11 дней. Начало болезни характеризуется появлением симптомов начального катарального периода.
В катаральной стадии диагноз кори основывается на наличии типичного комплекса явлений: лихорадка (до 38-39°), конъюнктивит со слезотечением и светобоязнью, одутловатость лица, пятнистая энантема на слизистой оболочке неба, обнаружение пятен Филатова-Коплика. Чаще эти высыпания обнаруживаются на слизистой внутренней поверхности щек, непосредственно против малых коренных зубов; несколько реже их можно видеть на слизистой оболочке десен и еще реже – губ. Пятна (высыпания) не имеют склонности к слиянию и не снимаются тампоном.
Помогает в ранней диагностике кори также правильно собранный эпидемиологический анамнез. Больной корью наиболее заразен в начальном катаральном периоде, поэтому при опросе следует выяснить, нет и не было ли в окружении больных лиц с катаральными явлениями. Источником инфекции также могут быть больные митигированной и поэтому не диагностированной корью.
В зависимости от тяжести клинического течения различают (как у взрослых, так и у детей) легкую, средне-тяжелую и тяжелую форму кори. В типичных случаях в стадиях высыпания диагноз кори не представляет затруднений. Медицинская сестра должна знать об этапности высыпаний (вначале лицо, шея, грудь, затем туловище и конечности), сроках появления сыпи (4-6-й день), характере (пятнисто-папулезные элементы, имеющие склонность к слиянию) и длительности высыпания (сыпь держится 3 дня, на 4-е сутки ее элементы бледнеют, и начинается период пигментации). Диагностические ошибки в периоде высыпания чаще бывают при атипичном течении (митигированная корь, корь со злокачественным течением – гипертоксическая, геморрагическая).
Митигированная корь наблюдается у лиц, получивших противокоревой гамма-глобулин или, в отдельных случаях, у привитых, но утративших иммунитет. Заболевание характеризуется легкими катаральными явлениями, пятна Филатова могут отсутствовать, температура нормальная или субфебрильная, сыпь необильная, неяркая.
Геморрагическая форма отличается тяжелой общей интоксикацией и сопровождается явлениями геморрагического диатеза: множественными кровоизлияниями в кожу, слизистые оболочки, кровавый стул, гемотурия. Эта форма может быстро закончиться летальным исходом.
Гипертоксическая форма кори характеризуется гипертермией, токсикозом, острой сердечно-сосудистой недостаточностью, менингоэнцефалитическими явлениями.
Из осложнений кори, требующих особой тактики, следует отметить наиболее частые – бронхиты, пневмонии, ложный круп (острый коревой ларинготрахеит с расстройством дыхания). Могут наблюдаться затяжные конъюнктивиты, кератиты, а также отиты, евстахеиты, синуситы, пиелонефриты, ангины, которые чаще появляются в периоде пигментации.
Наиболее тяжелым и часто грозным осложнением кори являются менинго-энцефалит и серозный менингит.
На фоне, казалось бы, типичного течения кори появляются общемозговые симптомы – резкая головная боль, рвота, двигательные возбуждения, спутанность и расстройства сознания, менингеальные знаки (ригидность мышц затылка, положительные симптомы Кернига, Брудзинского). Отмечено, что, чем в более ранний период возникает менингеальная симптоматика, тем тяжелее течение заболевания.
Из клинических наблюдений: Больная М. 17 лет, поступила на 7-й день болезни. Заболела остро: кашель, насморк, температура до 39°. В последующие дни состояние не улучшалось. На 4-й день на коже лица появилась обильная пятнисто-папулезная сыпь, которая следующие два дня распространилась на туловище и конечности. На 3-й день высыпания состояние резко ухудшилось: интенсивная головная боль, рвота, кратковременная потеря сознания. Пациентка госпитализирована. При поступлении состояние тяжелое. На коже типичная коревая сыпь. Сознание спутанное, выраженный менингеальный синдром. Через 5 часов после поступления больная без сознания, периодическое двигательное возбуждение и общие тонико-клонические судороги. При пункции цитоз небольшой – 37 клеток в 1 мм (лимфоцитов 86%), белок повышен. В дальнейшем в последующие трое суток состояние оставалось очень тяжелым. Присоединился правосторонний гемипарез, непроизвольное мочеиспускание. Больной проводилась дезинтоксикационная (гемодез, реополиглюкин, физиологический раствор), дегидратационная (лазикс, магнезия), противовоспалительная (преднизолон) терапия. На 4-е сутки лечения в стационаре больная пришла в сознание, в последующем состояние постепенно улучшалось. Выписана на 30-й день от момента поступления в клинику в удовлетворительном состоянии. При катамнестическом наблюдении через 6 месяцев и 1 год жалобы на периодические головные боли. Неврологический статус без патологии.
Больной Т., 18 лет. Заболел остро: высокая температура, кашель, насморк. На 4-й день болезни на лице возникла сыпь. В этот же день к вечеру госпитализирован. При поступлении на коже лица и туловища типичная коревая сыпь, на слизистой рта немногочисленные пятна Коплика. На 2-й день пребывания в стационаре состояние больного резко ухудшилось: сильная головная боль, рвота, менингеальные симптомы. При пункции небольшой цитоз за счет лимфоцитов (39 клеток в 1 мм), незначительное повышение белка. Назначена соответствующая патогенетическая терапия. Однако состояние не улучшалось: больной потерял сознание, появились судороги, двигательные возбуждения, внезапно возникла остановка дыхания, в связи с чем больной переведен на управляемое аппаратное дыхание. Проводилась интенсивная терапия: дезинтоксикационная, дегидратационная, противовоспалительная, противосудорожная. В последующие сутки состояние не изменялось. Больной оставался без сознания, самостоятельное дыхание не восстанавливалось. Развилась двусторонняя пневмония. Несмотря на проводимую терапию, на 12-й день от начала высыпания наступил летальный исход. При патологоанатомическом исследовании констатирована корь в периоде пигментации, менингоэнцефалит с явлениями отека и набухания мозга и вклинения его в большое затылочное отверстие, двусторонняя очаговая пневмония.
В описанных наблюдениях менингоэнцефалит при кори развился в течение острого периода высыпания, то есть периода вирусемии. Такое развитие свидетельствует о возможном непосредственном действии коревого вируса на нервную ткань. Подобной точки зрения в отношении развития менингоэнцефалита при кори придерживаются и многие исследователи, занимающиеся этой проблемой.
В ряде случаев корь приходится дифференцировать с краснухой, скарлатиной, гриппом и другими ОРЗ, менингококкемией, инфекционным мононуклеозом, лекарственными сыпями и другими заболеваниями.
Лечение больных с неосложненной корью можно проводить в домашних условиях. Тяжелое же течение, осложнения требуют терапии в инфекционных стационарах. Госпитализируют больных корью также и по эпидемиологическим показаниями (казармы, общежития и т.д.).
Этиотропного лечения кори нет. Противокоревой гамма-глобулин эффективен при введении в первую половину инкубационного периода. Лечение неосложненной кори – это борьба с интоксикацией и воспалительными изменениями дыхательных путей и глаз. Прогноз при кори, при неосложненном течении, благоприятный. При развитии энцефалита – всегда серьезный.
Медицинская сестра, работающая на участке, должна осуществлять профилактический осмотр лиц, имевших контакт с коревыми больными, наблюдать за больными, лечащимися амбулаторно. О случаях ухудшения состояния немедленно сообщить лечащему врачу.
Профилактика кори заключается в иммунизации детей в возрасте от 1 года до 8 лет живой коревой вакциной, согласно Национальному календарю прививок, утвержденному МЗ РФ.
Т.Е. ЛИСУКОВА, кандидат медицинских наук
К.И. ЧЕКАЛИНА, доктор медицинских наук, Центральный НИИ эпидемиологии МЗ РФ
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
