Колит кишечник и спину

Позвоночник и кишечник связаны между собой. Оба могут негативно влиять друг на друга при развитии разных патологий. Рассмотрим сегодня случаи, когда разрушение тканей позвоночного столба провоцирует развитие патологических процессов в толстом и тонком кишечнике.
Для того, чтобы понять, каким образом позвоночник влияет на кишечник, нужно почерпнуть ряд сведений из области анатомии и физиологии. Предлагаю ознакомиться с ними прямо сейчас. Дальше будет проще понимать все описываемые в статье процессы.
Итак, кишечник человека – это часть пищеварительной системы. В его просвете происходит усвоение питательных веществ и жидкости. В толстой кишке формируются каловые массы, с помощью которых должны выводится шлаки и токсины.
Процесс пищеварения и эвакуации каловых масс происходит за счет перистальтики кишечника. Это системное сокращение его мышечных стенок, в результате чего происходит перемешивание пищевого комка, его продвижение и эвакуация через анальное отверстие. Сократительная способность зависит от иннервации.
Она осуществляется нижними грудными и верхними поясничными корешковыми нервами. Располагаются они по бокам от позвоночного столба. Отходят от спинного мозга, расположенного внутри спинномозгового канала. От компрессии надежно защищены межпозвоночными хрящевыми дисками. Это образования из хрящевой ткани, разделяющие между собой тела позвонков. Они обеспечивают также стабильность положения тел позвонков и равномерное распределение амортизационной нагрузки.
Если происходит нарушение процесса иннервации мышечной стенки кишечника в силу негативного воздействия разных факторов, то перистальтика снижается. На фоне этого образуется застой пищевого комка и каловых массы. Токсины и шлаки начинают всасываться в кровь. Возрастает степень интоксикации. Что в свою очередь может спровоцировать острые аллергические реакции, синдром хронической усталости, резкое снижение иммунитета и т.д.
Поражение мышечной стенки кишечника вызывает запоры спастического или атонического типа. Они сменяются диареями. Также пациента может начать беспокоить повышенное газообразование.
Если у вас есть боль и другие неприятные ощущения в области перехода грудного отдела позвоночника в поясничный, то следует как можно быстрее обратиться к вертебрологу. Возможно заболевание еще не настолько запущено, что произошло нарушение иннервации кишечника. А может быть, наоборот, уже поражены мышечные волокна и вас периодически беспокоят дисфункции пищеварительного цикла. Опытный врач после проведения обследования поставит точный диагноз и разработает индивидуальный курс лечения.
В Москве на бесплатный прием к вертебрологу можно записаться в нашей клинике мануальной терапии. Здесь работают опытные доктора. Они смогут оказать вам всю необходимую помощь в восстановлении здоровья позвоночника и кишечника.
Для того, чтобы записаться на первичный бесплатный прием, заполните форму обратной связи или позвоните по указанному на странице номеру телефона. Администратор клиники согласует с вами удобное для визита к доктору время.
Влияет ли позвоночник на работу кишечника
Чтобы ответить на этот вопрос, о том, влияет ли позвоночник на кишечник, нужно понять, что все функции этого органа пищеварения обеспечиваются за счет иннервации. А иннервация осуществляется через структуры спинного мозга и отходящих от него корешковых нервов. Поэтому любая патология позвоночного столба в области грудопоясничного отдела влечет за собой неизбежное нарушение работы тонкого и толстого кишечника.
Если разобраться в вопросе, влияет ли позвоночник на работу кишечника, то многие вещи станут очевидными. Вот лишь несколько фактов:
- огромную роль в работе кишечника играет желчь (это вещество, продуцируемое клетками печени, выводится через общий желчный проток в полость двенадцатиперстной кишки);
- желчь расщепляет жиры, нейтрализует действие соляной кислоты, содержащейся в желудке, способствует очищению стенок кишечника от шлаков, токсинов и наслоений;
- при поражении грудных корешковых нервов происходит дисфункция желчевыводящих путей (дискинезия) – нарушается процесс выброса желчи и желудочного сока;
- это становится отправной точкой к развитию диспепсии (процесса переваривания пищи);
- если у человека поражаются расположенные ниже корешковые нервы или их ответвления, то дисфункция кишечника может развиваться по типу спазма или атонии.
Рассмотрим более детально атонический и спастический колит вертеброгенного характера. Начнем с атонического типа, который чаще развивается у пожилых людей. Чаще всего он связан с возрастными дегенеративными изменениями, происходящими в волокнах корешковых нервов. Они демиелинизируются и становятся неспособными проводить нервные импульсы в полном объеме. Таким образом сокращение мышечной стенки кишечника становится затруднительным. Возникает атония – расслабление тонкого и толстого кишечника. Он в буквальном смысле этого слова «забивается» шлаками, токсинами и пищевыми остатками.
Спастический вертеброгенный колит диагностируется у лиц среднего возраста. Он возникает на фоне компрессии корешковых нервов и отходящих о них ветвей. Наиболее частая причина данной патологии – межпозвоночная грыжа. Выпадение части пульпозного ядра провоцирует развитие сильнейшей воспалительной реакции в окружающих мягких тканях. Наблюдается инфильтративный отек. Он сдавливает нервное волокна. Проходят патологические нервные импульсы. Они делают работу мышечной стенки кишечника хаотичной.
Резкие сокращения, несогласованная работа – все вызывает спазм кишечника. Сопровождается сильными болями, запором, нарушением функции пищеварения. Если своевременно не купировать спазм мышечной стенки кишечника, то у пациента развивается нарушение водно-солевого баланса в организме. Он может привести к нарушению сердечного ритма, развитию почечной недостаточности и другим серьезным осложнениям.
В молодом возрасте (до 30-ти лет) вертеброгенное нарушение работы мышечной стенки может привести к развитию синдрома раздраженного кишечника. Это серьезное заболевание, при котором у пациента присутствуют сильнейшие боли. Запоры могут сменяться диареями. Происходят периодические изменения аппетита, что негативно сказывается на колебаниях массы тела. На фоне нарушения процесса усвоения питательных веществ пациенты становятся раздражительными, утрачивают свою работоспособность, замыкаются в себе.
Какие проблемы могут быть?
Самые распространенные проблемы кишечника из-за позвоночника – это запоры, диареи, нарушение процесса всасывания пищи и жидкости, прекращение синтеза важных витаминов, вздутие на фоне повышенного газообразования.
А теперь предлагаю рассмотреть каждую проблему немного более углубленно. Запор – это серьезная проблема современного человека. Многие гастроэнтерологи связывают её с нарушением питания, ведением малоподвижного образа жизни. Но на самом деле это следствие того, что нарушена иннервация кишечника от позвоночника.
При нормальном состоянии корешковых нервов и их ответвлений сигнал к мышечной стенке проходит при любом переполнении кишечника. Нет никакой разницы, сидит целый день человек или активно двигается. Если толстая кишка заполнена, она будет очищена путем эвакуации каловых масс.
Поясничный отдел позвоночника и кишечник связаны между собой таким образом, что при прохождении избыточного нервного импульса возможно резкое увеличение перистальтики. Это провоцирует диарею. При многократном жидком стуле организм теряет не только ценные питательные вещества и воду, но и минеральные элементы. Без этого нарушается работа сердечной мышцы. Оказывается отрицательное влияние нарушенного электролитного баланса на нервное волокно. Может наблюдаться вторичное снижение интенсивности проведения нервного импульса на фоне дефицита витаминов группы В, магния и других микроэлементов.
Может ли болеть кишечник из-за позвоночника
Боли в кишечнике позвоночник на начальном этапе компрессии корешковых нервов может вызывать за счет спазма мышечной стенки и иррадиации неприятных ощущений из паравертебральных мышц в области поясницы. Если поражается нижний пояснично-крестцовый отдел позвоночника, то вероятнее всего боль в кишечнике не настоящая, а является отражением того, что перенапряжены мышцы в области поясницы.
Ответ на вопрос о том, может болеть позвоночник от кишечника, утвердительный. Да, действительно, примерно в половине клинических случаев диагностирования колитов, болезни Крона, неспецифического язвенного колита причиной этих патологий является нарушение иннервации.
Ведь, если длительное время нарушен процесс перистальтики, то в полости кишечника скапливаются токсины. Они отрицательно действуют на эпителий, разрушают его, провоцируют воспаление, появление язв и т.д.
Последующий процесс нарушения синтеза витаминов может приводить к кишечным кровотечениям, постоянным воспалительным процессам. Зачастую такие ситуации приводят к развитию онкологических опухолей. Отличительная характеристика вертеброгенного воспалительного процесса в кишечнике – отсутствие положительной динамике при попытке фармакологического лечения.
Теперь вы знаете о том, может ли болеть кишечник из-за позвоночника, осталось разобраться – что с этим делать и как правильно проводить комплексное лечение.
Как влияет грыжа позвоночника и что делать для лечения
Как уже говорилось выше, основным источником проблем является межпозвоночная грыжа. Она не только нарушает процесс иннервации тканей кишечника, но и провоцирует воспаление. Грыжа позвоночника и кишечник связаны между собой. Примерно у 60 % пациентов с разрывом фиброзного кольца межпозвоночного диска в течение первого года наблюдаются множественные патологические изменения в слизистых оболочках толстого кишечника. Не редко развивается неспецифический язвенный колит. Это происходит за счет того, что постоянно поддерживается высокий уровень специфических лейкоцитов на фоне воспалительной реакции в области позвоночного столба.
О том, как грыжа позвоночника влияет на кишечник, можно рассказывать долго. Но гораздо важнее для пациента информация о том, что можно сделать для восстановления своего здоровья.
Безусловно, начинать нужно с обращения к врачу. Если у вас присутствует боль в области поясницы и спины и при этом появились признаки нарушения работы кишечника, то срочно обратитесь к неврологу или вертебрологу. Эти доктора смогут провести полноценную дифференциальную диагностику позвоночного столба. Если будет выявлена протрузия, экструзия или межпозвонковая грыжа, то разработают индивидуальный курс терапии.
Он может включать в себя следующие виды лечебного воздействия:
- мануальное вытяжение позвоночного столба для восстановления нормальной высоты межпозвоночных промежутков и устранения эффекта компрессии с корешковых нервов и окружающих мягких тканей;
- остеопатия для постепенного восстановления нарушенного процесса микроциркуляции лимфатической жидкости и крови в очаге разрушения фиброзного кольца межпозвоночного диска – это улучшает питание и снимает инфильтративный отёк;
- массаж для восстановления нормального тонуса паравертебрального мышечного волокна, что также способствует улучшению диффузного питания и восстановлению целостности диска;
- физиотерапия помогает запустить нарушенный обмен веществ на клеточном уровне;
- рефлексотерапия запускает процесс регенерации тканей с использованием скрытых резервов организма;
- лечебная гимнастика и кинезиотерапия укрепляют мышечный каркас спины и поясницы, исключают риск развития рецидива дегенеративного дистрофического поражения тканей межпозвоночных дисков.
Курс лечения всегда разрабатывается индивидуально. В зависимости от того, каике патологические процессы были запущены в кишечнике у пациента, ему дополнительно может быть предложена процедуры висцерального массажа или воздействие на биологически активные точки на передней брюшной стенке. Но в большинстве случаев просто эффективное лечение позвоночника уже дает существенное облегчение состояния. Кишечник начинает работать в обычном режиме и самочувствие пациентов улучшается с каждым днем.
Если вам необходима консультация вертебролога или невролога, то вы можете записаться на бесплатный прием к этим докторам в Москве в нашей клинике мануальной терапии прямо сейчас.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
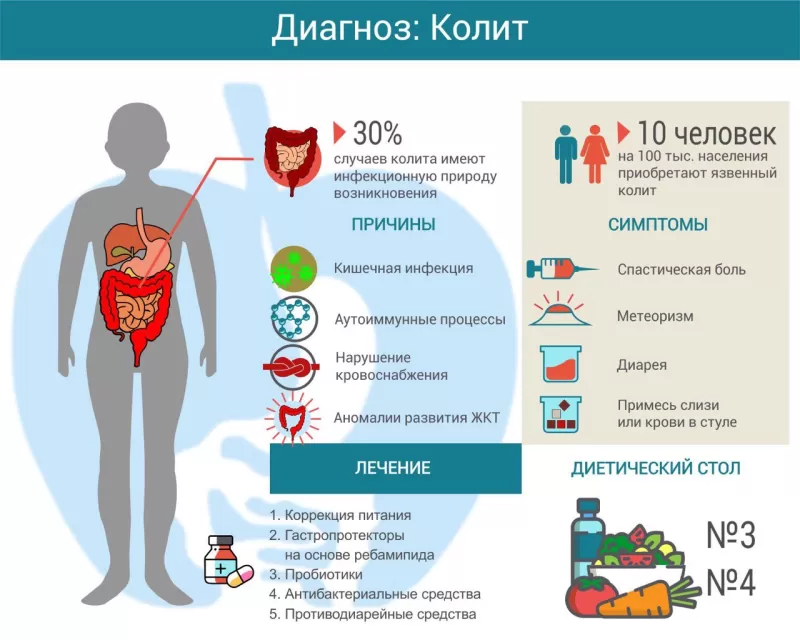
Колитом называется воспаление слизистой оболочки толстой кишки. Существует множество причин его возникновения, включая инфекцию, аутоиммунный процесс, нарушение кровоснабжения. При длительном и хроническом течении симптомы колита существенно нарушают качество жизни пациента. Лечение зависит от причины заболевания, может включать антибиотики, гастропротекторы, спазмолитики и другие препараты. Большая роль отводится адекватно подобранной диете.
Классификация
По течению колиты бывают острыми и хроническими. В первом случае симптомы появляются внезапно, быстро нарастают. При хроническом варианте течение болезни длительное, с периодами ремиссий и обострений.
Существует много различных форм колита, в том числе:
- неспецифический язвенный;
- ишемический;
- инфекционный;
- лекарственный;
- спастический;
- атипичный и др.
Воспалительный процесс может распространяться на всю толстую кишку (панколит) или локализоваться в её отделе (тифлит, сигмоидит, трансверзит, проктит).
Причины
Наиболее частая причина колита — инфекционные патогены (бактерии, вирусы, грибы), проникающие в толстый кишечник вместе с едой. Воспалительный процесс могут спровоцировать следующие бактерии:
- кампилобактерии;
- шигеллы;
- кишечная палочка;
- иерсиния;
- сальмонелла и др.

Бактерия Clostridium difficile – причина опасного псевдомембранозного колита
Иногда причиной колита становится бактерия Clostridium difficile. Обычно воспаление такого рода развивается после приема антибиотиков или госпитализации. Другое название данного заболевания — псевдомембранозный колит. Это связано с тем, что клостридии образуют на поверхности слизистой фибринозную плёнку.
Другие причины воспаления толстого кишечника:
- аутоиммунный процесс (болезнь Крона, язвенный колит);
- нарушение кровоснабжения кишечной стенки (ишемия);
- аномалии развития ЖКТ;
- аллергические реакции;
- инвазия коллагена и лимфоцитов (микроскопический колит).
У детей младше 1 года колит часто обусловлен аллергией на коровье или соевое молоко. Иногда заболевание возникает во время грудного вскармливания, если мать пьет коровье молоко и передает его белок ребенку.
Симптомы
Воспалительный процесс в слизистой кишечника приводит к периодическим спазмам, что вызывает колики и боль. Обычно болевые ощущения локализуются в нижней части живота, иногда по ходу ободочной кишки. Нередко боль сопровождается вздутием живота (метеоризм), могут возникать тенезмы – ложные позывы на дефекацию.
Из-за усиленной перистальтики (сокращений кишечника) жидкость не успевает всасываться в просвете кишечной трубки, возникает водянистый стул. После дефекации боль может утихнуть, но затем возвращается при следующем посещении туалета. У некоторых людей с колитом, наоборот, возникают запоры. Особенно часто это наблюдается при врожденных аномалиях кишечника.
Во время обострения процесса некоторые пациенты замечают примесь слизи или крови в стуле. Последний признак является основанием для обращения за экстренной медицинской помощью, так как может свидетельствовать о кишечном кровотечении.
В зависимости от причины колита, возникают дополнительные симптомы:
- лихорадка;
- озноб;
- обезвоживание (что включает слабость, головокружение и уменьшение мочевыделения);
- общее недомогание;
- быстрая утомляемость;
- потеря веса;
- признаки гиповитаминоза (сухость кожи, ломкость ногтей, трещины в углах рта и пр.).
Аутоиммунные заболевания кишечника, такие как язвенный колит или болезнь Крона, часто сопровождаются воспалением в суставах (артрит), поражением глаз (ирит), кожи и слизистой рта (афтозные язвы).
Осложнения на фоне колита — относительно редкое явление. Тем не менее, при тяжелом течении заболевания и отсутствии адекватного лечения возможны:
- перфорация кишечника с последующим перитонитом;
- токсичный мегаколон — ослабление перистальтики кишечника и вздутие живота;
- язвы слизистой и кровотечение из них.
Некоторые эксперты также считают, что колит повышает риск колоректального рака. Особенно это характерно для людей с длительной и тяжелой формой заболевания.
Диагностика
Диагностикой и лечением колита обычно занимается гастроэнтеролог. Если предполагается инфекционная этиология заболевания, обращаются к врачу-инфекционисту.
На первичном приеме врач расспросит о характере и давности симптомов, их прогрессировании, о том, как часто возникают и после чего ухудшаются. Важно сообщить о сопутствующих хронических заболеваниях, семейном анамнезе, вредных привычках.
После общего осмотра, включающего пальпацию живота, понадобятся дополнительные исследования:
- клинический и биохимический анализ крови;
- исследование кала (копрограмма);
- УЗИ органов брюшной полости;
- рентгенологическое исследование толстого кишечника;
- фиброколоноскопия.

На приеме у врача нужно подробно рассказать об имеющихся симптомах, их длительности, провоцирующих факторах
Колоноскопия нужна не только для выявления и подтверждения воспалительного процесса слизистой кишечника. Она помогает визуализировать злокачественные и доброкачественные образования, эрозии и язвы, микроповреждения слизистой.
Лечение
Лечение колита, прежде всего, зависит от причины. Поскольку воспаление толстого кишечника часто ассоциировано с диареей (поносом), в первую очередь проводится регидратация – перорально (через рот) или внутривенно на базе стационара.
При хронических колитах с запором рекомендуют слабительные. Предпочтение отдают препаратам, размягчающим стул: миндальное, вазелиновое или касторовое масла.
Для лечения воспаления кишечника также используют следующие группы лекарственных средств:
- гастропротекторы (Ребагит);
- антидиарейные (Лоперамид);
- пробиотики (Линекс, Бифиформ);
- спазмолитики (Метеоспазмил);
- антибиотики (если установлена бактериальная этиология колита);
- антиагреганты (Пентоксифиллин) при ишемическом поражении.
Оперативное лечение показано при осложнениях. В зависимости от проблемы проводится эндоскопическая тромбэмболэктомия из ветвей брюшной аорты, резекция участка кишечника и пр.
Важное место в лечении колита занимает соответствующая диета. Питание рекомендуется дробное 4-5 раз в сутки. В период обострения предпочтение отдают мягкой пище в отварном, паровом или запеченном виде. Лучше подавать её тёплой, холодные блюда могут усиливать перистальтику кишечника.

При колите блюда нужно подавать теплыми, лучше в отварном виде
Основу меню составляют блюда из овощей без грубой клетчатки (кабачки, тыква, морковь, картофель), каши (кроме пшеничной и перловой), нежирное отварное мясо и рыба (судак, хек, треска). Разрешаются яйца, подсушенный хлеб, галетное печенье.
В качестве источника витаминов рекомендуются разбавленные водой (1:1) свежие соки. Их начинают принимать постепенно, сначала по 50 мл, постепенно увеличивая до 150 мл. Бактерицидным действием обладают соки из клюквы, малины, граната.
Ограничивают блюда с большим количеством клетчатки, в том числе свежие фрукты и овощи. В последующем диету постепенно расширяют. Но даже в период ремиссии исключают следующие продукты:
- алкоголь;
- газированные напитки;
- молочные продукты (если есть непереносимость лактозы);
- сушеные бобы, горох, бобовые, орехи, сухофрукты;
- пряности;
- продукты, содержащие сорбит (жевательная резинка и конфеты без сахара);
- жирное и жареное мясо или рыба.
Прогноз и профилактика
При инфекционном колите прогноз благоприятный. Назначение антибактериальных препаратов быстро устраняет симптомы и возвращает пациента к полноценной жизни.
При аутоиммунном процессе (неспецифический язвенный колит, НЯК) требуется пожизненное лечение курсами. Также необходимы постоянная диета и контроль для предупреждения осложнений.
Профилактика любого колита – это полноценное здоровое питание, ограничение стрессов, соблюдение правил гигиены и обработки пищевых продуктов. Любые антибиотики нужно принимать только при наличии показаний и в дозировке, предписанной врачом, — это позволит избежать нарушения микробиоты кишечника и сопутствующих симптомов. В профилактике ишемического поражения ЖКТ помогут меры по снижению холестерина крови, отказ от курения и контроль артериального давления.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
