Когда появилась прививка от кори
Защищайся от инфекций!
Здесь приведен список прививок, которые делались в детском возрасте поколениям граждан СССР и России, родившимся в послевоенный период.
Состав прививок и календарь вакцинации менялись со временем. Для получения нужной информации необходимо указать год рождения человека.
Справка об обязательных прививках
Год рождения:
| Возраст (полных лет) | Прививки (обязательные до 17 лет) |
| 0—2 | |
| 3—5 | |
| 6—8 | |
| 9—13 | |
| 14—17 |
Примечание: Ревакцинация от туберкулеза проводится при отрицательной кожной пробе (пробе Манту)
В список включены все прививки, кроме ежегодной прививки от гриппа, положенные всем детям в стране в различные периоды их жизни, по правилам соответствующих лет.
В некоторых регионах делались дополнительные прививки (например, против туляремии, бруцеллеза, сибирской язвы и др.), которые здесь не указаны. Новые прививки могли вводиться раньше в отдельных регионах, чем по всей стране. Так, вакцинация против кори массово проводилась с 1968 года, но была включена в календарь прививок для всей страны только в 1973 году.
Краткая история вакцинации в России
Все родившиеся после войны поколения были привиты от туберкулеза, дифтерии и полиомиелита. Также все дети, родившиеся до 1979 года, прививались от оспы.
- 1957 — введение прививки от коклюша в первый год жизни и массовая вакцинация детей до 5 лет.
- 1960–1961 — введение прививки и массовая вакцинация детей и взрослых от полиомиелита.
- 1967 — введение прививки от столбняка для детей, включая старшеклассников.
- 1968–1973 — массовые кампании по вакцинации против кори; с 1973 г. — плановая прививка от кори в первый год жизни.
- 1980 — отмена прививки от оспы в связи с полной ликвидацией этого заболевания в мире. Введение прививки от эпидемического паротита (свинки).
- 1998 — введение двукратной прививки от краснухи, повторной прививки от кори и прививки от гепатита B.
- 2001 — дополнительные кампании по вакцинации детей и взрослых против кори, краснухи и гепатита B. К настоящему моменту от гепатита B должны быть привиты все поколения родившихся с 1988 г.
- 2006 — ежегодная прививка от гриппа детям, посещающим дошкольные учреждения и начальную школу, с 2007 г. — всем ученикам школ, с 2011 г. — всем детям старше 6 месяцев.
- 2011 — прививка от гемофильной инфекции для детей из групп риска.
- 2014 — прививка от пневмококковой инфекции, начиная с первого года жизни. Введение прививок от менингококковой, пневмококковой инфекций и ветряной оспы для призывников.
По состоянию на конец 2019 года в России не внедрены для всеобщего применения у детей некоторые вакцины, рекомендованные Всемирной организацией здравоохранения и используемые в развитых странах мира: против ротавирусной инфекции, вируса папилломы человека и гемофильной инфекции (последняя в России ставится детям с риском тяжелого течения заболевания).
Также в национальном календаре России не предусмотрена всеобщая вакцинация детей от ветряной оспы, менингококковой инфекции и гепатита А. Такие прививки применяются в отдельных странах (например, в США), но не входят в перечень ВОЗ рекомендованных прививок для повсеместного использования.
Дифтерия и корь: охват иммунизации и заболеваемость
В России во второй половине восьмидесятых годов уровень вакцинации детей до 1 года не был высоким — всего 50–60% от дифтерии и 76–92% от кори (по данным ОЭСР).
С 1990 г. он повышался, и к 2000 г. достиг 96–99%, что соответствует уровню стран с развитым здравоохранением и даже на несколько процентов выше, чем во многих из них (например, в США с 2000 г. 94–96% детей прививались от дифтерии и 90–92% — от кори).
При этом заболеваемость дифтерией была низкой уже с семидесятых годов, за исключением периода 1992–1997 гг., когда она выросла в десятки раз. В настоящее время дифтерию можно считать практически подавленной: в 2018 году в России было зарегистрировано всего 3 случая.
Заболеваемость дифтерией и корью в России
На 100 тысяч человек
ХХ Охват прививками детей до 1 года (%)
Может удивлять, что пик заболеваемости дифтерией в середине девяностых совпал с периодом расширения вакцинации. Но надо иметь в виду, что приведенные данные по охвату вакцинацией относятся к детям до 1 года, а болели, в основном, взрослые, т. е. люди, которые либо не были привиты в детстве, либо уже утратили иммунитет, поскольку на тот момент времени ревакцинация взрослых не предусматривалась.
Заболеваемость корью также оставалась высокой многие годы после начала массовой вакцинации детей. Отдельные вспышки наблюдаются до последнего времени, не только в России, но и в странах Европы — главным образом, среди непривитых по разным причинам взрослых и детей.
Источник
Всем известное вирусное заболевание корь оказалось намного древнее, чем считалось раньше. Расскажем, что это за болезнь и откуда она взялась.
Побочный эффект животноводства
Открытие сделала команда ученых-вирусологов из немецкого Института Роберта Коха: оказалось, что вирус кори появился еще в VI веке. Ранее считалось, что вирус возник в Средневековье. К таким выводам ученых привели результаты изучения образцов легких конца XIX — начала XX века, которые хранятся одном из берлинских музеев медицины.
В частности, был восстановлен геном вируса, обнаруженного в легких девочки, умершей от кори в 1912 году. При этом был использован, говоря по-научному, метод молекулярных часов — когда возраст определялся на основе изучения мутаций. Также ученые сравнили вирус как с более ранними, так и с более поздними образцами, а еще с вирусом чумы крупного рогатого скота, который, как выяснилось в процессе исследования, оказался прямым предком вируса кори. На данный момент этот вирус считается уничтоженным, однако, как выяснило исследование, корь передалась людям именно от домашней скотины на ранних этапах животноводства. Теперь же корью может заболеть только человек.
Чем опасна корь
Корь — это острое инфекционное заболевание, представляющее особую опасность для детей. Именно малыши в возрасте до пяти лет составляют большинство летальных исходов. Еще одна неприятная черта: корь является одной из самых заразных болезней в мире. Передается она воздушно-капельным путем, а так как кашель и чихание являются наиболее распространенными симптомами болезни, передача вируса от одного человека к другому достигает 90%.
Болезнь может проявляться и в других симптомах — высокой температуре, сыпи на лице и шее. Смертельные исходы связаны с осложнениями, которые в некоторых случаях могут приводить к тяжелой пневмонии или отеку головного мозга.
Несмотря на то, что большинство смертей от кори случается в детском возрасте, болезнь опасна и для взрослых. Дело в том, что люди старше 30 лет, как правило, переносят корь именно в тяжелой форме. А особенно опасна она для ВИЧ-инфицированных и больных СПИДом, поскольку у них ослаблен иммунитет.
Борьба с корью
Еще одно важное открытие, которое было сделано немецкими учеными, — это то, что разнообразие штаммов кори значительно снизилось благодаря массовой вакцинации. В частности, оказалось, что эволюционная линия, к которой принадлежат образцы из музея, полностью вымерла. На сегодняшний день остался единственный штамм кори — к счастью, теперь этот вирус не подвержен мутации, что в значительной степени облегчает борьбу с ним. Поэтому, как правило, корью болеют только однажды, а прививка, сделанная в раннем возрасте, делает человека застрахованным от болезни на всю оставшуюся жизнь.
Собственно, вакцинация — основной и наиболее эффективный метод борьбы с корью. По данным ВОЗ, около 95% смертельных случаев приходится на бедные страны, где плохо налажена либо вовсе отсутствует система доступной вакцинации.
Поэтому в начале XXI века ВОЗ приняла ряд программ, направленных на максимальный охват вакцинации по всему миру. Это дало определенный результат: если в 2000 году по всему миру было зафиксировано 545 тысяч случаев смерти от кори, то в 2017-м эта цифра составила 110 тысяч. Таким образом, глобальная смертность снизилась почти в пять раз.
Однако в последние годы стали наблюдаться рекордные вспышки заболеваемости корью в России и ряде европейских стран, в США и вовсе в 2019 году в некоторых штатах пришлось ввести чрезвычайное положение из-за кори. ВОЗ связывает эти вспышки с повсеместным недоверием к вакцинам, и в 2019 году организация обозначила это как одну из основных проблем современной медицины.
Тем актуальнее становится проблема сейчас, когда коронавирус во многом спутал карты национальным программам вакцинации: из-за режима самоизоляции многие в течение примерно полугода не делали прививки от кори новорожденным детям. Кроме того, во многих странах из-за транспортного коллапса была приостановлена доставка вакцин в больницы. Обеспокоенность по этому поводу еще в мае выразили крупные международные организации — ВОЗ, ЮНИСЕФ, а также партнерство GAVI, созданное супругами Гейтс для организации доступной вакцинации в бедных странах.
Источник
Средства от полиомиелита не существует. Полиомиелит можно предотвратить только с помощью иммунизации. Существует безопасная и эффективная вакцина от полиомиелита — оральная полиовакцина (ОПВ). ОПВ обеспечивает необходимую защиту детей от полиомиелита. В случае ее неоднократного применения она защищает ребенка пожизненно. В СССР обязательная прививка была введена в 1960—1961 годах.
Прививка от оспы

Именно шрам после прививки от оспы и объединяет людей, родившихся до 1980 года — после прививку отменили, в связи с полной победой над оспой во всем мире.
Натуральная или черная оспа — высокозаразная вирусная инфекция, особо опасная болезнь, характеризуется тяжелым течением. В 1958 году на XI сессии Всемирной ассамблеи здравоохранения было принято внесенное советской делегацией предложение о ликвидации оспы во всем мире. И путем проведения повальной вакцинации оспа была побеждена.
Прививка от оспы провоцирует возникновение шрама на коже, избежать этого нельзя. Из-за технологии вакцинации (иглой с 2 зубцами или оспопрививательным пером) и состава сыворотки шрам остается диаметром около 1 сантиметра. Летом 1978 года был зафиксирован самый последний известный случай оспы[en], который унес жизнь 40-летней Дженет Паркер, медицинского фотографа.
Прививка против столбняка

Обязательная прививка детей, включая старшеклассников, от столбняка была введена в 1967 году. Столбняк — это очень тяжелая и опасная болезнь. Даже когда лечение проводится своевременно, смертность составляет до 70% от числа заболевших.
Болезнь относят к инфекционным, ее возбудитель — палочка Clostridium tetani. Имеет острый характер протекания, в большей степени удар наносится по нервной системе. Столбнячная палочка, вернее ее споры, распространены в почве, в самой обыкновенной пыли, в морской и пресной воде. Наиболее часто они встречаются в хорошо удобренной и сырой лесной земле.
Благодаря такой распространенности столбняк имеет высокую степень опасности. Методы специфической профилактики столбняка у детей и взрослых включают в себя плановую поэтапную вакцинацию детей, которым вводят вакцину АКДС, затем каждые десять лет производится ревакцинация.
Прививка против кори
С 1968—1973 вводится массовая кампания по вакцинации против кори; с 1973 г. — плановая прививка от кори в первый год жизни.
Корь — это заболевание, вызываемое вирусом и проявляющееся в виде воспаления горла, глаз, насморка, кашля, температуры и сыпи по всему телу. Заболевание может привести к тяжелым осложнениям дыхательных путей и поражению мозга. Вакцина против кори содержит ослабленный вирус и вводится в виде подкожной инъекции.
Вакцина вводится в виде комбинированного раствора от четырех заболеваний: кори (Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) или как комбинированного раствора от кори, свинки и краснухи.
Прививка от эпидемического паротита (свинки)
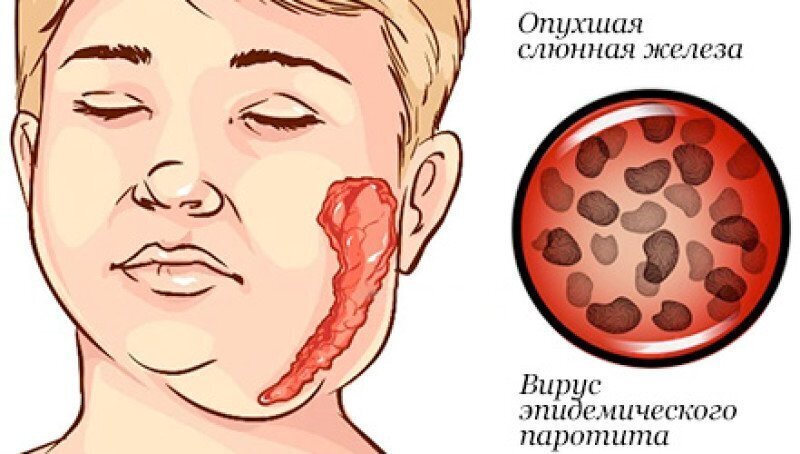
В 1980 году введение обязательной прививки от эпидемического паротита (свинки). Свинка — острое системное вирусное заболевание, которое обычно вызывает болезненное увеличение слюнных желез, как правило, околоушных. Осложнения могут включать орхит, менингоэнцефалит и панкреатит. Болезнь наиболее опасна у мальчиков в период полового созревания, в связи с возможным поражением яичек.
Прививка предоставляется в виде совмещенной вакцины от четырех заболеваний: кори (Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) — MMRV, или в виде совмещенной вакцины от кори, свинки и краснухи — MMR.
Обязательная прививка от краснухи, кори и гепатита B
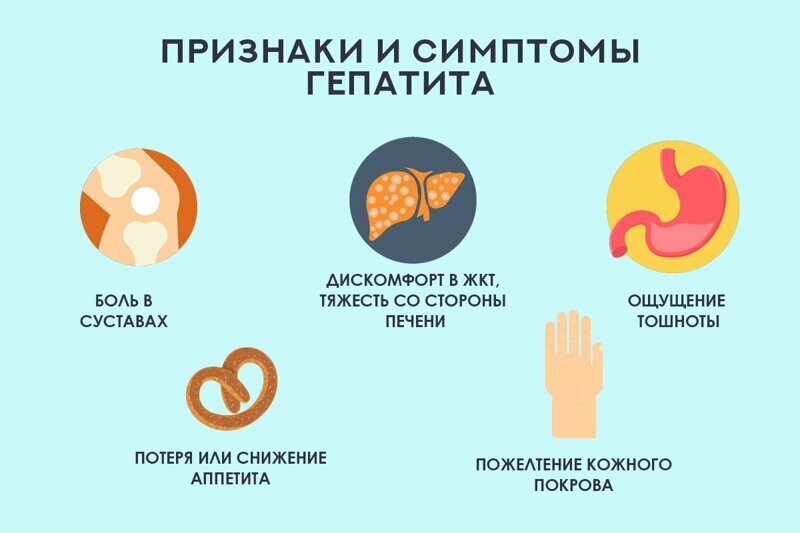
Следующая «порция» обязательных прививок была введена лишь в 1998 году — двукратная прививка от краснухи, повторная прививка от кори и прививка от гепатита B Как правило, вакцину против вируса гепатита B вводят новорожденным и взрослым по схеме двух, трех или четырех доз. Минимального возраста для прививки не существует.
Самая частая схема включает три инъекции в течение нескольких месяцев. Вторую инъекцию следует сделать не ранее, чем через один месяц после первой, последнюю инъекцию следует ввести, по крайней мере, через два месяца после второй, но не ранее чем через четыре месяца после первой.
В настоящее время на территории РФ известны шесть вакцин против гепатита B, которые выпускаются разными производителями с использованием технологии генной модификации рекомбинантной ДНК в клетках дрожжевого микроорганизма, называемые генно-инженерными вакцинами
С 2006 введена ежегодная прививка от гриппа детям, посещающим дошкольные учреждения и начальную школу, с 2007 г. — всем ученикам школ, с 2011 г. — всем детям старше 6 месяцев.

С 2014 введена прививка от пневмококковой инфекции, начиная с первого года жизни
И последнее — американские ученые провели исследование о влиянии прививки БЦЖ на коронавирус (ссылка на исследование)
Американские эпидемиологи нашли связь между смертностью от COVID-19 в разных странах и тем, как давно и насколько широко в них применяли предназначенную для борьбы с туберкулезом вакцину БЦЖ. Они обнаружили, что вакцинация БЦЖ снизила уровень заражения вирусом.
По словам ученых: «Страны, в которых универсальная вакцинация с помощью БЦЖ не была принята, в том числе Италия, Нидерланды и США, сильнее всего пострадали от COVID-19»
Смотрите также — Как в СССР побеждали смертоносные эпидемии
Понравилось? Хотите быть в курсе обновлений? Подписывайтесь на наш Twitter, страницу в Facebook или канал в Telegram.
Источник
Источник
Опасные для жизни заразные заболевания преследовали человечество на протяжении всей его истории, не раз ставя под вопрос его существование, как вида. Эпидемии уносили огромное количество человеческих жизней, вершили судьбы людей, независимо от их положения в обществе и материального достатка. Они решали исходы мировых войн и самых значимых исторических событий. В поисках защиты от смертельных инфекций врачи Старого Мира испробовали много методов: от использования примитивных дезинфицирующих средств до заклинаний и заговоров. Но новая эпоха борьбы с инфекционными болезнями началась только после изобретения первых вакцин.
Вакцинация: первые опыты

Инфекционным заболеваниям свойственно быстрое распространение среди непривитых представителей общества и высокий процент смертности при несвоевременном или неадекватном лечении. В свое время эпидемии чумы уничтожили около половины населения Древнего Рима и Греции, а также треть жителей Средневековой Европы. Оспа, завезенная на американский континент после его колонизации, по официальным данным унесла жизни четырех миллионов индейцев, а ужасная эпидемия гриппа «испанки» спровоцировала смерть около сорока миллионов европейцев.
Люди, жившие еще в древности, успели правильно заметить, что однажды перенесший оспу человек, никогда не заболеет вирусом во второй раз. В связи с этим в разных странах местные лекари начали борьбу против заразы с помощью примитивных «прививок». В одиннадцатом столетии нашей эры врачи Древнего Китая с целью формирования иммунной реакции к натуральной оспе вкладывали оспенные струпья в ноздри взрослых пациентов и детей, что провоцировало у них заболевание в легкой форме и, соответственно, образование пожизненной защиты. Уже в начале 18 века подобную практику с прививками совершенствовали отечественные врачи, втирая в кожу пациентов жидкость из оспенных пузырей больных. Среди тех, кто решился на такой эксперимент, была царица Екатерина ІІ и ее сын Петр.
Переломным в истории вакцинации стал далекий 1796 год, когда английский врач и талантливый ученый Э. Дженнер сделал важное заявление, положившее начало массовых прививок и эффективной борьбе по отношению к натуральной оспе. Он подметил, что фермеры, работающие с больными на коровью оспу животными, не болеют на человеческий аналог заболевания. Поэтому Дженнер провел революционный по тем временам эксперимент. Врач привил коровью оспу ребенку и довел, что после этого он стал неуязвимым к натуральной оспе. Благодаря действиям доктора Дженнера удалось открыть новую страницу в истории мировой вакцинации, хотя реальное научное объяснение прививок появилось лишь спустя сто лет.
Луи Пастер – отец современной вакцинации

Луи Пастер
Автором верного научного подхода к вакцинации считается известный ученый Л. Пастер, который изобрел способ предупреждения заразных вирусов путем введения в организм ослабленных возбудителей. Этот метод послужил прорывом в медицине и породил новую эру иммунизации, позволившую остановить смертоносные эпидемии по всему земному шару.
В своих исследованиях доктор использовал возбудителей куриной холеры. Он работал с разными концентрациями бактериального препарата, которые вызывали ту или иную степень тяжести болезни у кур. Однажды он ввел домашним птицам раствор недельной давности и наблюдал, что после введения куры переболели заболеванием в легкой степени с последующим выздоровлением всех особей. Естественно, Пастер предположил, что вакцина испортилась, а поэтому приготовил новую порцию препарата и применил его по отношению к птицам. К его удивлению, все куры не только не погибли, но и не заболели. Стало ясно, что использование ослабленных патогенных микроорганизмов способствует выработке специфического иммунитета и предупреждает инфицирование организма высоковирулентными штаммами.
1881 год был триумфальным для Пастера, как великого научного работника и основоположника вакцинации. Чтобы доказать правильность своего открытия, Пастер пошел на очередной опыт, на этот раз прибегнув к массовому введению микробов сибирской язвы десяткам коз, овец и коров. За экспериментом следило много людей. В результате опыта уже на второй день после прививки все непривитые особи погибли, тогда как вакцинированные остались здоровыми и живыми.
Уже спустя четыре года английским доктором была разработана вакцина от бешенства. На тот момент от этого заболевания погибало 100% инфицированных людей. Простые граждане боялись и болезни, и прививки, а поэтому частенько устраивали демонстрации протеста под окнами пастеровской лаборатории. Но все расставил на свои места случай, когда доктору привезли мальчика, искусанного бешеными животными. Укол экспериментальной сыворотки был единственным шансом ребенка на спасение, поэтому его родители легко согласились на вакцинацию.
Дело с прививкой получило огласку. При введении иммунной жидкости присутствовали не только ученые, но и пресса. Ребенка удалось спасти, и он полностью выздоровел, а Пастер обрел всемирное признание. Вскоре пациентами доктора стали другие больные бешенством люди, включая детей. После вакцины против инфекции им становилось намного лучше, и болезнь отступала. Изобретение позволило спасти миллионы жизней и послужила фундаментом для дальнейшего развития вакцинации, как научного направления по созданию протекции к инфекционным заболеваниям.
Вакцинация послепастеровских времен

Владимир Хавкин
На переломе 19-го века на территории современной Европы и России разгуливала холера, которая только за один год забрала жизни 300 тысяч россиян. Вакцину от холеры удалось разработать именно нашему соотечественнику и великому последователю Пастера Владимиру Хавкину. Иммунолог исследовал препарат на себе лично и на добровольцах. С помощью изобретенной прививки человечеству удалось остановить эпидемию и снизить заболеваемость холерой в тысячи раз.
В 1919 году благодаря стараниям французских ученых свет увидела вакцина от туберкулезной инфекции. Но массовая иммунопрофилактика туберкулеза началась во Франции только через пять лет. В СССР иммунопрофилактику болезни проводили с 1926 года. Вакцинация помогла снизить случаи заболеваемости туберкулезом и предупредить инфицирование населения, начиная с первых дней жизни.
Параллельно исследователи работали над прививкой от дифтерии, коклюша и столбняка. Эта суспензия успешно прошла все испытания в течение 1923-1928 годов.
Среди наиболее распространенных вирусов прошлого века следует отметить корь, которая ежегодно становилась причиной смерти миллиона людей. До изобретения вакцины против кори практически каждый житель планеты болел этим заболеванием. Впервые препарат от кори появился в Соединенных Штатах Америки в 1963 году, а с 1968 года начал использоваться для вакцинации населения в СССР. Это помогло приостановить эпидемию и спасти жизнь сотням тысяч потенциальных больных.
Современная медицина располагает сотней разновидностей вакцин для профилактики сорока с лишним инфекций. Сегодня вакцинация дала возможность избавить человечество от таких страшных болезней, как оспа и чума. Введение вакцинных растворов от дифтерии и столбняка в настоящее время признано наилучшим способом устранения симптомов патологий. Массовая вакцинопрофилактика стала неотъемлемой частью цивилизованного общества, которая снизила уровень смертности.
Статистические данные о вакцинации и основные даты из истории ее развития
Согласно официальной статистике, можно сделать следующие выводы об эффективности вакцинации:
- после трех лет игнорирования иммунизации против полиомиелита в Чечне вспыхнула эпидемия, которую удалось подавить массовыми профилактическими мероприятиями (прививки) всего за несколько месяцев;
- в странах третьего мира, где нет средств для проведения плановой вакцинопрофилактики от столбняка, смертность составляет до 200 тыс. человек ежегодно, среди которых большая половина – дети и роженицы;
- корь имеет 100% заразность, поэтому очень быстро распространяется среди непривитого населения;
- цивилизованным странам удалось полностью избавиться от проблемы холеры, сибирской язвы, дифтерии и полиомиелита.
Главными датами в исторической справке вакцинации являются:
- 1769 год – первая иммунизация Дженнера против оспы;
- 1885 год – прививка от бешенства, впервые проведенная Пастером;
- 1891 год – успешное серолечение дифтерии в исполнении Беринга;
- 1913 год – Беринг представляет первую очищенную вакцину от дифтерии;
- 1921 год – начало вакцинопрофилактики туберкулеза;
- 1936 год – иммунизация от столбняка и гриппа;
- 1939 год – изобретение эффективной вакцины против клещевого энцефалита;
- 1953 год – старт испытания противополиомиелитной вакцины (инактивированная форма);
- 1956 год – выход на рынок полиомиелитной живой вакцины для перорального введения;
- 1980 год – ВОЗ объявила о полной ликвидации оспы в мире;
- 1984 год – становится общедоступным препарат от ветряной оспы;
- 1986 год – в общем доступе появился иммунной раствор от гепатита В;
- 1992 год – вакцинация от гепатита А;
- 1994 год – ввод в графики вакцинации первой ацеллюлярной вакцины АКДС;
- 1999 год – разработка вакцины против менингококковой инфекции;
- 2000 год – появление препарата от возбудителя пневмонии.
Несмотря на все положительные стороны иммунизации, этот процесс имеет много противников, которые называют себя антипрививочниками. Случаи отказов родителей вакцинировать своих детей со временем учащаются, что несложно объяснить спекуляцией вокруг прививок и дезинформацией населения об их побочных эффектах. Непривитые дети являются беззащитными перед вирусами и легко расстраивают коллективный иммунитет, запуская механизм возникновения эпидемий.
Источник
