Кандидоз влагалища и кишечник

Дата публикации 29 апреля 2020Обновлено 22 сентября 2020
Определение болезни. Причины заболевания
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida.
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.

В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
- С. glabrata (15 %);
- C. dubliniensis (6 %);
- C. tropicalis (3—5 %);
- C. parapsilosis (3 %);
- C. krucei (1—3 %).
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3][4].
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
- к 25 годам около 50 % женщин репродуктивного возраста сталкивались с хотя бы одним диагностированным врачом эпизодом вагинального кандидоза;
- к началу периода менопаузы — около 75 % [17].
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травматическое повреждение тканей влагалища, длительное применение внутриматочной спирали.
- Физиологические — беременность, менструация.
- Эндокринные — гипотиреоз, сахарный диабет.
- Иммунодефицитные состояния.
- Ятрогенные (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая терапия, химиотерапия, онкологические заболевания, оральные контрацептивы).
- Прочие (авитаминоз, аллергические заболевания, хронические патологии гениталий и желудочно-кишечного тракта).
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- расстройства мочеиспускания;
- боль при половом акте.

Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1].
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
- отёк и гипермия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые наложения на стенках влагалища;
- покраснение слизистой влагалища.
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2].
Патогенез вагинального кандидоза
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7].
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8][9].
Основные этапы патогенеза:
- Адгезия (прилипание) грибов на слизистой и колонизация.
- Инвазия (проникновение) в эпителий.
- Преодоление эпителиального барьера.
- Проникновение в соединительную ткань.
- Преодоление защитных механизмов ткани.
- Попадание в сосуды.
- Гематогенная диссеминация.
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
Согласно национальным клиническим рекомендациям [18], выделяют две формы вагинального кандидоза:
- острую — до трёх обострений в год;
- хроническую (рецидивирующую) — не менее четырёх обострений в год.
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
- неосложнённый;
- осложнённый [10].
У женщин различают три формы заболевания:
- вагинит (воспаление влагалища);
- вульвовагинит (воспаление влагалища и вульвы);
- цервицит (воспаление шейки матки).
У мужчин выделяют:
- баланит (воспаление головки полового члена);
- баланопостит (воспаление крайней плоти и головки полового члена);
- уретрит (воспаление мочеиспускательного канала).
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11].
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
- стеноз влагалища;
- воспалительные патологии органов малого таза — сальпингит, оофорит и другие;
- заболевания мочевыделительной системы — цистит, уретрит[2].
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1].

Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.

Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.

Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого — позволяет выявить споры и мицелий гриба.
- Культуральный метод — посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, видовую принадлежность, чувствительность к противогрибковым препаратам, а также характер и степень заселения другими микроорганизмами. Культуральный метод дополняет микроскопию.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК Candida spp. Применяют метод полимеразной цепной реакции (ПЦР).
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза [15].
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16].
Дифференциальную диагностику проводят со следующими заболеваниями:
- генитальным герпесом;
- бактериальным вагинозом;
- аэробным вагинитом;
- кожными заболеваниями (экземой, красным плоским лишаём, склеродермией, болезнью Бехчета и др.).
Лечение вагинального кандидоза
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 104.
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15].
Существуют различные группы препаратов для лечения вагинального кандидоза:
- антибиотики (пимафуцин, амфотерицин В, нистатин, леворин);
- имидазолы (клотримазол, сертаконазол, кетоконазол, гино-певарил, миконазол);
- триазолы (итраконазол, флуконазол);
- комбинированные препараты (“Тержинан”, “Полижинакс”, “Пимафукорт”, “Клион Д”, “Макмирор комплекс”);
- препараты разных групп (флуцитозин, гризеофульвин, дафнеджин, нитрофунгин, йодат поливинилпирролидон).
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов.
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
- эконазол 150 мг в виде вагинальных свечей один раз в сутки в течение трёх дней;
- “Клиндацин Б пролонг” один аппликатор крема на ночь вагинально в течение трёх дней;
- “Макмирор комплекс” одна свеча на ночь один раз в сутки в течение восьми дней;
- “Тержинан” одна таблетка на ночь в течение 10 дней.
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
- флуконазол 150 мг один раз внутрь;
- итраконазол 200 мг внутрь два раза с интервалом 12 часов в течение одного дня или 200 мг в сутки в течение трёх дней.
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
- флуконазол 150 мг внутрь три раза с интервалом 72 часа в 1,4 и 7 день лечения.
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
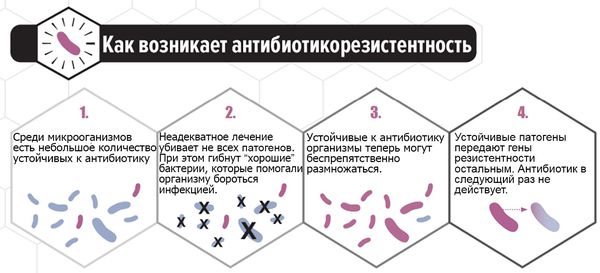
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12].
Для профилактики кандидозного вагинита рекомендуется:
- отказаться от регулярного использования ежедневных прокладок и тесного синтетического белья;
- использовать средства гигиены на основе молочной кислоты для поддержания кислой среды влагалища;
- отказаться от спринцеваний;
- своевременно лечить заболевания мочеполовой, эндокринной и пищеварительной систем;
- избегать бесконтрольного приёма антибиотиков.
Источник

Вагинальный кандидоз, или простым языком молочница, является довольно распространенным заболеванием женской половой сферы. В нашей статье мы рассмотрим, какие способы лечения этого неприятного состояния существуют, а также возможные меры профилактики.
Многие из нас слышали о молочнице, и примерно 3 женщины из 4 хоть раз в жизни сталкивалась с этой проблемой. Что же она из себя представляет?
Вагинальный кандидоз — это грибковая инфекция, при котором чаще всего происходит безвредное заселение влагалища дрожжевыми грибками (в более чем 90% — рода Candida albicans) в результате ослабления защитной функции организма. Наряду с С.albicans реже заражение могут вызывать Candida glabrata и Candida tropicalis.
По статистике, примерно каждая пятая женщина, а среди беременных — каждая третья, в репродуктивном возрасте заселена во влагалище дрожжевыми грибками. Напротив, у девочек до полового созревания это встречается реже, поскольку они находят здесь неблагоприятную для себя среду обитания.
Кандидоз генитальной области встречается как у женщин, так и мужчин, и передается прежде всего при незащищенном половом контакте. При этом у мужчин затронуты головка пениса и крайняя плоть, что зачастую приводит к развитию баланита.
У мужчин и женщин грибы часто заселяют кожу гениталий и их слизистую оболочку, не вызывая никаких неприятных симптомов и входят в состав нормальной микрофлоры. Это обусловлено тем, что они способны существовать с другими микроорганизмами в состоянии естественного равновесия и контролируются работой иммунной системы.
Каковы причины вагинального кандидоза?
Как мы уже отмечали, основной причиной в нашем случае являются дрожжевые грибы, такие как Candida albicans, реже- Candida glabrata, Candida tropicalis, Candida crusei и Candida parapsilosis, которые любят теплую и влажную среду. К слову, последние 4 возбудителя встречаются чаще у представительниц негроидной расы и жительниц Средиземноморья и Ближнего Востока, что связано с особенностями микробиоценоза слизистых оболочек и кожи, а также с питанием и средой обитания. При неблагоприятных условиях они образуют споры, что помогает им пережить опасность, не создавая никаких проблем.
Грибы заселяют либо непосредственно кожу и слизистую оболочку влагалища, полости рта или желудка, реже кишечника. Они существуют там с другими микроорганизмами в состоянии естественного равновесия.
Естественную защиту внутренних половых органов обеспечивают не только гуморальные факторы (белки крови), но и собственная нормофлора: преобладание лактобактерий подавляет рост дрожжевой микрофлоры. Молочнокислые бактерии производят мочевую кислоту, из-за чего среда становится кислая. Величина pH лежит в пределах 4,5. Наряду с нормальной работой иммунной системы. Это удерживает непрошенных соседей от того, чтобы они начали усиленно размножаться.
Тем не менее существует ряд факторов, которые могут привести к тому, что естественная среда может измениться. Это приведет к тому, что Candida могут начать активно размножаться. Нарушение микрофлоры из-за травмы, приема лекарств, а также при нарушении гигиены, позволяет кандидам интенсивно размножаться.
Оседая на стенках полового тракта, они травмируют эпителий и плотно спаиваются со слизистой. Продукты их жизнедеятельности закисляют среду и раздражают чувствительные нервы. При попадании этих продуктов в кровь запускается иммунная реакция, проявляющаяся воспалением. При чрезмерном иммунном ответе возникают аллергические реакции, которые ухудшают симптомы .
Результатом поражения кандидами становятся белые выделения, напоминающие творожные хлопья, состоящие из слущенного эпителия, слизи и самих грибков, а также набор легко узнаваемых симптомов.

Выделяют следующие факторы, которые могут спровоцировать развитие инфекции:
- прием антибиотиков. Наряду с болезнетворными бактериями они могут уничтожить и полезные их представители, такие, как молочнокислые бактерии, что приводит к чрезмерному размножению дрожжевых грибов. Является основным фактором риска развития кандидоза.
- изменение гормонального фона, прежде всего повышенные уровня эстрогенов, может повлиять на микрофлору. Это может произойти во время беременности, в результате приема противозачаточных средств, а также при проведении заместительной гормональной терапии.
- обменные нарушения, например, сахарный диабет или синдром Кушинга,
- различные болезни, ослабляющие иммунную систему: например, ВИЧ,
- лекарства, подавляющие работу иммунной системы (иммуносупрессоры) или препараты кортизона,
- чрезмерная гигиена генитальной области может изменить естественную микрофлору половых органов и снизить ее защитную функцию,
- неудобная и тесная одежда, синтетические материалы способствует созданию благоприятных условий для развития кандид,
- незащищенный сексуальный контакт,
- стресс,
- беременность. Здесь затронута почти каждая третья женщина.
Каковы симптомы?
При нарушении естественного равновесия в микрофлоре влагалища дрожжевые грибы начинают активно размножаться, что приводит к воспалению и в, большинстве случаев, наружных половых органов с характерной симптоматикой:
- зуд и жжение в вульве,
- белесые или кремовые творожистые выделения из половых путей,
- неприятный запах в области гениталий,
- покраснение, иногда сухость и эрозирование кожи лобка и промежности,
- боль при сексе,
- шелушение кожи и прыщи в паховой области,
- болезненное мочеиспускание.
Примерно у 10% заболевших женщин болезнь переходит в хроническую стадию, когда рецидивы могут происходить более 4 раз в год.
Симптомы могут усиливаться после тепловых процедур, в жаркую погоду, при долгом сидении.
В зависимости от вида возбудителя, жалобы могут варьироваться и зуд может встречаться примерно у половины из всех заболевших женщин.
При этом преобладают кремовые творожистые выделения из половых путей. Это явление часто бросается в глаза женщинам несмотря на то, что при здоровой микрофлоре также часто отмечаются выделения, но они молочного цвета и не имеют запаха.
Если Вы обнаружили у себя эти неприятные симптомы или они часто повторяются, нужно обязательно обратиться к врачу-гинекологу, особенно, если Вы беременны!
Диагностика.
Молочницу, как и любое другое заболевание, выявляют на основании существующего алгоритма:
1.Опрос пациентки: врач выясняет жалобы, когда впервые появились и встречались ли ранее, чем пробовали лечить, были ли раньше воспалительные или другие болезни половых органов, день последней менструации и ее характер, переносила ли накануне пациентка какие-нибудь заболевания или оперативные вмешательства и принимала ли антибиотики, какие есть сопутствующие проблемы и какие лекарства принимает, отягощен ли аллергоанамнез.
2.Осмотр пациентки: врач проводит двуручное вагинальное исследование и осмотр в зеркалах. При осмотре врач обнаруживает покраснение и отечность слизистой оболочки влагалища, бело-серые налеты на его складках, в 70% случаев обнаруживаются творожистые выделения. При окрашивании раствором Люголя выявляется выраженный сосудистый рисунок и мелкоточечные вкрапления.
3. Лабораторная диагностика:
- микроскопия мазка: в 75% обнаруживают поражение в виде нитей и округло-овальных делящихся клеток.
- бактериальный посев выделений на питательную среду: выявляются блестящие выпуклые колонии округлой формы. Определяют возбудитель-виновник и его чувствительность к антибиотикам.
- ПЦР-диагностика и ИФА на предмет выявления инфекций, передающихся половым путем.
- общий анализ крови и мочи, биохимический анализ крови, мазок из уретры, анализ кала на дисбактериоз, анализ крови на глюкозу, УЗИ органов малого таза назначаются дополнительно при наличии затруднений в постановке диагноза.
Выделяют 4 формы заболевания:
- Острый. Для него характерны обильные выделения, зуд, боль, жжение. Яркие клинические проявления сохраняются до недели, затем постепенно стихают. Симптомы общей интоксикации отсутствуют, температура нормальная.
- Хронический – болезнь возвращается при наличии благоприятствующих факторов, но протекает не столь бурно, часто бессимптомно. Может осложняться присоединением вторичной инфекции, так как слизистая постоянно травмируется воспалением. Тяжело протекает при сахарном диабете, лейкозах.
- Рецидивирующий – чередование обострений (более 4-х в год) и ремиссий.
- Носительство – кандиды постоянно живут на слизистой, но не размножаются, так как подавляются нормофлорой и факторами иммунной защиты. Но при этом легко передаются партнеру при незащищенном сексе.
Женщины с сахарным диабетом должны постоянно контролировать уровень сахара в крови: повышенные его значения создают благоприятные условия для размножения дрожжевых грибов.
Можно ли провести самостоятельный тест?
Очень важно, особенно для беременных женщин, выявить кандидоз как можно раньше. Ведь как бактериальный вагиноз, так и молочница могут нести опасность для плода. Бактерии восходящим путем могут попасть в полость матки и вызвать преждевременные роды или инфицирование ребенка.
С целью раннего выявления инфекционного процесса в аптеках можно встретить тестовые полоски, которые определяют изменение величины pH внутренних половых органов. Однако необходимо учитывать, что некоторые факторы, например, сексуальный контакт, могут изменять величину pH. Если значение pH повышено, беременные должны обязательно посетить врача!
Внимание: некоторые грибы могут размножаться также при нормальной величине pH, поэтому тест полностью не исключает грибковое поражение влагалища.
Как лечить молочницу?
Терапевтические мероприятия включают в себя назначение антимикотических средств вагинально и/или перорально, устранение провоцирующих факторов. Выбор препаратов для лечения молочницы, а также его продолжительность, определяет врач-гинеколог.
В зависимости от сложности протекающего процесса или его хронизации применяются разные подходы. Чаще всего применяется местное лечение, но в тяжелых формах возможно системное (внутривенное, пероральное) назначение препаратов.
Наиболее часто рекомендуемые препараты:
1. Противогрибковые препараты (антимикотики): применяются препараты имидазолового и триазолового ряда, тормозящие рост и размножение бактерий.
- клотримазол: применяется в виде мази или интравагинальных таблеток, реже-раствора. Назначается по 1 таблетке 1раз в день на ночь внутривлагалищно, гениталии и промежность смазывают кремом, иногда проводят орошение 1% раствором мочеиспускательного канала. Курс лечения составляет 6-7 дней.
- миконазол: назначается по 1 вагинальной свече перед сном, курс составляет 14 дней.
- эконазол: назначается по 1 пессарию в задний свод влагалища перед сном, срок применения — 3 дня. При необходимости курс повторяют через неделю.
- нистатин: назначается в виде вагинальных глобулей по 250 000 или 500 000 ЕД вагинально 2 раза в день в течение 10-14 дней.
- натамицин (Пимафуцин): назначается по 1 свече 1 раз в день перед сном, курс составляет 3-6 дней. После исчезновения симптомов рекомендуется продолжать еще 2-3 дня.
- флуконазол (Дифлюкан): назначается в капсулах в дозировке 0,15г однократно, при хронической форме — 0,15г 1 раз в месяц в течение 4-6 месяцев. В тяжелых случаях флуконазол может применяться в виде таблеток в дозировке 150 мг 1 раз в день в течение 7-14 дней.
- циклопироксоламин (Батрафен): назначается в виде вагинального крема 5г 1 раз в сутки перед сном, длительность применения — не более 14 дней. Снаружи смазывают кремом при помощи ватного диска.
- фентиконазол (Ломексин): капсулу вводят глубоко во влагалище в положении лежа перед сном, при необходимости процедуру повторяют через 3 дня. Крем интравагинально вводится через аппликатор перед сном в положении лежа однократно или с интервалом 12 часов.
- амфотерицин В: назначается при тяжелом течении заболевания в виде внутривенных инфузий в дозировке 250 Ед/кг 2-3 раза в неделю, препарат вводится в течение 4-6 часов с интервалом между введениями не менее 24 часа. Также применяют мазь, которую наносят тонким слоем 1-2 раза в день.
2. Дезинфицирующие средства местного действия:
- повидон йод: по 1 свече 1-2 раза в день в течение 14 дней.
- хлоргексидин: вводят 5-10мл в область поражения в течение 10 дней.
- отвар ромашки: 200 мл раствора набирают в спринцовку и производят процедуру в положении лежа на спине в несколько этапов. В общей сложности это занимает 10-15 минут.
При легкой и средней степени тяжести применяют местное лечение. При тяжелом поражении прибегают к применению внутривенных и таблетированных форм.
При хронической рецидивирующей форме кандидоза также показано системное лечение с помощью таблетированных и внутривенных форм противогрибковых препаратов. При своевременно начатой терапии симптомы исчезают зачастую через несколько дней.
На сегодняшний день не требуется параллельное лечение партнера при остром вагинальном кандидозе.
Но тем не менее, при хроническом рецидивирующем процессе лечение партнера может проводиться, чтобы избежать риска взаимного заражения.
На данный момент эффективность излечения с помощью препаратов с молочнокислыми бактериями оспаривается. Домашние средства могут облегчить симптомы на короткое время. Но при этом зачастую нормальная кислая величина pH, при которой нормально разрастаются палочки Додерляйна, не достигается и кандидоз остается дальше или переходит в хроническую форму.
Использование трехкомпонентной вакциной с убитыми, инактивированными частицами 8 специфических штаммов лактобактерий (название фирмы “Gynatren”) не имеет никаких методически приемлемых исследований, подтверждающих ее пользу.
Опасна ли молочница для беременных?
Беременность способствует нарушению гормонального баланса в организме женщины и росту дрожжевых грибов во влагалище. Примерно у 30% будущих матерей находят их в генитальной области в конце беременности. При отсутствии лечения и естественных родах в 80% случаев они попадут на кожу новорожденного ребенка и затем — в организм ребенка. Поэтому очень важно пролечить мать. Недоношенные дети могут заболеть даже кандидозным сепсисом (примерно 4%), который может быть смертелен.
Примерно с 2004 года появились первые указания на связь между вагинальным кандидозом и преждевременными родами.
До сих пор профилактика во время беременности не проводится в плановом порядке, а носит рекомендательный характер. Для этого гинеколог на 34-й неделе беременности берет мазки на наличие заражения независимо от того, предъявляет женщина жалобы или нет. При подтверждении их в мазках назначается местное лечение антимикотическими препаратами преимущественно имидазолового ряда, для этого лучше всего подходят клотримазол, эконазол, миконазол и фентиконазол. Они являются достаточно эффективными и могут применяться во всех триместрах беременности. Пероральные и внутривенные средства во время беременности не назначаются.
Новорожденным детям, а также недоношенным с массой тела менее 1500г и с кандидозным поражением ротовой полости и желудочно-кишечного тракта проводят терапию системными антимикотиками (в виде таблеток или внутривенных инфузий), например, нистатин.
Профилактика молочницы.
Несмотря на то, что заболевание в основном проявляется при снижении защитных сил организма, соблюдение ряда профилактических мероприятий поможет предотвратить патогенный рост дрожжевых грибов и предотвратить его развитие:
- отказ от чрезмерной или плохой интимной гигиены, приводящей к нарушению кислой pH среды,
- недопущение попадания во влагалище мыла, геля для душа, лосьона для тела, ароматических добавок для ванны, интимного жидкого моющего средства. Попавшие на слизистую оболочку моющие средства изменяют pH до щелочной или слабокислой, что ухудшает естественный защитный барьер и способствует микробному заселению. Специальные моющие средства для интимной области на основе молочной кислоты с величиной pH 3,5, которая при применении увеличивается до 4-4,5, подходят для интимной гигиены.
- применение белья из материалов, которые позволяют коже дышать: хлопок, шелк или вискоза. Отказ от синтетических материалов, которые способствуют повышению влажности в интимной зоне, что благоприятствует росту микробов.
- применение вводимых во влагалище противозачаточных средств (спермициды), смазочные средства (лубриканты), тампоны могут раздражать слизистую оболочку и делать ее более восприимчивой к заселению микробов.
- соблюдение правила гигиены интимной области. После посещения туалета вытираться нужно по направлению спереди-назад, что помогает предупредить занесение их из прямой кишки в вульву.
- при поражении генитальной области нижнее белье и полотенце должны меняться раз в день и стираться при температуре 70С,
- нельзя использовать чужое белье и полотенце, средства интимной гигиены,
- презерватив во время секса поможет избежать заражения от полового партнера, за исключением орогенитального контакта.
В большинстве случаев инфекция Candida не опасна для здоровья. Однако в 5-10% она может перейти в хроническое состояние.
Слишком раннее прекращение лечения будет причиной его неэффективности. У сильно невосприимчивых, ослабленных женщин при определенных обстоятельствах кандидоз может ра?
