Кандидоз промежности у женщин

Вагинальный кандидоз или кандидозный вагинит (кольпит), молочница — это воспалительное заболевание слизистой влагалища, вызванное дрожжеподобными грибками рода Кандида (Candida spp). Эти микроорганизмы являются условными патогенами. В норме они обитают на коже и слизистых человека, не вызывая воспаления, но при воздействии ряда факторов начинают бесконтрольно размножаться.
Заболевание широко распространено среди женщин фертильного возраста. По статистике больше 75% пациенток однократно сталкивались с заболеванием, а 50% из них встречались с обострением кандидоза, 5% с рецидивирующей формой.
Причины кандидозов у женщин
Причина вульвовагинального кандидоза у женщин — активное размножение дрожжеподобных грибков, чаще всего штамма Candida albicans. Благодаря смене фаз роста микроорганизмы выживают в различных условиях, убить их может кипячение, обработка антисептическими средствами.
Женская молочница не относится к заболеваниям, передающимся половым путем, так как возбудителем выступает условно-патогенный микроорганизм. Но передача клеток от одного партнера к другому возможна во время секса.
Обычно заражение Кандидами происходит еще до начала половой жизни, бытовым путем. Дрожжеподобные грибки оседают на слизистой рта, заселяют кишечник, а затем попадают в половые пути.
У младенцев молочница может появиться уже в первые дни жизни, поразив полость рта, глаза. В этом случае микроорганизм передается от матери ребенку во время прохождения по родовым путям.
После заражения инфекция долго не проявляется, человек является носителем грибка, но от воспалительных процессов не страдает. Такое состояние считается нормой, женщине не требуется лечиться от кандиды, если ее ничего не беспокоит.
Факторы риска
Состояние микрофлоры слизистой влияет на размножение патогенных и условно-патогенных микроорганизмов. У здоровой женщины с крепким иммунитетом во влагалище преобладают молочнокислые бактерии или палочки Дедерлейна. Эти микробы выделяют кислоту и подавляют размножение патогенов.
Бактериальный вагиноз (дисбактериоз) и ослабление общего иммунитета позволяют Кандидам бесконтрольно делиться. Грибки покрывают верхний слой слизистой и провоцируют воспалительный процесс. Так формируется влагалищный кандидоз, который требует обращения к врачу и адекватного лечения.

Врачи выделяют ряд факторов риска, которые увеличивают вероятность развития молочницы:
- Бесконтрольный прием антибиотиков. Антибактериальные средства вызывают нарушение микрофлоры.
- Бесконтрольное употребление сладостей, дрожжей, сдобы и алкоголя. Такая еда питает грибки и помогает им активно размножаться.
- Слабый иммунитет, авитаминоз, инфекционные болезни, ВИЧ.
- Эндокринные нарушения, особенно сахарный диабет.
- Прием гормональных контрацептивов.
- Гормональные изменения при менструации, во время беременности и климакса.
- Атопические явления в организме.
- Пассивный образ жизни. Застойные процессы в малом тазу ухудшают иммунный ответ организма на появление возбудителя.
Только под воздействием одного или нескольких негативных факторов Кандида начинает активно размножаться. Если женщина полностью здорова, то даже половой акт с носителем грибка не приведет к воспалению, потому что здоровая микрофлора и иммунная система организма подавят его размножение.
Виды молочницы
В гинекологии диагностируют и лечат преимущественно вульвовагинальный кандидоз. Но дрожжеподобные грибки могут распространится и на другие слизистые:
- в кишечнике;
- в ротовой полости;
- уретру.
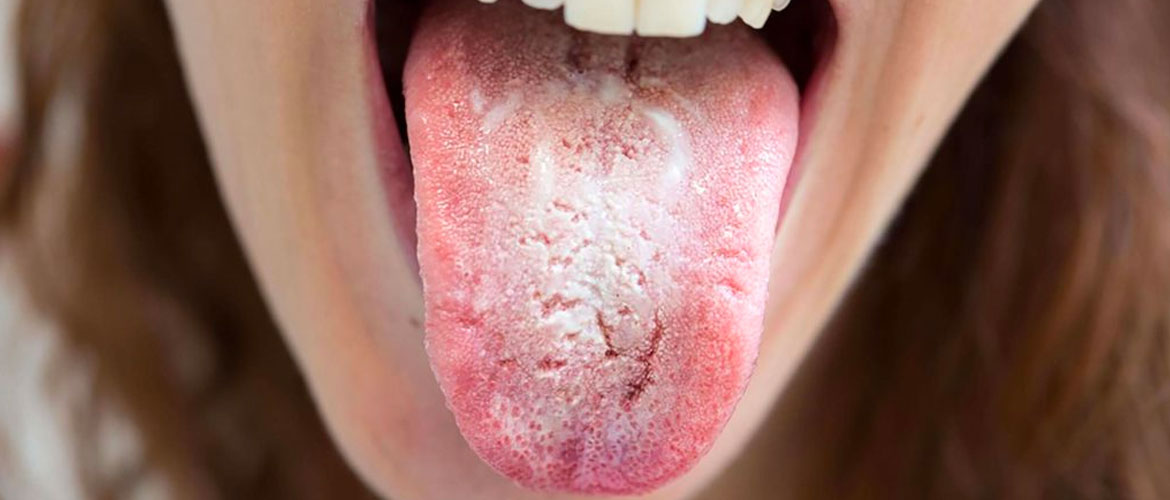
В тяжелых случаях возможно поражение кожных покровов и внутренних органов.
Кандидозный вагинит бывает острым и хроническим, рецидивирующим. Для острой формы характерны выраженные симптомы, обильные выделения из половых органов. При отсутствии лечения молочница переходит в хроническую форму с вялой симптоматикой.
Рецидивирующая форма заболевания встречается на фоне инфицирования влагалища и кишечника. После лечения местным препаратом грибки мигрируют обратно в половые пути и провоцируют появление острых симптомов. Рецидивы происходят при ослаблении иммунитета, гормональных перестройках во время месячных, беременности.
Симптомы кандидоза у женщин
Острый кольпит сопровождается ярко выраженной симптоматикой:
- Зуд в области влагалища, половых губ, в промежности.
- Покраснение и отек половых органов, раздражение кожных складок в паху.
- Жжение во влагалище при мочеиспускании.
- Боль и жжение во время и после полового акта.
- Характерные белые творожистые выделения с запахом тухлого кефира.
Вагинит в хронической стадии имеет симптомы других инфекционных влагалищных заболеваний, например, гарднереллеза, микоплазмоза. Выделения менее обильные, чем при острой стадии, имеют желтоватый оттенок, а сильного зуда и отека не наблюдается.
Неприятные признаки хронической молочницы могут сопровождать женщину годами. Постоянные рецидивы ухудшают качество жизни, лишают пациентку возможности получать удовольствие от секса.
Осложнения которые может вызвать кандидоз
Кандидозный кольпит не является смертельным заболеванием для обычной женщины, но недуг сильно нарушает качество жизни. Самое частое осложнение молочницы — переход заболевания в хроническую форму. Патогенные микроорганизмы поражают не только поверхностные слои слизистой, но и проникают все глубже, скрываясь от воздействия иммунной системы и лекарственных средств.
Течение хронической молочницы приводит к нарушению микрофлоры влагалища, а значит и защитной функции. Слизистая становится беззащитна перед любой инфекцией. При этом женщину постоянно беспокоят выделения с плохим запахом и зуд.
Лечить рецидивирующую молочницу сложно. Микроб успешно адаптируется к противогрибковым препаратам, а благодаря специальной оболочке, иммунные клетки человека не могут устранить возбудителя. В сочетании с ЗППП кандидозный кольпит вызывает бесплодие.
Молочница приводит к тяжелым последствиям у пациентов с ВИЧ. Возможно распространение грибка на матку, придатки, мочевой пузырь. У пациента возникает кандидозная ангина, воспаляются внутренние органы. При отсутствии своевременного лечения есть риск летального исхода на фоне иммунодефицита.
Кандидозный кольпит у кормящих женщин может привести к заражению сосков и вынужденному отказу от грудного вскармливания. Соски становятся болезненными, появляются трещины. Прикладывать ребенка не рекомендуется из профилактических целей, чтобы не занести инфекцию ему в рот.
Диагностика

Чтобы вылечить грибковую инфекцию, необходимо обратиться к гинекологу и сдать анализы. Для диагностики молочницы берут мазок на флору со стенок влагалища и шейки матки. При помощи микроскопического исследования мазка можно обнаружить мицелий грибов, а для выявления типа возбудителя осуществляют бактериологическое исследование, то есть выращивают возбудителей на питательных средах.
В процессе диагностики очень важно учитывать количество колоний дрожжеподобных грибов, потому что в небольшом количестве они могут содержаться в нормальной микрофлоре.
Важно понимать, что кандидоз часто протекает на фоне ИППП. Рекомендуется дополнительно сдавать анализы на скрытые инфекции, особенно при рецидивирующей форме заболевания.
Нельзя самостоятельно ставить диагноз, основываясь лишь на появлении зуда и белых выделений. Такие симптомы могут сопровождать и дисбактериоз влагалища, некоторые ИППП. Все эти патологии требуют иного лечения, нежели молочница.
Лечение кандидоза у женщин
Быстро вылечить молочницу можно только с применением медикаментозных препаратов. Противогрибковое средство подбирается в зависимости от выявленного типа возбудителя, учитывая чувствительность микроорганизма к препарату. Женщинам назначают местные лекарства в виде свечей. Если есть необходимость устранить кандидоз в кишечнике, то показаны таблетки. Рассмотрим несколько современных препаратов от кандидозного кольпита:
- Дифлюкан, Флюкостат — средства на основе флуконазола. Распространенный синтетический препарат. Принимается внутрь, оказывает системное противомикозное действие. При вагинальном кандидозе Флюкостат или Дифлюкан показан однократно в дозировке 150 мг.
- Клотримазол назначают местно в виде вагинальных таблеток и мази. Свечи назначают вводить в вагину 1 раз в день, перед сном. Курс терапии 6 дней.
- Пимафуцин — препарат на основе натамицина, выпускают в виде таблеток, свечей и крема. Подходит для комплексного лечения от молочницы обоих партнеров. Для устранения кандидоза кишечника назначают по 1 табл. 4 раза в день. В вагинальный тракт вводят свечи 1 раз в день перед сном, 3-6 дней. Мужчинам при баланопостите назначают наносить крем на головку полового члена несколько раз в сутки, женщинам при вульвите крем показан для устранения воспаления и зуда на вульве.
- Нистатин — это старый, но эффективный по сей день препарат. Выпускается в виде таблеток, мази и вагинальных свечей.

Чтобы избавиться от кандидоза навсегда, не достаточно просто пропить таблетки 3 дня. Женщине следует соблюдать следующие рекомендации:
- Изменить свой рацион. Исключаются продукты, содержащие сахар, дрожжи, алкоголь, а также жирное, острое, соленое, копченое. Такая еда раздражает слизистую и усиливает проявления кандидоза, а сладости и дрожжи являются хорошим питанием для грибков.
- Нужно регулярно убирать со слизистых оболочек и кожи выделения. Для этого рекомендуется дважды в день подмываться с нейтральным средством. В первые дни разрешены спринцевания с ромашкой перед введением свечи.
- Нужно соблюдать правила гигиены и использовать только личные полотенца, мочалки, нижнее белье, мыть почаще руки. Выделения при кандидозе заразны.
- Рекомендуется поддерживать в доме чистоту, Кандиды погибают под воздействием моющих средств и антисептиков.
- Во время лечения нужно соблюдать половой покой.
Важно не только пролечиться самой, но и вылечить полового партнера. Хотя Кандида является условным патогеном и не нуждается в обязательной терапии, мужчине все же необходимо устранить колонии грибков с полового члена. Это нужно для того, чтобы избежать моментального заражения женщины при первом же половом акте.
Слизистая влагалища после воспалительного процесса страдает от дисбактериоза. Местный иммунитет не справится с новым поступлением грибков и возникнет рецидив кандидоза. Чтобы этого избежать, лучше перестраховаться и пролечить мужчину, а также обязательно заняться восстановлением микрофлоры кишечника и влагалища после основного лечения.
Для восстановления нормальной микрофлоры нужно употреблять в пищу натуральные и свежие кисломолочные продукты. Также рекомендуется вводить вагинально свечи с эубиотиками, например:
- Вагилак;
- Лактонорм;
- Лактожиналь и прочее.
Дополнить лечение можно и народными средствами. При кандидозе снять зуд помогают сидячие ванночки и подмывания с отваром ромашки, календулы, содовым раствором, хозяйственным мылом. Кандиды живут в кислой среде, если подмываться слабощелочным раствором соды, можно уменьшить проявление заболевания.
Кандидоз при беременности

Причина возникновения влагалищного кандидоза при беременности — ослабленный иммунитет, при том независимо от общего здоровья женщины. После имплантации эмбриона в организме происходит гормональная перестройка, повышается выработка прогестерона. Этот гормон оказывает иммунодепрессивное действие на иммунитет, то есть подавляет его.
Такие изменения необходимы для успешного роста и развития плода. Если активность иммунитета не будет подавляться, то иммунные клетки воспримут плод как опухоль и начнут атаку для его устранения, случится выкидыш.
Из-за недостаточной иммунной функции беременные женщины становятся более подвержены инфекционным заболеваниям, в том числе и кандидозному кольпиту. Лечить его нужно обязательно, так воспаление влагалища может сильно помешать в родах:
- вызвать разрывы влагалища и шейки матки;
- спровоцировать оральный кандидоз у младенца;
- привести к воспалению матки после родов.
Лечат кандидозный вагинит у беременных местными препаратами — свечами и вагинальными таблетками, чтобы снизить риск негативного влияния на плод.
Профилактика
Молочница — неприятное заболевание, которого лучше избежать, соблюдая простые меры профилактики. Необходимо обратить внимание на соблюдение личной гигиены. Женщинам рекомендуют подмываться дважды в день, утром и вечером, с использованием средства для интимной гигиены. Мыло применять нежелательно, оно сушит кожу и слизистую, способствует ощелачиванию микрофлоры и дисбактериозу.
Мочалку и полотенце нужно использовать индивидуальные, чтобы избежать заражения от другого человека. А свое полотенце всегда должно быть чистым и сухим. На влажной ткани активно размножаются микроорганизмы.
Очень важно сбалансировано питаться, избегать авитаминоза. Если есть склонность к развитию кандидозного вульвовагинита, лучше отказаться от алкоголя и сладкого, сдобной выпечки.
Так как дрожжеподобные грибки хорошо уживаются с ЗППП, лучше избегать заражения. Для этого рекомендуется заниматься сексом только с одним постоянным здоровым партнером, а также предохраняться презервативом.
Для профилактики грибкового воспаления нужно заниматься спортом, достаточно отдыхать, пить много воды и избегать переохлаждения. Все эти факторы помогут укрепить иммунитет и предупредить бесконтрольное размножение микроорганизмов.
ТОП-5 проверенных клиник венерологии
- МедЦентрСервис (18 филиалов)
8 (495) 324-88-22- СМ-Клиника (13 филиалов)
8 (495) 292-63-14- Бест Клиник (3 филиала)
8 (495) 023-33-00- Академия здоровья
8 (495) 162-57-77- Платный медцентр дерматологии и венерологии
8 (495) 532-66-57
Источники
- https://www.krasotaimedicina.ru/diseases/zabolevanija_gynaecology/molochnica
- https://www.aif.ru/health/leksprav/1081439
- https://www.rlsnet.ru/tn_index_id_14317.htm
- https://www.piluli.ru/product461861/product_info.html
- https://www.rlsnet.ru/tn_index_id_6525.htm
- https://medaboutme.ru/zdorove/publikacii/stati/sovety_vracha/kandidoz_vidy_i_simptomy/
Источник
07.04.2017
 Генитальный (урогенитальный) кандидоз – грибковое заболевание, поражающие влагалище, шейку матки и иногда вульву.
Генитальный (урогенитальный) кандидоз – грибковое заболевание, поражающие влагалище, шейку матки и иногда вульву.
Главная причина заболевания – рост грибка Candida albicans, являющегося условно-патогенным, что означает их постоянное присутствие на слизистых полостях организма. В основном передается при половом акте.
Генитальный кандидоз имеет другое название – молочница половых органов, если другие виды молочницы встречаются часто, то генитальный кандидоз не особо распространен. Но это не означает, что вы не должны о нем знать, он способен поразить каждого. Не беспокойтесь, это не венерическое заболевание, хотя и имеет схожие симптомы.
Причины
Большинство людей имеет грибок рода candida чуть ли не с самого детства, и его наличие в организме не причиняет вреда и никак не проявляется, поскольку количество грибка постоянно регулируется. Но некоторые обстоятельства дают грибку преимущество, из-за чего происходит их патогенное размножение.
Кандидоз гениталий развивается под влиянием различных факторов, воздействующих на сопротивляемость организма. Эти факторы могут быть внутренние и внешние.
Внешние факторы, приводящие к размножению грибка, в себя включают:
- Высокую влажность. Если человек часто потеет (гипергидроз), то у него высоки шансы развития кандидоза. А еще у работников водных сфер деятельности, поскольку тепло и влага – условия для размножения грибка.
- Влияние химических средств на кожу.
- Долго нахождение в помещениях, с высокой концентрацией грибка в атмосфере. Например, на консервных фабриках, овощехранилищах и т.д.
- Длительный прием антибиотиков, которые воздействуют на микрофлору организма, предоставляя грибку условия для развития.
- Некачественная гигиена. Паховый кандидоз развивается у детей при не частой смене подгузников или у пациентов, неспособных двигаться.
Внутренние же факторы таковы:
- Изменение микрофлоры.
- Нарушения метаболизма.
- Авитаминоз.
- Ослабление защитных свойств кожи при воспалениях (инфекциях).
Основной фактор развития кандидоза – ослабление иммунитета, что происходит в таких случаях:
- принятия оральных контрацептивов;
- ВИЧ-инфицирование;
- стресс и эмоциональное напряжение;
- сезонные гиповитаминозов;
- нарушение процессов обмена веществ;
- смена климата;
- наличие воспалительных процессов в организме;
- химиотерапия, проводимая для лечения злокачественных образований.
Следите за состоянием здоровья, пользуйтесь методами профилактики и периодически посещайте врача. Во избежание повторного заболевания, кроме симптомов, устраняйте причину возникновения, возможно, что появление кандидоза связано с одной из перечисленных причин.
Симптомы
Для женщины генитальный кандидоз характерен жжением и зудом снаружи половых органов, особенно усиливающимся ночью. Половой акт и мочеиспускание сопровождаются болью, а в паховой области наблюдаются специфические творожистые выделения белого или желтоватого цвета, иногда густые, но бывают и жидкие.
На складках влагалища заметен серый налет из клеток псевдомицелия. При острой форме встречаются отдельные группы налета, а при хронической они сливаются вместе. Влагалище отекает, развивается гиперемия. А после снятия налета слизистая кровоточит.
У мужчин специфической особенностью будет жжение и зуд в районе крайней плоти, а на головке полового члена появляется налет. На крайней плоти происходит покраснение, иногда возникающее и на головке члена. При половом акте и мочеиспускании в паху присутствует усиливающаяся боль.
20 % малышей, не проживших еще и года, сталкиваются с молочницей. Преимущественное количество случаев возникновения молочницы у детей связано с проявлениями в ротовой полости, а в паху заболевание возникает при сильно ослабленном иммунитете организма ребенка, и является составляющей при пеленочном дерматите.
Характерными являются гиперемия и сильные раздражения, которые быстро распространяются по коже в области паха и меж ягодиц. Если у младенца присутствуют подобные симптомы, стоит обратится к педиатру. Не рискуйте здоровьем ребенка, пытаясь вылечить заболевание самостоятельно.
Урогенитальный кандидоз паховых складок имеет три формы: носитель грибка, острый кандидоз и хронический кандидоз.
На ранних стадиях заболевание способно иметь стертые формы проявления, причиняя минимум дискомфорта человеку, а симптоматика не проявляется, или незначительна. При этом наблюдается слабый зуд, а на выделения практически никто не обращает внимания. Обращения к врачу на этой стадии крайне редки, а молочница определяется случайно.
Чаще всего встречается острая форма заболевания, для которой характерны отеки, воспаления и высыпания на слизистых поверхностях и на коже, гиперемия. Острая форма протекает не более двух месяцев.
Хроническая форма имеет длительное течение, и на слизистых поверхностях присутствует атрофия тканей и инфильтрация.
С молочницей знакома чуть ли не каждая женщина, однако при подобных симптомах не стоит подозревать только развитие кандидоза. Не списывайте симптомы на обострение молочницы, ведь по ошибке можно не заметить другие болезни, более серьезные, чем молочница. Точную причину проявлений вам назовет врач после диагностики.
Диагностика
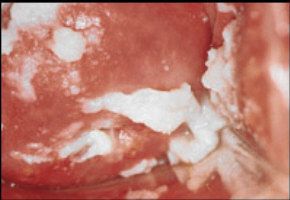 Производится диагностика путем наружного осмотра пациента, что помогает уточнить вид болезни, определить симптомы и исключить возможные заболевания.
Производится диагностика путем наружного осмотра пациента, что помогает уточнить вид болезни, определить симптомы и исключить возможные заболевания.
Генитальный кандидоз диагностируется методом сбора мазка из влагалища или полового члена. Далее полученный материал проверяют под микроскопом, где обнаруживают мицелий грибка. Затем производится посев мазка, чтобы определить чувствительность грибка к антибиотику.
Выявляют наличие возможных сопутствующих заболеваний, что производится при помощи серологических исследований. Чаще всего молочница развивается с другими заболеваниями половых путей. Чтобы определить это сдается анализ на сахар для исключения сахарного диабета. Проходит обследование на ВИЧ. Для взрослых кандидоз паховых складок определяется обследованием на ЗППП. Также к диагностике привлекаются уролог или гинеколог, если молочница протекает у женщин вместе с вагинальным кандидозом, а у мужчин с баланопоститом.
Чтобы отличить молочницу от псориаза паховых складок, эритематозной волчанки, себорейного дерматита или герпеса иногда проводят дифференциальную диагностику.
Перед диагностикой желательно воздержаться от половых контактов, не применять гели, таблетки и кремы, которые врач не назначал.
Сутра не подмывайтесь, и за пару часов до посещения врача не ходите в туалет. Перед походом в больницу противопоказаны спринцевания.
Лечение
Генитальный кандидоз имеет комплексное лечение. Сперва необходимо уничтожить возбудитель и убрать дополнительные заболевания. Лечение лучше проходить обоим партнерам, даже если болен только один. Самостоятельно устранить грибок в паху не получится. Самолечение, препараты из рекламы и советы друзей лишь ведут к осложнению заболевания. Течение болезни у каждого индивидуально, и поэтому врач не просто так выписывает определенные препараты.
Во время беременности выбор препаратов для женщин ограничен. Учтите это, не занимайтесь самолечением, а лучше идите к специалисту.
Местное лечение
При локализованном (местном) лечении в качестве средства борьбы с грибком используются вагинальные свечи, мази и таблетки. Основными преимуществами этого вида лечение являются:
- Отсутствие большого количества противопоказаний;
- Поскольку препараты влияют на грибок непосредственно в месте его нахождения, то общее влияние веществ на организм минимально, что ограждает пациента от вреда;
- Лечение удобно как мужчинам, так и женщинам;
- Препараты не всасываются, и остаются непосредственно на пораженном участке кожи, оказывая эффект максимально долго;
- Среди побочных эффектов чаще всего встречается только аллергия.
А вот среди недостатков можно выделить следующие:
- Если заболевания находится в хронической форме, то действия таких препаратов будет просто недостаточно.
- Лечение такими медикаментами происходит методично, от одной до двух недель.
Действующие вещества препаратов местного лечения имеют сильный лечебный эффект. В основном это:
- натамицин;
- кетоконазол;
- клотримазол;
- экоконазол;
- нитатин.
Системное лечение
Чтобы усилить действие местных препаратов выписывают системные средства борьбы с кандидозом. Это таблетки для приема внутрь и капсулы. Действующие вещества в этих препаратах в основном такие:
- итраконазол;
- натамицин;
- флуконазол.
На самом же деле действующих препаратов больше, однако эти — наиболее действенные.
Несмотря на иллюзионное удобство приема таблеток, это не самый оптимальный вариант. Иногда достаточно одного применения, но действующие вещества быстро разносятся кровью по организму. Из-за этого велик риск возникновения побочных эффектов и количества противопоказаний.
Лечение народными методами
Молочница известна давно, и в народной медицине есть много рецептов, помогающих ее вылечить. Однако лечение такими методами не должно быть основным, а лишь выступать в качестве дополнения. Народные рецепты :
Сделать из соды и воды густую массу, напоминающую пасту, и обработать ей складки на половых органах. Подождать пока засохнет, снять, соблюдая аккуратность и нанести на пораженный участок детскую присыпку или крахмал.
Примочки из сбора трав (кора дуба, череда, тысячелистник, семена льна). Следует залить травы кипятком, сделать отвар, дать ему настоятся и процедить. Примочки делать только с теплым настоем в течение 15-ти минут.
При молочнице помогает стакан морковного сока перед приемом пищи. Но в день – не более двух стаканов.
Сильное действие оказывает чеснок. Раздавите три дольки, и залейте литром теплой воды. Полученный раствор применять для спринцеваний.
Победить молочницу помогут такие травы:
- Ромашка;
- Календула;
- Можжевельник;
- Брусника;
- Боярышник.
Из них можно делать растворы для спринцеваний, проводить обмывание гениталий, применять для компрессов. Правильно сочетать лечение народными методами с основным курсом терапии поможет доктор.
Профилактика
 Предупредить развитие кандидоза куда проще, чем лечить его. Помогут предотвратить развитие патологии такие манипуляции:
Предупредить развитие кандидоза куда проще, чем лечить его. Помогут предотвратить развитие патологии такие манипуляции:
- Соблюдайте чистоту промежности и не нарушайте личную гигиену;
- Следите за употреблением сахара – его не стоит есть много;
- Обогатите рацион кисломолочными натуральными продуктами;
- Для гигиены не используйте чересчур густые и концентрированные гели. Спреи и гели в форме дезодорантов лучше не применять;
- От синтетического обтягивающего белья лучше отказаться, а предпочтительно – свободное белье из натуральных материалов;
- При частых посещениях бассейна не носите долго влажный купальный костюм.
Несмотря на то, что молочница считается не столь опасным заболеванием, иногда ее несвоевременное выявление и лечение приводит к осложнениям. Поэтому не забывайте посещать врача для общего осмотра, чтобы вовремя предостеречь себя от болезни.
Источник
