Кандидоз полости рта и влагалища
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кандидоз: причины появления, симптомы, диагностика и способы лечения.
Кандидоз – инфекционное заболевание, вызываемое дрожжеподобными грибками рода Candida. Оно обусловлено активным размножением грибка на слизистых оболочках полости рта, половых и внутренних органов и на коже.
Все представители рода Candida относятся к условно-патогенным микроорганизмам, то есть они постоянно присутствуют в составе нормальной микрофлоры. Но при снижении иммунитета, изменении гормонального фона и по ряду других причин эти грибки могут начать активно колонизировать слизистые оболочки и кожу.
Наиболее распространенные представители рода – Candida albicans и C. tropicalis. В 90-95% случаев урогенитального кандидоза именно C. albicans является доминирующим возбудителем.
![shutterstock_714362212 [преобразованный].jpg shutterstock_714362212 [преобразованный].jpg](https://www.invitro.ru/upload/medialibrary/d29/d29b49ccfe770f215bf7b01b406a2d2f.jpg)
Первый контакт с грибками рода Candida происходит во время прохождения ребенка по родовым путям. Однако в медицинской литературе описаны случаи обнаружения этих микроорганизмов в околоплодных водах, что свидетельствует о возможности вертикального (трансплацентарного) пути передачи. Также встречается передача грибка рода Candida при грудном вскармливании, кожном контакте ребенка с матерью, бытовым и пищевым путями.
Эти микроорганизмы вырабатывают эндотоксины и ферменты, вызывающие гибель клеток и некроз тканей, что способствует усилению адгезивной (прикрепление к клеткам слизистых оболочек или кожи) способности грибка и обеспечивает проникновение в ткани.
Гиперпродукция этих и ряда других веществ обуславливает патогенность представителей семейства Candida.
Причины возникновения кандидоза
- Экзогенные (внешние) факторы, способствующие проникновению грибков в организм:
- профессиональные вредности, приводящие к частым повреждениям кожи;
- длительное пребывание в теплой и влажной среде;
- нарушение целостности слизистых оболочек.
- Факторы, приводящие к снижению сопротивляемости организма:
- наличие хронических заболеваний;
- длительный прием препаратов, способствующих нарушению естественной микрофлоры;
- несбалансированное питание;
- частые стрессы, нарушения режима сна и отдыха.
Факторы риска развития кандидоза
- Нарушения обмена веществ (гиповитаминозы), заболевания иммунной системы (ВИЧ-инфекция), эндокринные патологии (сахарный диабет и пр.).
- Длительный прием некоторых препаратов: гормональных контрацептивов, системных глюкокортикостероидов, антибиотиков широкого спектра действия, цитостатиков.
- Длительное пребывание или проживание в местности с повышенной влажностью и температурой, комфортными для циркуляции спор грибков в окружающей среде.
Классификация заболевания
По локализации процесса выделяют:
- Урогенитальный кандидоз.
- Кандидоз слизистой оболочки полости рта.
- Поверхностный кандидоз.
- Межпальцевый кандидоз.
- Кандидоз околоногтевых валиков и ногтей.
- Кандидоз желудочно-кишечного тракта.
Симптомы кандидоза
Урогенитальный кандидоз (УГК) – широко распространенное заболевание: по данным медицинской статистики, около 75% женщин репродуктивного возраста хотя бы единожды регистрировали у себя симптомы УГК.
Выделяют острую и хроническую форму урогенитального кандидоза, кандидоз вульвы, вагины и других урогенитальных локализаций. В ряде случаев при диагностике используют уточнение: осложненный или неосложненный УГК, что отражает количество обострений в год и степень выраженности заболевания.
Симптомы женского урогенитального кандидоза
- Появление бело-желтых творожистых или сливкообразных выделений из половых путей. Интенсивность выделений может усиливаться перед менструацией, что связано с изменением гормонального фона.
- Неприятные ощущения, зуд в области гениталий, зачастую усиливающиеся при половом контакте или мочеиспускании.
- Покраснение и отечность слизистой вульвы и влагалища, наличие повреждений на коже половых органов (трещины, микротравмы).
- При хроническом течении УГК развивается сухость слизистых оболочек половых путей.
Симптомы мужского урогенитального кандидоза
- Покраснение, отечность, неприятные ощущения в области половых органов.
- Беловатые выделения творожистой структуры из половых путей.
- Боль и жжение при половом контакте и при мочеиспускании.
Поверхностный кандидоз может быть эритематозным (основной симптом –покрасневшие участки кожи с мокнущей поверхностью) и везикулярным (образование на пораженном участке папул, везикул и пустул – воспалительных элементов, расположенных в поверхностных слоях кожи). Поражение начинается с крупных складок кожи, постепенно распространяясь на другие участки тела. В глубине складок возникает мокнутие (отделение серозного экссудата через мельчайшие дефекты эпидермиса), нарушение целостности кожного покрова способствует присоединению вторичной инфекции.
Межпальцевый кандидоз локализуется в пространстве между пальцами. При этом отмечается покраснение участков кожи с последующим появлением пузырьков в прозрачным содержимым. Заболевание быстро распространяется в тесных коллективах (в детских садах, школах и т. д.).
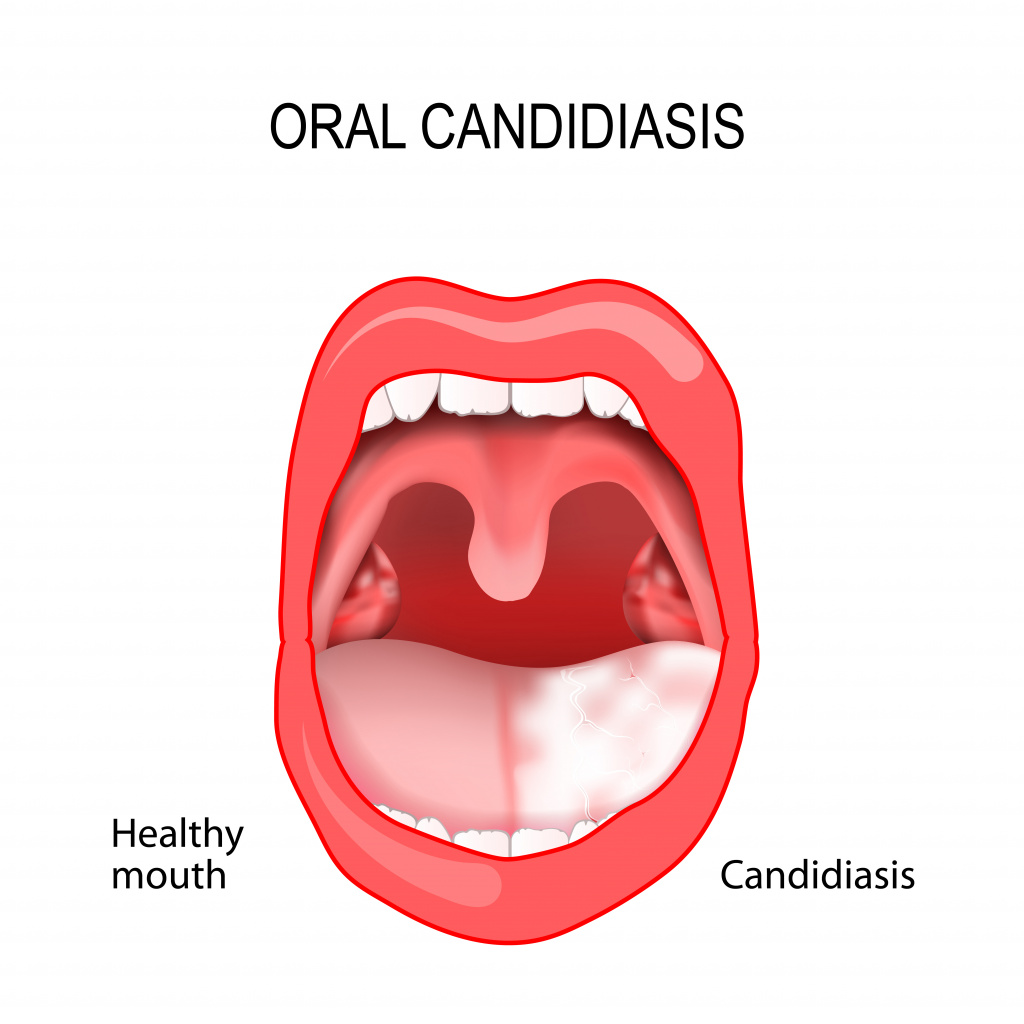
Кандидоз слизистой оболочки полости рта (КСОПР)
Кандидоз полости рта вызывает неприятные ощущения, особенно при приеме пищи – жжение, боль, сухость. В зависимости от локализации процесса выделяют несколько форм кандидоза полости рта.
Часто КСОПР и желудочно-кишечного тракта сопровождает иммунодефицитные состояния: ВИЧ-инфекцию, синдром приобретенного иммунодефицита человека (СПИД) или врожденный иммунодефицит (например, при патологии Т-лимфоцитов). При наличии этих заболеваний кандидоз протекает с максимально выраженными симптомами, с трудом поддается лечению, носит агрессивный характер.
Самое частое проявление КСОПР – кандидозный стоматит, поражающий в основном грудных детей и взрослых с ослабленным иммунитетом.
При этой патологии слизистая оболочка полости рта краснеет, отекает, на ней появляются белесоватые пленки, имеющие творожистую консистенцию. На начальных стадиях болезни налет легко снимается. С течением заболевания пленки становятся плотнее, отделяются с трудом, при снятии обнажается кровоточащая слизистая оболочка.
![shutterstock_1111315238 [преобразованный].jpg shutterstock_1111315238 [преобразованный].jpg](https://www.invitro.ru/upload/medialibrary/26a/26aef3dec307717b4ca5183ddc40e23d.jpg)
При кандидозном стоматите возможно поражение языка, что проявляется покраснением спинки языка, появлением налета и слущиванием эпителия. Эти симптомы сопровождаются сильными болевыми ощущениями пораженной области при разговоре, приеме пищи и при пальпации (прощупывании) языка. 
У курильщиков чаще других видов КСОПР развивается хронический гиперпластический кандидоз, сопровождаемый образованием белых, сливающихся между собой бляшек, которые возвышаются над поверхностью гиперемированной слизистой.
При этой патологии изменяется консистенция слюны: она становится вязкой и пенящейся; появляются неприятный запах изо рта, налет на слизистой серого или белого цвета. В 10-40% случаев эта клиническая форма кандидоза малигнизируется (т. е. приобретает злокачественный характер).
У пожилых людей чаще всего развивается хроническая атрофическая форма кандидоза полости рта. Слизистая оболочка при этом краснеет и отекает. Поражение часто локализуется под зубными протезами, что вызывает болевые ощущения.
Кандидозный хейлит и кандидоз углов рта в основном встречаются у детей и пожилых. Поражение обычно двустороннее, при этом образуются красные болезненные трещины в углах рта, покрытые легко снимающимся белым налетом или чешуйками. При длительном течении заболевания возможно присоединение бактериальной инфекции.
Диагностика кандидоза
Алгоритм диагностического поиска при кандидозе любой локализации включает в себя взятие материала с пораженной области с последующей его микроскопией, посевом для определения вида грибка и его чувствительности к антимикотическим (противогрибковым) препаратам.
В целях диагностики состояний, приведших к снижению иммунитета, используется общий анализ крови;
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
тесты для выявления ВИЧ-инфекции;
Антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2 (HIV Ag/Ab Combo)
Синонимы: Антитела к ВИЧ 1, 2, антитела к вирусу иммунодефицита человека, ВИЧ-1 p24, ВИЧ-1-антиген, p24-антиген.
Anti-HIV, HIV antibodies, human immunodeficiency virus antibodies, HIV-1 p24, HIV-1 Ag, p24-antigen.
Внимание! При положительных и сомнительных реакциях, срок выдачи…
510 руб
для определения содержания в организме необходимых микроэлементов и витаминов (в частности, витамина С).
Диагностика урогенитального кандидоза базируется на микроскопическом исследовании соскобов с пораженной области с выявлением мицелия грибка,
посеве биоматериала на питательную среду для получения культуры возбудителя с целью выявления в соскобах кожи, в моче, в секрете простаты и эякуляте ДНК грибков рода Candida.
Кандида, определение ДНК (Candida albicans, DNA) в моче
Определение ДНК Кандида (Candida albicans) в моче методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Кандиды выявляются на слизистых оболочках полости рта и желудочно-кишечного тракта у 30-50% здоровых людей и на слизистых оболочках гениталий у 20-3…
395 руб
Кандидоз различных локализаций часто развивается на фоне патологий эндокринной системы (например, при сахарном диабете). Для определения уровня глюкозы в крови выполняют глюкозотолерантный тест, определение гликированного гемоглобина, рекомендована консультация
врача-эндокринолога
.
Глюкоза (в крови) (Glucose)
Синонимы: глюкоза в крови, анализ глюкозы в крови натощак, анализ сахара в крови. Fasting blood glucose, FBG, fasting plasma glucose, blood glucose, blood sugar, fasting blood sugar, FBS.
Краткая характеристика определяемого вещества Глюкоза
Основной экзо- и эндогенный субстрат энергетическ…
280 руб
Гликированный гемоглобин (HbA1С, Glycated Hemoglobin)
Соединение гемоглобина с глюкозой, позволяющее оценивать уровень гликемии за 1 – 3 месяца, предшествующие исследованию.
Образуется в результате медленного неферментативного присоединения глюкозы к гемоглобину А, содержащемуся в эритроцитах.
Гликированный (употребляется также т…
715 руб
К каким врачам обращаться
Диагностировать кандидоз полости рта и желудочно-кишечного тракта могут
врач-терапевт
,
гастроэнтеролог
и стоматолог. Для подтверждения диагноза урогенитального кандидоза нужно посетить
уролога
или
гинеколога
. При диагностировании сахарного диабета необходимо обратиться к
эндокринологу
, а при иммунодефицитных состояниях – к иммунологу и инфекционисту.
Лечение кандидоза
С учетом того, что 10-20% женщин являются бессимптомными носителями грибков рода Candida, лечения требуют лишь случаи лабораторно доказанного урогенитального кандидоза, сопровождаемого клиническими проявлениями. Для лечения широко применяются препараты местного действия (вагинальные свечи, мази), в случае их неэффективности назначают антимикотические препараты системного действия (таблетированные формы).
Антимикотические (противогрибковые) лекарственные средства имеют широкий спектр противопоказаний, их прием требует тщательного мониторирования функций печени и почек, в связи с чем определять тактику лечения, необходимость и длительность приема этих препаратов может только врач.
Осложнения кандидоза
Урогенитальный кандидоз может осложниться присоединением вторичной инфекции, развитием воспалительного процесса (в том числе хронического) в репродуктивной системе, что может стать причиной вторичного бесплодия из-за образования спаек, нарушающих проходимость половых путей.
Для кандидозов прочей локализации также актуально присоединение бактериальной инфекции.
Профилактика кандидоза
Профилактика кандидоза в основном сводится к уменьшению количества рецидивов заболевания, что достигается путем:
- выявления и лечения больных с кандидозом любой локализации;
- обоснованного применения антибиотиков;
- восстановления нормальной микрофлоры после терапии антибактериальными препаратами;
- соблюдения личной гигиены;
- лечения хронических заболеваний (например, сахарного диабета);
- предупреждения возникновения микротравм в полости рта, кожи (особенно у маленьких детей и людей с хроническими заболеваниями или иммунодефицитными состояниями).
Источники:
- Федеральные клинические рекомендации по ведению больных урогенитальным кандидозом // Российское общество дерматовенерологов и косметологов. – Москва, 2013. – 16 с.
- Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин // Российское общество акушеров – гинекологов, 2019.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Демодекоз
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Бесплодие мужское
Бесплодие мужское: причины появления, симптомы, диагностика и способы лечения.
Вросший ноготь
Вросший ноготь: причины появления, симптомы, диагностика и способы лечения.
Источник
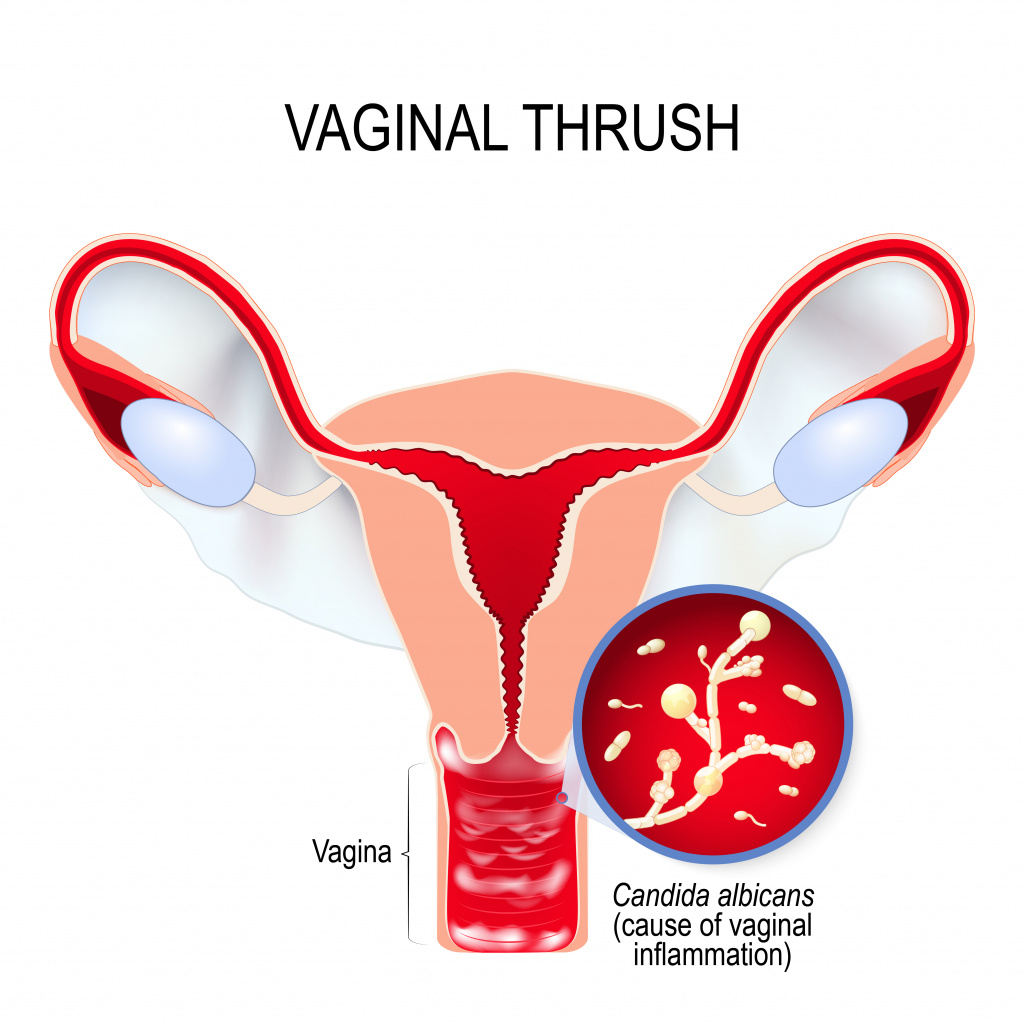
Вагинальный кандидоз – микоз слизистой оболочки влагалища, возникающий при ее колонизации штаммами дрожжеподобных грибов Candida. В острой стадии отмечаются покраснение, отек и зуд вульвы; болезненность, жжение и зуд во влагалище; обильные, творожистого вида выделения из половых путей; в хронической – сухость и атрофия слизистой оболочки, экскориации, выраженная лихенизация. Диагноз вагинального кандидоза устанавливают по данным клинической картины, микроскопического и культурального исследования. При вагинальном кандидозе назначаются системные и местные антимикотические средства, поливитамины, иммуностимуляторы.
Общие сведения
Вагинальный кандидоз, или молочница – разновидность вагинальной грибковой инфекции, возбудителем которой являются микроскопические дрожжеподобные грибки рода Кандида альбиканс (Candida albicans). Кандида-инфекция имеет большую значимость в акушерстве и гинекологии в связи с широким распространением и увеличением заболеваемости в последние годы. Среди вагинальных инфекций кандидоз стоит на втором месте после бактериального вагиноза. Вагинальный кандидоз обычно поражает женщин детородного возраста (беременных – в 2-3 раза чаще), до начала менархе и в постменопаузе встречается редко. Дрожжевая инфекция влагалища может существовать в форме бессимптомного кандидоносительства и истинного вагинального кандидоза – острого (продолжительностью до 2 месяцев) и хронического рецидивирующего (протекающего более 2 месяцев).
Причины вагинального кандидоза
Вагинальный кандидоз вызывают условно-патогенные дрожжеподобные грибы рода Candida, обитающие на коже и слизистых оболочках ротовой полости, ЖКТ, наружных половых органов и влагалища здоровых женщин. Смена фаз роста (псевдомицелия и бластоспор) дает грибкам возможность выживать в широком температурном и кислотном диапазоне. Гибель кандид вызывает кипячение в течение 10-30 мин., обработка формалином, медным купоросом, карболовой и борной кислотой. Наличие у грибов маннопротеиновой оболочки и энзимов (протеиназ и каталаз) позволяет легче противостоять иммунной системе макроорганизма.
Доминирующими возбудителями вагинального кандидоза (в 75-80% случаев) выступают штаммы C. albicans, обладающие большим патогенным потенциалом. Вагинальный кандидоз, вызванный другими видами (C.glabrata, С. tropicalis, C. krusei, C.parapsilosis) более типичен для определенных этнических групп (представительниц африканской расы) и географических областей (побережья Средиземного моря, Ближнего Востока), что связано со спецификой микробиоценоза слизистых и кожи, питания и бытовых условий.
Как правило, вагинальный кандидоз – это эндогенная инфекция, развивающаяся в условиях бессимптомного кандидоносительства, обычно вагинального, реже – на слизистой полости рта, кишечника и коже. Например, рецидивирующая форма вагинального кандидоза обусловлена персистенцией кандид в кишечнике и периодическим поступлением возбудителя во влагалище и его колонизацией. При вагинальном кандидозе псевдомицелий кандид обычно проникает только в поверхностные слои эпителия влагалища, реже затрагивает более глубокие ткани с последующим гематогенным распространением и поражением различных органов.
Появлению вагинального кандидоза способствует недостаточность защитной системы организма-хозяина, проявляющаяся снижением местного иммунитета влагалища. Локальный иммунодефицит в отношении антигенов кандид (снижение активности макрофагов и лимфоцитов) не позволяет блокировать рецепторы и ферменты грибов.
Вагинальный кандидоз обычно не сопровождается заметным уменьшением уровня лактобактерий и изменением нормальной микрофлоры влагалища; но при образовании полимикробных ассоциаций может сочетаться с бактериальным вагинозом.
К развитию вагинального кандидоза располагает нарушение баланса половых гормонов при беременности, приеме гормональных контрацептивов, эндокринная патология. Влияние колебания эстрогенов и прогестерона на слизистую влагалища проявляется увеличением концентрации гликогена в эпителиоцитах, стимуляцией их чувствительности к кандидам и более эффективной адгезией грибов. Вагинальный кандидоз намного чаще сопровождает различные состояния, связанные с иммуносупрессией (ВИЧ-инфекцию, сахарный диабет, туберкулез, гиповитаминоз, чрезмерное применение антибиотиков, кортикостероидов, цитостатиков, лучевой терапии и др.). Вагинальный кандидоз может быть ассоциирован с атопическими проявлениями (аллергическим ринитом, пищевой аллергией).
Погрешности питания, применение гигиенических средств (прокладки, тампоны), ношение тесной одежды не считаются значимыми факторами развития вагинального кандидоза. Существует вероятность передачи кандида-инфекции новорожденному при прохождении через родовые пути больной матери; возможен половой путь заражения; риск инфицирования выше при частых орально-генитальных контактах.
Симптомы вагинального кандидоза
При кандидоносительстве не отмечается клинических проявлений, пациентки жалоб, как правило, не предъявляют. При остром вагинальном кандидозе возникают обильные густые бело-серые выделения из влагалища, творожистого вида с кислым запахом. Пораженная вагинальным кандидозом слизистая оболочка отечна, гиперемирована и склонна к кровоточивости. На ней отмечаются резко отграниченные или сливающиеся друг с другом округлые и овальные очаги творожистого налета и пленок, размером от точечных до 5-7 мм в диаметре. В острой фазе налеты плотно прикреплены к слизистой и с трудом счищаются с обнажением блестящей эрозированной поверхности с фестончатым краем; позже легко снимаются, выделяясь из половых путей. Типичным для вагинального кандидоза является зуд и жжение в области вульвы, усиливающиеся во время менструации, после физической активности, водных процедур. Пациенток также беспокоят резкие болезненные ощущения при половом акте.
При хроническом вагинальном кандидозе возможно отсутствие характерных выделений, отмечаются небольшая гиперемия слизистой оболочки, скудные пленки и сухие эрозии, выраженная лихенизация и экскориации. Слизистая оболочка становится дряблой, атрофичной, вход во влагалище сужается, могут появиться геморрагические высыпания. Хроническая форма имеет длительное многолетнее течение.
Вагинальный кандидоз обычно распространяется на наружные и внутренние половые органы, мочеиспускательный канал с развитием кандидозного вульвовагинита, цервицита и уретрита. Вагинальный кандидоз может быть причиной прерывания беременности (самопроизвольного выкидыша, преждевременных родов), развития эндометрита в послеродовом периоде, бесплодия.
Диагностика вагинального кандидоза
Диагноз вагинального кандидоза подтверждают наличие клинических признаков инфекции и выделение культуры грибов со слизистой влагалища во время микробиологического исследования. Осмотр шейки матки и влагалища с помощью зеркал выявляет гиперемию, отечность слизистой, серо-белые творожистые налеты в ее складках. При окраске раствором Люголя проявляются мелкоточечные вкрапления и выраженный сосудистый рисунок. Выделения при вагинальном кандидозе обнаруживаются примерно в 76% случаев, зуд – в 32%.
При микроскопическом исследовании мазка определяются округло-овальные, местами почкующиеся клетки. При бакпосеве на среду Сабуро обнаруживаются выпуклые блестящие белые колонии округлой формы. Проводится видовая идентификация грибов и определение их чувствительности к препаратам, комплексная ПЦР-диагностика и ИФА на возбудителей ИППП. При необходимости обследование дополняют бактериологическим исследованием мочи и мазка уретры на микрофлору, анализом кала на дисбактериоз, определением сахара крови, УЗИ органов малого таза, брюшной полости и мочевого пузыря.
Лечение и профилактика вагинального кандидоза
Комплексное лечение вагинального кандидоза включает воздействие на возбудителя – грибы Candida, элиминацию провоцирующих факторов, терапию сопутствующей патологии.
При вагинальном кандидозе системно и местно применяются различные группы противогрибковых средств: полиеновые антибиотики (нистатин, натамицин), антимикотики имидазольного и триазольного ряда (клотримазол, кетоконазол, флуконазол, итраконазол). Хорошие результаты в лечении вагинального кандидоза показывает флуконазол, обладающий широким спектром фунгистатического действия, не дающий побочного эффекта на синтез стероидов и метаболизм. Эффективность однократного перорального приема высокой дозы дает преимущество перед другими антимикотиками.
При легком течении показаны местные препараты (миконазол, клотримазол) в виде крема, вагинальных свечей и таблеток. При хронической инфекции прием системных противогрибковых препаратов повторяют определенными курсами. Предпочтительно назначение малотоксичных форм антимикотиков беременным (натамицина, нифуратела интравагинально) и в детском возрасте (нифуратела в аппликациях и интравагинально, флуконазола перорально).
Терапия вагинального кандидоза может быть дополнена местным применением дезинфицирующих и противовоспалительных средств – р-ров буры в глицерине, перманганата калия и нитрата серебра в виде ванночек и спринцеваний. При вагинальном кандидозе полимикробного генеза назначаются комбинации антимикотиков с метронидазолом. Проводится коррекция иммунитета иммуностимулирующими средствами, показан прием поливитаминов. Излеченность от вагинального кандидоза определяется исчезновением клинических признаков и отрицательным результатом микробиологического исследования.
Профилактика вагинального кандидоза состоит в устранении условий для его развития: ограничении приема КОК, антибиотиков, цитостатиков; медикаментозной коррекции иммунодефицита, эндокринопатий и другой сопутствующей патологии, профилактическом обследовании женщин гинекологом.
Источник
