Кандидоз и молочница отличия
- Врачи
- Диагностика
- Статья обновлена:18.06.2020
Бактериальный вагиноз и молочница (вагинальный кандидоз) – крайне распространенные женские проблемы. Так, с вагинозом в течение жизни сталкивается до 70% женщин, с молочницей – до 75% (около 5% женщин страдают от нее более трех раз в год). При всех отличиях, эти болезни имеют ряд общих черт, например, могут протекать со сходными проявлениями (выделения, зуд, неприятный запах). Оба этих состояния не являются венерическими болезнями.
Откуда берутся молочница и бактериальный вагиноз?
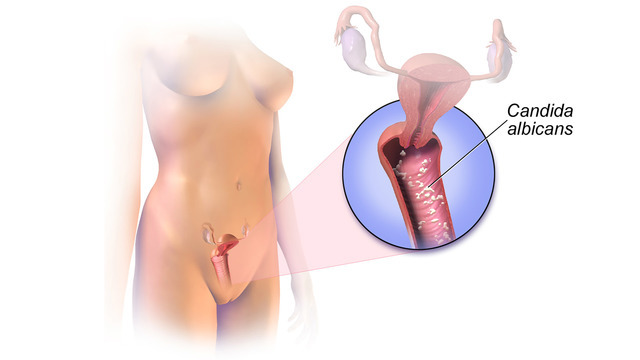
Причиной молочницы является чрезмерный рост дрожжевых грибков Candida albicans. Ее развитию могут способствовать прием антибиотиков, применение раздражающих гигиенических продуктов, нарушения иммунитета, сахарный диабет, прием некоторых гормональных препаратов, беременность.
Вагиноз может появиться при нарушении баланса бактерий, составляющих нормальную микрофлору влагалища: количество наиболее полезных бактерий (лактобацилл) падает, а других (например, гарднерелл) увеличивается. Его могут провоцировать антисептики и ароматизаторы в ваннах и гигиенических продуктах, остатки моющих средств на белье, спринцевание.
Как проявляются молочница и бактериальный вагиноз?
Оба состояния могут протекать бессимптомно, женщины также могут некоторое время не обращать внимания на их проявления, если они недостаточно сильны.
К сходным симптомам бактериального вагиноза и молочницы можно отнести:
- Зуд, покраснение, раздражение слизистой влагалища.
- Возможны боль и жжение при половом акте и мочеиспускании.
Эти симптомы обычно более выразительны при молочнице.
Отличительные симптомы двух заболеваний:
- При обоих состояниях усиливаются влагалищные выделения, но они обычно имеют разный характер. При молочнице они обычно густые, творожистой консистенции, а при вагинозе – жидкие, белого или серого цвета.
- Запах. Для выделений при бактериальном вагинозе характерен «рыбный» запах. Выделения при молочнице могут быть без запаха или немного пахнуть дрожжами.
Это не безобидные болезни. Так, при вагинозе увеличивается риск заболеваний, передающихся половым путем, воспалительных заболеваний органов малого таза и невынашивания беременности.
Посещение врача
При подозрении на молочницу или бактериальный вагиноз нужно посетить специалиста: самодиагностика и самолечение могут приводить к ошибкам и плохим последствиям для здоровья. Диагностикой и лечением этих состояний занимается гинеколог. Выбрать врача часто бывает непросто: всегда хочется, чтобы специалист был грамотным и ответственным, по возможности – лучшим. Такого доктора можно найти в сети медицинских клиник «Здоровье». Помимо высококлассных врачей в клинике можно рассчитывать на хорошее обслуживание и применение новейших технологий.
На приеме врач расспрашивает о жалобах и истории заболевания, проводит осмотр и назначает дополнительные диагностические тесты.
Диагноз молочницы врач часто может поставить без дополнительных анализов. Однако может понадобиться и тест, для которого берутся мазки из влагалища, а иногда из шейки матки. Это не болезненная процедура, занимающая несколько секунд. Далее мазок изучается под микроскопом или производится посев на специальную питательную среду, чтобы выявить рост грибков.
Для диагностики бактериального вагиноза также берутся мазки из влагалища или с шейки матки. Дополнительно может быть проведено исследование pH выделений.
Лечение молочницы и бактериального вагиноза
Лечение молочницы проводится противогрибковыми средствами. Они могу назначаться местно (свечи, кремы) или внутрь (таблетки), длительность курса зависит от тяжести заболевания. Противомикробные средства для борьбы с бактериальным вагинозом также могут быть в виде таблеток или крема. Лечение обязательно нужно доводить до конца, согласно предложенной врачом схеме. Самовольное прерывание терапии увеличивает риск развития рецидива заболевания.
Предупреждению этих болезней помогает бережное отношение к микрофлоре влагалища. Например, рекомендуется пользоваться мягким мылом без отдушек и тампонами и прокладками без ароматизатора, а также избегать спринцевания влагалища (вагинального душа). Вероятность заболеть молочницей также снижается, если не употреблять антибиотики без необходимости, не носить сильно обтягивающее белье и колготы, не ходить в мокром купальнике.
Сеть медицинских клиник «Здоровье»
https://medcenter.biz
Опубликовано на правах рекламы.
Источник
Ольга Белоконь, 28 января 2020
Кандидоз — одна из самых распространённых инфекций мочеполовой системы, вызванной дрожжеподобными грибами рода Сandida.
До 75% женщин в течение всей своей жизни хотя бы раз столкнётся с этой проблемой.
Дрожжеподобные грибы рода Сandida входят в состав нормальной микрофлоры ротовой полости, влагалища, толстого кишечника, кожи и т.д., то есть это условно-патогенный микроорганизм.
Только в случае размножения грибка в большом количестве и возникновении симптомов заболевания, мы можем говорить о “молочнице”.
Симптомы кандидоза
1. Зуд в области влагалища и в области наружных половых органов.
Зуд носит постоянный характер, его интенсивность может усиливаться вечером, ночью, перед менструацией, после полового акта. Иногда зуд может быть даже причиной бессонницы и вызывать нервные расстройства, женщина не знает, куда себя деть, так сильно он её беспокоит. Зуд может быть единственным симптомом кандидоза.
2. Обильные выделения из влагалища.
По консистенции могут быть жидкими или густыми, с примесью творожистых включений, белого или зеленоватого цвета, с кислым запахом, который может усиливаться после полового акта.
3. Может возникать кандидозное поражение мочевого пузыря (цистит) и мочеиспускательного канала (уретрит).
Для этих состояний характерен зуд и жжение во время мочеиспускания, болезненные ощущения в области мочевого пузыря и в области наружного отверстия мочеиспускательного канала.
4. В случае осложнённого кандидоза, возможно возникновение обширной эритемы (покраснения), отёка, нарушения целостности кожи и слизистых оболочек с формированием трещин.
Причины кандидоза
ношение тесного синтетического белья;
- приём КОК, особенно КОК с высоким содержанием эстрогенов;
- использование спермицидов;
- сахарный диабет, гипотиреоз;
- заболевания надпочечников;
- использование антибиотиков;
- использование местных антибактериальных препаратов широкого спектра действия;
- заболевания желудочно-кишечного тракта (нарушение микрофлоры кишечника может приводить к нарушению нормальной микрофлоры влагалища, они тесно взаимосвязаны друг с другом);
- использование кортикостероидов, лучевая терапия, химиотерапия;
- туберкулёз, онкозаболевания;
- беременность (у беременных женщин кандидоз возникает в 2-3 раза чаще, чем у небеременных, это связывают с физиологическим иммунодефицитом беременной женщины и с увеличением в клетках влагалища содержания гликогена — основного питательного вещества для дрожжеподобного гриба. Это не оказывает негативного влияния на плод и на течение беременности, может быть использовано местное лечение, при наличии выраженных симптомов кандидоза).
Течение кандидоза может быть:
острое (неосложненное);
- хроническое (рецидивирующее), для которого характерно более 4 эпизодов обострения за год. В таком случае “молочница” протекает месяцами, иногда даже годами, периодически давая о себе знать перед очередной менструацией или при обострении/возникновении другого заболевания, которое тем или иным образом может способствовать рецидиву кандидоза.
Диагностика и лечение кандидоза
Микроскопия нативного или окрашенного по Граму мазка (чувствительность 40-65%).
- Культуральный метод с посевом на специальные среды, который является “золотым” стандартом диагностики и позволяет определить чувствительность к противогрибковым препаратам.
- ПЦР-диагностика не рекомендована многими авторитетными организациями, в частности FDA.
В отсутствие жалоб исследование и тем более лечение кандидоза не проводят, так как грибы рода Сandida обитают в норме во влагалище здоровых женщин.
При наличии характерных жалоб и при подтверждении кандидоза одним из лабораторных методов диагностики (микроскопия или культуральный метод), назначается курс лечения.
Используются различные противогрибковые препараты в виде таблеток, вагинальных свечей или кремов, как правило, короткими курсами (от 1 до 7-14 дней).
Длительность лечения, вид препарата и его дозировку доктор подбирает индивидуально.
Лечение полового партнера не проводится. Исключение составляют те случаи, когда у него присутствуют симптомы кандидозного баланита/баланопостита.
В случае хронического кандидоза возможно использование противорецидивной поддерживающей терапии в течение 3-6 месяцев. Но, к сожалению, даже после проведения подобного лечения, у 30-50% женщин все равно возможен рецидив болезни.
Беременные женщины при наличии жалоб могут использовать местно противогрибковые препараты по назначению врача. Ни сама болезнь, ни используемые медикаменты для ее лечения, не оказывают негативного последствия и абсолютно безопасны для малыша.
Для предотвращения роста грибов абсолютно можно и нужно употреблять в большем количествейогурты, содержащие молочнокислые бактерии, продукты, которые оказывают прямое противогрибковое действие — чеснок, острый красный перец, прополис, брусника, грейпфрут и пр. А уменьшить в своём рационе количество хлебобулочных и кондитерских изделий, сдобной выпечки, сахара, конфет, сладостей и пр.
Пусть эта рекомендация и не имеет пока под собой мощной доказательной базы, но она может быть весьма эффективна как вспомогательная терапия.
Ольга Белоконь
Практикующий врач акушер-гинеколог
Источник
Кандидозом или молочницей называют заболевание, при котором слизистые оболочки и кожные покровы поражаются дрожжеподобным грибком рода Candida. Эти микроорганизмы относят к условно-патогенной микрофлоре, то есть в небольшом количестве постоянно населяют кожу, слизистые оболочки ротовой полости, половых органов здоровых людей, а их рост сдерживается иммунитетом организма. При его ослаблении начинается бурное размножение грибка, что приводит к возникновению заболевания.
Кандидоз встречается и у мужчин, чаще всего, после незащищенного полового акта.
Спровоцировать интенсивное размножение грибка может множество факторов. Например, переохлаждение, болезнь, стресс, изменение гормонального фона (во время беременности или приеме гормональных препаратов).
При приеме антибиотиков наряду с патогенными бактериями погибает и полезная микрофлора кишечника и влагалища, которая контролирует рост и развитие грибов Candida. Наличие хронического заболевания, снижающего активность иммунитета (ВИЧ, венерические заболевания, инфекции) очень часто вызывает кандидоз.
Кандидозом могут сопровождаться эндокринные заболевания (диабет, ожирение, нарушение функций щитовидной железы).
Наконец, причинами кандидоза могут стать жаркий климат или ношение неудобного тесного или синтетического белья.
Проявления зависят от локализации очага заболевания.
Кандидоз слизистой оболочки рта (оральный кандидоз, детская молочница) чаще всего встречается у детей, как правило, они заражаются от матери через родовые пути. При этом слизистая щек, зева, язык и дёсны становятся красными, появляется отечность, затем на слизистой оболочке полости рта возникают очаги белого творожистого налета. Со временем, их количество увеличивается, образуя пленки. Под налетом обнаруживаются эрозии. При хроническом течении кандидоза могут поражаться слизистые оболочки носа, губ, глотки и пищевода.
Кандидоз влагалища (вагинальный кандидоз) чаще всего встречается у женщин репродуктивного возраста, но может возникать у девочек и даже у мужчин. При этом поражаются у женщин влагалище и наружные половые органы, у мужчин – головка полового члена и крайняя плоть. У беременных женщин кандидоз встречается в 2-3 раза чаще, из-за повышенного уровня половых гормонов и ослабленного иммунитета.
Симптомы кандидоза у женщин:
- покраснение и отек слизистых оболочек половых органов
- жжение и зуд, усиливающиеся к вечеру, при переохлаждении, при несвоевременной гигиене, до или после менструации
- обильные белые выделения творожистой консистенции, обладающие кислым запахомболь и жжение при мочеиспускании
- дискомфорт при половом контакте
Симптомы кандидоза у мужчин:
- покраснение, зуд и болезненность в области головки полового члена
- отек крайней плоти, головки члена
- белый творожистый налет на голове полового члена
- боль при мочеиспускании
- боль при половом акт
Кандидоз кишечника (дисбактериоз) часто сопровождает вагинальный кандидоз или развивается изолированно. Обычно кандидоз кишечника появляется после приема антибиотиков или перенесенных кишечных инфекций. Грибы рода Candida поселяются в тонком кишечнике.
Вопреки распространенному мнению, главным методом диагностики кандидоза до сих пор является микроскопия мазка с пораженных участков слизистой. ПЦР (ДНК – диагностика), популярная в последнее время, как правило, плохо подходит для диагностики кандидоза.
Лабораторная диагностика заболевания включает в себя:
- микроскопию мазка выделений
- культуральную диагностику (посев)
- иммуно-ферментный анализ (ИФА)
- полимеразная цепная реакция (ПЦР)
У беременных женщин кандидоз встречается часто, но при этом последствия могут быть более тяжелыми, т.к. примерно в 70% случаев происходит заражение плода. Во время беременности кандидоз передается восходящим путем и может поражать пуповину, кожные покровы, слизистые оболочки и даже целые органы и системы. При тяжелом сепсисе возможна даже гибель плода. Ситуация часто осложняется тем, что при беременности многие лекарственные препараты противопоказаны, поэтому лечение кандидоза при беременности ведется по особой схеме (см. пункт «Лечение кандидоза при беременности»).
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
При лечении кандидоза очень важно подобрать правильные препараты, в зависимости от вида грибка (род Сandida насчитывает около 80 видов, из них более 10 могут вызывать заболевание). В противном случае, велик риск получить устойчивый к лекарственным препаратам штамм, что очень затрудняет дальнейшее лечение. Поэтому домашнее лечение кандидоза недопустимо.
Лечение кандидоза у женщин
Обычно, при легком течении кандидоза достаточно местного лечения. Для этого используют противогрибковые кремы, вагинальные таблетки или свечи:
- Клотримазол (канизон, кандибене, антифунгол) – наиболее используемый препарат
- Миконазол (Клион-Д)
- Натамицин
- Нистатин и др.
Свечи и кремы излечивают от кандидоза за 6-7 дней, препараты нового поколения – за 1-2 дня.
Курс лечения для полной гарантии выздоровления повторяют дважды. После применения местных средств необходимо в течение 30 минут находиться в покое, для большей эффективности лекарства. Поэтому свечи и вагинальные таблетки лучше применять на ночь.
Вместо препаратов для местного лечения или вместе с ними назначают однократный приём флуконазола (Дифлюкан, Флюкостат, Форкан, Микомакс и др.) дозировкой 150мг внутрь.Если у женщины случаются рецидивы инфекции, лечение кандидоза направлено не только на то, чтобы снять симптомы заболевания, но и на последующую профилактику.
Кроме местного лечения обязательно назначают препараты для приема внутрь. Важно подбирать их индивидуально, учитывая устойчивость конкретного вида грибов. При рецидивах назначают прием местных препаратов (свечи или вагинальные таблетки с клотримазолом) 1 раз в неделю в течение нескольких месяцев и флуконазол по 100мг внутрь 1 раз в неделю в течение нескольких месяцев. Необходимо регулярное наблюдение у врача.
На время лечения кандидоза необходимо отказаться от сексуальных контактов.
Лечение у мужчин
Чаще всего, для лечения кандидоза у мужчин достаточно местных противогрибковых средств. Назначают мази или кремы с клотримазолом, два раза в день в течение недели. Если лечение малоэффективно, дополнительно используют препараты общего действия. Сексуальные контакты на время лечения так же исключаются.
Кандидоз при беременности
Во время беременности многие препараты для лечения кандидоза (флюконазол, клотримазол) противопоказаны из-за побочных действий. Возможен приём нистатина и пимафуцина. Последний не токсичен даже в высоких дозах.
Кандидоз у детей
У детей малого возраста в лечении кандидоза большую роль играет правильное питание с достаточным количеством витаминов. Пораженные участки обрабатывают водным раствором зеленки, жидкостью Кастеллани (фукорцином), микосептином, применяют нистатиновую мазь, растворами танина и иодолипола. В тяжелых случаях проводится лечение нистатином.
При своевременном лечении кандидоз не наносит особого вреда здоровью. Но симптомы кандидоза могут доставить массу неприятных ощущений. Длительно существующий, он может приводить к поражению других органов, чаще всего мочеиспускательного канала, мочевого пузыря и почек. В особо тяжелых случаях прогрессирующее заболевание может поражать репродуктивные органы, что приводит к бесплодию, как у мужчин, так и у женщин. Но наибольшую опасность кандидоз представляет для беременных женщин, т.к. очень высок риск поражения плода.
Профилактика кандидоза включает в себя ограничение контактов с носителями заболевания, тщательные меры гигиены, контроль при лечении антибиотиками, при необходимости прием пробиотиков, ношение хлопчатобумажного нижнего белья, избегание случайных половых связей, а также своевременное лечение заболеваний органов мочеполовой системы.
При своевременном лечении прогноз благоприятный, излечение как правило наступает в течение недели. При осложненных формах и поражениях внутренних органов лечение кандидоза затруднено.
Источник
Многим знакомы симптомы молочницы – зуд, жжение и характерные «творожистые» выделения, скапливающиеся на половых органах. Воспаление, которое развивается с участием грибков рода кандида, не считается самостоятельным заболеванием, поскольку вызывается микроорганизмом, постоянно обитающим в организме.
Чаще всего болезнь вызывает грибок Candida Albicans, но иногда во время лабораторного исследования могут быть выделены и другие возбудители рода Candida.
Причины развития молочницы
Не секрет, что на коже и слизистых человека обитает огромное количество микроорганизмов. В отличие от болезнетворных микробов их называют непатогенными или условно-патогенными поскольку в большинстве случаев они не вызывают заболеваний. Наоборот, эти микроорганизмы защищают организм человека, «тренируя» иммунную систему.
Вагинальный кандидоз развивается в том случае, если баланс микрофлоры нарушается. Гибель естественной флоры приводит к неконтролируемому размножению грибков и развитию воспаления. Этот процесс вызывают:
- прием антибиотиков;
- колебания уровня гормонов в течение менструального цикла, во время беременности или менопаузы;
- сахарный диабет;
- снижение иммунитета;
- инфекции, передающиеся половым путем, которые приводят к развитию бактериального или вирусного вагиноза;
- частые спринцевания.
При вагинальном дисбактериозе или слабом иммунитете рост дрожжевых грибков могут вызывать даже смена марки используемого мыла, гигиенических прокладок или туалетной бумаги.
Симптомы молочницы у женщин
Обычно заболевание начинается с зуда и жжения в области половых органов. Интенсивность проявлений может быть разной – от незначительной до нестерпимой.
Дискомфорт усиливается во время полового акта, поскольку воспаленная слизистая реагирует на механическое раздражение. При распространении грибков на мочеиспускательный канал возникает резь при мочеиспускании.
При молочнице на слизистых появляются характерные выделения с кисловатым запахом, похожие на творог или свернувшееся молоко. Из-за этого болезнь и получила свое название.
Кроме половой зоны, поражается и ротовая полость, где выступает беловатый налет и возникает отек слизистых. Может даже поражаться область вокруг ногтя (кандидозный паронихий).
Симптомы молочницы у мужчин
У мужчин молочница встречается гораздо реже, чем у женщин, и поражает преимущественно слизистую оболочку головки и крайней плоти полового члена. Чрезмерное размножение грибков вызывает дрожжевой баланит или баланопостит.
- Слизистая приобретает красноватый оттенок и становится отечной. Может ощущаться зуд и жжение. Во время полового акта и мочеиспускания неприятные ощущения усиливаются.
- Под крайней плотью появляется белесоватый налет, который легко снимается, обнажая воспаленную ткань, на которой могут даже появляться язвочки и трещинки. Может появиться сыпь.
- При значительном угнетении иммунитета грибки могут распространяться на мошонку и паховые складки. Возможен кандидоз полости рта и околоногтевой зоны.
Может ли мужчина заразиться молочницей от женщины
При незащищенном контакте с женщиной, страдающей этой болезнью, вполне можно заразиться. Но это не значит, что баланопостит был получен именно половым путем. Его могли вызвать другие причины связанные с состоянием здоровья и самого мужчины. Поэтому обвинять партнершу появления кандидоза не стоит
Диагностика молочницы
Характерных творожистых выделений из половых путей достаточно для постановки диагноза вагинального кандидоза, но диагноз необходимо подтвердить и лабораторными методами:
- Микроскопическим – микроскопический анализ мазка, взятого из половых путей и мочеиспускательного канала. При кандидозе в результатах пишут – Candida +++, вегетирующие формы. Это значит, что в образце обнаружены грибки. Недостаток метода – невозможность выявить вид Candida, назначив максимально эффективное лечение.
- ПИФ-исследованием, или прямой иммунофлюоресценцией. Эффективность метода, основанного на обнаружении антител к возбудителю, превышает 80%.
- Культуральный метод посева образцов на питательные среды выявляет тип и концентрацию грибка. Поскольку небольшое количество возбудителя всегда есть в организме, показатель 10 в 4 степени КОЕ/мл считается вариантом нормы. Повышение свидетельствует о молочнице. Метод дает возможность определить чувствительность колоний к различным антигрибковым препаратам.
- ПЦР-диагностика не только выявляет кандидоз, но и показывает, каким именно типом Candida было вызвано заболевание. С помощью этого метода можно выявить распространенность болезни. Чем выше концентрация грибка, тем тяжелее молочница.
Лечение кандидоза
Для устранения кандидоза используется притивогрибковые препараты. Из числа таблетированных средств наиболее популярными средствами лечения кандидоза являются дифлюкан, флюкостат. и их аналоги. Из свечей чаще всего назначаются пимафуцин или ливарол. У мужчин наружно применяются антигрибковые мази клотримазол, залаин, кетоконазол.
Грибки Candida быстро вырабатывают устойчивость к противогрибковым препаратам, поэтому ранее популярные нистатин и леворин сейчас практически не применяют.
После исчезновения острых симптомов женщинам назначают препараты, восстанавливающие нормальную флору половых путей. Поэтому сначала нужно вначале избавиться от грибка, а затем уже заселить слизистую полезными микроорганизмами.
Пациентам с хронической молочницей назначаются:
- консультация эндокринолога, коррекция диеты, назначение сахароснижающих препаратов при выявлении повышенного уровня сахара в крови;
- лечение выявленных ИППП;
- общеукрепляющие процедуры.
Комплексный подход к лечению молочницы позволит надолго забыть о заболевании.
Чем опасен кандидоз
Молочница существенного вреда организму не наносит. Заболевание ограничивается слизистой оболочкой половых органов или ротовой полости, вызывает ряд неприятных симптомов, которые, тем не менее, не приводят к нарушению самочувствия и работоспособности.
По-другому обстоят дела у тех пациентов, страдающих СПИДом, вирусным гепатитом, тяжелыми заболеваниями внутренних органов. Ослабление защитных сил организма у этих больных может привести к распространению грибка на внутренние органы. У больных СПИДом молочница вызывает воспаление волосяных фолликулов, приводя к облысению.
Появления молочницы можно избежать, принимая антибиотики одновременно с противогрибковыми средствами. При подозрении на развитие болезни нужно срочно обратиться к гинекологу или урологу и вовремя начать лечение, чтоб не запустить проблему.
Поделиться ссылкой:
Источник
