Камни в почках при уреаплазмозе
Мочекаменная болезнь — заболевание мочевыделительной системы с нарушением оттока мочи и накоплением в чашечках, лоханках и мочевыводящих путях труднорастворимых солей.
Мочекаменная болезнь распространена повсеместно, но в некоторых районах встречается более часто, отражая местные геохимические особенности земной коры.
Мочекаменной болезни подвержены люди всех возрастов, чаще встречается в период от 20 до 50 лет. Больные мочекаменной болезнью составляют 30-40% всех урологических стационаров.
Мужчины болеют чаще, чем женщины. Камни в основном образуются в почках (нефролитиаз), откуда они могут переместиться в мочеточники и мочевой пузырь, реже они образуются в мочевом пузыре.
Причины возникновения мочекаменной болезни изучены еще не полностью.
Одной из важных причин мочекаменной болезни является нарушение водно-солевого обмена. Обменная (дизметаболическая) нефропатия объединяет группу заболеваний, при которых имеет место нарушение обмена веществ, сопровождающиеся изменениями со стороны почек. Это токсические заболевания, такие как шок, дегидратация, лекарственные поражения, электролитные нарушения; хронические, наследственные (гликогеноз, мукополисахаридоз) и приобретенные (сахарный диатез, гиповитаминозы, гипервитаминозы) заболевания.
Большое значение имеет также изменение химического состава крови, наступающие при инфекционных заболеваниях, интоксикациях, болезнях печени и желудочно-кишечного тракта (гепатиты, гастриты, колиты). В формировании мочекаменной болезни играют роль заболевания желез внутренней секреции, таких как щитовидная железа, паращитовидная железа, гипофиз.
В основе мочекаменной болезни (камнеобразования) лежит снижение содержания защитных коллоидов в моче. В этих условиях образуется группа молекул — мицелла, которая может стать ядром будущего камня. К ней присоединяется фибрин, форменные элементы крови, бактерии, остатки клеток эпителия и, наконец, труднорастворимые соли при их избыточном содержании в моче.
Конкременты образуются в собирательных канальцах. Если при этом моча перенасыщена солями и изменяется pH мочи, то нарастают кристаллизация и задержка конкрементов в устьях канальцев. Нарушение уродинамики будет способствовать формированию крупных камней — единичных и множественных. Размеры камней могут варьировать от 0,1 до 10-15 мм и более, а число их достигает иногда нескольких сотен.
Мочевые камни наблюдаются, как правило, в одной из почек (чаще в правой) и лишь у 15-30% больных они — двусторонние. При резких и частых колебаниях pH, бесконтрольном применении литолитических (растворяющих камни) препаратов формируются сложные по составу, так называемые «коралловидные» камни. Конкременты травмируют почки и мочевыводящие пути, способствуют их инфицированию, еще больше нарушают отток мочи.
Мелкие камни, находящиеся в почечной лоханке или мочеточнике, препятствуют оттоку мочи из почки, вызывают постепенное ее расширение и последующую гибель ткани почки, вырабатывающей мочу.
Часто крупные камни длительно существуют, не вызывая значительных поражений.
В зависимости от химического состава солей, которые образуют камни при мочекаменной болезни, различают:
Клинические проявления мочекаменной болезни могут быть разнообразными. У 13-15% больных камни являются случайными находками при исследовании по другому поводу.
К сожалению, у большинства больных диагноз мочекаменная болезнь появляется после приступа почечной колики.
В межприступном периоде мочекаменной болезни наблюдаются тупые ноющие боли в области? поясницы. Они усиливаются при длительной ходьбе, во время тряской езды, после поднятия тяжестей. При исследованиях мочи обнаруживается микрогематурия (следы крови), так как шероховатая поверхность камня ранит слизистую мочевыводящих путей.
При длительно существующей мочекаменной болезни может развиться пиелит (воспаление почечной лоханки), который может перейти в пиелонефрит.
Камни, расположенные в мочевом пузыре, вызывают его воспаление — цистит, что проявляется частым болезненным мочеиспусканием.
Симптомом мочекаменной болезни является самопроизвольное отхождение камней с мочой. Если камень задерживается в мочеточнике и закупоривает его, почечная лоханка перерастягивается скапливающей мочой и возникает водянка почки — гидроневроз, приводящий к атрофии почечной ткани.
Двусторонние камни почек или мочеточников могут вызвать полное прекращение мочеотделения. Подобное явление может наступить при наличии камня только в одной почке или мочеточнике с рефлекторным, нервным воздействием на другую сторону. Это опасное осложнение мочекаменной болезни, так как в организме накапливаются ядовитые продукты обмена веществ и происходит его самоотравление. В этом случае нужно немедленно обратиться к врачу.
В межприступный период мочекаменной болезни диагностическое значение приобретает повторной исследование осадка мочи. По преобладанию в нем тех или иных солей можно косвенно судить о процессах, происходящих в почках.
Наряду с микроскопией осадка при мочекаменной болезни желательно проводить количественную оценку каждого вида солей в суточном анализе мочи.
Величину и месторасположение конкрементов помогают установить рентгенологические исследования (кроме уратов, которые не задерживают рентгеновские лучи), ультразвуковая диагностика и внутривенная урография.
Приступать к терапии мочекаменной болезни можно после установления характера накапливающихся солей, поскольку неадекватные диетические и лечебные мероприятия могут способствовать образованию сложных камней.
Хирургическое удаление камней, а также дистанционная литотрипсия (дробление) не обеспечивают выздоровление и не устраняют причин и условий камнеобразования. Эти методы применимы при угрожающих жизни ситуациях, например, при закупорке мочеточника крупным камнем, неустранимой путем неотложной консервативной терапии и угрожающей развитием гидронефроза и анемии.
Лечение мочекаменной болезни должно быть комплексным, индивидуальным.
Режим должен способствовать восстановлению тонуса гладких мышц мочевых путей, необходимы утренняя гимнастика, прогулки, плавание, ходьба на лыжах (не допускать переохлаждений). Следует обратить внимание на регулярное опорожнение мочевого пузыря.
Диета, фармакотерапия и фитотерапия должны быть ориентированы на конкретную форму мочекаменной болезни.
Внимание! Материалы, представленные на сайте, являются информацией общего характера и не могут заменить квалифицированной консультации врача специалиста.
По материалам www.ureaplasma.ru
Мне 27 лет, у меня новый партнер. Спустя месяц совместной жизни, уехала в командировку и на 2-й день начались боли при мочеиспускании. Вначале не обратила внимание, на 5-й день начались сильные боли и начали болеть почки. Гинеколог назначил лечение. Воспаление прошло, но анализы обнаружили уреаплазму.
Ранее, лет пять назад, уже лечилась от уреаплазмы и повторные анализы показывали отсутствие инфекции. Могло ли произойти заражение от туалета гостиницы (полотенца, туалет), от обострения цистита или это однозначно от смены партнера? Нужно ли лечиться моему партнеру?
опубликовано 24/02/2015 21:53
обновлено 04/03/2015
— Женское здоровье
Если врач зациклен на модном коммерческом диагнозе, то ничего, кроме «модных» бактерий не найдет. Внимательно проанализируйте факторы, которые могли привести к возникновению ваших симптомов:
1. Вы уехали в другое место, т.е. поменяли обстановку. Я не знаю, как и чем вы добирались туда, но езда в транспорте могла повлиять.
2. Обычно боли при мочеиспускании – это признак массивного выделения солей (песка), а не только цистита. При этом общий анализ мочи может быть в пределах нормы, за исключением небольшого повышения количества лейкоцитов и повышенного количества солей (оксалаты, ураты, фосфаты). Перед этим можно отметить определенные погрешности (прием акоголя, обильный прием пищи, особенно соленой, острой, жаренной, интенсивный секс).
3. Смена партнера может вызвать цистит, уретрит, но обычно и кольпит, вульвит, потому что половые инфекции передаются половым путем, поэтому поражают в первую очередь наружные и внутренние половые органы. А вот интенсивный и длительный секс, независимо от того, новый это партнер или нет, спровоцировать негативные симптомы со стороны мочевого пузыря мог.
А теперь внимательно посмотрим на диагностику вашего заболевания.
Итак, какой же в итоге диагноз? На самом деле у вас его нет. У вас сильно болели почки. Почки сильно болят при выделении большого количество солей (песок, камни) и при появлении воспаления (пиелонефрит, гломерулонефрит). Избыточное выделение солей – это чаще всего погрешности в диете. Воспаление чаще всего вызывается бактериями кишечной группы. Таким образом, диагностика у вас правильно не проводилась.
Нет, вы не могли заразиться от туалета гостиницы. Ваши проблемы внутреннего происхождения, т. е. если и были явления пиелонефрита, то за счет активации вашей кишечной флоры в мочевыделительной системе при наличии благоприятных факторов. Если у партнера нет никаких жалоб, то его лечить не нужно.
По материалам www.komarovskiy.net
у 70% женщин он есть но спит
Уреаплазмы — это условно-патогенные микроорганизмы, которые могут стать причиной воспалительного процесса в мочеполовых органах. Такой процесс могут вызвать уреаплазмы , если они будут пребывать в организме женщин в избыточном количестве. Однако, уреаплазмы не всегда необходимо лечить. Их наличие в небольшом количестве не составляет никакой угрозы для женщин. Человек может быть носителей уреаплазмы , и при этом не заболеть уреаплазмозом . Только лишь при благоприятных для развития заболевания факторов, может возникнуть уреаплазмоз .
Вследствие таких факторов, количество уреаплазмы в организме женщин увеличивается, и из-за этого возникает воспаление мочеполовых органов.
Уреаплазмы передаются половым путём, поэтому половые партнёры больных уреаплазмозом женщин, рискуют заразиться, если не будут использовать средства защиты при половом акте.Также, инфекция передаётся внутриутробно (от матери к ребёнку). При снижении иммунной системы у женщин, увеличиваются шансы заболеть уреаплазмозом . Ещё имеется большая вероятность возникновения уреаплазмоза , как осложнения при обострении мочеполовых болезней (вагинит, кандидоз и др.). Также, наличие половых инфекций (гонорея, трихомониаз и др.) может спровоцировать уреаплазмоз .
Множество женщин на сегодняшний день отмечают, что в период заболевания не ощущали никаких симптомов. Достаточно долгое время избыточное количество уреаплазмы в организме женщин могут не проявлять себя. Это может происходить по причине сильного иммунитета. Если же иммунитет человека ослаблен, то симптомы обязательно проявятся. Признаки большого количества уреаплазмы в организме женщин весьма схожи с признаками других мочеполовых заболеваний.
1. При воспалительном процессе в организме выделения из влагалища приобретают желтый или зеленоватый цвет, возникает резкий неприятный запах. В норме выделения должны быть прозрачными и не иметь запаха.
2. Боли в нижней части живота и рези свидетельствуют о воспалительном процессе.
3. При заражении уреаплазмами вследствие орально-генитального контакта, может возникнуть ангина.
4. Мочеиспускание становится частым и болезненным, ощущаются боль и рези при опорожнении мочевого пузыря.
5. Возникает боль при половом акте и после него.Даже если уреаплазмоз не проявляется никакими симптомами, то лечение необходимо в любом случае. При этом не стоит полагаться на народные средства, это может усугубить ситуацию. К тому же, вышеописанные симптомы могут быть признаком множества заболеваний, которые намного опаснее уреаплазмоза . Лечение назначает врач, и в это лечение обязательно входят антибактериальные препараты, а также антибиотики. Препараты назначаются индивидуально, согласно результатам обследования пациента, и в соответствии индивидуальных особенностей его организма.
Своевременное и правильное лечение заболевания поможет избежать перехода уреаплазмоза в хроническую форму.
При проибретении хронической формы уреаплазмоза, женщина будет испытывать дискомфорт регулярно при обострениях заболевания, которое наступает при любом располагающем к этому факторе (простуда, тяжелый физический труд, стрессы и прочее). Когда при обострении лечение будет пройдено, наступит ремиссия (затишье), а через время снова обострение.
Кроме того, уреаплазмом может стать причиной ряда негативных последствий: мочекаменная болезнь, пиелонефрит, цистит, кольпит и артрит. Также, уреаплазмоз может спровоцировать бесплодие. Если же заболевание возникло во время беременности, вероятность выкидыша становится велика. Лечение проводят и при беременности, но схема лечения несколько меняется: используются более щадящие препараты, нежели в классическом варианте лечения.
Лечение данного заболевания
Лечение осуществляет уролог.
Схема лечения примерно такова: назначаются антибактериальные препараты, антибиотики (назначаются индивидуально), вагинальные свечи, назначается процедура спринцевания. Схема приёма лекарств для каждого пациента и отдельного случая назначается также индивидуально.
В период лечения не следует вступать в половой акт, особенно без презервативов. Рекомендуется на период лечения вовсе воздержаться от половых отношений. Параллельно должен пройти курс лечения половой партнёр. Кроме того, нужно соблюдать диету, исключая приём раздражающей пищи (соления, копчёности, сладости, острые блюда). Также, необходимо полностью исключить употребления алкоголя, так как при его взаимодействии с препаратами, курс лечения будет неэффективным. Как правило, курс лечения составляет около двух недель, после чего необходимо повторно сдать анализы.
Профилактика данного заболевания заключается в использовании средств защиты при половом акте и своевременном лечении.
По материалам pochkipro.ru
Источник
Что это
Уреаплазмоз — это состояние, при котором в генитальной микрофлоре преобладают бактерии рода уреаплазм.
В состав нормальной микробиоты мочеполовых путей у мужчин входит большое разнообразие не патогенных микроорганизмов, среди которых:
- коринебактерии,
- лактобактерии,
- бактероиды,
- актинобактерии,
- фузобактерии.
Обычно они являются доминантными. В небольшом количестве в микрофлоре здоровых мужчин также часто представлены некоторые условно-патогенные микробы. Если по какой-то причине они начинают преобладать, возникает дисбиоз, который при определенных условиях может приводить к воспалению в органах малого таза. Уреаплазмоз — это частный случай такого дисбиоза.
Условные и безусловные патогены в составе мужской микрофлоры
Условно-патогенные микроорганизмы встречаются у большинства здоровых мужчин и чаще всего не приносят никакого вреда организму, если их содержание в урогенитальном тракте не становится слишком высоким. К таким микроорганизмам относят:
- бактерии Gardnerella vaginalis,
- грибок Candida albicans (причина «молочницы»),
- бактерии родов Ureaplasma и Mycoplasma,
- бактерии рода Staphylococcus,
- энтеробактерии (Enterobacterium).
Патогенные микробы, в свою очередь, не должны присутствовать в организме мужчины. Если они обнаруживаются, то требуют лечения, так как являются возбудителями заболеваний. Среди них:
- бактерии Neisseria gonorrhoeae (возбудитель гонореи),
- бактерии Trichomonas vaginalis (возбудитель трихомониаза),
- бактерии Chlamydia trachomatis (возбудитель хламидиоза),
- бактерии Treponema pallidum (возбудитель сифилиса),
- бактерии Mycoplasma genitalium (причина уретрита).
Причины, возбудитель
Уреаплазмоз связан с повышенным содержанием или преобладанием в мочеполовой микрофлоре бактерий рода уреаплазм: Ureaplasma urealyticum и Ureaplasma parvum. Это условно-патогенные бактерии, которые в малых количествах наблюдаются в составе микрофлоры здоровых мужчин. Само по себе их обнаружение не является диагнозом и не требует лечения, однако высокое содержание уреаплазм в организме может быть признаком дисбиоза и увеличивает риск развития воспалений.
Дисбиоз может возникать по самым разным причинам. Спровоцировать изменения в составе нормальной микрофлоры могут:
- стресс,
- недостаток витаминов,
- сопутствующие инфекции,
- анемия,
- прием некоторых лекарств (например, антибиотиков),
- курение и алкоголь,
- недостаток питательных веществ,
- чрезмерное потребление сахара,
- недостаток клетчатки в составе рациона.
Сегодня ученые не могут прийти к единому мнению о том, насколько уреаплазмы опасны. Они могут участвовать в развитии ассоциированных воспалительных заболеваний, однако их роль до сих пор полностью не определена.
Есть данные, подтверждающие, что Ureaplasma urealyticum вместе с другим признанным патогеном из того же семейства Mycoplasma genitalium может вызвать негонококковый уретрит. Их выявляют также при:
- воспалительных изменениях шейки матки (цервитит) и влагалища (вагинит),
- воспалениях прямой кишки (проктит),
- воспалении горла (фарингит),
- заболеваниях органов малого таза,
- в более редких случаях — при воспалении почек (пиелонефрит).
При этом достоверно не известно, являются ли эти бактерии возбудителями названных инфекций.
Mycoplasma genitalium признана инфекцией, передающейся половым путем. Она требует скрининга и лечения обоих половых партнеров. Уреаплазмоз же врачи не лечат. Необходимо лечить ассоциированное воспалительное заболевание, которое развивается на фоне уреаплазмоза.
Пути передачи
Уреплазмы передаются половым путем: через вагинальный или оральный секс. Особенно рискуют люди, которые не используют презервативы. При этом эти бактерии часто сопровождают другие инфекции, передающиеся половым путем: хламидиоз, гонорея, сифилис. Они ослабляют иммунитет и усиливают риск ассоциированных воспалений.
Другой путь — вертикальный, от матери к ребенку. Бактерии могут проникнуть в организм ребенка через пуповину еще до рождения или во время родов.
Очень редко наблюдают бытовой путь передачи уреаплазм: через средства гигиены, общее полотенце или нижнее белье. Нужно понимать, что бактерия должна со слизистой влагалища или поверхности уретры попасть на полотенце, а затем на слизистую здорового человека. Притом, что уреаплазмы фактически не живут вне клетки хозяина. Поэтому возможность такой передачи чрезвычайно сомнительна.
Симптомы у мужчин
Уреаплазмы наполняют кишечную флору человека. Что заставляет эти бактерии создавать колонии и вызывать инфекцию, неизвестно.
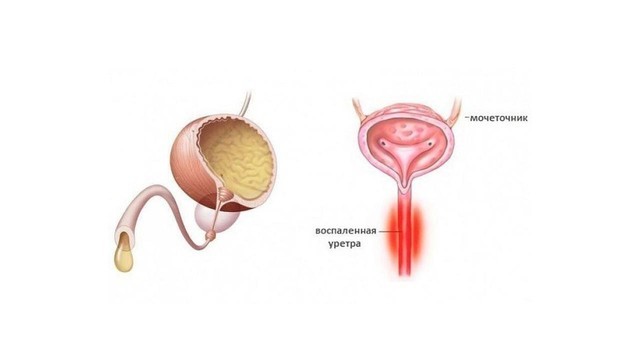
Уреаплазмоз может вообще никак не проявляться. Специально анализы на наличие уреаплазм врачи не назначают. Их выявляют при лечении других болезней. Так, показателем уреаплазмоза у мужчин является диагноз негонококковый уретрит, рис. 1 (то есть воспаление слизистой мочеиспускательного канала, которое было вызвано не гонококками). В этом случае инфекция имеет определенные симптомы:
- гнойные выделения из уретры,
- зуд, покалывания в области полового члена,
- боли при мочеиспускании,
- частые позывы в туалет,
- кровь в семенной жидкости и моче.
 Рисунок 1. Уретрит — воспаление слизистой мочеиспускательного канала. Источник: СС0 Public Domain
Рисунок 1. Уретрит — воспаление слизистой мочеиспускательного канала. Источник: СС0 Public Domain
Поражение уретры — один из признаков инфекций, передающихся половым путем. Поэтому при симптомах уретрита врачи просят сдать тест также на наличие ряда венерических заболеваний (ВИЧ, герпес).
Что вызывает уретрит?
Уретрит могут вызывать и другие патогены. В частности: влагалищная трихомонада, вирус простого герпеса (1 и 2 типа), аденовирусы и гонококки. В редких случаях причиной уретрита становится травма уретры или аллергическая реакция, например на гель для душа или мыло. В большинстве наблюдений уретрит выявляют у пациентов, которые ведут активную сексуальную жизнь и занимаются незащищенным сексом.
Диагностика
Диагностика уреаплазм проводится при выраженных внешних симптомах воспалительного процесса, причиной которого могли стать эти бактерии. Например, затруднение и сильная боль при мочеиспускании, зуд и покраснение полового члена. Если у врача есть подозрение на наличие инфекций, передающихся половым путем (трихомониаз, генитальный герпес), он также назначает анализ на наличие уреаплазмы. У женщин эту диагностику проводят при планировании беременности, а также после выкидышей и при подозрении на бесплодие.
Уреаплазмы и преждевременные роды.
Врачи считают, что уреаплазмы не вызывают преждевременные роды. Но они могут сыграть свою роль в воспалительном инфекционном процессе, который может привести к родам до срока, инфекции оболочек плода и жидкости, воспалению пуповины, миграции плаценты, слишком малому весу новорожденного.
В обязательном порядке анализ на уреаплазмы сдают доноры спермы и пациенты, которым предстоит операция на органах мочеполовой системы, и в случае осложнений после пересадки почки.
К какому врачу обратиться
При наличии симптомов мужчинам нужно обращаться к дерматовенерологу или урологу, женщинам — к гинекологу. Как правило, врач сначала дает направление на анализы, передающиеся половым путем. Если результаты отрицательные, пациента просят сдать анализ еще и на уреаплазмы.
Какие анализы сдавать
В зависимости от метода на анализ направляют соскоб с уретры, прямой кишки, а также мочу, семенную жидкость и кровь. Так как уреаплазмы очень малы, микроскопией их выявить нельзя. Поэтому используют другие методы выявления уреаплазм.
Как подготовиться к анализам
В биоматериале, который получит лаборатория, должно содержаться достаточное количество бактерий. Перед походом к врачу следует:
- воздержаться от походов в туалет хотя бы 3 часа (важно при взятии соскоба из уретры),
- в течение 2 дней воздерживаться от половых контактов (важно при взятии эякулята и секрета простаты),
- не есть минимум 5–6 часов перед анализом (важно при взятии крови).
Для исследования может потребоваться сдать среднюю порцию мочи. Собирать мочу нужно утром или как минимум через 2–3 часа после последнего мочеиспускания.
Все исследования следует проводить до начала приема антибактериальных препаратов.
Посев
Посев (микробиологический анализ) заключается во взятии биоматериала (выделений из уретры, семенной жидкости, мочи) и помещения его на питательную среду. Если бактерии в биоматериале присутствуют, они станут образовывать колонии. По времени этот анализ самый долгий, он занимает 5–7 дней, но считается самым достоверным способом для определения чувствительности бактерий к антибиотикам (антибиотикорезистентность). Также он дает информацию о титре бактерий. Титр выше 10 4 КОЕ на 1 мл скажет о наличии патологии. Все это поможет врачу определить наиболее подходящее лечение.
ПЦР
Самый популярный и наиболее чувствительный метод — метод ПЦР (полимеразная цепная реакция). В этом случае определяют наличие ДНК уреаплазм в образце взятого биоматериала. Если этот анализ даст положительный результат, есть большая вероятность того, что возбудитель инфекции — уреаплазмы.
Антитела в крови
Другой метод — метод ИФА (иммуноферментный анализ). Он определяет уровень антител к уреаплазме в крови из вены. Анализ делается натощак или через 5 часов после еды. Этот анализ говорит о том, что человек сталкивался с бактерией. Он может служить дополнительным подтверждением диагноза, но его результат не может быть поводом к началу лечения. Метод ИФА назначают только в совокупности с другими анализами.
Общий анализ мочи
В этом случае о наличии бактерий будут говорить увеличение числа лейкоцитов (лейкоцитоз) и присутствие бактерий в моче (бактериурия). При этом большинству пациентов с бессимптомной бактериурией лечение не назначают. Исключения составляют ситуации с высоким риском появления инфекции в мочеполовой системе. Например, при беременности, СПИДе, онкологическом заболевании, после операции по пересадке почки.
Мазки у мужчин
Так как при уреаплазмозе высокая концентрация уреаплазм у мужчин наблюдается на поверхности уретры, для исследования часто берут соскоб с ее поверхности. Инструментом в этом случае служит тонкий зонд с щеточкой на конце. Процедура может вызывать болевые ощущения, инструмент повреждает верхний слой эпителия. После взятия соскоба также возможна боль при мочеиспускании на протяжении 1-2 дней.
Лечение
Лечение уреаплазмоза включает прием антибиотиков и вспомогательные препараты, поддерживающие работу иммунной системы. Повторный анализ делается не ранее через 3–4 недели после окончания лечения.
Антибиотики
Для лечения уреаплазмоза врач назначает антибиотикотерапию. Исследования показывают, что бактерия наиболее чувствительна к антибиотикам группы тетрациклинов (тетрациклину и доксициклину). Следом идет группа макролидов (джозамицин). В качестве альтернативы врач может прописать антибактериальный препарат группы фторхинолонов. Исследования показали, что бактерия вырабатывает устойчивость к некоторым антибиотикам группы макролидов (азитромицину и кларитромицину), поэтому при лечении они, как правило, не используются.
Вспомогательная терапия
В качестве вспомогательных методов лечения назначают физиотерапию, лекарства для поддержания микрофлоры кишечника, при диагнозе простатит — массаж простаты, для нормализации активности печени и ее защиты от антибиотиков — гепатопротекторы. Обязательно воздерживаться на время лечения от сексуальной близости.
Уреаплазмы подавляют иммунную систему человека, поэтому врачи прописывают также витамины. У значительной доли пациентов наблюдается пониженное содержание “солнечного” витамина Д3, поэтому чаще всего назначают именно его. Если уреаплазмы обнаружены у пациента с диагнозом “анемия”, врачи в качестве вспомогательного средства назначают ему препараты железа.
Иммуномодуляторы
Врач может прописать иммуномодулирующие препараты для восстановления и поддержания иммунитета. Но уреаплазмоз этими препаратами не лечится, необходимо лечить сопутствующее заболевание (уретрит, инфекции, передающиеся половым путем, и т.д.).
Народные средства
В качестве народных средств применяют отвар ромашки, зверобоя и эхинацею. Естественно такой вид терапии основой лечения не является.
Прогноз
Исследования показывают, что наличие бактерий в микрофлоре мочевого пузыря — нормальное явление. Если же их количество начинает увеличиваться или при снижении иммунитета они начинают атаковать организм человека, то возникает инфекция, которая может затронуть слизистую мочеиспускательного канала, вызвав уретрит.
Чем опасен уреаплазмоз. Осложнения
В определенных условиях уреаплазмоз способен вызывать воспалительный процесс, который может подниматься вверх по мочеполовым путям, затрагивая различные органы. В список возможных осложнений у мужчин включают:
- воспаление предстательной железы (простатит),
- камни в почках (пиелонефрит).
Среди более редких:
- воспаление оболочек головного и спинного мозга (менингит);
- эндокардит и остеомиелит (есть наблюдения, когда у пациента с уреаплазмозом выработался остеомиелит на фоне эндокардита двустворчатого клапана сердца);
- бактериемия (наличие бактерий в крови человека, которая при нормальных показателях должна быть стерильной);
- воспаление мочевого пузыря и мочекаменная болезнь.
Важно! Точных данных о том, что уреаплазмоз может привести к бесплодию у мужчин, нет. Результаты проводимых исследований вызывают споры. И все же при наличии симптомов врачи рекомендуют не оставлять инфекцию без лечения, так как риск того, что инфекция попадет в предстательную железу, сохраняется.
Болезнь Рейтера
Среди редких осложнений воспалительных заболеваний органов малого таза стоит выделить реактивный артрит или синдром Рейтера. Это воспаление, которое поражает суставы, глаза, уретру и кожу (рис. 2). Точная причина синдрома не выявлена. В большинстве анализов сексуально активных мужчин при диагнозе реактивный артрит выявляли также инфекцию, вызванную хламидиями (Chlamydia trachomatis) или уреаплазмами (Ureaplasma urealyticum).
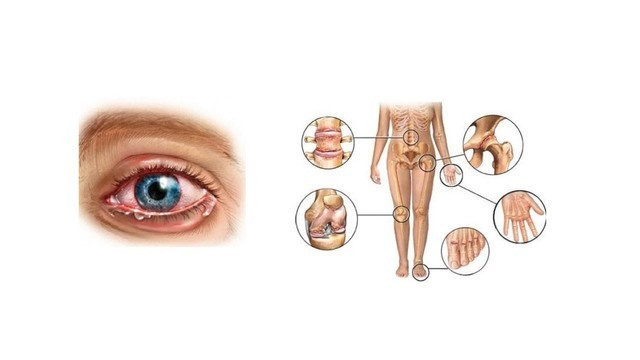 Рисунок 2. Основные признаки синдрома Рейтера — уретрит, конъюнктивит и артрит. Источник: СС0 Public Domain
Рисунок 2. Основные признаки синдрома Рейтера — уретрит, конъюнктивит и артрит. Источник: СС0 Public Domain
Что будет, если не лечить?
Последствия невылеченного уретрита включают его хроническую форму, бесплодие, постоянный дискомфорт, жжение и боль при мочеиспускании. Если причиной уретрита являются бактерии рода уреаплазмов, то, поднявшись вверх по мочеполовым путям, они могут вызвать инфекцию и в других органах: почках, сердце, крови.
Профилактика
Единственный способ избежать уреаплазмоза — это состоять в моногамных отношениях с проверенным партнером. При активной половой жизни обязательно применение средств барьерной контрацепции (презерватив).
Нужно прислушиваться к сигналам, которые подает организм. Врачи советуют не менее 1 раза в год посещать гинеколога или уролога, а при подозрении на наличие инфекции обязательно обращаться к специалисту.
Заключение
Уреаплазмоз — это частный случай дисбиоза мочеполовой микрофлоры, который возникает в организме при увеличении количества бактерий из рода уреаплазм. Уреаплазмы передаются половым путем. Они могут никак не проявлять себя либо, по мнению части научного сообщества, стать причиной различных заболеваний. Чтобы избавиться от этих бактерий, нужно лечить само заболевание.
Уреаплазмоз у мужчин чаще всего связывают с негонококковым уретритом. Симптомы включают зуд и жжение в половом члене, затрудненное мочеиспускание, боль, гнойные выделения. Инфекция может мигрировать и вызвать воспаления в других органах: сердце, почках, мочевом пузыре, суставах, крови.
В качестве лечения врач назначает антибиотики: тетрациклин, доксициклин или джозамицин. В качестве альтернативы прописывают антибактериальный препарат группы фторхинолонов. Иммуномодуляторы не рекомендованы в качестве метода лечения. Их могут прописывать только для поддержания общего состояния организма пациента.
Источники
- WebMD. Urethritis.
- The National Health Service of UK (NHS). Non-gonococcal urethritis.
- Centers for Disease Control and Prevention (CDC). Sexually Transmitted Diseases Treatment Guidelines, 2015.
Источник
