Камень в почках гепатит
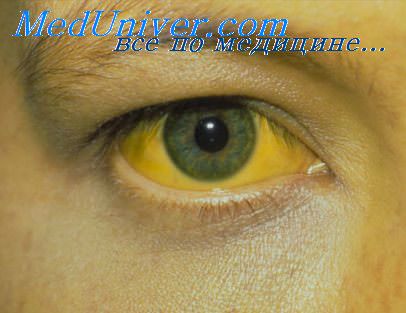
Зафиксированы случаи когда ВГС способствовал возникновению и усугублению почечных болезней. Именно поэтому при лечении ВГС у пациентов с патологиями почек противовирусная терапия проводится в комплексе со специфическими препаратами для лечения заболевания почек. В то же время выявлено, что у людей, изначально страдающих аномалиями почек и имеющих в анамнезе гепатит С, заболевание быстрее перетекает в хроническую форму.
Взаимосвязь аномалий почек и гепатита С
Согласно статистическим данным замечена взаимосвязь гепатита С и заболеваний почек. У людей страдающих почечными недугами, риск подхватить вирус гепатита С повышается в 3 раза. Связано это с гемодиализом, переливаниями крови и трансплантацией органа. При почечной недостаточности ВГС приобретает хроническую форму, усугубляет течение болезни и нарушает функционирование этого парного органа.
Трансплантация донорской почки также кроит в себе массу рисков. Как правило, эта процедура активирует хронический гепатит С. Ситуация возникает на фоне приеме препаратов, угнетающих иммунитет, а как мы знаем, для лечения гепатита С наоборот показан прием противовирусных и иммуномодулирующих препаратов. Очень часто на фоне гепатита С трансплантат функционирует ограниченно и в некоторых случаях происходит отторжение.
Почечные проявления ВГС
Хронический гепатит С способствует возникновению следующих почечных недугов:
- нефрит;
- васкулит;
- нефропатия;
- полиартериит;
- гломерулонефрит;
- хроническая почечная недостаточность.
Кроме того, хроническая форма может привести к циррозу печени и как следствие – летальному исходу.
Лечение гепатита С при заболеваниях почек
На сегодняшний день гепатит С полностью излечим, а у пациентов с тяжелой формой фиброза после терапии наблюдается его откат и улучшение функционирования печени. Именно поэтому, специалисты рекомендуют пациентам не затягивать с лечением, дабы избежать цирроза, ведь в этом случае процесс необратим и клетки печени восстановиться уже не смогут.
В медицинской практике сегодня применяются два метода терапии ВГС:
- препаратами группы «Интерферон Альфа»;
- ингибиторы протеазы.
Что касается выбора терапии, то, начиная с 2012 года, наблюдается отказ от терапии интерфероном альфа, ввиду частого процента возвратов и не ответов на терапию, а также огромного количества побочных эффектов.
Успешно практикуется второй метод терапии — ингибиторами прямого действия Софосбувир, Даклатасвир, Ледипасвир, Велпатасвир. Эти препараты стали революционными в терапии HCV – благодаря ним срок лечения снизился до 12 недель, а побочные эффекты практически отсутствуют. Пациентам с аномалиями почек, инфицированными ВГС перед началом противовирусной терапии необходимо пройти полное обследование, включающее:
- биохимический анализ крови;
- УЗИ печени;
- УЗИ почек и надпочечников;
- анализ мочи;
- анализ на гормоны.
Учитывая активизацию иммунитета при приеме противовирусных препаратов, терапию рекомендуется пройти до трансплантации органа или гемодиализа.
Влияние противовирусных препаратов от ВГС на почки
Препараты для лечения вируса HCV помимо позитивного воздействия на почечные недуги могут оказывать и негативное. Длительный прием интерферона альфа может привести к быстро прогрессирующей почечной недостаточности. Именно поэтому, во избежание побочных эффектов гепатологи рекомендуют придерживаться комбинированной схемы лечения, в основе которой применяются ингибиторы прямого действия.
Источник
Поражение почек при инфекционных заболеваниях. Почки при гепатитах и ГЛПСОдним словом, это есть острая инфекционная форма, и притом такая, где причина, производящая желудочно-кишечный катар, составляет также причину изменений паренхиматозных органов – печени, селезенки и иногда почек». Вовлечение в патологический процесс почек наблюдается не только при тех заболеваниях, при которых главной мишенью является печень, но и при других общих инфекционных болезнях, при которых наряду с ведущими клиническими симптомами возможно развитие почечной недостаточности. В основе патогенеза поражения почек при инфекционных болезнях лежат интоксикация и как следствие ее – расстройства гемодинамики, в первую очередь снижение или резкое падение артериального давления (коллапс, шок), нарушения микроциркуляции (особенно повышение сосудистой проницаемости и развитие сладж-феномена), а также водно-электролитные и другие обменные и гормональные сдвиги. При некоторых инфекционных болезнях, например, геморрагической лихорадке с почечным синдромом, поражение почек, равно как и других органов, связано с нарушением нервно-трофических функций. Диагностика поражений почек при инфекционных болезнях основывается на клинических симптомах (боль в пояснице, олигоанурия, полиурия, дизурические явления, отеки), на изменениях в моче (протеинурия, эритроцитурия, лейкоцитурия, цилиндрурия и др.) В последние десятилетия существенную помощь в дифференциальной диагностике оказывают ультразвуковое исследование почек, аксиальная компьютерная томография, радиоизотопное и ангиографическое исследования и др.
Инфекционные болезни, при которых почки поражаются первично, единичны. Наиболее ярким примером первичного вирусного поражения почек может служить геморрагическая лихорадка с почечным синдромом. Близки к ней по тяжести поражения почек лептоспирозы, при которых локализация лептоспир в почках более постоянна, чем в печени. При некоторых формах вирусных гепатитов В и особенно Е почки поражаются опосредованно после первичной репликации вируса в гепатоцитах и вызываемых им поражений паренхимы печени с расстройством многих видов обмена (гепаторенальный синдром). Отвергнуть одновременное вирусное поражение почек при гепатитах не представляется возможным В опытах анафилаксии с десенсибилизацией на морских свинках при исследовании гомогенатов ткани почек, умерших от токсической гепатодистрофии при вирусном гепатите, нам удалось показать наличие в них антигена, не содержащегося в почках погибших от случайной травмы (1964-1973). Вирусное поражение и печени, и почек с большей долей вероятности имеет место при желтой лихорадке. При ГЛСПС, начинающейся остро, появляются лихорадка, боль в пояснице, жажда, рвота, быстро нарастает интоксикация. Морфологическим эквивалентом болезни, как писал Е.М. Тареев, является геморрагический межуточный нефрит с кровоизлияниями с некротическими изменениями канальцев Этим изменениям предшествует поражение различных отделов ЦНС и периферической нервной системы с кровоизлияниями в железах внутренней секреции, прежде всего в надпочечниках и передней доле гипофиза, реже в других эндокринных органах. Даже прикосновение к поясничной области вызывает боль. В связи с отеком, гиперемией и увеличением размеров почек резкое поколачивание может привести к разрыву капсулы почки и смертельному внутреннему кровотечению(!). При ГЛСПС в начальной стадии развивается олигурия, вплоть до анурии с последующей полиурией на 2-й неделе болезни Печень слегка увеличена. В крови умеренный лейкоцитоз в начале болезни сменяется лейкопенией; тромбоцитопения, РОЭ увеличена. Умеренно повышена активность трансфераз. Высокие уровни мочевины и креатинина. В моче большое количество белка, цилиндры, эритроциты; лейкоциты в небольшом количестве. ГЛСПС регистрируется в любое время года (у дачников часто в начале летнего сезона, что обусловлено контактом с экскрементами полевых мышей) Ареал болезни очень широк (Дальний Восток, Урал, Средняя и Верхняя Волга, Самарская, Тверская, Ярославская области и другие регионы). В последнее десятилетие наблюдается учащение случаев заболеваний ГЛСПС в Подмосковье. Болезнь имеет тяжелое и среднетяжелое течение. Заболевают дачники, грибники, охотники и рыболовы В начале заболевания больным ставят, как правило, ошибочные диагнозы гриппа или ОРВИ, иерсиниоза или лептоспироза. – Также рекомендуем “Поражение почек при лептоспирозе. Гепаторенальный синдром” Оглавление темы “Диагностика и лечение вирусных гепатитов”: |
Источник
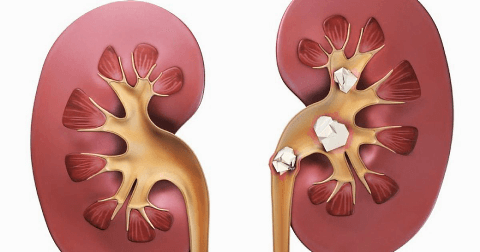
Камни в почках – твердые кристаллообразные отложения, которые состоят из нерастворимых солей, образующихся в человеческом организме при нарушении обмена веществ. Камни могут быть разной величины – одни размером с песчинку, другие от нескольких сантиметров в диаметре. Обычно пациент даже не подозревает об их наличии, пока они не начинают продвигаться к выходу из почки, чем способны причинить сильную боль.
Образование камней в почках (уролитиаз) является наиболее распространенной формой мочекаменной болезни. Заболевание может развиться у человека любого пола и возраста, даже у детей. Однако главная «целевая аудитория» этой патологии – пациенты от 20 до 60 лет. У мужчин камни в почках наблюдаются в 3 раза чаще, чем у женщин, однако у последних эти образования обычно имеют более сложную форму.
Как правило, камни образуются в одной почке. Но в 15-30% случаев патология способна поражать сразу обе почки. Могут образовываться как одиночные камни, так и множественные – иногда их количество доходит до нескольких тысяч.
Виды камней в почках
Камни в почках различаются по форме и составу. По форме они могут быть:
- плоскими;
- округлыми;
- угловатыми;
- коралловидными (имеют размеры почечной лоханки и имитируют ее внутреннюю форму – это наиболее сложная и редкая разновидность заболевания).
В зависимости от состава, встречаются следующие камни:
- Фосфатные. Образуются из солей фосфорной кислоты. Такие камни имеют сероватый цвет и мягкую консистенцию, за счет чего легко крошатся. Могут быть как гладкими, так и шершавыми.
- Цистиновые. Возникают из соединений цистина (серосодержащей аминокислоты). Камни округлой формы, гладкие, мягкие, желтоватого цвета.
- Оксалатные. Образуются из солей щавелевой кислоты. Камни плотные, с сильно шероховатой неровной поверхностью.
- Уратные. Образуются из солей мочевой кислоты. Камни гладкие или слегка шероховатые, плотные.
- Карбонатные. Возникают из солей карбонатной кислоты. С гладкой поверхностью, мягкой консистенцией, бывают разной формы.
- Холестериновые. Возникают на основе холестерина. Имеют черную окраску, мягкую консистенцию, легко крошатся.
- Белковые. Образуются из белка фибрина и солей. Это плоские и мягкие камни, окрашенные в белый цвет.
Карбонатные, холестериновые и белковые образования в чистом виде встречаются редко. Существует еще одна разновидность камней – смешанные. Это значит, что они имеют неоднородную структуру и разный состав на отдельных участках. Чаще всего смешанными являются коралловидные камни.
Причины образования камней в почках
Факторы, провоцирующие образование камней, бывают внутренними и внешними. Внутренними причинами являются:
- генетическая предрасположенность;
- пиелонефрит, уретрит, цистит и другие воспалительные заболевания мочевыделительной системы, имеющие инфекционное происхождение;
- нарушения обмена веществ: гиперпаратиреоз (гиперфункция околощитовидных желез), подагра;
- инфекционные заболевания, не связанные с мочевыводящим трактом (ангина, остеомиелит, фурункулез, сальпингоофорит и т.д.);
- избыток, нехватка или повышенная активность некоторых ферментов в организме;
- заболевания печени и желчевыводящих путей;
- врожденные аномалии почек, мочеточников;
- заболевания ЖКТ (гастрит, панкреатит и т.д.);
- недостаток двигательной активности, обусловленный постельным режимом (вследствие травм, болезней).
К внешним причинам относятся:
- неблагоприятное воздействие окружающей среды;
- особенности почвы, климата, химического состава употребляемой в местности проживания воды (наличие некоторых солей в составе);
- малоподвижный образ жизни;
- вредные условия труда (тяжелая физическая работа, высокие температуры, химические испарения и т.д.);
- злоупотребление пищей, богатой пуринами (азотистыми соединениями, которые преобразуются в человеческом организме в мочевую кислоту): к таким продуктам относятся мясо и субпродукты, рыба (особенно речная), спаржа, цветная капуста, брокколи;
- употребление слишком малого количества жидкости.
Симптомы
О наличии в почках камней сообщают следующие признаки:
- Боли в области поясницы, в боку или внизу живота (также могут отдавать в паховую область). Неприятные ощущения обычно усиливаются при физических нагрузках, движении, езде по неровным дорогами, а также после употребления жидкости в большом количестве или спиртного. Боли могут быть периодическими или постоянными (в этом случае они периодами усиливаются, затем стихают, но не проходят полностью). Часто встречающаяся разновидность боли при камнях – почечная колика. Приступ длится от нескольких часов до нескольких дней. Схваткообразные боли то нарастают, то спадают, и временами способны быть настолько сильными, что пациент не может сдержать крика.
- Кровь в моче. Урина может быть интенсивно красной или розоватой. А у некоторых пациентов кровь в моче обнаруживается лишь по результатам анализов.
- Задержка мочеиспускания при наличии позывов. Это опасное состояние, при котором необходимо немедленно обратиться к врачу. Оно обусловлено закупоркой мочевых путей камнями. Самостоятельно опорожнить мочевой пузырь пациент неспособен – требуется установка катетера. Задержка мочеиспускания может сопровождаться рвотой, кожным зудом, диареей, судорогами, головной болью, выделением холодного пота, ознобом, лихорадкой.
- Песок в моче.
- Частые позывы к мочеиспусканию.
- Тошнота и/или рвота.
- Помутнение мочи.
- Боли при мочеиспускании.
- Повышение температуры и артериального давления.
Признаки обычно проявляются при запущенном заболевании. На ранних стадиях патология может длительное время протекать бессимптомно. Поэтому важно ежегодно проходить профилактические осмотры у уролога.
Возможные осложнения
При отсутствии лечения при наличии камней в почках могут возникнуть следующие осложнения:
- нарушение оттока мочи вследствие закупорки мочевыводящих путей камнями;
- инфекции органов мочевыделительной системы;
- хронические воспалительные заболевания почек;
- боли, не проходящие при применении консервативных методов лечения;
- острая почечная недостаточность;
- анемия (развивается при регулярном присутствии крови в моче).
Диагностика
Диагностика заболевания осуществляется урологом, который при необходимости направляет пациента к хирургу. Сначала проводятся сбор анамнеза и осмотр пациента. Затем назначаются следующие обязательные исследования:
- общие и биохимические анализы мочи и крови;
- урография (рентгенологическое обследование мочевыводящих путей);
- УЗИ органов мочевыделительной системы.
Дополнительно могут быть назначены:
- компьютерная томография почек (для оценки размеров и плотности камня и состояния окружающих тканей);
- радионуклидное сканирование почек (для оценки функции почек);
- посев мочи на микрофлору (для выявления инфекции в органах мочевыделительной системы).
Лечение

Хирургическое лечение назначается в следующих случаях:
- при неэффективности консервативной терапии;
- при наличии осложнений.
Перед операцией пациенту назначают антибиотики, антиоксиданты и препараты, улучшающие микроциркуляцию крови.
Хирургическое вмешательство может быть:
- малоинвазивным (малотравматичным, операция производится через небольшие проколы или естественные отверстия);
- традиционным (открытое хирургическое вмешательство осуществляется через разрезы).
К малоинвазивным методам относятся:
- Лапароскопические операции. В области поясницы делают маленький надрез (1-2 см), через который в почку вводят специальный инструмент троакар (представляет собой трубку) и зонд. Если камень небольших размеров, его извлекают сразу, если крупный – предварительно дробят.
- Эндоскопические операции. Такое хирургическое лечение проводится через естественные пути или через небольшие проколы с помощью прибора эндоскопа.
К традиционным хирургическим методам относятся:
- Нефролитомия – операция, при которой камень устраняют из лоханки или чашечек почки;
- Уретеролитотомия – хирургическое удаление камня из мочеточника;
- Пиелолитотомия – устранение образования из почечной лоханки.
К традиционным хирургическим методам прибегают, если камень имеет внушительные размеры или у пациента наблюдается почечная недостаточность.
Профилактика
После операции важно принимать профилактические меры. В противном случае камни могут возникнуть повторно. Профилактика включает в себя:
- Употребление достаточного количества воды (1,5-2 л в день). А в жаркую погоду или при активных физических нагрузках рекомендуется пить раз-два в час (по 100-150 мл воды).
- Соблюдение диеты. Разработку рациона должен осуществлять доктор, учитывая состав камней, а также особенности организма и анамнез пациента.
- Ежедневная физическая активность – для улучшения кровотока. Пеших прогулок будет вполне достаточно. Однако они должны быть регулярными и включать в себя не менее 10 000 шагов в день (необязательно проходить такое количество за один раз).
- Ограничение количества употребляемого спиртного (а лучше вообще от него отказаться).
- Сокращение количества употребляемой соли – для уменьшения нагрузки на почки.
- Избегание переохлаждения.
- Отказ от употребления слишком холодных напитков (особенно тех, что содержат дрожжи: квас, пиво).
- Своевременное лечение заболеваний, особенно инфекционных.
- Ежегодная сдача общего анализа мочи.
- Санаторно-курортное лечение. Пациенту, перенесшему операцию по удалению камней из почек, рекомендуется по возможности ежегодно (1-2 раза) посещать курорты с минеральными водами.
Также доктор может назначить лекарственную терапию, направленную на предупреждение повторного образования камней.
Источник
Весна. Почки… Нет, не распускаются – болят! Ведь им приходится трудиться ежедневно и еженощно, очищая наш организм от вредных продуктов обмена.
Подсчитано, что весь объем нашей крови прокачивается через почки каждые 7-8 минут! Это огромная нагрузка. И весенние простуды, неправильное питание, малоподвижный образ жизни, различные неблагоприятные факторы – все это может сказаться на работе почек. А в итоге – мочекаменная болезнь, которая все чаще встречается даже у молодых людей.
Причины очевидны. Нарушение обмена веществ приводит к образованию нерастворимых солей. Из них и формируются камни.
Губит людей вода
Считается, что к мочекаменной болезни (МКБ) приводит комплекс внешних и внутренних причин. Среди внешних это:
физико-химические свойства воды (жесткая вода с большим содержанием кальциевых солей способствует появлению уролитиаза);
обезвоживание организма, связанное с жарким климатом; недостаток витамина А и витаминов группы В; применение некоторых лекарств (сульфаниламиды, избыточное употребление аскорбиновой кислоты – витамина С); употребление острой или кислой пищи;
вредные условия труда;
малоподвижный образ жизни.
Внутренние причины:
аномалии развития почек и мочевых путей; хронические заболевания органов мочеполовой системы (пиелонефрит, цистит, простатит и т.д.);
нарушения обмена веществ;
заболевания желудочно-кишечного тракта;
длительное состояние неподвижности (иммобилизация при переломах).
Зачастую люди не подозревают о болезни, даже когда камень уже существует. Его обнаруживают обычно при ультразвуковом и рентгенологическом обследованиях, с помощью лабораторных исследований. Но нередко человек узнает, что он болен, в момент, когда камень начинает выходить из организма или просто приобретает большие размеры. Эти процессы не заметить уже невозможно – они сопровождаются очень болезненными ощущениями.
В большинстве случаев мочекаменная болезнь начинается с приступа почечной колики. Это приступ сильных болей в поясничной области.
Помогают “водные удары”
Методы лечения больных МКБ разнообразны, но их можно разделить на две основные группы: консервативные и оперативные. Оперировать или нет – это зависит от общего состояния больного, его возраста, от клинического течения болезни, величины и места нахождения камня, от анатомо-функционального состояния почки, сопутствующих заболеваний.
Мелкие камни, не препятствующие току мочи по мочевым путям и не вызывающие инфекцию, не нуждаются в специфическом лечении. Достаточно соблюдать определенную диету, правильный питьевой режим и принимать мочегонные отвары трав и некоторые лекарственные препараты, которые порекомендует врач.
Если при УЗИ выявлена начальная стадия мочекаменной болезни – наличие мельчайших кристалликов, целесообразно прибегать к “водным ударам”. Они заключаются в одномоментном приеме натощак 0,5-1,0 литра жидкости (свежее пиво, отвар сухофруктов, чай с молоком, слабоминерализованная минеральная вода).
В сезон можно съесть соответствующее количество арбуза. Все это дает мочегонный эффект и как бы промывает полостную систему почки. Людям, не имеющим противопоказаний к такой процедуре, можно повторять ее регулярно один раз в 7-10 дней. Если же вы страдаете различными сопутствующими заболеваниями, при которых такая процедура может привести к нежелательным последствиям, замените ее приемом отвара мочегонных трав или мочегонных препаратов (только по назначению врача!).
При приступе почечной колики поможет теплая ванна или грелка на поясницу. Можно принять спазмолитическое и обезболивающее средство (но-шпа, баралгин, анальгин).
При больших камнях в почках операции, как правило, не избежать.
важно
Если болезнь уже настигла, лечебную диету надо формировать в зависимости от вида камней.
Оксалатные камни. Получаются из солей щавелевой кислоты. При них следует ограничить употребление кофе и какао-продуктов (шоколада и т.д.), крепкого чая, щавеля, шпината, салата, черной смородины, клубники, орехов, бобовых, картофеля, цитрусовых, сыра, творога, молока.
Уратные камни. Образуются из солей мочевой кислоты. Необходимо исключить субпродукты – мозги, почки, печень и др., ограничить прием белковой (животного происхождения) пищи, шоколада, кофе, алкоголя, жареных и острых блюд, особенно в вечернее время.
Фосфатные камни. Вырастают из солей фосфорной кислоты. В этом случае из рациона исключаются: щелочные минеральные воды, молоко, пряности, острые закуски; стоит ограничить себя в употреблении картофеля, бобов, тыквы, ягод, зеленых овощей, творога, сыра, брынзы. Рекомендуются: мясная пища, сало, виноград, зеленые яблоки, груши, мучные изделия, растительные жиры, квашеная капуста, брусника, красная смородина.
СТРАНА СОВЕТОВ
Окажитесь от шоколада!
Напомним, что основная причина развития мочекаменной болезни – врожденное нарушение обмена веществ. Поэтому если этим заболеванием страдает кто-то из родственников, лучше заранее придерживаться следующих рекомендаций.
- Не переедать!
- Не есть бульоны, шоколад, кофе, какао, острую и жареную пищу.
- Ограничить потребление жирной пищи, соли.
- Пить много воды, не менее 1,5 л в сутки. Часть жидкости можно принимать в виде морсов из клюквы или брусники, минеральной воды.
- Регулярно принимать мочегонные настои или отвары различных трав.
- Не переохлаждаться, всегда дер жать в тепле поясницу.
- При появлении пусть даже небольших неприятных ощущений в области поясницы немедленно обращаться к урологу.
Источник
