Как защитить ребенка от краснухи
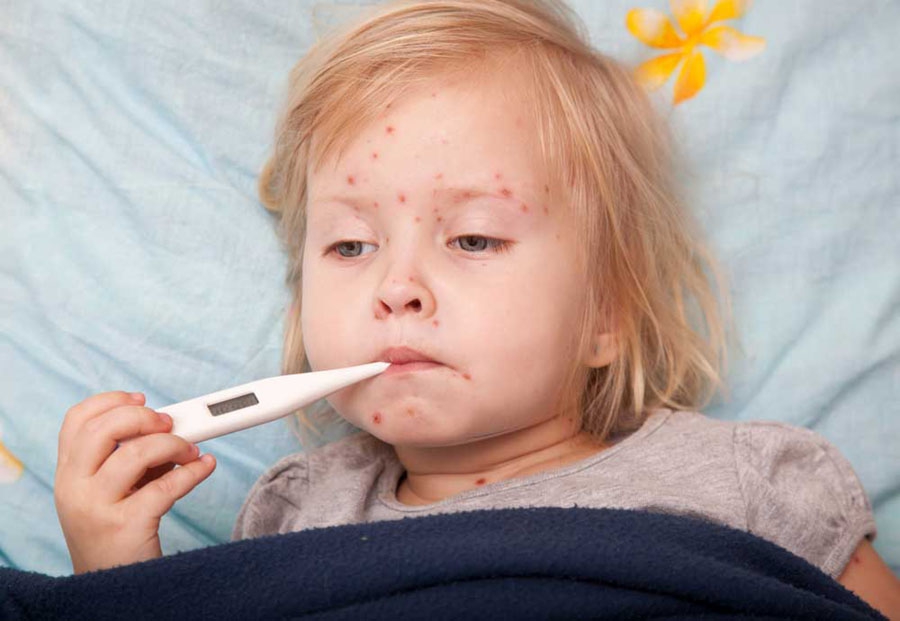
Краснуха – это инфекционная болезнь, вызванная вирусом. Краснуха распространяется воздушно-капельным путем и проявляет себя в виде мелкой сыпи с увеличением некоторых групп лимфоузлов. В основном это затылочные и заднешейные, а также при краснухи наблюдается повышение температуры до 38 гр.

Причины заражения детей краснухой
Вирусом краснухи в основном заболевают спорадически, т.е. это единичные случаи характерные для одной территории, одного коллектива или для одного сезона года. Но так же бывают и эпидемические вспышки, этого вируса. Межэпидемические интервалы краснухе в основном составляют 6-9 лет, но могут достигать интервала в 7-12 лет.
Этот вирус очень чувствителен к воздействию температур и химических веществ, и инактивируется под действием хлороформа, эфира, формалина.
Если не проходить преждевременную вакцинацию от этого вируса, то в группу риска попадают не только дети, но и взрослые. Интенсивней всего вирус краснухи действует на детей в возрасте от трех до двенадцати лет. Показатели заболеваемости в среднем составляют 270-300 случаев на сто тысяч не вакцинированных людей, и приводят к тому, что каждое десятилетие проходит массовая эпидемия с количеством заразившихся около 2% населения. В период таких эпидемий происходит большое увеличение случаев врожденной краснухи. Для заражения краснухой требуются более тесные и длительные контакты с больным, поэтому эпидемии отличаются большой продолжительностью времени. Одноразовый контакт с больным краснухой недостаточен для заражения, что в корне отличает, это заболевание, от таких как: корь, паротит, ветрянка. Но не стоит забывать, что заразный период этого вируса очень продолжительный, и поэтому длительный и тесный контакт с больным может привезти к заражению, особенно, в это время стоит избегать тесных контактов: в школах, садах, казармах.
Зимне-весенний период является характерным для краснухи. В это межсезонье приходиться до 70% заболеваемости. Особенно заболеваемость вирусом краснухи выше в больших городах, чем в сельской местности, т.к. в городе больше плотность и подвижность населения.
Источником распространения этого вируса является только человек и совершенно неважно взрослый этого или ребенок. Человек являющейся переносчиком вируса краснухи, может обладать не только выраженными, но и скрытыми симптомами заболевания. Ведь почти у половины людей болеющих этим заболеваниям, краснуха проходит бессимптомно, в виде небольшой простуды. Вирус не устойчив во внешней среде, поэтому им невозможно заразиться через предметы или третьих лиц. Самый опасный период, который представляет больной для окружающих, это первая и последняя неделя болезни.
Дети с врожденным синдромом краснухи являются основным источником вируса. У таких детей возбудитель вируса можно обнаружить в моче, спинномозговой жидкости, тканях, и чаще всего его выделение прекращается после шести месяцев жизни ребенка. По статистике у 80% детей с врожденным заболеванием краснухи в первые месяцы жизни, этот вирус можно наблюдать в зеве или на носу, а позже в крови, моче, костном мозге. В связи с этим, у таких детей есть большой риск, что болезнь перерастет в хроническую персистирующую инфекцию, и в дальнейшем они могут быть источниками заболевания. Особенно опасно для окружающих, если эти дети в будущем выбирают профессии связанные с постоянным общением с людьми.
При беременности у 20-50% женщин сохраняется риск заразиться вирусом краснухи, в то время 20% остального население также остается восприимчивым к краснухе, даже к 20 годам. К примеру, корью 90% детей переболевают к 9-10 годам, а к пятнадцати годам восприимчивость к этой болезни практически исчезает полностью.
Как развивается вирус краснухи?
Если ребенок не является врождённым переносчиком вируса, то его заражение происходит, через дыхательные пути, нос или рот, по которым вирус попадает в лимфатические узлы, где в дальнейшем происходит размножения вируса с последующим попаданием в кровь. В инкубационный период происходит распространение вируса с кровью, благодаря чему он благополучно распространяется по всему организму. Так же в этот период происходит увеличение лимфатических узлов, т.к. вирус обладает дермотропными и лимфотропными свойствами, после чего начинается процесс повреждение кожи. После появления сыпи, процесс развития вируса в организме завершается, чему способствуют появление в крови антител, которые можно наблюдать в крови больного, через несколько дней после появления сыпи.
Впоследствии нейтрализующие антитела накапливаются, что способствуют выздоровлению и формированию стойкого иммунитета к данному инфекционному заболеванию.
Проявления вируса краснухи
Инфекция находиться в организме около трех недель, хотя бывают случае, что заболевание проходило через 10 дней или увеличивалось до 25 дней, но это обычно характерно для взрослых. Обычно, болезнь проявляет себя более сильно на этапе появления сыпи, и до этого времени ее не всегда можно распознать. У детей за сутки до сыпи, можно наблюдать капризность или головные боли, а в носу или горле признаки простуды в этот период не явно выделены, поэтому распознать их практически невозможно.
Симптомы краснухи
В основном у детей наблюдаются три типа краснухи:
- Сыпь, лихорадка и катаральные явления;
- Сыпь и лихорадка;
- Только сыпь.
Самое распространённый симптом краснухи это, конечно же, сыпь. Вначале она появляется на лице и за ушами, а в дальнейшем распространяется по всему телу, но из-за того, что сыпь быстро распространяется по телу, возникает ощущение одномоментного появления. Явно выделяться сыпь начинает спустя 24 часа. Форма сыпи может быть овальной или круглой, достигающая размером от двух до трех миллиметров и не возвышающаяся над уровнем кожи. Но у некоторых зараженных, сыпь приобретает папулезный характер. Более сильные высыпания происходят в области ягодиц, спины, на сгибах рук и ног, менее интенсивно на шее и лице. В области подошв и ладоней, сыпь себя не проявляет, так же размер пятен у каждого больного разный, у кого-то они крупные, у кого-то наоборот небольшие. В некоторых случаях сыпь напоминает своим видом корь или скарлатину, что может привезти к ошибочно поставленному диагнозу. Поэтому стоит помнить, что при заболевании краснухой, сыпь будет меньше, чем при кори, но больше, чем при скарлатине.
В среднем высыпания у детей продолжаются три дня, после чего бесследно исчезает, не оставляя после себя пигментных пятен и шелушения. Бывают случаи, когда при краснухе у детей наблюдалась ярко выраженная сыпь с последующим слиянием, или же наоборот полностью отсутствовала. При втором варианте, это заболевание чаще всего диагностируется как респираторное заболевание.
Внутренние органы при вирусе не страдают, но иногда из-за лихорадочной реакции организма появляется небольшая тахикардия. Изменений в моче у больных тоже не происходит, хотя были случаи, когда у больных наблюдалось скоропреходящие явления лейкоцитурии, альбуминурии, микрогематурии.
Диагностика краснухи
Диагностика краснухи осуществляется на показаниях клинических данных, т.к клинические показатели для этой болезни довольно характерные. Помощь диагностике краснухи оказывают исследования крови на антитела, а так же эпидемиологические данные. Если в организме произошло четырехкратное увеличение титра антител, это говорит о том, что в нем, скорее всего, появился вирус краснухи.
Лечение краснухи
В основном дети переносят, это заболевания без осложнений, поэтому оно не требует каких-то особых способов лечения. Если у ребенка повысилась температура, то можно использовать любое жаропонижающее средство, например:
- парацетамол,
- ибуклин,
- ибуфен и придерживаться постельного режима.
При сильном высыпании можно дать ребенку:
- супрастин,
- фенкарол,
- тавигил,
- парлазин.
После перенесенного инфекционного заболевания, лечения краснухи, у ребенка появляется на него иммунитет, который не даст в последующем еще раз заболеть этим вирусом. Но стоит отметить, что когда малыш долгое время не общается с людьми больными краснухой, его иммунитет ослабевает, и он может вновь заболеть этим заболеваниям, хотя такие случаи очень редкие.
Во избежание повторного заболевания не забывайте про профилактику. Профилактические прививки стоит делать в двенадцать месяцев и в шесть лет, а так же вакцинацию должны проходить женщины детородного возраста, особенно в эпидемиологические периоды заболевания населения.
Источник
Содержание:
- Симптомы краснухи
- Синдром врожденной краснухи
- Кто входит в группу риска по заражению краснухой?
- Сроки и методы вакцинации против краснухи
- Реакция на прививку от краснухи и возможные осложнения
- Когда вакцинация от краснухи противопоказана?
- Как защитить себя и будущего малыша от краснухи?
На первый взгляд краснуха может показаться безобидным заболевание. Ее проявления напоминают обычное ОРЗ (правда, к ним присоединяются еще и высыпания на коже). Но для будущей мамы эта болезнь представляет серьезную опасность, так как она способна вызывать пороки развития или даже гибель плода. Поэтому каждая женщина, планирующая рождение ребенка, должна своевременно позаботиться о профилактических мерах, которые помогут сохранить здоровье малыша.
Симптомы краснухи
Краснуха — это острая вирусная инфекция верхних дыхательных путей. Ее источником является бальной человек или вирусоноситель. Вирус передается воздушно-капельным путем, то есть при разговоре, кашле, чихании, поцелуях. Зараженный человек опасен в течение недели до появления сыпи (самого яркого признака заболевания) и на протяжении двух недель от начала болезни. У взрослых заболевание часто начинается с недомогания, головной боли, озноба, повышения температуры тела, конъюнктивита, насморка, может сопровождаться болями в мышцах и/или суставах. Увеличиваются заушные, шейные и затылочные лимфатические узлы. Затем появляется сыпь в виде мелких красных узелков на лице, потом она распространяется вниз по туловищу и конечностям, кроме ладоней и подошв. Высыпания сохраняются от 3 до 5 дней.
У взрослых и детей краснуха обычно протекает легко. В качестве осложнений (которые встречаются очень редко) отмечают болезненность и припухлость различных суставов; уменьшение количества тромбоцитом крови с появлением внутрикожных точечных кровоизлияний, иногда кровотечений; в очень редких случаях развивается воспаление легких, мозга и/или его оболочек.
Точный диагноз устанавливают при обнаружении вируса краснухи в смывах из носоглотки и/или на основании увеличения уровня специфических антител класса igG и появления специфических антител масса IgM.
Синдром врожденной краснухи
Коварство вируса заключается в том, что при поражении беременных женщин он проходит через плаценту и может привести к развитию синдрома врожденной краснухи (CBK) с тяжелой хронической патологией и уродствами плода. Синдром врожденной краснухи развивается в результате инфицирования женщины во время беременности. Развитие дефектов у плода связано с периодами интенсивного образования различных органов на определенных сроках беременности: мозга — на 3-11-й неделе, глаз и сердца — на 4-7-й неделе, органа слуха — на 7-13-й неделе, неба — на 10-12-й неделе.
При поражении мозга происходит хроническое воспаление мозга и его оболочек, которое приводит к нарушению строения мозговой ткани, уменьшению ее массы, увеличению и расширению внутримозговых желудочков, образованию кист, что у новорожденного проявляется судорогами, параличами, синдромом угнетения нервной системы, задержкой умственного развития вплоть до идиотии, замедлением психомоторных реакций, нарушением речи.
Поражение глаз проявляется врожденной катарактой, глаукомой, помутнением роговицы, недоразвитием век, сетчатки, что приводит к слепоте.
Поражение органа слуха проявляется глухотой, часто в сочетании с расстройством вестибулярного аппарата.
При поражении сердечно-сосудистой системы развивается хроническое воспаление сердечной мышцы, что приводит к дефектам перегородок и клапанов, изменению положения сердца и сосудов, истончению их стенок, что у новорожденного проявляется хроническим кислородным голоданием всего организма и нарушением общего развития.
При поражении бронхолегочной системы происходит неправильное разделение легких на доли, нарушение структуры легочной ткани, недоразвитие и воспаление бронхиального дерева и легких, что усугубляет кислородное голодание новорожденного,
Различные поражения желудочно-кишечного тракта встречаются не реже, чем врожденные пороки сердца. Это — неправильное расположение и строение кишечника, желчного пузыря и его протоков, селезенки и печени с нарушением их функций. Впоследствии ЭТИ состояния могут привести к развитию сахарного диабета, желтухе, дефициту белка, анемии, недостаточности массы тела, задержке роста, недоношенности, иммунодефициту.
Из поражений мочеполовой системы отмечаются недоразвитие почек и мочевыводящих путей с нарушением их строения, изменение формы матки.
Также встречаются различные поражения костно-суставной системы.
Кроме врожденных пороков развития органов выявляются различные внешние нарушения; большая голова, маленькая челюсть, деформированные ушные раковины, пупочные и пахово-мошоночные грыжи, врожденный вывих бедра, шестипалость, сращение пальцев, а также хромосомные аномалии.
Таким образом, при инфицировании вирусом краснухи в течение 3 месяцев до беременности и в первые 2 недели беременности в 60% случаев происходит гибель зародыша и выкидыш или формируются дефекты многих органов, сходные с генетическими заболеваниями. Есть вероятность, что после перенесенного до беременности заболевания вирус длительно сохранится в лимфатических узлах и может поражать плод даже спустя 3 месяца после болезни.
Инфицирование до 11-й недели беременности приводит к множественным порокам развития органов и клеток и/или выкидышу.
При инфицировании на 12-16-й неделе частота развития дефектов составляет 15-17%, как правило, развивается поражение сетчатки глаза или глухота.
Если инфицирование произошло после 16-й недели беременности, дефекты встречаются лишь в редких случаях. Развивается распространенная воспалительная реакция с исходом в деформацию органов.
Инфицирование после 26-й недели приводит к внутриутробному воспалению различных органов, с которыми ребенок и рождается. В этом случае, несмотря на отсутствие врожденных дефектов, воспаление мозга впоследствии проявляется умственной отсталостью.
Таким образом, если у инфицированной женщины беременность не прерывается в самом начале (искусственным пли естественным способом), у плода формируются пороки, но он развивается и рождается в срок. Продолжительность жизни таких детей обычно невелика.
В 60-70-х годах по Европе прокатилась пандемия1 краснухи. Заболело более 50 000 беременных женщин, что вызвало 11 250 выкидышей и рождение около 30 000 детей с СВК. 11 000 детей с глухотой, 3580 слепых детей и 1800 умственно отсталых. Эпидемии краснухи возникали регулярно с интервалом в 6-9 лет. В связи со значимостью этой проблемы в большинстве развитых стран мира стали активно разрабатываться меры по профилактике краснухи.
1Пандемия (pan — весь, demos — народ) — заразная болезнь, принявшая очень большие размеры и охватившая почти все население данной местности.
Кто входит в группу риска по заражению краснухой?
Повышенному риску заражения краснухой подвергаются:
- многодетные матери и их дети;
- работники медицинских учреждений;
- работники детских дошкольных учреждений, школ;
- люди, ранее не болевшие краснухой и не сделавшие прививку от этого заболевания;
- лица, имеющие низкий уровень защитных антител (это определяется с помощью специальных анализов).
Сроки и методы вакцинации против краснухи
Для вакцинации против краснухи применяют живые вакцины, которые изготовляют на основе ослабленных штаммов микроорганизма, то есть такие микроорганизмы, которые не могут вызвать заболевание. Вакцинный штамм после введения размножается в организме человека, которому была сделана прививка, и вызывает вакцинальный инфекционный процесс. У большинства привитых вакцинальная инфекция протекает без выраженных клинических симптомов и, как правило, приводит к формированию стойкого иммунитета.
На данный момент наиболее эффективна двукратная иммунизация детей обоего пола тривалентной ассоциированной вакциной (краснуха, корь, эпидемический паротит) на втором году жизни и повторно либо в 4-6 лет, либо в 11 -14 лет, а также иммунизация женщин детородного возраста, не имеющих защитного уровня специфических антител. Прививка от краснухи защищает от заболевания приблизительно на 20 лет. В любом случае, даже если вы не знаете, делали вам прививку или нет, или же не уверены в том, что антитела сохранены, перед планируемой беременностью необходимо сдать анализ на антитела к краснухе.
Вакцину (0,5 мл) вводят однократно подкожно или внутримышечно в область плеча. После ее введения через 15-20 дней развивается специфический иммунитет, который сохраняется 20 лет и более. Однако при вакцинации уровень антител ниже, чем после перенесенного заболевания, поэтому у отдельных лиц снижение защитного уровня антител происходит быстрее, и они становятся восприимчивыми к заболеванию.
Реакция на прививку от краснухи и возможные осложнения
У взрослых с 5-го по 12-й день после прививки отмечается увеличение заушных, шейных и затылочных лимфатических узлов, кратковременная сыпь, боли в суставах.
За последние годы накопились данные о женщинах, которых случайно вакцинировали непосредственно перед беременностью и в самом ее начале. У их детей не было выявлено никаких пороков развития, свойственных СВК, хотя в 10,6% случаев было зарегистрировано внутриутробное инфицирование плода краснухой.
Таким образом, теоретический риск поражения плода при вакцинации против краснухи составляет 0-1,6%, что меньше, чем риск рождения ребенка с патологией при обычном течении беременности (2-3%). Поэтому женщинам, которые сделали прививку, не зная о том, что они беременны, не рекомендуют прерывать беременность. Но в случае рождения неполноценного ребенка будет трудно доказать отсутствие связи пороков развития плода с прививкой, поэтому беременность является противопоказанием к вакцинации.
Когда вакцинация от краснухи противопоказана?
Кроме беременности, противопоказанием к вакцинации являются:
- иммунодефициты;
- аллергия к аминогликозидам (группа антибиотиков, включающая гентамицин, стрептомицин, неомицин, амикацин и др.), белку куриного яйца;
- острое заболевание или обострение хронического заболевания;
- иммуносупрессивная терапия (подавляющая иммунитет терапия, которая применяется при онкологических заболеваниях, пересадке органов, заболеваниях соединительной ткани) или введение донорского иммуноглобулина (в этом случае вакцинация не рекомендуется в течение 3 месяцев).
Вакцинируемым женщинам следует избегать беременности в течение 3 месяцев после прививки.
Как защитить себя и будущего малыша от краснухи?
Если вы планируете беременность, то необходимо сдать анализ на наличие антител к вирусу краснухи, чтобы определить, есть ли у вас иммунитет к данному заболеванию, т.к. даже у привитых и переболевших женщин иммунитет может быть недостаточно сильным — он не защитит малыша от заболевания в случае контакта. При спорных результатах анализа необходимо обратиться к инфекционисту.
При отсутствии антител к вирусу краснухи женщине необходимо сделать прививку за 3 месяца до планируемой беременности.
Если вы беременны и иммунитета у вас не обнаружено, то нужно применять профилактические методы защиты от воздушно-капельных инфекций. Особенно важно избегать мест скопления людей, в частности детских коллективов. Если во время беременности выяснится, что краснухой болен какой-либо ребенок из вашего ближайшего окружения (кто-то из старших детей, сосед по лестничной клетке и т. д.), необходимо по возможности максимально ограничить общение с этим ребенком, непременно обратиться к инфекционисту и несколько раз сдать анализы на антитела к вирусу краснухи, чтобы своевременно принять соответствующие меры.
Надежда Туркина
врач аллерголог-иммунолог
Источник
