Как ребенка предостеречь от краснухи
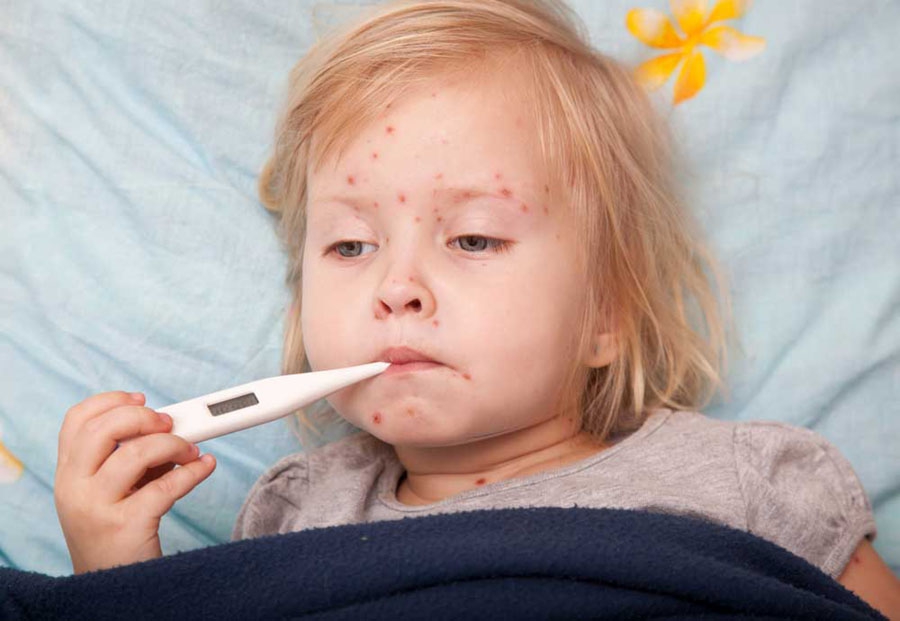
Краснуха – это инфекционная болезнь, вызванная вирусом. Краснуха распространяется воздушно-капельным путем и проявляет себя в виде мелкой сыпи с увеличением некоторых групп лимфоузлов. В основном это затылочные и заднешейные, а также при краснухи наблюдается повышение температуры до 38 гр.

Причины заражения детей краснухой
Вирусом краснухи в основном заболевают спорадически, т.е. это единичные случаи характерные для одной территории, одного коллектива или для одного сезона года. Но так же бывают и эпидемические вспышки, этого вируса. Межэпидемические интервалы краснухе в основном составляют 6-9 лет, но могут достигать интервала в 7-12 лет.
Этот вирус очень чувствителен к воздействию температур и химических веществ, и инактивируется под действием хлороформа, эфира, формалина.
Если не проходить преждевременную вакцинацию от этого вируса, то в группу риска попадают не только дети, но и взрослые. Интенсивней всего вирус краснухи действует на детей в возрасте от трех до двенадцати лет. Показатели заболеваемости в среднем составляют 270-300 случаев на сто тысяч не вакцинированных людей, и приводят к тому, что каждое десятилетие проходит массовая эпидемия с количеством заразившихся около 2% населения. В период таких эпидемий происходит большое увеличение случаев врожденной краснухи. Для заражения краснухой требуются более тесные и длительные контакты с больным, поэтому эпидемии отличаются большой продолжительностью времени. Одноразовый контакт с больным краснухой недостаточен для заражения, что в корне отличает, это заболевание, от таких как: корь, паротит, ветрянка. Но не стоит забывать, что заразный период этого вируса очень продолжительный, и поэтому длительный и тесный контакт с больным может привезти к заражению, особенно, в это время стоит избегать тесных контактов: в школах, садах, казармах.
Зимне-весенний период является характерным для краснухи. В это межсезонье приходиться до 70% заболеваемости. Особенно заболеваемость вирусом краснухи выше в больших городах, чем в сельской местности, т.к. в городе больше плотность и подвижность населения.
Источником распространения этого вируса является только человек и совершенно неважно взрослый этого или ребенок. Человек являющейся переносчиком вируса краснухи, может обладать не только выраженными, но и скрытыми симптомами заболевания. Ведь почти у половины людей болеющих этим заболеваниям, краснуха проходит бессимптомно, в виде небольшой простуды. Вирус не устойчив во внешней среде, поэтому им невозможно заразиться через предметы или третьих лиц. Самый опасный период, который представляет больной для окружающих, это первая и последняя неделя болезни.
Дети с врожденным синдромом краснухи являются основным источником вируса. У таких детей возбудитель вируса можно обнаружить в моче, спинномозговой жидкости, тканях, и чаще всего его выделение прекращается после шести месяцев жизни ребенка. По статистике у 80% детей с врожденным заболеванием краснухи в первые месяцы жизни, этот вирус можно наблюдать в зеве или на носу, а позже в крови, моче, костном мозге. В связи с этим, у таких детей есть большой риск, что болезнь перерастет в хроническую персистирующую инфекцию, и в дальнейшем они могут быть источниками заболевания. Особенно опасно для окружающих, если эти дети в будущем выбирают профессии связанные с постоянным общением с людьми.
При беременности у 20-50% женщин сохраняется риск заразиться вирусом краснухи, в то время 20% остального население также остается восприимчивым к краснухе, даже к 20 годам. К примеру, корью 90% детей переболевают к 9-10 годам, а к пятнадцати годам восприимчивость к этой болезни практически исчезает полностью.
Как развивается вирус краснухи?
Если ребенок не является врождённым переносчиком вируса, то его заражение происходит, через дыхательные пути, нос или рот, по которым вирус попадает в лимфатические узлы, где в дальнейшем происходит размножения вируса с последующим попаданием в кровь. В инкубационный период происходит распространение вируса с кровью, благодаря чему он благополучно распространяется по всему организму. Так же в этот период происходит увеличение лимфатических узлов, т.к. вирус обладает дермотропными и лимфотропными свойствами, после чего начинается процесс повреждение кожи. После появления сыпи, процесс развития вируса в организме завершается, чему способствуют появление в крови антител, которые можно наблюдать в крови больного, через несколько дней после появления сыпи.
Впоследствии нейтрализующие антитела накапливаются, что способствуют выздоровлению и формированию стойкого иммунитета к данному инфекционному заболеванию.
Проявления вируса краснухи
Инфекция находиться в организме около трех недель, хотя бывают случае, что заболевание проходило через 10 дней или увеличивалось до 25 дней, но это обычно характерно для взрослых. Обычно, болезнь проявляет себя более сильно на этапе появления сыпи, и до этого времени ее не всегда можно распознать. У детей за сутки до сыпи, можно наблюдать капризность или головные боли, а в носу или горле признаки простуды в этот период не явно выделены, поэтому распознать их практически невозможно.
Симптомы краснухи
В основном у детей наблюдаются три типа краснухи:
- Сыпь, лихорадка и катаральные явления;
- Сыпь и лихорадка;
- Только сыпь.
Самое распространённый симптом краснухи это, конечно же, сыпь. Вначале она появляется на лице и за ушами, а в дальнейшем распространяется по всему телу, но из-за того, что сыпь быстро распространяется по телу, возникает ощущение одномоментного появления. Явно выделяться сыпь начинает спустя 24 часа. Форма сыпи может быть овальной или круглой, достигающая размером от двух до трех миллиметров и не возвышающаяся над уровнем кожи. Но у некоторых зараженных, сыпь приобретает папулезный характер. Более сильные высыпания происходят в области ягодиц, спины, на сгибах рук и ног, менее интенсивно на шее и лице. В области подошв и ладоней, сыпь себя не проявляет, так же размер пятен у каждого больного разный, у кого-то они крупные, у кого-то наоборот небольшие. В некоторых случаях сыпь напоминает своим видом корь или скарлатину, что может привезти к ошибочно поставленному диагнозу. Поэтому стоит помнить, что при заболевании краснухой, сыпь будет меньше, чем при кори, но больше, чем при скарлатине.
В среднем высыпания у детей продолжаются три дня, после чего бесследно исчезает, не оставляя после себя пигментных пятен и шелушения. Бывают случаи, когда при краснухе у детей наблюдалась ярко выраженная сыпь с последующим слиянием, или же наоборот полностью отсутствовала. При втором варианте, это заболевание чаще всего диагностируется как респираторное заболевание.
Внутренние органы при вирусе не страдают, но иногда из-за лихорадочной реакции организма появляется небольшая тахикардия. Изменений в моче у больных тоже не происходит, хотя были случаи, когда у больных наблюдалось скоропреходящие явления лейкоцитурии, альбуминурии, микрогематурии.
Диагностика краснухи
Диагностика краснухи осуществляется на показаниях клинических данных, т.к клинические показатели для этой болезни довольно характерные. Помощь диагностике краснухи оказывают исследования крови на антитела, а так же эпидемиологические данные. Если в организме произошло четырехкратное увеличение титра антител, это говорит о том, что в нем, скорее всего, появился вирус краснухи.
Лечение краснухи
В основном дети переносят, это заболевания без осложнений, поэтому оно не требует каких-то особых способов лечения. Если у ребенка повысилась температура, то можно использовать любое жаропонижающее средство, например:
- парацетамол,
- ибуклин,
- ибуфен и придерживаться постельного режима.
При сильном высыпании можно дать ребенку:
- супрастин,
- фенкарол,
- тавигил,
- парлазин.
После перенесенного инфекционного заболевания, лечения краснухи, у ребенка появляется на него иммунитет, который не даст в последующем еще раз заболеть этим вирусом. Но стоит отметить, что когда малыш долгое время не общается с людьми больными краснухой, его иммунитет ослабевает, и он может вновь заболеть этим заболеваниям, хотя такие случаи очень редкие.
Во избежание повторного заболевания не забывайте про профилактику. Профилактические прививки стоит делать в двенадцать месяцев и в шесть лет, а так же вакцинацию должны проходить женщины детородного возраста, особенно в эпидемиологические периоды заболевания населения.
Источник
Краснуха у детей: симптомы, лечение и профилактика
Краснушная инфекция — одна из самых часто встречаемых болезней у малышей. По статистике, каждый второй ребенок до трех лет обязательно болеет краснухой. Заболевание является очень распространенным. Чтобы вовремя распознать детскую вирусную инфекцию и не допустить осложнений, родители должны знать основные проявления заболевания.
Что это?
Краснуха имеет вирусную причину, ее вызывает мельчайший вирус Rubella virus, который крайне плохо выживает во внешней среде. Однако без проведения специальной дезинфицирующей обработки вирус может сохраняться в воздухе достаточно долгое время. Под действием внешних факторов он очень быстро погибает. Губительными для него оказываются: ультрафиолетовое излучение, кварцевание, воздействие высоких температур и агрессивных химических жидкостей (формалина или соединений, содержащих хлор).
Вирус отлично сохраняется при очень низких температурах окружающего воздуха. По этой причине в холодное время года ежегодно регистрируется все больше случаев возникновения краснухи.
Вирус очень летучий, быстро передается от больного ребенка к здоровому. Детский организм очень восприимчив к этой инфекции. По статистике, пик заболеваемости краснухой приходится на возраст от 2-10 лет.
Причины
Вирус после прохождения цикла развития в детском организме вызывает множество неприятных клинических симптомов у маленьких детей. В качестве источника инфекции выступает больной ребенок. Следует отметить, что не всегда у малышей могут быть острые проявления болезни. Примерно 15-20% малышей долгое время могут быть только вирусоносителями и заражать других детей. Заболевание у них обычно протекает в стертой форме.
Если ребенок находится на грудном вскармливании, он легко может заразиться краснухой от матери. Вирусы, вызывающие заболевание, имеют мельчайший размер и отлично проникают в грудное молоко через кровь. Если мама заболела краснухой, малыш через некоторое время также заболевает.
В более редких случаях врачи отмечают врожденную форму заболевания. Если женщина заразилась краснухой во время беременности, она передает вирус через плаценту своему будущему малышу.
В более тесных коллективах риск заболеть гораздо выше. Ученые отмечают, что в крупных городах краснуха возникает гораздо чаще, чем в сельской местности. Обычно вспышки эпидемии регистрируют каждые 5-6 лет. Врачи отмечают, что ежегодно заболеваемость краснухой среди беременных женщин возрастает. Эта неблагоприятная и даже опасная ситуация связана прежде всего с недостаточной вакцинацией от инфекции.
Этапы болезни
В течение болезни проходит несколько последовательных этапов. После контакта с больным ребенком в организм здорового малыша попадает большое количество возбудителей краснушной инфекции. В более скученных коллективах (детские сады, школы, спортивные секции) риск заражения возрастает в несколько раз.
Заболеть краснухой можно несколькими путями:
- Воздушно-капельным. В этом случае вирусы от больного ребенка к здоровому передаются во время общения или нарушений правил личной гигиены. Восприимчивость к заболеванию у малышей очень высокая. Достаточно небольшого количества времени и микроорганизмов, чтобы произошло заражение.
- Вертикальным. В этом случае беременная женщина заражает своего будущего малыша через плаценту. Вирусы краснухи отлично проникают через плацентарный барьер и с током крови достигают органов малыша. Ребенок после рождения еще в течение нескольких месяцев может оставаться заразным.
- Контактным. Заражение происходит при совместном использовании общих бытовых вещей: постельного белья и полотенец, кружек и столовой посуды, игрушек, зубных щеток. Контактный способ заражения краснухой наиболее актуален для малышей, посещающих детский сад. Недостаточная дезинфицирующая обработка игрушек приводит к массовым вспышкам заболевания в дошкольных учреждениях.
В среднем инкубационный период заболевания составляет 2-3 недели. Это время с момента первого попадания вируса в организм до развития клинических симптомов болезни. Как правило, через 7-10 дней с момента проникновения возбудителя в организм ребенок становится заразным.
Сначала вирус внедряется в поверхностные эпителиальные клетки верхних дыхательных путей. Там он начинает активно размножаться. Через некоторое время он уже проникает в лимфоузлы и через кровь распространяется по всему организму. В это время обычно заканчивается вторая неделя инкубационного периода. Если провести диагностику, то именно в этот период можно будет еще обнаружить большое количество вирусных частиц в слизи носоглотки и зева.
По окончании инкубационного периода количество вируса в организме уже достигает огромного количества. С током крови возбудитель разносится по всему организму, проникая практически во все внутренние органы. В это время у малышей проявляются первые симптомы краснушной инфекции.
Как распознать: первые признаки
Поставить верный диагноз во время инкубационного периода зачастую довольно сложно. Ребенка практически ничего не беспокоит. Кожные проявления еще отсутствуют. В течение первых трех недель с момента заражения у ребенка может подняться температура, появляется небольшая общая слабость. Детки в это время становятся более капризными, у них ухудшается настроение. Однако эти признаки не являются специфическими и не позволяют заподозрить заболевание на ранних стадиях.
Первые характерные симптомы появляются к третьей неделе болезни. В это время сильно увеличиваются многие группы лимфоузлов. Наиболее сильно изменяются лимфатические группы в области затылка. Они становятся такими большими, что даже хорошо просматриваются и прощупываются. Во время осмотра шеи малыш болей не ощущает.
Увеличиваются лимфатические группы узлов, расположенные в подмышечной зоне, в паху и под нижней челюстью. При ощупывании они достаточно большие, плотные. В некоторых случаях можно увидеть даже некоторое покраснение над поврежденной кожей. К концу третьей недели у малышей появляется небольшая боль в области затылка. Она может несколько усиливаться при резких движениях или поворотах головы.
Как правило, через 2-3 дня после окончания инкубационного периода появляется характерная для краснушной инфекции сыпь. Сначала она проступает на волосистой части головы, шее, а также на лице. Сыпь состоит из мелких красных элементов (от 2-4 мм). Они могут сливаться между собой, появляются разнообразные рисунки. Сыпь не чешется. Возникает она вследствие того, что вирус при своем размножении выделяет токсические продукты в кровь. Они повреждают кровеносные капилляры и вызывают их разрыв.
Сыпь уже через 3-4 часа начинает стремительно распространяться по всему телу. Красные элементы можно увидеть на всех участках, за исключением ладоней и подошв. Это также является одним из характерных клинических признаков краснушной инфекции. Через 4 дня элементы сыпи постепенно начинают белеть, уменьшаться в диаметре. Еще через 5- 7 дней она полностью исчезает, не оставляя уродующих рубцов или шрамов на теле.
Наиболее длительное время краснушные высыпания могут сохраняться на коже ягодиц, а также предплечий с внутренней стороны. Во время периода высыпаний самочувствие малыша часто улучшается. Несмотря на жуткий вид, малыш чувствует себя уже гораздо лучше. В это время нормализуется температура тела, улучшается дыхание, восстанавливаются сон и настроение.
В период кожных проявлений краснушная инфекция очень похожа на многие другие заразные кожные заболевания. Врач должен обязательно провести дифференциальный диагноз. Другие болезни также могут проявляться сыпью. Любой специалист знает, как отличить красную инфекцию от аллергии или других детских инфекций, которые могут вызвать появление красных элементов на коже. Краснушная сыпь имеет много отличительных признаков, которые позволяют достаточно точно поставить правильный диагноз.
Формы болезни
Краснушная инфекция может протекать в нескольких формах.
При типичной или обычной форме заболевания у ребенка появляются все классические симптомы болезни (с обязательным появлением сыпи). В ряде случаев возникает атипичный вариант. При этом варианте на коже отсутствуют какие-либо проявления.
Постановка диагноза при атипичном варианте заметно усложняется. Это требует применения специальных лабораторных анализов, которые помогут удостовериться в результате и выявить точного возбудителя инфекции.
Краснуха очень часто маскируется под многие другие детские болезни, проявляющиеся возникновением сыпи. При коревой краснухе, например, также появляются кожные проявления. Однако при кори самочувствие ребенка страдает в большей степени. У малышей сильно поднимается температура, отсутствует аппетит. Элементы сыпи не сливаются между собой. Чтобы не поставить ложный диагноз, врач должен обязательно наблюдать за малышом уже с самых первых часов заболевания.
Диагностика
Для дифференциальной диагностики врачи могут назначить дополнительные лабораторные анализы. Самым частым тестом является серологическое определение специфических противокраснушных антител. Кровь из вены забирается, как правило, на 5-10 день с начала болезни.
Обнаружение Ig класса М и повышение их количества в несколько раз свидетельствуют о наличии острого заболевания. Появление в крови иммуноглобулинов класса G говорит о перенесенной инфекции в прошлом или наличии курса вакцинации.
Лечение
В своем развитии краснуха у маленьких детей протекает намного легче, чем у взрослых. Только у малышей со сниженным иммунитетом или с хроническими заболеваниями могут возникнуть опасные для жизни осложнения.
Однако появление неблагоприятных последствий после краснушной инфекции — достаточно редкое явление.
Не все знают, сложно ли вылечить краснуху в домашних условиях. Если заболевание протекает в типичной и довольно легкой форме, то лечение проводят и дома. Необходимость госпитализации в инфекционный детский стационар бывает только в сложных случаях, когда болезнь развивается в тяжелом варианте. Решение о лечении в условиях больницы принимает лечащий педиатр. Госпитализируются в стационар все малыши с тяжелыми проявлениями болезни или имеющие неблагоприятные осложнения.
Для лечения краснушной инфекции не назначают противовирусные препараты или антибиотики. Вся терапия сводится к соблюдению неспецифических методов терапии. К ним относят:
- Соблюдение постельного режима. На весь период острых проявлений малышу лучше оставаться в кровати. С появлением сыпи можно разрешать ребенку вставать из постели (но не ранее, чем через неделю после появления первых кожных высыпаний).
- Обязательная уборка и обработка дезинфицирующими средствами всех предметов и игрушек, которые находятся в комнате у малыша. Вирусы краснухи очень легко гибнут после воздействия таких химических агентов. Если дома есть бактерицидная или кварцевая лампа, ее также можно использовать для проведения обеззараживания помещения.
- Достаточное количество питья. Для снятия интоксикационных симптомов малышу обязательно нужно давать больше жидкости. Это может быть любой напиток до 40 градусов. Более горячие жидкости могут навредить слизистой полости рта и даже вызвать появление язвочек. Выбирайте компоты из высушенных фруктов и ягод, а также различные морсы.
- Лечебная диета. Во время вирусной инфекции у малыша возрастает потребность во многих витаминах и микроэлементах. Появляется необходимость в дополнительной энергии, которая может потребоваться для успешной борьбы с болезнью.
- Симптоматическое лечение для устранения основных симптомов. При насморке применяются различные капли в нос. Для улучшения общего состояния врачи назначают антигистаминные средства. Они уменьшат сонливость и даже несколько уменьшают кожные проявления. При повышении температуры до 38-39 градусов можно использовать жаропонижающие средства. Все препараты для снятия основных симптомов инфекции должен назначить лечащий врач, после полного осмотра ребенка.
- Достаточный сон. Для быстрого восстановления во время инфекции малыш обязательно должен спать не менее 10 часов в сутки. Во время такого отдыха восстанавливаются защитные силы организма, появляется дополнительная энергия для борьбы с инфекцией.
Диета
Чтобы быстро вылечиться от краснухи и восстановить силы, необходимо специальное лечебное питание. Диета при вирусной инфекции обязательно должна включать все необходимые вещества (в достаточном количестве). Лечебное питание, которое назначается детям в острый период болезни, включает:
- Разделение приемов пищи на равные интервалы времени. Малыши должны кушать каждые три-четыре часа. Груднички прикладываются к груди через каждые 2-2,5 часа. Все порции должны быть примерно одного размера.
- Щадящий вид обработки продуктов. В острый период категорически запрещено жарить продукты или запекать их с образованием грубой корочки. Все твердые частички пищи могут повредить воспаленную слизистую рта и усилить болезненность.
- Полужидкая консистенция. Чем больше измельчаются продукты, тем лучше для малыша. Более жидкая пища быстро усваивается и насыщает детский организм энергией, без чувства тяжести.
- Все блюда должны быть комфортной температуры. Слишком горячая или холодная пища раздражает ротоглотку и усиливает воспаление. Перед подачей супы и горячие блюда лучше остужать до температуры 35-40 градусов. Для запивания еды можно приготовить тепленький компот или морсик.
- Обязательное включение белковых продуктов. Для отличной работы иммунитета ребенку необходимо кушать качественный белок. В каждый прием пищи старайтесь включать продукты, содержащие разные аминокислоты. Для этого отлично подойдет телятина, нежирная птица или свежая рыба. Дополнить блюдо можно гарниром из хорошо разваренной крупы. Для малышей первого года жизни отлично подойдут овощные протертые пюре.
- Включение в рацион продуктов, богатых витаминами и микроэлементами. Для укрепления иммунитета обязательно добавляйте в рацион ребенка фрукты и ягоды. В острый период лучше отдать предпочтение фруктовым пюре или смузи. Они легко усваиваются и заряжают организм всеми необходимыми микроэлементами и витаминами.
Возможные осложнения
Краснуха протекает сравнительно мягко, не вызывая опасных неблагоприятных последствий у большинства детей. Даже у мальчиков опасность развития серьезных постинфекционных осложнений значительно ниже (по сравнению с эпидемическим паротитом).
Самые неблагоприятные осложнения краснуха вызывает у беременных женщин. Если будущая мама вовремя не поставила прививки, то у ее малыша еще внутриутробно могут появиться аномалии развития. На ранних стадиях беременности даже возникает угроза выкидыша или смерти плода.
Особенно токсическое действие у малышей вирус краснухи оказывает на органы нервной системы и головной мозг. У ребенка может возникнуть анэнцефалия, гидроцефалия, нарушения закладки органов зрения. В ряде случаев происходит недоразвитие органов слуха.
Довольно частыми последствиями могут быть врожденные сердечные пороки и нарушения функционирования клапанов сердца. У малышей внутриутробно развиваются дефекты сердечных клапанов, дислокация крупных кровеносных сосудов.
Вирус краснухи является очень опасным для будущего малыша. Он буквально тормозит развитие жизненно важных органов и систем у плода. Во многих случаях беременные женщины даже не могут доносить, возникают выкидыши. Вирус также оказывает токсическое влияние на формирование иммунной системы у плода. Недоразвитие клеток будущей иммунной защиты ведет к рождению детей с врожденными иммунодефицитами.
Такие дети уже с первых дней жизни очень восприимчивы к любым (даже самым безобидным) инфекциям и требуют обязательного наблюдения врачей.
Самым относительно благополучным периодом беременности является третий триместр. Если беременная женщина заражается вирусом краснухи в это время, то таких выраженных негативных последствий, как в первые шесть месяцев беременности, ждать не стоит. Закладка жизненно важных органов у плода к этому времени, как правило, уже завершается. При заражении в это время у будущего малыша может возникнуть врожденный иммунодефицит или хронические заболевания нервной системы. В редких случаях возникают нарушения слуха.
Профилактика
Самой адекватной и надежной мерой профилактики является проведение вакцинации. У всех детей (начиная с года) в обязательном порядке должны быть проставлены прививки от краснухи. Первую прививку ставят в год-полтора. По достижении ребенком возраста пяти-семи лет проводят ревакцинацию.
После проведенной вакцинации малыши надежно защищены от неблагоприятного течения краснушной инфекции. Протекание болезни у привитых и непривитых детей значительно отличается. Малыши, у которых проставлены все прививки, также могут заразиться. Однако неблагоприятных для жизни осложнений у них не бывает.
Заразиться от привитого человека нельзя.
После второй прививки (ревакцинации) у детишек формируется очень прочный и сильный иммунитет к вирусу краснухи.
Всем будущим мамам, которые планируют беременность, врачи рекомендуют обязательно поставить прививки от краснухи. Между вакцинацией и зачатием ребенка должно пройти не менее трех месяцев. Это время нужно для наработки достаточного уровня защитных антител.
Малыши получают комплексную вакцинацию от кори и эпидемического паротита (одновременно с прививками от краснухи). Во всех странах мира постановка прививок от этих инфекций является обязательной и включена в национальные прививочные календари. Провести вакцинацию желательно до того, как ребенок пойдет в детский садик.
Краснушная инфекция – очень частый гость. Инфекция обычно протекает достаточно благоприятно, но за течением заболевания нужно обязательно тщательно следить. Своевременная постановка диагноза обеспечивает правильное наблюдение за малышом во время всей болезни.
Подробнее смотритите ниже в передаче доктора Комаровского про детскую сыпь.
В передаче «Жить здорово» рассказывается много нюансов о краснухе.
источник
Источник
