Как передается кандидоз новорожденному
Введение
Частота инфекционно-воспалительных заболеваний, обусловленных грибами рода Candida неуклонно возрастает, начиная с конца 70-х годов, и в настоящее время достигает 15-30% в общей этиологической структуре инфекционно-воспалительных болезней новорожденных и детей первых месяцев жизни. Причем, в 40-60% случаев кандидоз остается нераспознанным или поздно диагностированным заболеванием, что значительно усугубляет его прогноз. В ряде случаев отсутствие своевременной диагностики становится причиной летального исхода или причиной тяжелого хронического страдания, приводящего к раннему
формированию инвалидности.
Задачей этой статьи является ознакомление неонатологов, педиатров, невропатологов, дерматологов и врачей других специальностей с современными представлениями о клинической картине различных форм кандидоза у детей раннего возраста, диагностике, терапии и профилактике заболевания.
Этиология и факторы риска
Кандидоз — инфекционно-воспалительное заболевание, вызываемое условно-патогенными возбудителями — дрожжеподобными грибами рода Candida, среди которых выделено около 10 видов, способных явиться причиной заболевания человека.
Наиболее актуальными являются С. albicans, tropicalis, krusei, parapsilosus, globrata. Кандидоз чаще всего обусловлен С. albicans, причем в этом случае он может иметь как внебольничное, так и нозокомиальное происхождение. Кандидоз, вызванный С. kusei, tropicalis и globrata в основном является внутрибольничной, нозокомиальной инфекцией. Чувствительность различных видов грибов Candida к действию антимикотиков также различается. В частности, С. krusei и tropicalis высоко устойчивы к антимикотическому действию флуконазола, а С. albicans, наоборот, высоко чувствительны.
К факторам риска развития кандидоза у новорожденных детей относятся:
- Кандидоз органов мочеполовой системы матери, особенно в последнем триместре беременности;
- Гестозы беременных;
- Сахарный диабет во время беременности;
- Недоношенность;
- Наличие критических ситуаций (реанимация, ИВЛ более 5 дней, катетеризация центральных сосудов более 5 -7 дней, парентеральное питание более 7 дней, полостные оперативные вмешательства и др.);
- Повторные (свыше 3-х) курсы антибактериальной терапии, особенно сочетанной, и интенсивная иммуносупрессивная терапия;
- Нейтропении и другие нарушения иммунитета (первичные и вторичные);
- Повышенная пролиферация грибов в кишечнике, т.е. кандидоносительство.
Первые 3 фактора играют большую роль при развитии кандидоза в первые 2-3 недели жизни, особенно у доношенных новорожденных.
Четвертая и пятая группа факторов риска имеет особое значение у недоношенных новорожденных, 2 последних могут способствовать развитию инфекции во всех случаях.
Клиническая характеристика кандидоза новорождённых
При постановке диагноза кандидоза учитываются следующие параметры:
- Время инфицирования. Выделяются 2 варианта: врожденный и постнатальный. Под врожденным кандидозом следует понимать кандидоз, развившийся вследствие анте- или интранатального инфицирования. При антенатальном инфицировании клиническая картина заболевания
проявляется либо сразу после рождения, либо в первые 3 дня после рождения. При интранатальном инфицировании клиническая картина проявляется на 4 -7 день жизни при условии, что ребенку не проводится ИВЛ или другие манипуляции, способствующие быстрому и массивному постнатальному инфицированию. Постнатальное инфицирование реализуется после 8-10 дня жизни, при отсутствии провоцирующих факторов, или раньше, при массивном экзогенном инфицировании (нозокомиальный кандидоз). В возрасте более 2-3-х недель кандидоз может развиться как в результате активации эндогенной флоры при воздействии провоцирующих факторов у кандидоносителей, так и при массивном экзогенном обсеменении. - Локализация процесса. По локализации выделяют:
- Кандидоз кожи включает как поражение собственно кожи, так и ее придатков.
- Кандидоз видимых слизистых оболочек включает поражение слизистых оболочек полости рта, наружных половых органов и конъюнктивы.
- При системном кандидозе поражается один или несколько органов, составляющих единую систему. К этой группе относятся кандидоз органов, имеющих сообщение с внешней средой: желудочно-кишечного тракта, органов дыхания и мочеполовых органов.
- Висцеральный кандидоз включает поражение внутренних органов и других систем, не имеющих сообщения с внешней средой. К висцеральным
(органным) формам кандидоза следует отнести: кандидоз ЦНС, кардит, гематогенную пневмонию, гепатит, нефрит. Кроме того, может быть поражение костной системы. - Генерализованный кандидоз включает изолированную кандидемию или сочетание ее с признаками поражения внутренних органов и других
систем, не имеющих контакта с внешней средой. - Кандидоносительство подразумевает наличие в локусах естественного пребывания грибов рода Candida в высокой концентрации (более
104 в 1 г) без клинических проявлений кандидоза.
- Распространенность процесса. Эта градация относится только к кандидозу кожи и видимых слизистых оболочек. Выделяют локализованное и распространенное поражение. При локализованной форме имеется один или несколько единичных небольших размеров очагов поражения. При распространенном процессе имеется несколько отдельных очагов или тотальное поражение.
- Тяжесть процесса. Выделяют нетяжелую и тяжелую формы заболевания в зависимости от локализации и объема поражения, нарушения функции пораженного органа, изменения общего состояния и наличия признаков инфекционного токсикоза.
- Течение заболевания. Выделяют острое и затяжное течение.
- При остром течении кандидоза кожи и видимых слизистых оболочек обратное развитие клинических симптомов происходит в течение 7-14 дней;при висцеральных, системных поражениях и генерализованном кандидозе клинико-лабораторное выздоровление наступает через 4 -6 недель;
- При затяжном течении признаки заболевания сохраняются соответственно до 3 -4 недель и 6-8 недель и более.
Диагностика
Лабораторная диагностика кандидоза включает микроскопическое исследование нативного материала, посев материала из патологического очага на грибы, серологические, газохроматографические методы и определение генома ДНК — полимеразную цепную реакцию (ПЦР).
Микологическому микроскопическому исследованию подлежат кровь, моча, фекалии, ликвор, промывные воды и аспираты из бронхов и желудка, отделяемое из воспалительных очагов, экссудат из полостей, соскоб кожи и слизистых.
Посевы выделенных от больных субстратов для выявления грибов производят на обогащенную среду Сабуро. Следует помнить, что обнаружение грибов в биосубстратах, полученных из ротоносоглотки, с кожи, из кишечника и мочеполовых органов в неактивной форме не дает оснований для постановки диагноза кандидоза, поскольку являясь условно-патогенной флорой, они могут встречаться в этих локусах тела у некоторого процента здоровых детей.
Положительные высевы из стерильных в норме биосубстратов (кровь, ликвор, экссудат) имеют диагностическое значение для подтверждения кандидоза. Но эффективность этого метода, к сожалению, невысока и составляет 40-50%.
В настоящее время все большее распространение получают серологические методы диагностики: определение антигенов грибов рода Candida, которое осуществляется латекс-тестом или методом иммуноферментного анализа. Большое внимание уделяется применению с диагностической целью
полимеразной цепной реакции. Эта методика отличается высокой чувствительностью, быстротой, специфичностью, репродуктивностью и широтой ее применения, но она требует для своего проведения сертифицированных тест-систем.
Также как и при микологическом исследовании, диагностическое значение имеет вывление антигенов и ДНК-фрагментов грибов только в стерильных биосубстратах. Следует также помнить, что при проведении ПЦР на фоне антимикотической терапии или вскоре после ее окончания, можно получить ложно положительный результат.
Практически все вышеперечисленные методы так или иначе дополняют друг друга, позволяя подтвердить диагноз кандидоза, идентифицировать вид Candida, оценить эффективность проводимой терапии.
Диагностика кандидоза в первую очередь должна базироваться на клинической картине. При кожном и кожно-слизистом кандидозе необходимости в лабораторной диагностике обычно нет. При системном и, особенно, висцеральном и генерализованном кандидозах лабораторная диагностика приобретает решающее значение.
Лабораторными критериями заболевания следует считать следующие:
- Выявление грибов рода Candida в активном состоянии при микроскопии патологического субстрата;
- Выделение грибов рода Candida в посевах патологического материала из локусов, не являющихся местом обычного сапрофитирования грибов, особенно при повторных исследованиях;
- Выделение грибов рода Candida в количествах, превышающих допустимые значения (более 104, или log > 4), при посевах патологического материала из локусов, являющихся местом сапрофитирования грибов, особенно при наличии клинической симптоматики;
- Выявление антигенов и ДНК-фрагментов грибов в стерильных биосубстратах или локусах, не являющихся местом обычного сапрофитирования грибов;
- Наличие анамнестических и клинических данных в совокупности хотя бы с одним из вышеперечисленных лабораторных критериев полностью подтверждает диагноз.
Лечение официальной медициной
Кандидоз кожи
Локализованная форма кандидоза кожи
Местная терапия противогрибковыми мазями: клотримазол, изоконазол (травоген), кетоконазол (низорал), натамицин (пимафуцин).
В случаях затяжного течения (более 10-14 дней) — назначение системного антимикотика флуконазола (дифлюкан внутрь в суспензии или капсулах; форкан; медофлюкон; микосист). Суточная доза — 5-8 мг/кг массы однократно в сутки. Длительность курса определяется клинической картиной. Препарат отменяют через 1-2 дня после исчезновения клинических проявлений. Флуконазол назначают в виде монотерапии или в сочетании с местными антимикотиками.
Распространенный кандидоз кожи
Флуконазол (дифлюкан в суспензии или капсулах; форкан; микосист; медофлюкон). Суточная доза — 8-10 мг/кг массы однократно в сутки. Длительность курса определяется клинической картиной. Флуконазол назначают в сочетании с местными антимикотиками
Кандидоз видимых слизистых оболочек
Локализованный кандидоз слизистой полости рта
Обработка пораженных участков слизистой оболочки 0,1% раствором гексорала или 2% раствором бикарбоната натрия 2-3 раза в сутки. При рецидивировании — назначение внутрь флуконазола (дифлюкан в виде суспензии или в капсулах; форкан; микосист; медофлюкон). Суточная доза — 5-8 мг/кг массы тела однократно в сутки. В амбулаторных условиях или в стационаре у новорожденных без дополнительных факторов риска возможно применение нистатина. Доза — 75000-100000 ЕД/кг в сутки в 3 -4 приема.
Распространенный кандидоз слизистой оболочки полости рта
Флуконазол внутрь (дифлюкан в виде суспензии или в капсулах, форкан, микосист, медофлкжон) в суточной дозе 8-10 мг/кг массы тела однократно в сутки. В амбулаторных условиях и в стационаре у новорожденных без дополнительных факторов риска развития кандидоза возможно применение нистатина внутрь из расчета 75000-100000 ЕД/кг в сутки в 3-4 приема. Местное лечение слизистых — орошением 0,1% раствором гексорала или 2% раствором бикарбоната натрия.
Кандидоз видимых слизистых оболочек мочеполовых органов
Местная терапия антимикотическими кремами: 1% клотримазол, 1% травоген.
Системный кандидоз
Кандидоз желудочно-кишечного тракта
При изолированном и нетяжелом кандидозе ЖКТ возможно использование флуконазола и нистатина.
- Флуконазол (дифлюкан, форкан, медофлюкон) назначается внутрь в суточной дозе 8-10 мг/кг массы однократно в сутки.
- Нистатин — 75000-100000 ЕД/кг в сутки в 3 -4 приема.
Длительность курса терапии определяется клинической картиной, но не менее 10-14дней.
У детей группы риска, при тяжелом кандидозе ЖКТ, в том числе в сочетании с кандидозом кожи и/или слизистых, показано назначение флуконазола внутрь или внутривенно (при тяжелой степени поражения).
Возможно использование ступенчатой терапии: в течение первых 3 -5 дней внутривенное введение флуконазола (дифлюкана), затем перевод на введение препарата внутрь в той же дозе. Суточная доза — 8-10 мг/кг массы однократно в сутки.
Длительность курса терапии определяется клинической картиной, но не менее 10-14 дней.
Одновременно проводится коррекция нарушений микрофлоры кишечника назначением, по соответствующим показаниям, пребиотиков и пробиотиков.
Кандидоз дыхательной и мочеполовой систем
Лечение следует начинать с назначения флуконазола (дифлюкан) внутрь или внутривенно (в зависимрсти от тяжести заболеавания). Суточная доза — 10-12 мг/кг массы однократно в сутки. При использовании ступенчатой терапии длительность внутривенного введения препарата может составлять от 7 до 14 дней. Общий курс терапии — не менее 2-х недель. При неэффективности терапии флуконазолом в течение 5 -7 дней, а также при процессе, обусловленном грибами С. krusei и др. видами грибов, резистентных к флуконозолу, показано назначение амфотерицина В или амбизома.
Амфотерицин В вводится внутривенно капельно, однократно в сутки, 1 раз в 2 -3 дня. При тяжелом заболевании ежедневно. Начальная доза амфотерицина В составляет 100 ЕД/кг массы тела. При необходимости (тяжелое системное поражение органов) доза препарата постепенно увеличивается на 50-100 ЕД/кг/сутки до 250-500 ЕД/кг/сутки.
Амбизом является менее токсичной формой амфотерицина В. Он показан у пациентов с выраженной почечной недостаточностью и нарушением функции печени. Амбизом вводится внутривенно капельно. Суточная доза препарата составляет 1 -3 мг/кг в зависимости от тяжести заболевания. Длительность курса лечения амфотерицином В (амбизомом) определяется клиническими проявлениями заболевания, но составляет не менее 2 недель.
Висцеральный и генерализованный кандидоз
Кандидоз центральной нервной системы
Лечение кандидоза ЦНС основано на назначении флуконазола (дифлюкана). Препарат назначают внутривенно в суточной дозе 12-15 мг/кг массы однократно в сутки. Внутривенное введение препарата продолжается 10-14 дней, затем переходят на введение препарата внутрь в той же дозе. Длительность курса терапии определяется клинической картиной и результатами исследования ликвора.
При неэффективности терапии дифлюканом в течении 7-10 дней, при заболевании, вызванном устойчивыми к флуконазолу штаммами Candida, показано назначение амфотерицина В (внутривенно и интратекально).
Амфотерицин В вводится внутривенно капельно 1 раз в 2-3 дня в зависимости от переносимости препарата.
Начальная доза для амфотерицина В составляет 100 ЕД/кг массы тела, затем ее повышают на 50-100 ЕД/кг/сутки и доводят до 500-1000 ЕД/кг/сутки.
Препарат разводят в 5% глюкозе и вводят капельно со скоростью 0,2-0,4 мг/кг/час.
Амфотерицин В в незначительном количестве проходит через гематоэнцефалический барьер. В связи с этим при кандидозе ЦНС внутривенное введение препарата сочетают с интратекальным введением (во время люмбальной, цистернальной или вентрикулярной пункций). Доза интратекального введения составляет 25-50 ЕД.
При затяжном течении грибкового менингита возможно назначение иммунокорригирующей терапии гранулоцитарным колониестимулирующим фактором (нейпоген). Суточная доза препарата 5 мкг/кг массы.
Нейпоген вводится подкожно 1 раз в сутки в течение 5 дней.
Другие проявления висцерального кандидоза и генерализованный кандидоз
Показано назначение флуконазола (дифлюкан).
Препарат вводится внутривенно в суточной дозе 15 мг/кг массы однократно в сутки. Курс составляет не менее 14-28 дней, при необходимости после этого возможен переход на применение препарата внутрь.
При неэффективности терапии флуконазолом в течение 7-10 дней, при заболеваниях, вызванных резистентными к флуконазолу штаммами грибов показано назначение амфотерицина В или амбизома. Начальная доза амфотерицина В составляет 100 ЕД/кг массы тела, затем ее повышают на 50-100 ЕД/кг/сутки и доводят до 500-1000 ЕД/кг/сутки.
Препарат вводят внутривенно капельно в 5% растворе глюкозы. Амбизом показан у пациентов с выраженной почечной и печеночной недостаточностью. Препарат вводят внутривенно, ежедневно. Суточная доза составляет 1-3 мг/кг (до 5 мг/кг) в зависимости от тяжести заболевания.
Антимикотическая терапия должна сочетаться с инфузионной, иммунокорригирующей и другой патогенетической терапией.
Профилактика кандидоза новорождённых
Проведение профилактики показано в следующих случаях:
- длительное и, особенно комбинированное, применение антибактериальной терапии (более 2-3 недель),
- длительное проведение парентерального питания (более 7 дней);
- длительное проведение ИВЛ (более 5 дней);
- катетеризация центральных сосудов (более 5 -7 дней);
- при проведении хирургических вмешательств;
- при нейтропении (число нейтрофилов < 1,5 X 10 9/л).
С целью профилактики показано назначение внутрь флуконазола из расчета 5-8 мг/кг массы в сутки.
При проведении длительной антибактериальной терапии в амбулаторных условиях, особенно при назначении полусинтетических пенициллинов и цефалоспоринов, возможно использование как препаратов флуконазола (дифлюкан, форкан, медофлюкон) из расчета 5 -8 мг/кг массы в сутки, так и нистатина из расчета 75000-100000 ЕД/кг в сутки в 3 -4 приема. Длительность профилактического курса определяется длительностью антибактериальной терапии.
Новорожденным из группы высокого риска по развитию кандидоза с целью профилактики патологической контаминации грибами рода Candida и формирования кандидоносительства возможно назначение однократно внутрь в первый день жизни флуконазола (дифлюкана) из расчета 5-8 мг/кг массы в сутки.
Альтернативные методы лечения представлены по этой ссылке.
Источник
На фоне активного размножения грибковой микрофлоры развивается заболевание, называемое молочницей. Поскольку болезнь обычно вызывает грибок Candida, недуг носит название кандидоз. Заболевание может поражать детей, в том числе и только что появившихся на свет. В последнем случае диагностируют кандидоз у новорожденных. Молочница у таких маленьких детей выражается целым рядом характерных симптомов и может приводить к опасным осложнениям.
Причины появления болезни
В 75 процентов случаев микозов у только что родившихся детей причиной недуга являются грибы рода Candida albicans. Остальной процент грибковых болезней приходится на долю других разновидностей грибов Кандида. Все виды этих микроорганизмов могут продуцировать вредные токсины, а те разновидности грибов, которые выделяют самые агрессивные токсины, обычно вызывают генерализованные процессы в организме. Также существуют госпитальные штаммы этого грибка, которые тяжелее всего поддаются лечению.
Инфицирование новорождённых происходит контактным путем. Способы заражения следующие:
- Чаще всего это происходит во время рождения малыша, когда он проходит по инфицированным родовым путям.
- Реже заражение случается во внутриутробный период, когда малыш заглатывает инфицированные околоплодные воды. Сюда инфекция может попадать из влагалища восходящим путем.
- Заражение ребенка может произойти после рождения в больнице. При этом инфекция передается с руками медицинского персонала, пленками, интубационными трубками, сосками, катетерами и аппаратами ИВЛ.
- Кроме этого, источником грибка может быть грудное молоко.
- Если у младенца кандидоз, то инфицирование других детей происходит через инструменты и предметы ухода.
Важно! Вторичный кандидоз развивается на фоне пеленочного дерматита и некоторых видов хронических дерматитов. Если лечение местными глюкокортикоидами неэффективно, то необходимо исключить вероятность вторичного грибкового инфицирования.
Среди предрасполагающих факторов появления инфекции можно назвать следующие:
- длительная антибактериальная терапия с применением препаратов широкого спектра;
- внутрисосудистые катетеры;
- лечение глюкокортикоидными медпрепаратами;
- эндотрахеальная интубация на протяжении длительного времени;
- повреждение целостности слизистых и кожных покровов (хирургическое вмешательство, раны, ожоги, язвы, эрозии);
- сахарный диабет у мамы малыша;
- низкий вес во время рождения;
- если во время парентерального кормления вводилось слишком много глюкозы и жиров;
- наследственные и приобретенные иммунодефицитные состояния, а также сепсис;
- врожденные эндокринные заболевания (гипопаратиреоз, диабет, дисфункция надпочечников);
- срыгивание и рвота на фоне орального кандидоза.
Стоит понимать, что грибок Кандида относится к категории условно-патогенной флоры, то есть в небольшом количестве он может присутствовать на слизистых и коже даже у здоровых людей. У новорожденного ребенка кандидоз может проявляться в виде вторичной инфекции во время тяжелых инфекционных заболеваний.
Стоит знать! Большое значение для появления кандидоза у ребенка имеет неправильное питание мамы во время беременности.
Иногда у грудничков кандидоинфекция может поражать большие участки и распространяться на соседние органы. Однако такие висцеральные формы недуга возникают при гематогенной локализации инфекции (в крови). Грибы могут оседать в мозге, легких, селезенке, почках и печени, вызывая формирование абсцессов. Однако главным условием для развития такого недуга является наличие приобретенного или врожденного дефекта развития.
Общие симптомы

Кандидоз у новорожденного может проявляться следующими общими характерными симптомами:
- На пораженной слизистой оболочке появляется характерный плотный беловатый налет. При этом формируются белые пятна и бляшки, покрытые более плотным слоем. Если при помощи ватной палочки удалить налет, то под ним откроются кровоточащие мелкие язвочки. Именно через них в организм малыша проникают опасные инфекции.
- При кандидозе ребенок ощущает боль и дискомфорт. А него пропадает аппетит, он начинает плохо спать, становится капризным и беспокойным. Малыш отказывается от груди, поскольку при сосании из-за язвочек он ощущает боль.
- Если недуг не лечить, то со временем присоединяется гипертермия. Температура поднимается только в очень запущенных случаях и требует назначения лекарств для снижения жара.
Клиника молочницы зависит от стадии прогрессирования заболевания. Так, выделяют несколько стадий поражения:
- Легкую молочницу можно отличить по формированию небольших пятнышек на слизистых оболочках во рту. Это плотные творожистые бляшки, под которыми при попытке их снять открывается участок покрасневшей слизистой. На этой стадии недуг не доставляет малышу никакого дискомфорта и боли.
- Для средней стадии кандидозного поражения слизистых характерно разрастание бляшек. При этом творожистый налет покрывает всю слизистую оболочку. При этом малыш ощущает дискомфорт, поэтому плохо спит и отказывается от приема пищи.
- Тяжелая стадия характеризуется отхождением бляшек от слизистой оболочки. На этом месте открываются кровоточащие язвы. Обычно грибковыми микроорганизмами поражены на только язык и небо, но и щеки, десна, губы и миндалины. На этой стадии у малыша может подниматься температура. Также наблюдаются симптомы дисбактериоза кишечника. Шейные лимфоузлы увеличены. При этом новорожденный может быть либо слишком вялым, либо слишком беспокойным.
Клинические проявления
У новорожденных диагностируются следующие клинические формы недуга:
- приобретенный кандидоз кожи и слизистых;
- врожденные формы;
- висцеральная разновидность;
- кандидосепсис.
Приобретенный кандидоз слизистых и кожи

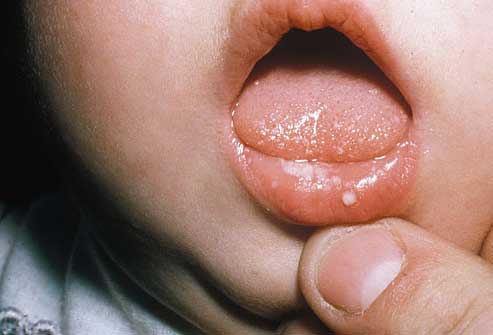
Самая распространенная форма кандидоинфекции – это кандидозный стоматит. Обычно источником инфекции является мать, у которой грибок может жить в кишечнике или половых органах. Также инфицирование может произойти через предметы ухода. Обычно недуг проявляется на 8-9 сутки после рождения. При этом на слизистых губ, щек, десен, небе, глотке и языке появляется беловато-серый или белый творожистый налет. Его удаление происходит с трудом, но на месте его снятия нет кровоточащих язвочек.
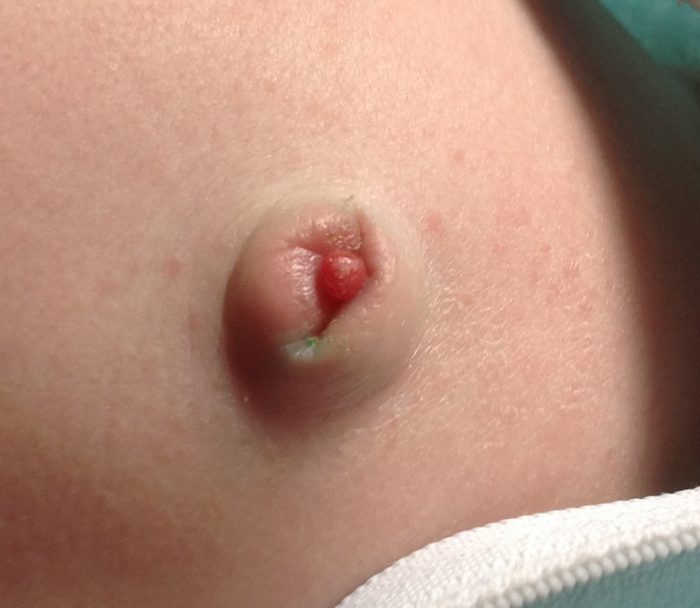
Еще одна форма недуга – пеленочный дерматит. Кожная кандидоинфекция диагностируется почти у 6 процентов новорожденных. При этом на коже малыша появляются папулы, везикулы и пустулы, которые локализуются вокруг пупка, ануса, на ягодицах, в подмышечных, шейных или паховых складочках, между пальцами или вокруг половых органов. Кожа обычно гиперемирована.
Внимание! Провоцирующим фактором для развития пеленочного дерматита являются опрелости.
Очаги инфекции могут сливаться или покрываться язвами. Однако эрозий и кровоточивости при этой форме недуга не бывает. Обычно источником инфицирования служат фекалии малыша. Устойчивые трудно поддающиеся лечению формы пеленочного дерматита обычно возникают на фоне иммунодефицитных состояний и патологий эндокринного характера.
Также известные следующие формы кожно-слизистого кандидоза новорожденных:
- Вульвовагинит. Недуг обычно сопровождается сильным отеком, покраснением и зудом. Также характерно шелушение, сухость и появление сателлитных пустул, которые формируют характерный кружевной рисунок. Нередко на слизистой образуются трещины. Диагностика основана на выявлении возбудителя инфекции под микроскопом или в посевах культуры.
- Баланопостит характеризуется беловатым налетом и характерными выделениями, которые появляются на фоне отечности препуциальной складки.
- Паронихии. В этом случае инфекция поражает ногтевые валики. Для недуга характерна отечности в этом месте, гиперемия, припухлости, а также скопление гноя из-за присоединения бактериальной инфекции.
Врожденный кандидоз
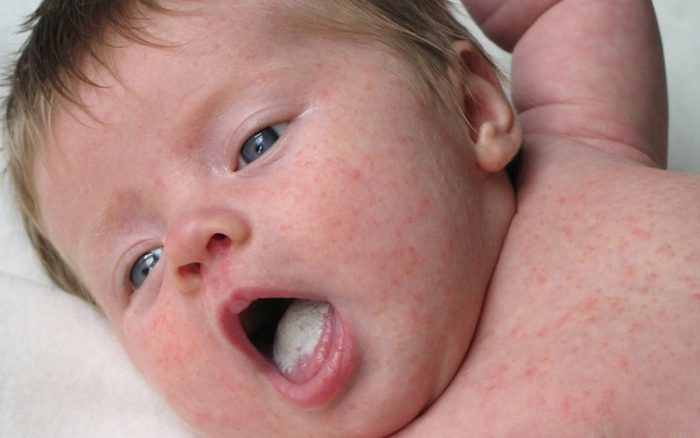
Чаще диагностируется при недостаточности веса новорожденного. Обычно инфекция проявляется в поражении кожных покровов и легких. Для этой формы характерны гранулемы пуповины – это желтовато-серые множественные папулезные высыпания вокруг пупка. Недуг проявляется на третьи сутки после рождения в виде полиморфной сыпи на гиперемированных покровах конечностей и туловища. Для высыпаний характерна определенная стадийность:
- сначала это сыпь в виде пятен;
- затем формируются пузырьки;
- после вскрытия пузырьков образуются эрозии.
Существует несколько причин появления врожденного кандидоза:
- Использование матерями до беременности механических противозачаточных средств.
- Рецидивирующий хориоамнионит.
- Длительный безводный промежуток во время родов.
Важно! Если своевременно не провести специфическое лечение новорожденных с легочными проявлениями кандидоинфекции, то дети быстро умирают.
Висцеральный кандидоз
Сюда относят следующие разновидности заболевания:
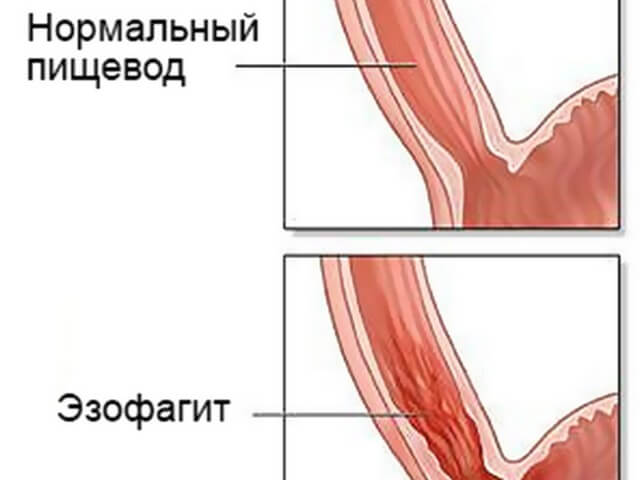
- Грибковое поражение пищевода (эзофагит). Обычно возникает на фоне кандидозного стоматита при кормлении через зонд. Проявляется в отказе от пищи, трудностях с глотанием, рвоте, цианозе во время кормления, срыгивании.
- Энтероколит возникает реже и встречается после хирургического вмешательства. Проявляется жидким водянистым стулом с примесью крови, вздутием живота, отставанием в весе.
- Гепатит. Это проявление системного кандидоза или осложнение энтероколита. Может появиться механическая желтуха. В печени возникают микроабсцессы и гранулемы.
- Легочный кандидоз. Для такой формы пневмонии характерно появление вязкой желтовато-белой мокроты, приступообразный кашель, расстройство дыхания, одышка, высокая температура, рвота, отказ от еды.
- Сердечно-сосудистый. В сосудах обнаруживаются инфицированные тромбы. При поражении мелких сосудов присутствуют симптомы васкулита, сыпь на животе, лице и вокруг суставов.
Также встречается кандидоз глаз, мочевыделительной системы, грибковый артрит, остеомиелит и поражение ЦНС. Что касается кандидосепсиса, то у доношенных детей он диагностируется очень редко. Для него характерны те же симптомы, что и для бактериального сепсиса.
Источник
