Как отличить цистит от кандидоза
Случается так, что развивается молочница после цистита, сопровождающаяся острыми симптомами, болью. Молочница и цистит одновременно могут дать и неприятные последствия, вплоть до нарушения работы органа.
Молочница и цистит одновременно
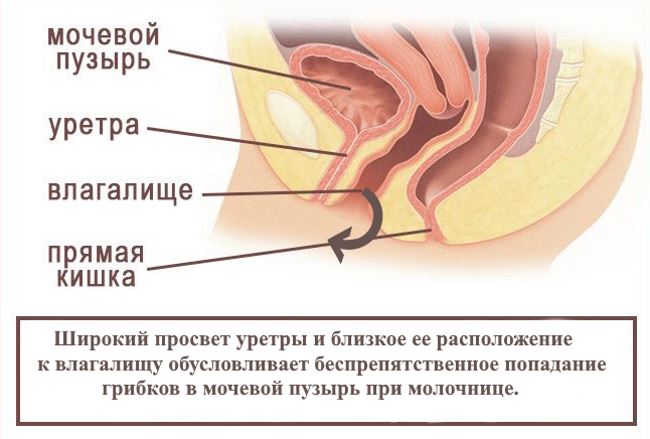
В женском организме мочевыделительный канал расположен недалеко от входа влагалища, это обуславливает связь цистита и молочницы. Это содействует миграции инфекции из половых путей в уретру. Спровоцировать цистит может также попадание в уретру кишечной палочки. А при воспалении мочевого пузыря возможно присоединении грибковой инфекции. Если это происходит, развиваются молочница и цистит одновременно, усиливая проявление друг друга.
Как правило, этого не происходит при наличии крепкой иммунной защиты, но существуют определенные периоды в жизни женщины, которые делают ее беззащитной против обеих этих болезней. Грибок развивается при ослабленном иммунитете, этот процесс вызывает комплекс симптомов: обильные выделения, жжение и зуд.
Существуют различные причины цистита и молочницы, развивающихся одновременно, к ним относятся:
- воспалительные процессы;
- чрезмерные спринцевания и гигиенические процедуры;
- период полового созревания;
- нарушение гигиены;
- понижение концентрации эстрогена в предклимактерическом периоде;
- дисбактериоз кишечника;
- диабет;
- прием антибиотиков;
- гормональная перестройка.
Если инфекция попадает в мочевой пузырь, появляется цистит на фоне молочницы, и к неприятным проявлениям добавляются боли, рези при мочеиспускании. Одновременно протекающие молочница и цистит могут дать негативные последствия. Признаки заболевания становятся особо острыми, и выявляются сразу же после проникновения инфекции:
- болезненность мочеиспускания;
- гематурия;
- боли внизу живота;
- покраснение, отек внешних половых органов;
- творожистые выделения;
- зуд и жжение половых органов;
- озноб, температура.
Бывает так, что на начальном этапе заболевание себя не показывает, а на поздних стадиях появляются исключительно сильные боли в животе и частые позывы. Очень часто развиваются молочница и цистит при беременности, что вызвано понижением иммунитета. Игнорирование проявлений заболевания может привести к передаче кандидоза партнеру, частым обострениям цистита и поражению органа с нарушениями его работы.
Молочница после цистита
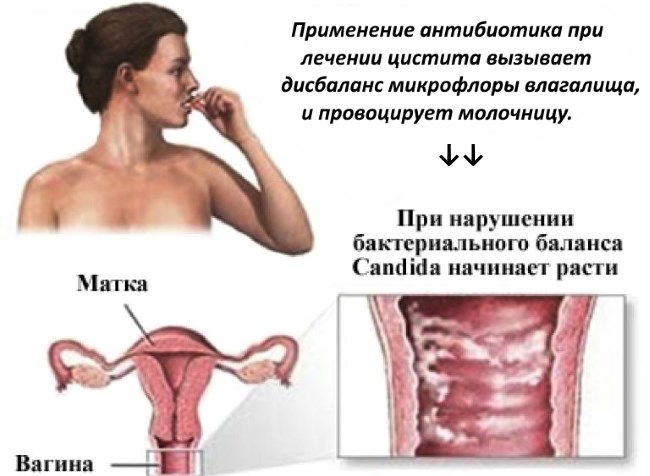
Когда бактериальный цистит был вылечен антибиотиками, количество лактобактерий во влагалище уменьшается. Их место занимают грибки рода Candida, которые начинают усиленно размножаться. Тогда развивается молочница после цистита.
Во влагалище любой женщины в умеренном количестве находится грибок Candida. В норме иммунная система контролирует его количество, и это присутствие никак не проявляется. Если колонии оказываются на слизистой мочевого пузыря, они усиленно вымываются. Кислая среда влагалища блокирует проникновения инфекции и развитие грибка.
Если баланс нарушается, колонии начинают усиленно размножаться. Увеличение их количества ведет к развитию жжения и творожистых выделений, способных проникнуть в близко расположенную уретру. В этом случае грибок распространяется со слизистой влагалища в мочевой пузырь, и таким образом молочница может спровоцировать цистит.
Как отличить цистит от молочницы
При определенных обстоятельствах молочница может вызвать цистит и наоборот. Самостоятельно поставить диагноз и отличить цистит от молочницы пациент не сможет. Чтобы это сделать, необходимо сдать мазок и анализ мочи. Молочница может проявляться так же, как проявляется цистит, симптомы сопровождаются:
- тянущими болями;
- резями при мочеиспускании;
- сильным дискомфортом во время полового акта;
- зудом и жжением в промежности.
Определить цистит или молочница поможет следующее. Молочница характеризуется набуханием половых губ, которое вызывается раздражением. Появляются творожистые выделения (основное отличие цистита от молочницы), становящиеся обильными со временем. Цистит от молочницы отличается ростом температуры, учащенными позывами к мочеиспусканию, после которых не наступает облегчения, и сохраняется ощущение наполненности мочевого пузыря.
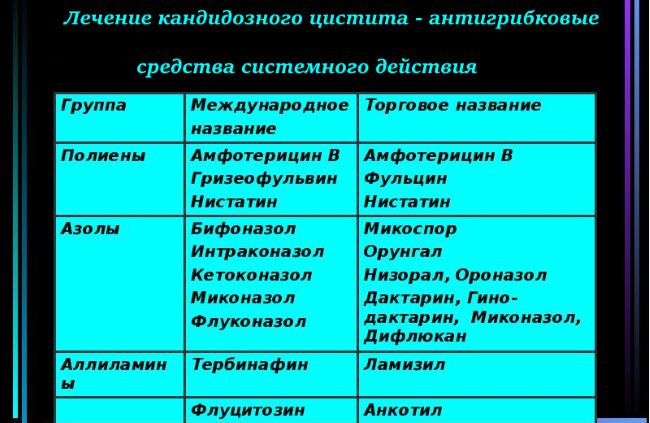
Как лечить цистит и молочницу одновременно
Если молочница и цистит одновременно проявились, необходимо что-то делать для устранения обоих заболеваний. Синхронное течение заболеваний лечится комплексно. Применяется лекарство от цистита и молочницы и народные методы. Чтобы жидкость выводила патогенную микрофлору быстрее, необходимо выпивать не менее 2 литров в сутки.
Лечить цистит от молочницы необходимо противовоспалительными, мочегонными, фунгицидными препаратами. Дополнительно могут быть назначены пробиотики и витамины. Средства, чтобы лечить цистит и молочницу одновременно, выписываются врачом:
- Употребляются противогрибковые средства, способствующие ликвидации молочницы. К ним относятся: Флюкостат, Дифлюкан, Флуконазол.
- Острое состояние корректируется спазмолитиками и анальгетиками: Но-шпа, Анальгин.
- Одновременное протекание двух болезней требует назначения мочегонных препаратов: Фитолизин, Канафрон.
- Для устранения болезни используют вагинальные свечи от цистита и молочницы: Гексикон, Пимафуцин. На стадии выздоровления прописываются свечи, способствующие восстановлению микрофлоры.
- Антибиотики. Применяются только, если цистит при молочнице сопровождается наличием бактериальной флоры. Используются средства с широким спектром действия из фторхинолонов, цефалоспоринов или тетрациклинов. Курс не менее 10 дней.
Лечение молочницы и цистита одновременно дополнительно можно производить при помощи народных методов. Для ускорения процесса выздоровления показан прием брусничного или клюквенного сока. Хороший эффект дает промывание содовым раствором: 1 чайная ложка порошка на стакан воды.
Можно использовать народное лекарство от цистита и молочницы – каланхоэ. Помыть и измельчить листья, обмотать марлей и сделать тампон. Повторять процедуру трижды в день, пока кандидозный цистит не пройдет. От молочницы может быть цистит при наличии сбоев в работе иммунной системы. Поэтому основным средством профилактики является здоровый образ жизни.
data-full-width-responsive=”true”
Плейлист видео про цистит (выбор видео в правом верхнем углу)
Источник
Автор Хусаинов Руслан Халилович На чтение 6 мин. Опубликовано 16.08.2019 19:39
Обновлено 16.08.2019 12:13
Боль или дискомфорт в области половых органов могут указывать либо на дрожжевую инфекцию, либо на инфекцию мочевыводящих путей. Хотя оба типа инфекции имеют сходные методы профилактики, их причины, симптомы и лечение отличаются. Необходимо обратиться за профессиональной медицинской помощью, если вы считаете, что у вас какой-либо тип инфекции. В этой статье мы обсудим различия между дрожжевыми инфекциями и инфекциями мочевыводящих путей (ИМП), включая их симптомы, продолжительность, причины, диагностику, лечение и профилактику.
Симптомы
Дрожжевые инфекции и ИМП вызывают явные симптомы, которые поражают разные части организма. Грибковые инфекции обычно вызывают боль и зуд в области половых органов и густые выделения, похожие на творог. Инфекции мочевыводящих путей специфически влияют на нижние мочевыводящие пути, в которые входят мочеиспускательный канал и мочевой пузырь. Без лечения ИМП может распространиться на почки, вызывая более серьезные симптомы и потенциальные осложнения.
Симптомы дрожжевой инфекции:
- боль при мочеиспускании или сексе;
- жжение, зуд и отек влагалища и вульвы;
- густые белые выделения из влагалища без запаха.
Симптомы ИМП:
- боль или жжение при мочеиспускании;
- боль или жжение при мочеиспускании;
- частое желание помочиться;
- боль в нижней части живота, спины или боков;
- мутная или обесцвеченная моча, которая может содержать кровь;
- моча с сильным запахом.
В тяжелых случаях ИМП может также вызвать повышение температуры, озноб, тошноту и рвоту.
Продолжительность
Длительность обеих инфекций зависит от 2 факторов: тяжести инфекции и выбора лечения. В общем, симптомы неосложненной ИМП — не распространившейся на почки — проходят через 1-2 дня после начала лечения антибиотиками. Однако лечение тяжелой ИМП может занять от нескольких дней до нескольких недель. Легкая дрожжевая инфекция проходит быстрее. Продолжительность лечения дрожжевых инфекций варьируется от нескольких дней до 6 месяцев, хотя последние встречаются редко.
Причины и факторы риска
Дрожжевые инфекции и ИМП имеют разные причины и факторы риска.
ИМП
ИМП наиболее распространены среди мужчин старшего возраста, мальчиков и женщин всех возрастов. По оценкам Фонда урологической помощи (Urology Care Foundation), около 60% женщин и 12% мужчин переносят хотя бы 1 ИМП в течение своей жизни. ИМП возникают, когда бактерии, такие как Escherichia coli, Klebsiella pneumoniae или Staphylococcus saprophyticus, попадают в мочевыводящие пути.
Факторы риска ИМП могут включать в себя:
- секс;
- методы контрацепции, такие как диафрагмы или спермицид;
- подтирание сзади вперед после испражнения;
- камни в почках или мочевом пузыре;
- мочеиспускание без опорожнения мочевого пузыря;
- мочевой катетер.
У женщин развиваются ИМП чаще, чем у мужчин, поскольку мочеиспускательный канал у женщин значительно короче, что позволяет бактериям легче проникать в мочевой пузырь через влагалище.
ИМП у детей
По данным Фонда урологической помощи, до 8% девочек и 2% мальчиков заболевают ИМП. Ученые утверждают, что маленькие дети имеют более высокий риск поражения почек от ИМП. По данным Национального института диабета, болезней органов пищеварения и почек (National Institute of Diabetes and Digestive and Kidney Diseases), маленькие дети могут испытывать ИМП из-за состояния, называемого пузырно-мочеточниковым рефлюксом, которое чаще всего встречается у младенцев и детей раннего возраста. Пузырно-мочеточниковый рефлюкс может возникать в результате структурных аномалий мочеточников. При пузырно-мочеточниковом рефлюксе моча из мочевого пузыря может повторно попасть в один или оба мочеточника и даже обратно в почки. Пузырно-мочеточниковый рефлюкс редко вызывает долгосрочные осложнения у детей.
Дрожжевые инфекции
Дрожжевые инфекции возникают при чрезмерном росте Candida, грибка, который живет внутри организма, во влажной среде. Типичные области, где могут развиваться дрожжевые инфекции, включают:
- рот;
- горло;
- кишечник;
- влагалище.
Влагалищные дрожжи очень распространены. По данным Управления по охране здоровья женщин (Office on Women’s Health), около 75% всех женщин переносят хотя бы 1 раз дрожжевую инфекцию в течение жизни.
Факторы риска дрожжевых инфекций включают в себя:
- ослабленная иммунная система;
- применение антибиотиков или недавно закончившийся курс антибиотикотерапии;
- беременность;
- неконтролируемый диабет;
- гормональные препараты на основе эстрогена;
- ношение плотного белья и одежды, создающей теплую, влажную среду.
Диагностика
Врачи используют различные методы диагностики дрожжевых инфекций и ИМП. Диагноз ИМП требует образца мочи. Персонал лаборатории проверит его на наличие бактерий. Врач может диагностировать дрожжевую инфекцию, проведя физическое обследование пораженного участка и анализ культуры.
Во время теста на культуру врач использует ватный тампон для сбора образца из пораженного участка, а затем отправляет его в лабораторию для тестирования.
Лечение
ИМП и грибковые инфекции требуют различного лечения. Лечение ИМП обычно включает в себя антибиотики, которые устраняют бактериальные инфекции. Класс и дозировка антибиотиков зависят от типа инфекции и истории болезни человека. Хотя симптомы обычно исчезают вскоре после того, как человек начинает принимать антибиотики, пациенты должны пройти весь курс лечения, назначенный врачом. Вылечить дрожжевые инфекции можно несколькими различными способами. Легкие дрожжевые инфекции могут реагировать на противогрибковые препараты, отпускаемые без рецепта, которые доступны в следующих формах:
- кремы;
- мази;
- суппозитории;
- оральные таблетки.
Для лечения тяжелых дрожжевых инфекций могут потребоваться противогрибковые оральные препараты по рецепту, такие как флуконазол.
Хотя безрецептурные и рецептурные препараты могут успешно лечить ИМП и грибковые инфекции, некоторые люди могут вместо этого выбрать альтернативные или естественные методы лечения. Употребление натурального несладкого йогурта, содержащего Lactobacillus acidophilus, может помочь предотвратить дрожжевые инфекции. Несладкий клюквенный сок — обычное домашнее средство при ИМП. Однако клюквенный сок менее эффективен для предотвращения ИМП. Легкие ИМП и грибковые инфекции хорошо поддаются лечению и даже могут пройти самостоятельно. Тем не менее, люди все равно должны проконсультироваться с врачом, прежде чем пытаться лечить любую инфекцию в домашних условиях. В настоящее время недостаточно научных данных, подтверждающих исключительное использование природных средств для лечения ИМП или дрожжевых инфекций.
Профилактика
Шаги, которые люди могут предпринять для предотвращения ИМП и грибковых инфекций, включают в себя:
- мочиться, когда возникает необходимость;
- необходимо подтираться спереди назад после испражнения;
- проводить мочеиспускание до и после секса;
- избегать использования душа, вагинальных спреев и ароматизированных женских гигиенических средств;
- регулярно проводить смену белья;
- избегать облегающей одежды.
Другие заболевания, которые вызывают подобные симптомы
Заболевания, которые вызывают сходные симптомы с ИМП и дрожжевыми инфекциями, включают следующее:
- Интерстициальный цистит — это состояние мочевого пузыря, которое вызывает частое мочеиспускание и хроническую боль в области мочевого пузыря;
- Кисты яичников — это доброкачественные новообразования, развивающиеся в ткани яичников. Кисты яичников могут вызвать неприятное вздутие живота, боль в пояснице и частые позывы к мочеиспусканию;
- Бактериальный вагиноз относится к разрастанию бактерий во влагалище и вокруг него. Это может вызвать болезненное мочеиспускание, зуд и запах.
Выводы
ИМП и молочница поражают нижний отдел таза и гениталии. Тем не менее, эти заболевания имеют различные причины, симптомы и методы лечения. Дрожжевые инфекции возникают из-за чрезмерного роста грибов Candida, в то время как ИМП являются результатом бактериальных инфекций в мочевыводящих путях. Грибковые инфекции вызывают зуд, боль и выделения из влагалища без запаха. ИМП, с другой стороны, вызывают симптомы нарушения мочеиспускания, такие как частые позывы к мочеиспусканию и болезненное мочеиспускание. Оба типа инфекции требуют медицинской помощи, но они легко поддаются лечению. Лечение обычно включает противогрибковые препараты при дрожжевых инфекциях и антибиотики при ИМП.
Научная статья по теме: инфекции мочевыводящих путей могут вызвать различные виды инсульта.
Источник
У женщин цистит встречается часто, что обусловлено анатомическим строением половых органов. Молочница – тоже достаточно распространенное заболевание, вызываемое грибком рода Кандида. Выясним, в чем разница между ними, и как лечить эти патологии.

У женщин цистит встречается часто, что обусловлено анатомическим строением половых органов. Молочница – тоже достаточно распространенное заболевание, вызываемое грибком рода Кандида.
Взаимосвязь
Если молочница не была вылечена своевременно, то она может стать причиной цистита. При этом грибок кандида, который попадает в половые органы, является возбудителем воспаления мочевого пузыря. Грибок повреждает слизистую оболочку пузыря и происходит воспаление органа.
Причины
Цистит может появиться вследствие проникновения в мочевой пузырь инфекции или бактерий. Начало болезни может быть связано спровоцировано:
- переохлаждением;
- нарушением гормонального баланса;
- малоподвижным образом жизни.
Причиной развития болезни могут стать заболевания находящихся рядом органов малого таза. Кандидоз – грибковое заболевание.
Возбудитель может передаваться половым путем, начать свое развитие из-за:
- гормональной перестройки;
- отсутствия правильной гигиены;
- нарушения диеты;
- наличия благоприятной для развития грибка среды.
Симптомы
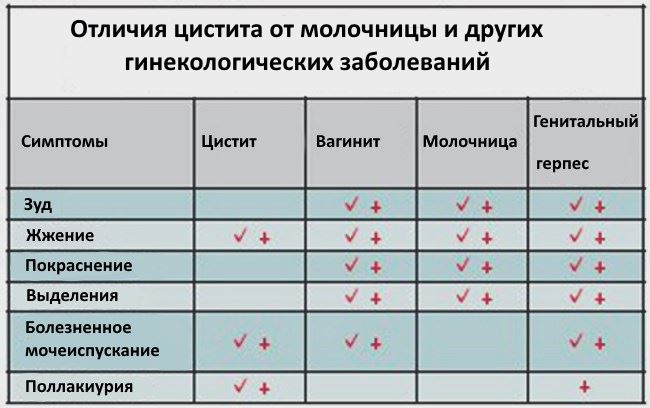
Отличие цистита от молочницы часто затруднено, потому что признаки 2 заболеваний схожи. Но между ними существуют и явные различия, которые характерны только каждой из этих патологий.
Цистит
Основным симптомом воспаления мочевого пузыря являются боль при мочеиспускании и частые позывы, которые у некоторых пациентов возникают даже несколько раз в течение часа. Урина становится мутной. Появляются сильные боли внизу живота. Если заболевание запущено, повышается температура, ухудшается общее состояние, в моче бывают кровянистые вкрапления.
Кандидоз
При молочнице появляются творожистые белые выделения. Болезнь сопровождается жжением, зудом, раздражением слизистой оболочки. Количество выделений ночью увеличивается. При молочнице наблюдается покраснение слизистой оболочки и отечность наружных половых органов. В запущенных случаях у больных проявляется дискомфорт во время мочеиспускания.
Одновременное развитие
Оба заболевания часто возникают одновременно, но при этом чаще цистит развивается первично, а после этого бактерии попадают во влагалище и вызывают молочницу. Но бывает что и микроорганизмы, провоцирующие кандидоз, становятся фактором развития воспалительного процесса мочевого пузыря.
Вследствие близкого нахождения мочевого пузыря к органам, подверженным кандидозу, цистит может развиваться в результате запущенной молочницы. Кандидоз может спровоцировать болезнь и посредством передвижения возбудителя по кровотоку. Цистит развивается на фоне кандидоза в 30% случаев.
Способы лечения
Для лечения врачи назначают препараты растительного происхождения с целью устранения воспалительного процесса.
При тяжелом течении заболеваний применяют антибиотики. Лечащий врач назначает от кандидоза Пимафуцин или Флюкостат, которые нормализуют микрофлору влагалища.
Оценка статьи:
(пока оценок нет)
Загрузка…
Источник
Анатомо-топографическое свойство организма женщин иногда становится причинным фактором развития сразу нескольких заболеваний. Природное расположение женской уретры в непосредственной близости от влагалищного входа и ануса способствует свободной ротации инфекции в различные органы. Ярким примером является – цистит и молочница.
Причины развития
Сочетание этих двух патологий довольно частое явление. Появление одного заболевания становится регулярным провокационным фактором развития другого. По данным статистики более 70% женщин детородного возраста испытали на себе проявление одного из этих заболеваний, а у более 25% из них, заболевания развивались одновременно, но с превалирующими признаками развития цистита.
Такое развитие событий не характерно пациентам с крепким иммунным фагоцитозом (защитой), но при определенных обстоятельствах организм не готов противостоять симбиозу этих двух патологий. Внедрение в уретру кишечных патогенов, провоцирует развитие воспалительных процессов в моче-пузырных тканях, а присоединение к воспалительному процессу в МП грибковой флоры, приводит к одновременному развитию цистита и молочницы, усугубляя клинику каждой из патологий.
Воспалительные процессы в моче-пузырных стенках (цистит) вызывает патогенная микрофлора. В подавляющем большинстве (в 90% случаев). Это энтерококки, палочкообразные штаммы кишечной флоры (колли), сапрофитный стафилококк или протей. Иная причина может быть обусловлена влиянием более редких видов бактерий или грибковых представителей, которые и вызывают воспалительные реакции в тканях мочевого пузыря.
Грибы являются частью естественной микрофлоры организма, обеспечивая в тандеме с остальными бактериями, нормальные функции метаболизма (обменные процессы). Но, даже незначительное снижение иммунитета способно активировать аномальный рост грибов и вызвать развитие вагинальной инфекции, в виде молочницы.
Дать толчок к развитию и цистита, и молочницы одновременно способно множество факторов:
- переохлаждение и наличие фоновых хронических патологий, приводящих к несостоятельности иммунитета;
- влияние «агрессивного» рациона (любовь к острой, жареной, консервированной, соленой пище);
- нетрадиционная интимная связь (оральный секс) с носителем инфекционной флоры (партнер с наличием кариеса, тонзиллита и т. д.);
- гормональные контрацептивы;
- беспорядочный прием антибактериальных препаратов (антибиотиков);
- недостаточная интимная гигиена;
- пристрастие к вредным привычкам.
Способна ли молочница спровоцировать цистит
При состоятельном здоровом иммунитете грибковая флора не способна нанести вреда организму. Ее популяцию держит под контролем иммунная защита. Даже временные изменения кислотности вагинального секрета, поддерживаемого лактобактериями (полезной микрофлорой) не может привести к интенсивному росту грибковой флоры и проникновению инфекции в мочевыводящие пути и МП, где они интенсивно смываются уриной.
Лишь дисбаланс влагалищной микрофлоры, спровоцированный снижением иммунитета, способен вызвать рост грибковых колоний и влагалищных выделений в виде видоизмененного псевдомицелия. Развитие цистита из-за молочницы происходит восходящим путем, при попадании влагалищных выделений с псевдомицелием на рядом расположенный вход в уретральный канал.
Облегчает инфицирование моче-пузырных тканей и половой акт, когда жидкий компонент спермы мужчины, смешанный с вагинальными выделениями, буквально загоняется (как поршнем) в мочеиспускательный канал. Иногда цистит способна вызвать половая инфекция, которая привела к развитию самой молочницы.

Бывает ли молочница из-за цистита
Как мы уже знаем, неотъемлемым компонентов комплексной терапии цистита является антибиотикотерапия, которая приводит к дисбалансу микрофлоры. В это время и наблюдается активный рост грибов и развитие молочницы. Следует также учитывать, что при хронической клинике цистита, либо часто рецидивирующих процессах, предусматривается длительная антибиотикотерапия с ее повторными курсами, что увеличивает многократно риски возможного развития молочницы.
Вне зависимости от того, какая из патологий спровоцировала развитие другой, они способны протекать параллельно, о чем не всегда подозревает пациент. Схожие, внешне почти неотличимые признаки и резкое ухудшение состояния не всегда позволяют определить первопричину. Считается, что лишь профессионал способен с точностью определиться с природой патологии. Как самостоятельно определить цистит это или молочница, помогут ряд характерных отличительных признаков, на которые следует акцентировать внимание.
Какие отличия у молочницы и цистита
Рассмотрим наиболее отличительные клинические признаки, проявляющихся симптомов при обеих формах заболевания.
- Первый признак – это боль. В случаях развития инфекционно-воспалительных процессов в тканях моче-пузырного резервуара, боли ощущаются в надлобковой зоне живота в месте проекции МП. А при посткоитальном цистите (после секса), болезненность, как правило очень интенсивная. В отличие от цистита, при молочнице, это болезненность в наружных половых органах, а после секса ее интенсивность проявляется только во влагалище.
- Второй признак – уродинамические расстройства. Цистит характеризуется различным проявлением уродинамики (учащенные болезненные микции, частые ложные позывы к микциям с мизерным выделением урины и др.), что не характерно для молочницы.
- Третий признак – выделения. На воспалительные процессы в МП указывают темно-желтые выделения, иногда с примесями гноя или крови, чего не случается при молочнице. О наличии вагинального воспаления могут поведать характерные творожистые выделения белого, либо кремового цвета со специфическим кислым запахом.
Но, при патологическом симбиозе, когда заболевания протекают одновременно, как отличить молочницу от цистита поможет лишь квалифицированный диагностический поиск. Потому, как симптомы в данном случае, проявляются наличием двух заболеваний с более выраженной клиникой нарушений мочеполовых функций, чем при одной патологии.
Купировать заболевание возможно, лишь при комплексной терапии с участием нескольких специалистов – уролога, гинеколога и гастроэнтеролога.
Оптимальная терапия
Излечиться от такого рода патологий, как молочница и цистит, протекающих одновременно, несложно. Гораздо сложней не допустить хронизации заболевания и его рецидивов. Поэтому протокол комплексной терапии должен быть продуман и тщательно взвешен. Пациент должен быть настроен на длительный лечебный процесс.
Направление в лечении обусловлено двумя основными составляющими – устранением инфекционного очага, вызвавшего развитие грибковых колоний, и восстановление поврежденных слизистых тканей в полости мочевого резервуара и выстилки влагалища.
Поскольку антибиотикотерапия обостряет клинику молочницы, в терапию включают препараты антисептического и специально подобранные препараты антибактериального и противогрибкового свойства.
Медикаментозная терапия включает:
- Нитрофурановые антисептики, заменяющие антибиотики и имеющие обширный спектр антимикробных свойств, губительно действующих на различные виды патогенов, резистентных к антибиотикам. К таким средствам относятся препараты и аналоги «Фуромага», «Фурагина», «Фурадонина» или «Фуросала», купирующих рост и размножение микробных клеток.
- Препараты антибактериального свойства, обладающие бактерицидными и бактериостатическими свойствами в виде «Невиграмона», Рулида или «Полина».
- Антигрибковые ЛС в виде капель или мазей, дозированных согласно тяжести клинического течения – «Миконазол», «Микомакс», «Итраконазол», «Дифлюкан», «Флуконазол», «Клотримазол», «Канестин» или «Кетаконазол».

В комплексную терапию возможно добавление:
- противогрибковой и антисептической санации вагины с применением – «Хлоргексидина» или «Мирамистина», спринцевание лекарственными травами (отварами ромашки, дубовой коры, крапивы, спорыша или тысячелистника);
- вагинальных суппозиторий – свечи «Ливарола», «Пимафуцина», «Ломиксина», «Нистатина».
При острых процессах возможно назначение антибиотиков узкого и направленного спектра активности, купирующих рост и размножение патогенной флоры – «Нистацина», «Нитамицина» или «Леворина», «Нормакса», «Монурала» или «Нитроксолина», а также противовоспалительные и мочегонные средства на растительной основе – «Цистон» или «Канефрон», различные отвары травяных сборов.
Терапевтический курс и дозировка препаратов подбираются в индивидуальном порядке, что позволяет сохранить естественную микрофлору, успешно купировать патогены и постепенно снизить интенсивность патологической симптоматики.
Источник
