К антропонозным инфекциям относят корь

Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой. Вирус кори проникает в организм воздушно-капельным путем. Инкубационный период длится до 2-х недель, иногда до 1 месяца. Катаральный период кори проявляется кашлем, лихорадкой, шейным лимфаденитом. На смену ему приходит период высыпаний с характерным для кори этапным появлением элементов сыпи. Выздоровление начинается спустя 1-2 недели от начала кори. Диагностика кори осуществляется, как правило, на основании клинических данных. Лечение преимущественно симптоматическое, направленно на снижение температуры тела, дезинтоксикацию, повышение сопротивляемости организма.
Общие сведения
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой.
Характеристика возбудителя
Вирус кори РНК-содержащий, относится к роду Morbillivirus. Во внешней среде неустойчив, инактивируется при высушивании, воздействии солнечного света, ультрафиолетового облучения, при нагревании до 50 °С. Вирус способен сохраняться в комнатной температуре 1-2 дня, при охлаждении (температурный оптимум для сохранения жизнеспособности: от -15 до -20 °С) остается активным несколько недель.
Резервуаром и источником инфекции является больной человек. Выделение инфекции начинается в последние 1-2 дня инкубации, весь продромальный период и продолжается на протяжении 4 дней периода высыпаний. В некоторых случаях время контагиозности затягивается до 10 дней с появления экзантемы. Бессимптомного носительства кори не отмечается.
Вирус кори передается по аэрозольному механизму воздушно-капельным путем. Больной выделяет возбудителя в окружающую среду во время кашля, чихания, просто при выдыхании воздуха и разговоре. Мелкодисперсная взвесь разносится с током воздуха по помещению. Ввиду слабой устойчивости вируса контактно-бытовой путь передачи исключается. При заражении корью беременной женщины возможна трансплацентарная передача инфекции.
Люди крайне восприимчивы к кори, после перенесения сохраняется пожизненный напряженный иммунитет. Обычно заболевание возникает в детском возрасте, у взрослых корь встречается редко и протекает заметно тяжелее. Пик заболеваемости приходится на зимне-весенний период, минимальное количество случаев регистрируют в августе-сентябре. Заболеваемость корью значительно снизилась в последнее время ввиду проведения плановой вакцинации населения.
Патогенез кори
Вирус внедряется в организм через слизистую оболочку верхних дыхательных путей, реплицируется в клетках их покровного эпителия и распространяется по организму с током крови, накапливаясь в структурах ретикулоэндотелиальной системы. Вирус кори имеет тропность к покровным тканям (кожа, конъюнктива, слизистые оболочки ротовой полости и дыхательных путей).
В редких случаях возможно поражение вирусом головного мозга с развитием коревого энцефалита. Пораженный вирусом эпителий слизистой респираторной системы иногда подвергается некрозу, открывая доступ для бактериальной инфекции. Имеется мнение, что возбудитель кори способен длительно сохраняться в организме, вызывая медленную инфекцию, приводящую к возникновению системных заболеваний (склеродермии, системной красной волчанки, рассеянного склероза и др.).
Симптомы кори
Инкубационный период кори продолжается 1-2 недели, в случаях введения иммуноглобулина удлиняется до 3-4 недель. Типичное течение кори происходит с последовательной сменой трех стадий: катаральной, высыпаний и реконвалесценции. Катаральный период начинается с подъема температуры и развития признаков общей интоксикации. Лихорадка может достигать крайне высоких цифр, больные жалуются на интенсивную головную боль, бессонницу, озноб, выраженную слабость. У детей симптоматика интоксикации в значительной степени сглажена.
На фоне интоксикационного синдрома в первые же дни появляется сухой кашель, отмечается слизисто-гнойная ринорея, конъюнктивит (сопровождается интенсивным отеком век) с гнойным отделяемым, светобоязнь. У детей выражена гиперемия зева, зернистость задней стенки глотки, лицо одутловатое. У взрослых катаральные признаки слабее выражены, но может иметь место регионарный лимфаденит (поражаются в основном шейные лимфоузлы). Аускультация легких отмечает жесткое дыхание и сухие хрипы. Иногда заболевание сопровождается послаблением кишечной деятельности, диспепсическими симптомами (тошнота, рвота, изжога, отрыжка).
Первая лихорадочная волна обычно составляет 3-5 дней, после чего температура тела снижается. На следующий день вновь происходит подъем температуры и усугубление интоксикации и катаральных явлений, а на слизистой оболочке щек отмечаются пятна Филатова-Коплика-Вельского – специфический клинический признак кори. Пятна располагаются на внутренней поверхности щек напротив малых коренных зубов (иногда переходя на слизистую десен), представляют собой немного приподнятые над поверхностью белые участки, окруженные тонкой полоской гиперемированной слизистой (вид «манной каши»). Как правило, при появлении сыпи эти пятна исчезают, у взрослых могут сохраняться в течение первых дней периода высыпаний. Одновременно или чуть ранее, чем пятна Филатова-Коплика-Вельского, на мягком и, частично, твердом нёбе появляется энантема, представляющая собой красные пятна с булавочную головку неправильной формы. Спустя 1-2 дня они сливаются и перестают выделяться на фоне общей гиперемии слизистой.
Общая продолжительность катарального периода составляет 3-5 дней у детей и около недели у взрослых. После чего наступает период высыпания. Сыпь при кори первоначально образуется на волосистой части головы и за ушами, распространяется на лицо и шею. Ко второму дню высыпания покрывают туловище и плечи. На третьи сутки сыпь покрывает конечности и начинает бледнеть на лице. Такая последовательность высыпаний характерна для кори, является значимым для дифференциальной диагностики признаком.
Коревая сыпь представляет собой яркую пятнисто-папулезную экзантему, склонную к формированию сливных фигурных групп с промежутками неизмененных кожных покровов. Сыпь у взрослых более выражена, чем у детей, при тяжелом течении может приобретать геморрагический характер. В периоде высыпаний усиливается катаральная симптоматика и усугубляется лихорадка и интоксикация.
Период реконвалесценции наступает спустя 7-10 дней после начала заболевания (у взрослых продолжительность кори больше), клиническая симптоматика стихает, температура тела нормализуется, элементы сыпи регрессируют (аналогично порядку появления), оставляя после себя светло-коричневые участки повышенной пигментации, исчезающие спустя 5-7 дней. На месте пигментации некоторое время остается отрубевидное шелушение (в особенности на лице). В периоде реконвалесценции имеет место снижение иммунных факторов защиты организма.
Митигированная корь представляет собой атипичную клиническую форму инфекции, встречающуюся у пассивно или активно иммунизированных лиц, либо ранее переболевших корью. Отличается более продолжительным инкубационным периодом, слабовыраженной или отсутствующей симптоматикой интоксикации и укороченным периодом катаральных проявлений. Отмечается типичная для кори экзантема, но высыпаниям могут появляться сразу на всех участках тела либо в обратной (восходящей от конечностей к лицу) последовательности. Часто не выявляются пятна Филатова-Коплика-Вельского.
Еще одной атипичной формой является абортивная корь – начало ее такое же, как и в обычных случаях, но спустя 1-2 дня симптоматика стихает, сыпь распространяется на лице и туловище, после чего регрессирует. Лихорадка при абортивной форме обычно имеет место только в первый день высыпаний. Иногда с помощью серологических методик выявляются субклинические формы кори.
Осложнения кори
Корь чаще всего осложняется вторичной бактериальной пневмонией. У детей раннего возраста возникающие воспаления гортани (ларингит) и бронхов (бронхит) иногда приводят к развитию ложного крупа, угрожающего асфиксией. Иногда отмечаются стоматиты.
У взрослых корь может способствовать развитию менингитов и менингоэнцефалитов, а также полиневритов. Редкое, но довольно опасное осложнение – коревой энцефалит. В настоящее время имеет место теория развития аутоиммунных заболеваний, согласно которой, вирус кори может принимать участие в патогенезе этих состояний.
Диагностика кори
Диагностирование кори успешно осуществляется на основании клинических проявлений. Общий анализ крови показывает характерную для вирусной инфекции картину: лимфоцитоз на фоне умеренной лейкопении (либо концентрация клеток белой крови остается в пределах нормы), плазмоцитоз, повышенная СОЭ. У взрослых могут отмечать пониженную концентрацию нейтрофилов и лимфоцитов и отсутствие эозинофилов.
Результаты специфических бактериологических и серологических исследований (редко применимых в клинической практике) носят ретроспективный характер. При подозрении на развитие пневмонии требуется рентгенография легких. При развитии неврологических осложнений пациенту с корью показана консультация невролога, реоэнцефалография, ЭЭГ головного мозга. Для диагностики менингита может быть показана люмбальная пункция.
Лечение кори
Корь лечат амбулаторно, госпитализируют больных с тяжелым осложненным течением, либо по эпидемиологическим показаниям. Постельный режим назначается на весь лихорадочный период. Достаточно эффективной этиотропной терапии в настоящее время не разработано, лечение заключается в облегчении симптоматики и предупреждении осложнений. В качестве меры, снижающей токсикоз, рекомендуют обильное питье. Интенсивные дезинтоксикационные мероприятия производятся в случаях крайне тяжелого течения.
Больным необходимо соблюдать гигиену рта и глаз, избегать яркого света. В качестве патогенетической и симптоматической терапии назначают антигистаминные, жаропонижающие средства, витамины и адаптогены. В ранние сроки заболевания заметно улучшает течение прием интерферона. В случае угрозы возникновения вторичной инфекции, назначают антибиотики широкого спектра действия. Коревый энцефалит требует назначения высоких доз преднизолона и других мер интенсивной терапии.
Прогноз и профилактика кори
Неосложненно протекающая корь обычно заканчивается полным выздоровлением, косметических дефектов после высыпаний не остается. Неблагоприятным прогноз может стать в случае возникновения коревого энцефалита.
Специфическая профилактика кори заключается в плановой вакцинации населения ЖКВ (живой коревой вакциной). Первую вакцинацию против кори производят детям в 12-15 месяцев, ревакцинация осуществляется в 6 лет. Изоляция больных продолжается до 10 дней, ограничение контакта с не привитыми и не болевшими детьми – до 21 дня с начала заболевания.
Источник
Антропонозная инфекция- это группа болезней, объединенных видом возбудителя. Заражение происходит при передаче патогена от носителя к здоровому человеку. Главной особенностью таких патологий считается узкая специализация микроба и хозяина, на котором этот вид паразитирует.
К антропонозам относят паратифы, холеру, брюшной тиф, дизентерию, коклюш, скарлатину, оспу и прочие патологические состояния, которые могут передаваться только человеком. Зооантропонозные инфекции включают болезни, которые могут быть как у человека, так и у животных.
Передача
Для распространения заболевания важна полученная доза, то есть, какое число микробных клеток передалось от носителя, достаточно ли этого для того, чтобы инициировать заболевание. Берутся во внимание также ткани, через которые антропозоонозы проходят в организм.
То, каким образом возбудитель проникает, обусловливает его местонахождение в макроорганизме, клиническое течение недуга. Определенные антропозоонозы могут распространяться только через конкретные входные ворота инфекции. Для кори и гриппа таковыми являются дыхательные пути; энтеровирус поражает ЖКТ.
Другие возбудители зооантропонозов могут проходить разными путями, отчего зависит симптоматика заболевания. Стрептококки, проникая в слизистую дыхательной системы, способствуют развитию пневмонии, бронхита, а распространяясь на слизистую уретры, вызывают гнойные уретриты.
Источники антропонозных и зоонозных инфекций также определяют форму болезни. Один и тот же возбудитель может проявляться по-разному, как это случается при сибирской язве. Она протекает в кожной форме, легочной и кишечной.
Механизмы распространения
Антропонозная инфекция переходит от человека к человеку. При этом заразиться можно не только от людей с явно выраженной симптоматикой болезни, но и со скрытым течением заболевания, а также опасны носители микробов и выздоравливающие. Способы заражения отличаются, они определены местом нахождения микробных клеток в организме носителя и путем выхода из него.
Различают следующие пути распространения. Аэрогенный способ – микробы передаются воздушно-капельным и пылевым путем, сосредотачиваются в дыхательных путях. Инфекции, передаваемые аэрогенным способом, очень быстро распространяются, охватывая большие территории.
При передаче инфекции фекально-оральным способом микробные клетки находятся в кишечнике и проникают в организм через пищу, воду.
Контактный механизм предполагает наличие прямого или непрямого контакта с носителем возбудителя. Инфекция переходит через кожу, слизистые ткани, через прямое соприкосновение с больным человеком или из окружающей среды, куда микробы выделяются от зараженных людей (животных).
Трансмиссивный – механизм, при котором заражение происходит через насекомых и микробы сосредотачиваются в кровеносной системе.
Антропонозы
Возбудителями кишечных антропонозов являются вирусы, бактерии, гельминты и простейшие. В группу антропонозных инфекций включены острые кишечные расстройства: паратифы А, В, брюшной тиф, холера, дизентерия, сальмонеллез и прочие.
Кишечные инфекции все без исключения локализуются в кишечнике и передаются фекально-оральным способом, не отличается существенно и клиническая картина заболевания, одинаковыми являются меры, предупреждающие распространение микробов.
Вирусные недуги передаются воздушно-капельным, пылевым путем: гастроэнтерит, ротавирус, энтеровирус, полиомиелит, инфекционные болезни дыхательной системы (грипп, ангина, коклюш, краснуха и корь).
Классификация
Зооантропонозы и антропонозы классифицируются по разным признакам:
- способу распространения – кишечные, воздушно-капельные, трансмиссивные и кожные;
- клиническому течению – респираторные, кишечные, гепатиты, менингоэнцефалиты, заболевания мочеполовой системы, поражение кожных покровов.
Инфекционные заболевания также разделяются согласно источнику заражения, из которого микробы проникают в человека или животных. Сложность течения болезни во многом зависит от места сосредоточения возбудителя в организме. Согласно этим данным, инфекции бывают очаговыми и генерализованными.
Когда развивается генерализованная форма, отмечается масштабное распространение бактерий и их токсинов по кровеносной системе, что приводит к септическому или бактериальному шоку, очень часто это становится причиной быстрого летального исхода.
Не все микроорганизмы могут вызывать инфекцию. С учетом вероятности инфицирования все патогенные бактерии разделяются на три типа:
- сапрофиты – не способствующие развитию воспаления;
- патогенные микроорганизмы – вызывающие заболевание всегда;
- условно-патогенные микробы – активизируют инфекцию только при конкретных условиях, по большей степени имеется в виду снижение защитных сил организма.
В сравнении с сапрофитами патогенные и условно-патогенные микробы имеют генетическую предрасположенность проникать в клетки организма, размножаться в них, вызывая реакцию.
Лечение и профилактика
При диагностировании инфекции обязательно нужно провести специальные мероприятия для предупреждения распространения заболевания. Противоэпидемические меры разделяются на медико-санитарные, административные и лечебно-профилактические. Основная задача заключается в определении очага и его ликвидации.
Заключение
Антропонозные инфекции мало распространяются через окружающую среду, человек может встретиться с ним в любой момент жизни. Во время периода инкубации симптомов может не быть. Но при отдельных заболеваниях: скарлатине, кори, холере, гепатите А – распространение возбудителя во внешней среде может быть существенным. Это может повлечь за собой серьезную эпидемическую опасность, поскольку в начале у больных практически отсутствуют клинические проявления.
По большей степени пациент становится заразным с началом появления симптомов и достигает максимального предела заразности на пике острой фазы болезни. При этом распространение возбудителей будет осуществляться через кашель, чихание, жидкий стул.
Заражение может происходить также через инфицированную пищу и воду, что обусловлено длительной выживаемостью возбудителей в любой среде. Инфицирование продуктов в основном совершается через немытые руки носителей болезни или при использовании зараженной воды для их мытья, приготовления и так далее.
Источник


Корь – это острая инфекционная вирусная антропонозная инфекция, с воздушно-капельным путем передачи возбудителя. Характеризуется цикличностью течения, лихорадкой, интоксикацией, катаральнореспираторным синдромом, наличием пятен Филатова-Коплика и пятнисто-папулезной сыпью.
Этиология. Вирус кори относится к роду Morbillivirus семейства парамиксовирусов. Имеет сферическую форму, диаметр 120 -250 нм, однонитевую РНК, окружен двухслойной липопротеиновой оболочкой. Антигенная структура сходна с возбудителями парагриппа и эпидемического паротита. Наиболее важные антигены – гемагглютинин, гемолизин, нуклеокапсид и мембранный белок. Вирус неустойчив во внешней среде, в воздухе при дневном свете, гибнет в течение получаса; при высыхании погибает сразу же, при нагревании до 50°С – в течение 15 мин, при 60° С и выше – сразу. При низкой температуре и в темноте он может сохраняться долго, при +4° С – до нескольких недель, а при -15° С или ниже – до нескольких месяцев.

Эпидемиология. Корь – антропонозная инфекция, распространена повсеместно. Восприимчивость человека высокая. Болеют люди разного возраста, но чаще дети 4 -5 лет. Источник инфекции– больной человек (носительство не отмечено). Основной путь инфицирования – воздушно-капельный, реже контактный. Механизм передачи- аэрогенный. Сезонность- весенне-зимняя. Больной заразен для окружающих с конца продромального периода и до 4 -5 ого дна после появления сыпи. После перенесенной реактивной коревой инфекции вырабатывается стойкий, пожизненный иммунитет.

Патогенез 1. Возбудитель проникает через слизистые оболочки верхних дыхательных путей и глаз; 2. Размножается в эпителиальных клетках; 3. Попадает в подслизистую оболочку, лимфатические узлы; 4. Затем поступает в кровь (вирусемия) и поражает эндотелий кровеносных капилляров, обуславливая появление сыпи. Развиваются отёк и некротические изменения тканей.
Клиника. Выделяют следующие периоды болезни: 1) инкубационный (скрытый) – 9— 17 дней. Если ребенку вводился иммуноглобулин (или препараты крови) до или после контакта с больным корью, инкубационный период может удлиняться до 21 дня; 2) катаральный (начальный, продромальный) период – 3— 4 дня; 3) период высыпания – 4— 5 дней; 4) период пигментации – 7— 14 дней.

Катаральный период: • 3 -4 дня; • насморк; • кашель; • конъюнктивит; • симптомы общей интоксикации (повышение температуры, до 38 – 39° С, головная боль, общее недомогание, вялость, потеря аппетита, учащение стула, иногда, боли в животе); • энантема; • Пятна Бельского- Филатова-Коплика.
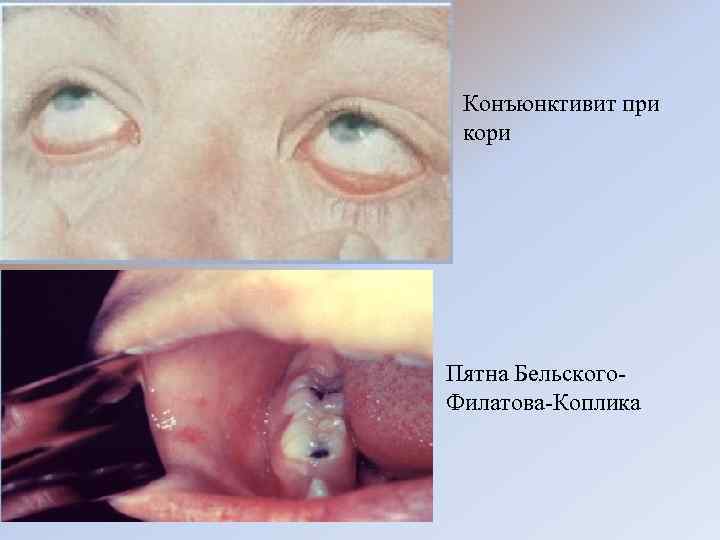
Конъюнктивит при кори Пятна Бельского- Филатова-Коплика

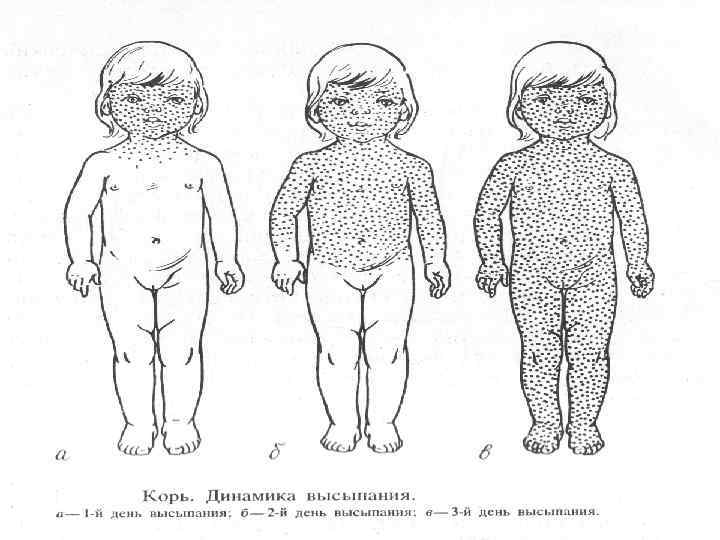
• Период высыпаний: • 4 -5 день болезни; • начинается с нового подъема температуры и усиления симптомов общей интоксикации; • сыпь: – розеолезно-папулезная; – сливная; – характерна этапность высыпания; -1 е сутки: лицо, шея, верхняя часть груди; -2 е сутки: туловище; -3 е сутки: верхние и нижние конечности; на 3 е сутки появляется пигментация.
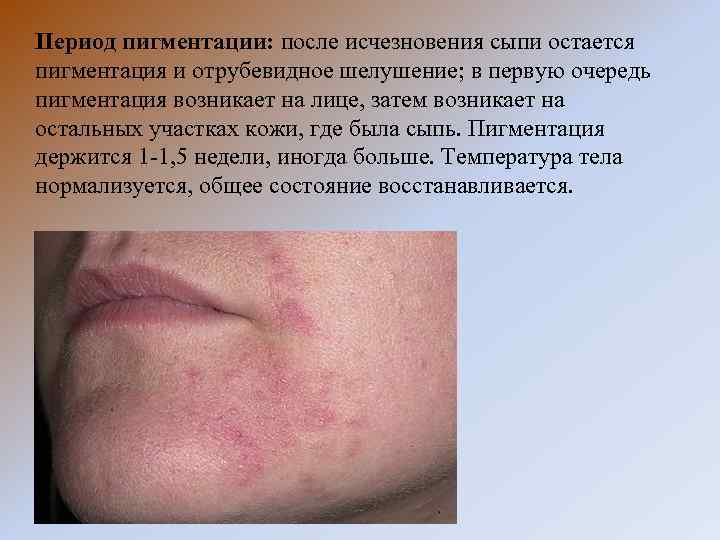
Период пигментации: после исчезновения сыпи остается пигментация и отрубевидное шелушение; в первую очередь пигментация возникает на лице, затем возникает на остальных участках кожи, где была сыпь. Пигментация держится 1 -1, 5 недели, иногда больше. Температура тела нормализуется, общее состояние восстанавливается.

Осложнения со стороны органов дыхания — ларингиты, ларинготрахеиты, ларинготрахеобронхиты с развитием синдрома крупа (ранний и поздний); пневмонии — чаще в младшем возрасте отиты — наиболее частое осложнение кори, развиваются в период пигментации; кератит — редкое осложнение кори (при авитаминозах, плохом уходе); энцефалиты, энцефалопатии, менингоэнцефалиты, в отдельных случаях — энцефаломиелиты с выраженными параплегиями.

Диагностика: 1. Лабораторная диагностика: 1) гематологические данные: – катаральный период: лейкопения, уменьшение нейтрофилов и лимфоцитоз; – период высыпания: еще более выраженная лейкопения, число эозинофилов и моноцитов значительно снижено, СОЭ умеренно увеличено; 2) цитологическое исследование; 3) вирусологический метод; 4) серологические методы.

Как проводится серологическое исследование? Процедура выполняется поэтапно: — забор биологического материала. За сутки перед сдачей анализов постарайтесь отказаться от жирной пищи, алкоголя и избегайте стрессовых ситуаций. Для проведения серологического анализа подходит сыворотка крови, слюна и/или фекальные массы. Очень важно, чтобы отобранные образцы в самые кратчайшие сроки оказались в специальной медицинской лаборатории. Именно поэтому максимальную точность могут гарантировать только те анализы, для проведения которых отбор материала производился непосредственно в стенах исследовательской лаборатории или на базе специализированного медицинского центра. — Серологический анализ крови. Для выявления в организме пациента количества антител, необходимых для борьбы с возбудителями тех или иных инфекционных заболеваний, основной интерес представляет именно серологический анализ крови. Для этого к отобранной кровяной сыворотке добавляют небольшую дозу инфекционных бактерий и анализируют реакцию крови на посторонний возбудитель. Как правило, серологические исследования назначаются дважды для определения характерной динамики развития заболевания. Если в ходе лабораторной диагностики в крови не были обнаружены антитела, реагирующие на введенный в пробирку вирус, значит, о предполагаемом заражении организма не может быть и речи.

Вирусологический метод. Этот анализ проводится при положительном результате Ig. M. Инфицированные биологические жидкости, например, назальный и глоточный секрет, собираются в специальную чашку и анализируются на наличие микроорганизмов.

Лечение кори симптоматическое. Необходимо соблюдать постельный режим в течение недели и до двух недель домашний режим. Из-за светобоязни ребенок лучше чувствует себя в полутьме. Для смягчения мучительного кашля воздух помещения увлажняется с помощью влажных простыней. При необходимости назначают жаропонижающие и успокаивающие кашель средства. При осложнениях применяют антибиотики. Для улучшения кровообращения назначают строфантин. Госпитализация осуществляется по следующим показаниям: 1) клиническим – с тяжелыми формами кори, при наличии осложнений или серьезных сопутствующих заболеваний; 2) возрастным – дети в возрасте первых двух лет жизни; 3) эпидемиологическим и материально-бытовым – из закрытых детских учреждений и неблагоприятных жилищных и материальных условий.

Профилактика специфическая профилактика. Основу профилактики кори составляет вакцинация детей. С этой целью применяют коревую вакцину из аттенуированных штаммов (Л-16) или ассоциированные вакцины (против кори, краснухи и паротита) – приорикс. Вакцинацию проводят подкожно в возрасте 12 месяцев, ревакцинацию в 6 лет перед школой. Неспецифическая профилактика кори включает в себя: • Изоляцию заболевшего от коллектива; • Влажную уборку, частое проветривание и кварцевание воздуха в помещении, где был выявлен или находится больной; • Разобщение контактных детей на 17 дней; • Детям в возрасте от 3 -х месяцев до года после контакта с больным проводят пассивную иммунизацию иммуноглобулином; • Детям старше 12 месяцев после контакта вводят вакцину, если нет противопоказаний.

Мероприятия в очаге кори 1. Больных изолируют дома или при наличии показаний госпитализируют. 2. Важное значение имеет выявление контактных с заболевшим в семье, квартире и других местах возможного общения, например в детских поликлиниках, на новогодних елках и т. д. К контактным надо относить всех детей, имевших даже кратковременное общение с заболевшим. При этом учитывают детей, общавшихся с заболевшим, начиная с последнего дня инкубационного периода. В отношении контактных следует выяснить, болели ли они корью, а также точно (по документам) установить, прививались ли они коревой вакциной. 3. Контактировавших с больным, не болевших корью и не привитых против нее или привитых менее чем за 2 недели до начала контакта: а) не допускают в детские коллективы (разобщают) с 8 -го по 17 -й (21 -й) день контакта; б) устанавливают медицинское наблюдение на этот же срок; в) проводят вакцинацию против кори (детям старше 1 года); г) детям, имеющим противопоказания к вакцинации, а также детям от 3 мес до 1 года вводят 1, 5 -3 мл гамма-глобулина (в зависимости от возраста, состояния здоровья и времени, прошедшего от начала контакта). 4. Масочный режим. 5. В очаге проводятся дезинфекция , проветривание.

Источник
