История болезни корь у детей скачать
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Корь: причины появления, симптомы, диагностика и способы лечения.
Корь – заболевание с очень высокой контагиозностью (заразностью), вызываемое РНК-содержащим вирусом.
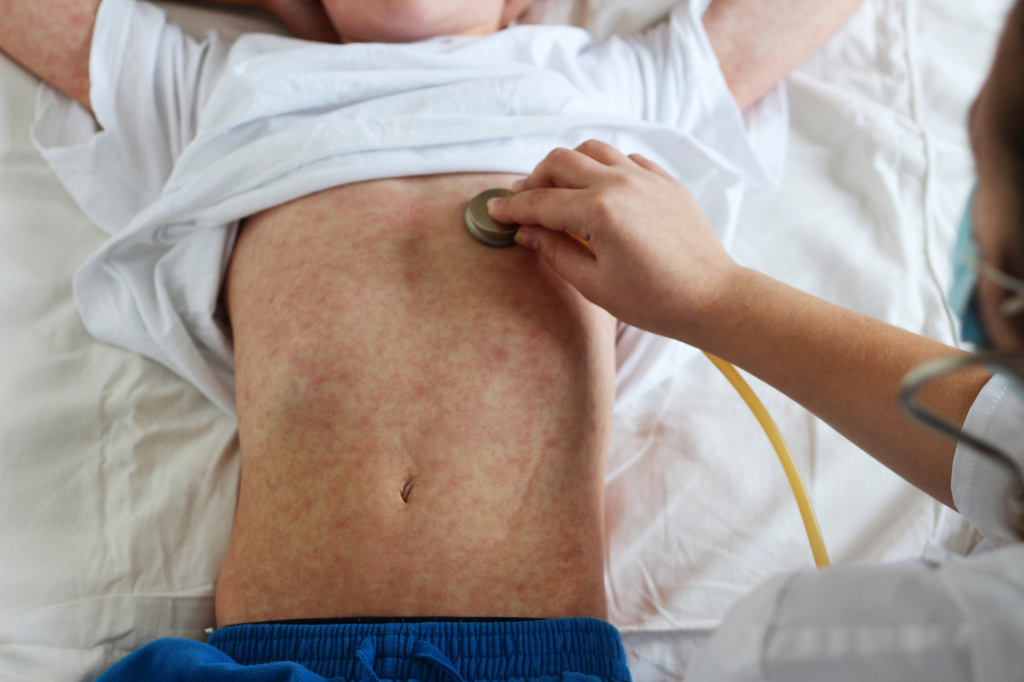
Пути передачи кори
- Прямой контакт здорового человека с инфицированным.
- Воздушно-капельный, когда вирус проникает в организм через слизистые оболочки.
Вирус кори неустойчив во внешней среде, быстро погибает при химическом (дезинфектанты) и физическом (нагревание, УФ-облучение) воздействии, при отрицательной температуре может сохраняться до нескольких недель. Возбудитель кори внедряется в организм через слизистые оболочки верхних дыхательных путей, где происходит первоначальное размножение вируса. Начиная с третьего дня инкубационного периода вирусные частицы циркулируют в крови. Попадая в ЦНС, вирус поражает нервные клетки, что может вызвать развитие таких осложнений, как энцефалит, менингоэнцефалит (поражение головного и спинного мозга и его оболочек).
У новорожденных в течение трех месяцев сохраняется пассивный иммунитет, полученный от матери, переболевшей корью.
У перенесших корь формируется стойкий иммунитет, что делает возможность реинфекции маловероятной.
Причины возникновения кори
- Отказ от вакцинации (опасен для детей раннего возраста и беременных).
- Снижение иммунитета.
- Истощение, наличие длительно текущих хронических заболеваний.
- Гиповитаминозы.
Классификация заболевания
По типу клинической картины:
- Корь с типичными симптомами.
- Корь с атипичным течением.
По степени тяжести:
- Легкой степени тяжести.
- Средней степени тяжести.
- Тяжелой степени тяжести.
По течению:
- Гладкое течение.
- С наличием осложнений, присоединением вторичной инфекции, обострением хронических заболеваний.
По периоду болезни:
- Инкубационный период.
- Катаральный (продромальный) период.
- Период высыпаний.
- Период пигментации.
Симптомы кори
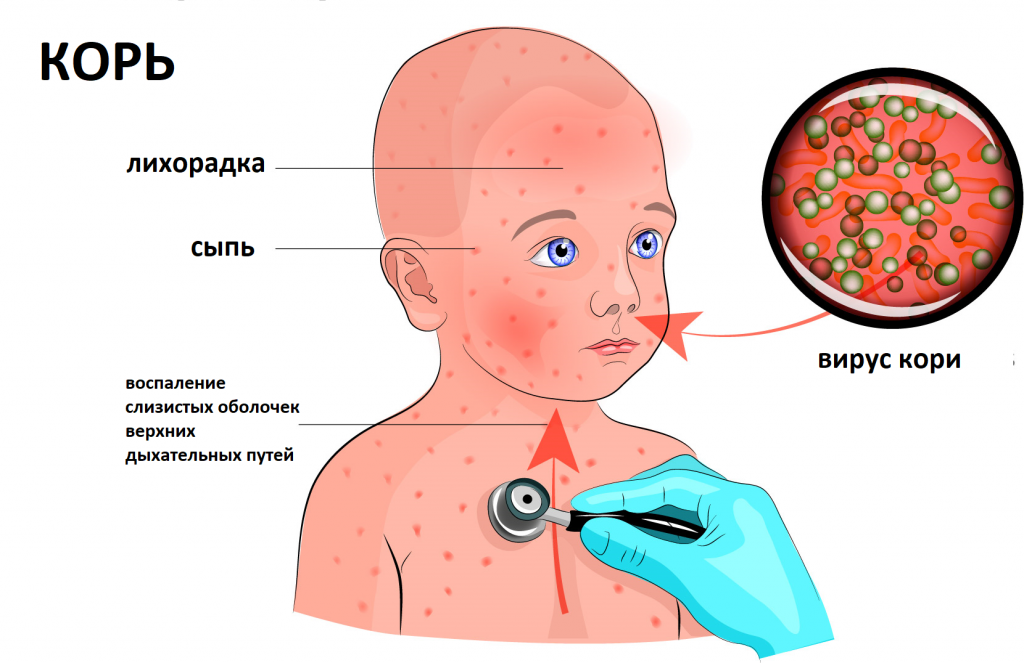
В клинической картине болезни отмечается ряд особенностей: острое начало, высокая температура, появление сыпи на теле и слизистой полости рта на 4-5-й день болезни, выраженные катаральные явления (насморк, боль в горле и т. д.) в первые дни.
Инкубационный период (с момента попадания вируса в организм до появления первых симптомов) длится около 9-17 дней. В это время происходит активное размножение вируса и его фиксация в разных тканях, но симптомы заболевания отсутствуют.
В это время возможно введение противокоревого иммуноглобулина с целью нейтрализации вируса. Однако применение данного метода актуально не позднее 5 дней после контакта с больным корью.
Затем наступает катаральный период с лихорадкой (высокая температура тела, сопровождаемая ознобом, обычно сохраняется 4-7 дней), насморком, кашлем (вызванным раздражением задней стенке глотки стекающей слизью из носа), покраснением глаз с признаками конъюнктивита и слезотечением. Возможно появление мелких белых пятен на внутренней поверхности щек (пятна Бельского–Филатова–Коплика) – признак, присущий только кори. В продромальный период вируса выходит из внутритканевого расположения в кровь и распространяется по организму. На нёбе ко 2-3-му дню заболевания появляются темные мелкие пятна, которые сохраняются до исчезновения высыпаний на коже. Для болезни характерны симптомы общей интоксикации: недомогание, слабость, отсутствие аппетита, возможна кратковременная диарея.
Примерно на третий день лихорадки возникает пятнисто-папулезная (слегка возвышающаяся над кожей) сыпь на шее, потом за ушами, затем вдоль волосистой части головы. В течение суток сыпь распространяется на щеки и туловище. Это особенность именно кори: первоначальное появление сыпи на голове с переходом на туловище. Ко второму дню сыпь появляется на коже рук и ног, на третий день высыпания можно обнаружить на стопах.

Особенности сыпи (на какие сутки появилась, место возникновения первых высыпаний, сопровождалась ли лихорадкой, внешний вид сыпных элементов, темпы распространения) – важный диагностический признак кори, отличающий ее от других инфекционных заболеваний.
Сыпь сохраняется на коже около 6 дней, от момента инфицирования до появления пятен проходит 14 дней. Через три дня после появления на лице сыпь бледнеет, затем шелушится; высыпания при этом не имеют четких границ, неровные, сливающиеся между собой. Это период пигментации, длящийся около полутора недель. Его характерные признаки – ослабление симптомов интоксикации, тенденция к нормализации температуры тела, уменьшение или исчезновение насморка, кашля. В это время возможно развитие осложнений, что связано с выраженным подавлением вирусом кори функций иммунной системы и приводит к обострению хронических заболеваний или присоединению вторичной инфекции.
Отличительной чертой кори является нисходящий характер кожных проявлений, сильная лихорадка, появление пятен на внутренней поверхности щек, губ, десен, на твердом нёбе. У взрослых кожные проявления обычно обильнее, чем у детей.
Незаразным считается больной корью с 5-го дня от появления высыпаний. Опасен для здоровых людей пациент с последних двух дней инкубационного периода (8-10-й день после контакта с вирусом кори) до 4-го дня наличия высыпаний на коже.
Диагностика кори
Диагностика кори основывается на определении уровня иммуноглобулинов класса М в крови, начиная с 5-7-го дня болезни.
Антитела класса IgM к вирусу кори
Вирус кори относится к семейству Morbillivirus семейства парамиксовирусов. Вирусная частица содержит РНК, окруженную белковым капсидом и внешней белково-липидной оболочкой. Вирус способен связываться с клетками, несущими рецептор комплемента CD46.
Корь – высококонтагиозное заболевание. Ранее…
820 руб
Выявление IgM к вирусу кори указывает на острую инфекцию, выявлении IgG – на перенесенную (вследствие заболевания или вакцинации).
Определение IgM неактуально, если накануне заболевания проводилась вакцинация.
Для выявления РНК вируса в крови применяют метод ПЦР.
Вирус краснухи, определение РНК (Rubella virus, RNA) в сыворотке крови
Определение РНК вируса краснухи (Rubella virus) в сыворотке крови методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Краснуха, широко распространенное острое инфекционное заболевание, характеризующееся кожной сыпью и увеличением лимфатических узло…
730 руб
Необходим общий анализ крови и лейкоцитарная формула.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
Для своевременной диагностики поражения почек следует сдать общий анализ мочи.
Анализ мочи общий (Анализ мочи с микроскопией осадка)
Исследование разовой утренней порции мочи, включающее в себя определение физических (цвет, прозрачность, удельный вес), химических (pH, содержание белка, глюкозы, кетонов, уробилиногена, билирубина, гемоглобина, нитритов и лейкоцитарной эстеразы), а также оценку качественного и количественного со…
360 руб
Для выявления поражений легких с развитием пневмонии проводят рентгенографию или компьютерную томографию органов грудной клетки.
В диагностике поражений миокарда используют ЭКГ и ЭхоКГ.
ЭКГ за 5 минут
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
К каким врачам обращаться
При появлении первых симптомов заболевания (насморк, лихорадка, слезотечение) необходимо обратиться к
врачу-терапевту
или инфекционисту. Врач сможет поставить диагноз и назначить лечение. При атипичном течении болезни, когда превалирующим симптомом служит появление сыпи, возможно обращение к врачу-дерматологу, который по ее характеристикам может предположить диагноз и направит на необходимые консультации. Беременным или
планирующим беременность женщинам
рекомендовано наблюдаться у
акушера-гинеколога
для назначения соответствующих обследований и анализов, ведения
беременности
и решения вопроса о целесообразности проведения профилактических мероприятий.
При первых признаках поражения ЛОР-органов, изменении характера выделений из носа (появление патологических примесей – крови, гноя) необходимо обратиться за помощью к оториноларингологу. Для подтверждения диагноза проводится осмотр врачом, рентгенография R09 или компьютерная томография придаточных пазух носа, для подбора оптимальной терапии берут мазок со слизистой верхних дыхательных путей.
При отеке гортани, затрудненном дыхания вероятен диагноз ложного крупа – жизнеугрожающего состояния, при котором обязательно обращение к врачу.
В случаях бактериального поражения органов зрения необходимо обратиться к офтальмологу для осмотра, определения тактики лечения и проведения необходимых анализов – взятия соскоба с конъюнктивы и посева отделяемого из глаза на чувствительность флоры к антибиотикам.
При появлении судорог, очаговой неврологической симптоматики, упорной головной боли, нарушений зрения, галлюцинаций, потери сознания следует незамедлительно обратиться к
неврологу
для оказания специализированной помощи и исключения или подтверждения поражения нервной системы.
В диагностике таких состояний используется КТ или МРТ головного мозга, анализ спинномозговой жидкости.
КТ головного мозга и черепа
Сканирование головного мозга, черепа и окружающих их тканей, позволяющее диагностировать различные патологии.
МРТ головного мозга
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
При сохранении кашля с отхождением мокроты, лихорадки необходимо обратиться к
терапевту
или
пульмонологу
для диагностики воспалительных заболеваний легких. Помимо лучевых методов диагностики возможно проведение анализов мокроты (общего и посева на чувствительность к антибиотикам) для подбора максимально эффективной терапии.
Исследование мокроты
Успех цитологической диагностики зависит от правильного собирания мокроты и её обработки. Для анализа следует брать утреннюю порцию мокроты, откашливаемую больным натощак.
Цитологическое исследование мокроты (пятикратное) позволяет обнаружить раковые клетки у 50 – 85% больных центральны…
870 руб
Лечение кори
При отсутствии осложнений лечение можно проводить в домашних условиях при условии периодического врачебного осмотра.
Больному назначают общеукрепляющие препараты (витамины), рекомендовано обильное питье, при лихорадке – жаропонижающие средства и другое симптоматическое лечение. При развитии осложнений пациента госпитализируют для проведения массивной терапии для уменьшения или полного регресса осложнений течения кори. Для экстренной профилактики вводят противокоревой иммуноглобулин или нормальный человеческий иммуноглобулин; контактировавших с заболевшим изолируют на время всего инкубационного периода. При присоединении вторичной инфекции, развитии пневмонии, бронхита назначают антибиотики.
Осложнения кори
- Развитие воспалительных заболеваний ЛОР-органов: отита, синусита, фронтита (воспалительные заболевания ушей, придаточных пазух носа). Развитие этих патологий связано с отеком слизистой оболочки верхних дыхательных путей в ответ на проникновение вируса, что мешает нормальному прохождению слизи, продуцируемой в полости носа.
- Осложнение течения конъюнктивита (воспаление слизистой оболочки, выстилающей веки изнутри) из-за присоединения бактериальной инфекции с развитием блефарита, иридоциклита (воспаление век, радужной оболочки глаз и т. п.).
- Тропность вируса к клеткам центральной нервной системы может привести к развитию энцефалита и менингоэнцефалита (воспаление мозговых оболочек и мозга). Эти состояния являются прямой угрозой жизни пациента и требуют специализированной помощи в условиях стационара. Коревой энцефалит, по данным медицинской статистики, является очень редким осложнением.
- Развитие пневмонии или бронхита – довольно часто встречающееся осложнение кори. Связано с попаданием в бронхи и легкие обильно продуцируемой верхними дыхательными путями слизи.
Ложный круп – заболевание инфекционно-аллергической природы, при котором из-за отека верхних дыхательных путей происходит критическое сужение гортани, угрожающее удушьем. Чаще развивается у детей. Требует незамедлительного обращения к врачу.
Профилактика
- Изоляция больного корью на срок от 5 дней.
- Разобщение непривитых лиц, находившихся в контакте с больным корью, на срок до 17 дней.
- Своевременное проведение вакцинации в полном объеме у лиц из групп риска или живущих в эндемичных регионах.
- Введение нормального иммуноглобулина человека беременным, контактировавшим с вирусом кори, в течение первых 5 дней после контакта (экстренная профилактика). Небеременным вводят противокоревой иммуноглобулин в такие же сроки.
Источники:
- Постановление Главного государственного врача РФ «Об утверждении Программы “Профилактика кори и краснухи в период верификации их элиминации в РоссийскойФедерации (2013–2015 гг.)” и плана ее реализации». Зарегистрировано в Минюсте РФ30 августа 2013 г. № 29831.
- Клинические рекомендации (протокол лечения) оказания медицинской помощи детям, больным корью.ФГБУ НИИДИ ФМБА России, Общественная организация «Евроазиатское общество по инфекционным болезням», Общественная организация «Ассоциация врачей-инфекционистов Санкт-Петербурга и Ленинградской области» (АВИСПО). – 2015. – 33с.
- Сайт ВОЗ.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Грипп
Грипп – острое вирусное инфекционное заболевание с воздушно–капельным механизмом передачи, вызываемое вирусами гриппа типа А, В и С. Грипп занимает особое место среди других инфекционных заболеваний человека, так как отличается повсеместным распространением, высокой заболеваемостью населения и грозными осложнениями. История изучения гриппа насчитывает уже почти 100 лет, но, несмотря на успехи медицины, эта инфекция по-прежнему остается мало предсказуемой. Вспышка испанского гриппа (или испанки) была самой массовой пандемией за всю историю человечества: за 18 месяцев было заражено около 30% населения планеты и умерло около 100 млн человек.
Герпес
Герпес: причины появления, симптомы, диагностика и способы лечения.
Бруцеллез
Бруцеллез: причины появления, симптомы, диагностика и способы лечения.
Кривошея
Кривошея: причины появления, симптомы, диагностика и способы лечения.
Источник
Корь у детей встречается чаще других инфекционных болезней. Корь принадлежит к группе «детские инфекционные заболевания», потому что она характерна в основном для детского возраста.
Корь – это высококонтагиозная инфекционная болезнь, которая передается воздушно-капельным путем, поражает эпителий ротовой полости, верхних дыхательных путей, глаз и проявляется симптомами общей интоксикации и сыпью на коже и слизистых оболочках пятнисто-папулезного характера.
Среди больных корью преобладают дети дошкольного возраста. Взрослые болеют редко, когда они не переболели корью в детстве. Известны случаи внутриутробного заражения корью, когда ребенок заразился в утробе через плаценту от больной матери.
Исторические сведения
Впервые корь попытался описать арабский лекарь Разес в IX веке н. э., который указал, что корь проявляется сыпью на коже, воспалением глаз и высокой температурой.
Более подробно описали симптомы болезни доктора Сиднэм и Мортон в XVII веке. Они также отследили то, что заболевание быстро распространяется среди населения.
В 1911 году английские врачи Эндерсон и Гольдбергер доказали, что корь вызывается вирусом и обосновали это.
Но, только после появления современных методов лабораторной диагностики, докторам Эндерсону и Пиблсу в 1954 году удалось идентифицировать возбудителя кори.
Первые прививки против кори были сделанные в 1920 году, вакциной которую разработал Дегквитц. В 1967 году группа ученых во главе с Смородинцевым разработали живую вакцину против кори, которая с 1968 года широко используется для вакцинации детей.
Причины кори
Корь вызывает вирус, который принадлежит к роду Morbillivirus из семейства Paramyxoviridae. Вирус кори – это сферической формы вирус, 120-230 нм в диаметре.
Геном вируса кори представленный однонитевой спиралью РНК. Оболочка вириона – липопротеиновый суперкапсид. Вирус кори имеет четыре типа антигенов – гемагглютинин, мембранный протеин, нуклеокапсид и гемолизин.
Важно! Благодаря последнему белку возбудитель обладает гемолитической способностью. Возбудитель имеет только один серотип и не склонный к антигенной изменчивости.
Вирус кори быстро погибает во внешней среде. На него пагубно действует нагревание и дезрастворы. При температуре 22-27°С остается активным на протяжении 48 часов, а при температуре -15-20°С может храниться 10-14 дней.
Механизм развития кори
Единственным источником болезни является больной ребенок любой формой кори. Ребенок становиться контагиозным за 2-3 дня до высыпаний и может передавать вирус окружающим до четвертого дня разгара кори.
 Корь передается воздушно-капельным путем. При кашле или чихании больной выделяет аэрозоль слизи, в котором содержится большое количество вирусных клеток. Также возможно контактно-бытовое заражение через детские игрушки и предметы быта.
Корь передается воздушно-капельным путем. При кашле или чихании больной выделяет аэрозоль слизи, в котором содержится большое количество вирусных клеток. Также возможно контактно-бытовое заражение через детские игрушки и предметы быта.
Для кори характерна сезонность в зимне-весенний период, а также вспышки эпидемий каждые 2-4 года.
У лиц, которые переболели корью, формируется пожизненный иммунитет.
Благодаря массовой вакцинации против кори, болезнь чаще встречается, как спорадические случаи или небольшие вспышки, редко в виде эпидемий.
Входными воротами для вируса кори является эпителий ротоносоглотки, иногда конъюнктива, после чего возбудитель попадает в шейные лимфатические узлы, где происходит его репликация. Затем наступает первый этап вирусемии, когда в лимфоидной ткани разных органов (миндалины, лимфатические узлы, печень, кишечник и т. д.) формируются воспалительные очаги в виде небольших инфильтратов с многоядерными гигантскими клетками.
Вторая волна вирусемии протекает параллельно с катаральными явлениями. В крови циркулирует максимальное количество вирионов, которое уменьшается со второго дня высыпаний. С пятого дня, от появления первых элементов коревой сыпи, больной может считаться незаразным, так как вирус в крови уже отсутствует.
Интересно! Вирус кори тропный к эпителию носоглотки, трахеи, бронхов и слизистой глаз, иногда может поражать пищеварительный тракт и ЦНС.
Вирус кори несколько снижает резистентность организма, поэтому к вирусному воспалению часто присоединяется бактериальная флора, что грозит различными осложнениями.
Клиническая картина кори у детей
Корь может протекать типично и атипично. При типичном течении принято различать легкую, среднюю и тяжелую степени тяжести болезни.
Типичная корь имеет цикличное течение, в котором выделяют следующие периоды:
- инкубационный период;
- период катаральных явлений;
- период разгара (высыпаний);
- период выздоровления (реконвалесценции).
Инкубационный период начинается с проникновением вируса кори в организм и заканчивается с появлением первых элементов сыпи. В среднем длительность этого периода может составлять 7-14 дней, но при введении в организм иммуноглобулина против кори он может удлиняться до 4-5 недель.
В инкубационном периоде признаки болезни у ребенка отсутствуют, потому что вирионы активно накапливаются в лимфатической системе больного.
Катаральный период. Первые признаки болезни появляются в конце инкубационной стадии. Заболевание начинается остро с ухудшения состояния. Для катарального периода, который длится 3-5 дней, характерны такие симптомы:
- общее недомогание;
- головные боли;
- плохой аппетит;
- бессонница;
- лихорадка (37-38°С), в тяжелых случаях выше 38°С;
- заложенность носа и ринорея;
- сухой кашель;
- осиплость голоса;
- стенотическое дыхание;
- покраснение конъюнктивы;
- отек век;
- инъекции склер;
- гнойные выделения из глаз;
- светобоязнь;
- одутловатость лица;
- покраснение слизистой ротоносоглотки;
- увеличение лимфатических узлов шейной группы;
- нарушение стула (кашицеобразный кал).
Интересно! Специфическим ранним признаком кори являются пятна Филатова-Коплика-Бельского (коревая энантема) – белые пятнышка (как манная крупа) с красной ареолой на эпителии щек, которые расположены напротив малых коренных зубов.
Эти пятнышка исчезают с наступлением периода высыпаний.
Период разгара (высыпаний).
Как выглядит сыпь при кори?
Сыпь при кори – это яркие пятнисто-папулёзные элементы, которые появляются на кожных покровах и в процессе своего развития сливаются между собой.

Только для коревой экзантемы (сыпь на коже) присуща поэтапность высыпаний в направлении сверху вниз:
- Первый этап высыпаний – кожные покровы головы (за ушами, волосистая часть головы, лицо), шеи и верхней части грудной клетки.
- Второй этап – спина, живот, плечи, предплечья.
- Третий этап – нижние конечности, кисти рук. В это время экзантема на лице бледнеет.
Такая особенность кори также является патогномиечским признаком.
В период высыпаний состояние ребенка ухудшается – нарастают катаральные симптомы и интоксикация организма. В легких выслушиваются сухие или влажные хрипы. В тяжелых случаях у детей усиленно и ускоренно сердцебиение и понижено артериальное давление.
Период высыпаний может длиться до 4-5 дней, после чего наступает период реконвалисценции.
Интересно! Период реконвалесценции также называют периодом пигментации, потому что в процессе регресса сыпи на коже остается коричневые пятна.
Состояние больного улучшается – появляется аппетит, нормализуется температура тела, проходят катаральные явления, сыпь становится бледной, появляются светло-коричневые пятна, которые бесследно пропадают в течение недели. Высыпания исчезают так же, как и появились – поэтапно.
Атипичные формы корь:
- Митигированная корь – форма кори, которая возникает у тех, кому делали прививку против кори или противокоревой иммуноглобулин. Для нее характерны длительный период инкубации вируса в организме, легкое течение, незначительная интоксикация, короткий катаральный период, отсутствие коревой экзантемы и поэтапности высыпаний.
- Абортивная корь протекает аналогично типичному течению кори, но резко прекращаются высыпания на втором или третьем этапе периода высыпаний.
- Бессимптомная (субклиническая) корь. При этой форме симптомы кори отсутствуют, а заболевание подтверждается только лабораторно при обследовании больного по поводу других болезней.
Чем грозит корь у детей?
За счет иммуносупрессивного действия вируса кори заболевание может сопровождаться бактериальными осложнениями, такими как пневмония, ларингит, ларинготрахеобронхиты, ложный круп, стоматит, менингит, энцефалит, менингоэнцефалит, отит. Но, эти же осложнения могут быть также причиной вирусного поражения органов.
 Воспаление легких (пневмония) может быть бактериальным и вирусным (коревым). Бактериальное воспаление легких возникает, когда к вирусному процессу присоединяется бактериальная флора: пневмококки, стрептококки, стафилококки, палочки инфлюэнца и другие. Пневмония в свою очередь может осложняться абсцессом легких, плевритом или эмпиемой плевры.
Воспаление легких (пневмония) может быть бактериальным и вирусным (коревым). Бактериальное воспаление легких возникает, когда к вирусному процессу присоединяется бактериальная флора: пневмококки, стрептококки, стафилококки, палочки инфлюэнца и другие. Пневмония в свою очередь может осложняться абсцессом легких, плевритом или эмпиемой плевры.
Бактериальный отит – это воспалительный процесс в среднем ухе, вызванный попаданием в него бактерий.
Коревой стоматит проявляется бактериальным или вирусным поражением слизистой оболочки ротовой полости, которое приносит немало страданий больному ребенку. В тяжелых случаях, когда возникает некроз эпителия ротовой полости с распространением на кожные покровы лица, при отсутствии адекватной медицинской помощи наступает смерть ребенка.
Осложнения со стороны нервной системы встречаются редко, но при их возникновении, к сожалению, 10-30% больных умирает. Коревой менингит, энцефалит и менингоэнцефалит сопровождают такие симптомы: лихорадка, сильная головная боль, нарушение сна, расстройство сознания, нарушение координации движений, парестезии, параличи, парезы, судороги и т. д.).
Корь у ребенка до года
Корь у детей до года встречается редко. Новорожденные могут заболеть при контакте с больным на корь.
Ребенок до года имеет естественную защиту против кори, которую он получает в виде материнских антител во время внутриутробного развития или с грудным молоком.
Важно! Корь у ребенка до года грозит своими осложнениями, которые опаснее, чем сама корь и могут привести даже к летальному исходу.
Детям, переболевшим корью от года до 18 месяцев, прививку против кори не делают, так как у них выработался стойкий иммунитет.
Как диагностировать корь у детей?
Клинически корь не тяжело распознать благодаря наличию патогномоничного симптома – пятен Филатова-Коплика-Бельского и поэтапности высыпаний, которые оставляют после себя коричневую пигментацию.
Для уточнения диагноза принято использовать лабораторные методы диагностики, такие как:
- Общий анализ крови: лейкопения, лимфоцитопения, ускорение скорости оседания эритроцитов. Лейкоцитоз со сдвигом лейкоцитарной формулы влево появляется тогда, когда присоединяется бактериальная инфекция.
- Спинномозговая пункция с обследованием ликвора проводиться в случаи коревого энцефалита или менингита. В ликворе наблюдается увеличение количества лимфоцитов, повышение уровня IgM.
- Идентификация вируса кори проводится при помощи реакции гемагглютинации, ИФА (иммунофлюоресцентного анализа), серологических методов диагностики (реакций торможения гемагглютинации, связывания комплемента, нейтрализации в парных сыворотках).
При необходимости могут проводиться рентгенологическое исследование органов грудной клетки, отоскопия, КТ и МРТ головы.
Дифференциальная диагностика кори у детей
Иногда возникает потребность дифференциальной диагностики кори с краснухой, энтеровирусной инфекцией, скарлатиной, аллергическим дерматитом, псевдотуберкулёзом, сывороточной болезнью и другими заболеваниями, при которых наблюдается кожная сыпь.
 Корь отличается от выше перечисленных заболеваний следующим:
Корь отличается от выше перечисленных заболеваний следующим:
- интоксикационным синдромом;
- катаральными явлениями (ринорея, грубый кашель, осиплость голоса, воспаление конъюнктивы, отёчность век, инъекция склер);
- светобоязнью;
- наличием пятен Филатова-Коплика-Вельского в катаральном периоде;
- сливной пятнисто-папулёзной сыпью и нисходящей поэтапностью высыпания.
Как лечить корь у детей?
Лечение кори у детей носит симптоматический характер. Легкие формы заболевания могут лечиться на дому под присмотром врача-педиатра и врача-инфекциониста, когда в доме нет взрослых, детей и беременных женщин, которые не болели корью.
Терапия среднетяжелых и тяжелых форм кори проводится в условиях инфекционного отделения или больницы. Больные должны быть изолированы до пятого дня периода высыпаний.
Принципы лечения кори:
- выбор режима зависит от состояния больного (постельный или полупостельный);
- питание должно быть легкоусвояемым, питательным и здоровым;
- повышенный питьевой режим для устранения интоксикации (минеральные воды, Регидрон, Хумана Электролит);
- тщательный уход за ротовой полостью и глазами для профилактики осложнений;
- чтобы устранить неприятные ощущения больного при попадании на склеры яркого света, окна следует закрыть темными шторами;
- антигистаминные препараты для десенсибилизации организма и уменьшения катаральных явлений (Тавегил, Цетрин, Кларитин, Диазолин и другие);
- жаропонижающие препараты (Нурофен, Эффералган);
- человеческий интерферон, который назначают в первые 72 часа заболевания;
- антибиотики широкого спектра действия применяются, как профилактика гнойных осложнений;
- дезинтоксикационная терапия используется при выраженной интоксикации (физиологический раствор Хлорида натрия, Дисоль, Реосорбилакт, раствор Рингера-Локка и другие);
- при присоединении осложнений со стороны ЦНС назначают глюкокортикостероиды (Дексаметазон, Преднизолон) под прикрытием антибиотиков.
Профилактика кори у детей
Активная профилактика кори заключается в следующем:
- Двукратная плановая прививка ребенка живой вакциной против кори (вакцина КПК). Прививку делают в 1 год и в 6 лет. Также прививка против кори показана лицам до 35 лет, не болевшим раньше, и тем кто, не привитый, или не имеет данных о профилактических прививках.
- Введение иммуноглобулина против кори лицам, которые были в контакте с больным корью.
Пассивная профилактика кори. Чтобы не заболеть корью нужно вести здоровый образ жизни, полноценно питаться, укреплять организм спортом, соблюдать правила личной гигиены и т. д.
Неотъемлемая часть профилактики кори – изоляция больных детей и введение карантина на 17 дней с момента выявления больного в закрытых детских коллективах.
Важно! Несмотря на то, что корь считают детской болезнью, ее последствия могут быть совсем не детскими.
Поэтому при обнаружении у своего ребенка первых признаков кори немедленно обратитесь к врачу-инфекционисту для подтверждения или исключения диагноза и назначения правильного и эффективного лечения.
Источник
