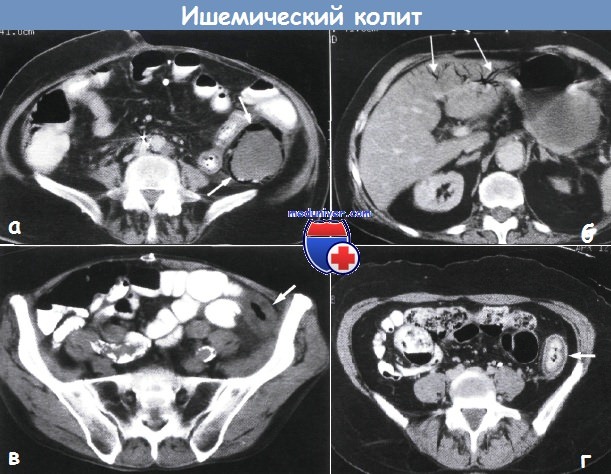
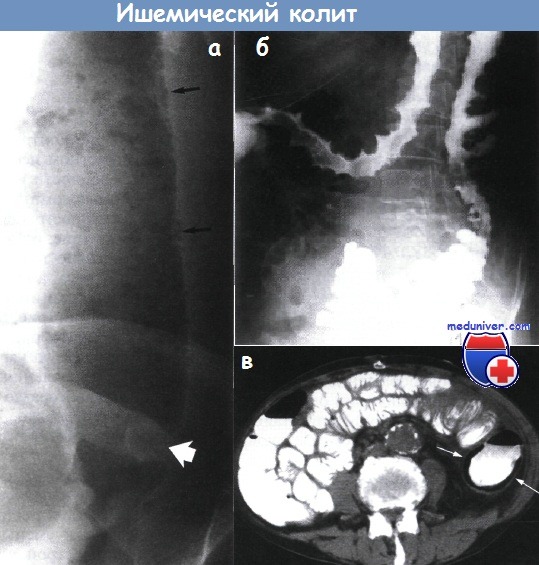
Ишемический колит патологическая анатомия
Для ишемического колита характерно развитие ряда клинических симптомов, интенсивность которых колеблется в широких пределах. Основными симптомами ишемического колита являются:
Боли в животе наблюдается у 100% пациентов. Локализация болей зависит от локализации пораженного сосуда, кровоснабжающего определённый участок толстой кишки. Только у 1/3 больных боль локализуется в одной анатомической зоне, у 2/3 одновременно возникают боли в нескольких анатомических областях. Основная локализация болей – левая подвздошная область, левое подреберье, нижние отделы живота, реже в подложечной области или в области пупка. У 2/3 наблюдается иррадиация болей в различные области тела (на заднюю поверхность тела, межлопаточную, подлопаточную, поясничную область, шею, затылок, пояснично–крестцовую область).
По характеру боли могут быть: приступообразными, постоянными с периодическим приступообразным усилением и непроходящими.
В транзиторной стадии заболевания эквивалентом боли чаще всего является чувство тяжести в эпигастральной или другой области. С усилением циркуляторных расстройств появляются схваткообразные боли, при прогрессировании заболевания (стенозирующая форма) боли приобретают постоянный ноющий характер, нарастают постепенно по интенсивности.
Интенсивность болей варьирует в широких пределах. Как правило, постоянные боли носят тупой, ноющий характер, а усиление или возникновение приступов острых, интенсивных, режущих болей связано с воздействием провоцирующих факторов и зависит от степени нарушения кровоснабжения толстой кишки.
Факторы, провоцирующие появление болей в животе:
- Боль чаще появляется при физической или связанной с процессами пищеварения нагрузке (по аналогии с коронарной недостаточностью или перемежающейся хромотой), что связано с недостаточным притоком крови к органам пищеварения в период их максимальной нагрузки. Физические перегрузки, провоцирующие возникновение абдоминальных болей, могут быть следующими: поднятие тяжестей, длительный физический труд, особенно в наклонном положении, быстрая ходьба.
- Боли усиливаются или появляются обычно через 15–20 мин после еды, стихают через 1–2 часа, связаны с количеством принимаемой пищи, иногда с ее характером (у многих больных отмечается непереносимость холодной, острой или сладкой пищи, молока, клетчатки).
- Боли провоцирует длительная задержка стула.
- Беременность является фактором, провоцирующим появление болей в животе при ишемическом колите.
- У некоторых больных болевой синдром возникает ночью, что связано с перераспределением крови по сосудистым бассейнам в положении лежа.
Встречается у 50% больных ишемическим колитом. Возникает вследствие нарушения секреторной и абсорбционной функции толстой кишки и проявляется диспептическими явлениями.
Наблюдается метеоризм, отрыжка, рвота, чувство быстрой насыщаемости, неустойчивый стул (диарея, чередующаяся с запорами) или нарушение эвакуаторной функции толстой кишки с упорными запорами, нередко – урчание в кишечнике. При относительной компенсации мезентериального кровообращения преобладает дисфункция толстой кишки: метеоризм, аэроколия, запор, неустойчивый стул. При гемодинамически значимых стенозах нижней брыжеечной артерии развиваются упорные запоры, кишечные кровотечения, признаки частичной кишечной непроходимости, нередко присоединяется недостаточность сфинктеров заднего прохода, ослабление мышц мочевого пузыря.
Обострения ишемического колита могут сопровождаться нерезко выраженными признаками раздражения брюшины, рвотой, диареей.
Этот симптом особенно часто проявляется в поздней стадии заболевания. Похудание связано с сознательным отказом больного от приема пищи в связи со страхом перед возникновением болей в животе после еды (ситофобия), а также с нарушением секреторной и абсорбционной функции толстой кишки в результате ее ишемии.
У 92,3% пациентов снижена работоспособность, наблюдается общая слабость, быстрая утомляемость, возникающая к вечеру или сразу после болевого приступа. Нейровегетативные расстройства связаны с изменениями гемодинамики, сопровождают боли в животе. Могут быть головные боли, головокружения, обмороки, сердцебиения, повышенное потоотделение, плохая переносимость тепла, зябкость.
Источник
Ишемический колит – причины, признаки, лечениеИшемический колит, вызванный неадекватным кровоснабжением, является наиболее частым проявлением ишемии кишечника (60%). Степень тяжести зависит от локализации и распространенности, остроты начала заболевания, наличия коллатералей и уровня окклюзии сосудов: наиболее уязвимыми являются селезеночный изгиб, ректосигмоидное соединение и правые отделы ободочной кишки. Множество различных этиологических факторов приводят к общим патологическим изменениям: • Окклюзия сосудов: • Неокклюзивные заболевания: Внимание: у пациентов могут отмечаться другие значимые патологические изменения (например, рак) в пораженных или непораженных отделах. Лечение варьирует от консервативного ведения (легкие и среднетяжелые формы) до сегментарных резекций и даже колэктомии (тяжелые или жизнеугрожающие формы).
а) Эпидемиология ишемического колита: б) Симптомы ишемического колита Острая ишемия: Хроническая ишемия: в) Дифференциальный диагноз ишемического колита:
г) Патоморфология Микроскопическое исследование:
д) Обследование при ишемическом колите Необходимый минимальный стандарт: • Клиническое обследование: • Лабораторные анализы: кровь => лейкоцитоз, анемия, тромбоцитопения (?), лактатацидоз, креатинкиназа-ВВ, гипофосфатемия, коагулопатия, гипопротеинемия? • Методы лучевой визуализации: • Колоноскопия – «золотой» стандарт: наиболее чувствительный метод, противопоказан при наличии перитонеальных симптомов: нормальная прямая кишка (при отсутствии полной окклюзии аорты); сегментарные изменения слизистой => геморрагии, некроз, язвы, ранимость? Стриктуры? Дополнительные исследования (необязательные):
е) Классификация ишемического колита – Основанная на патологических изменениях: ж) Лечение без операции ишемического колита:
з) Операция при ишемическом колите: Показания: Хирургический подход: 2. Хроническая ишемия: и) Результаты лечения ишемического колита: к) Наблюдение и дальнейшее лечение: – Также рекомендуем “Клостридиальный псевдомембранозный колит (С. difficile-ассоциированный колит)” Оглавление темы “Болезни толстой кишки”:
|
Источник
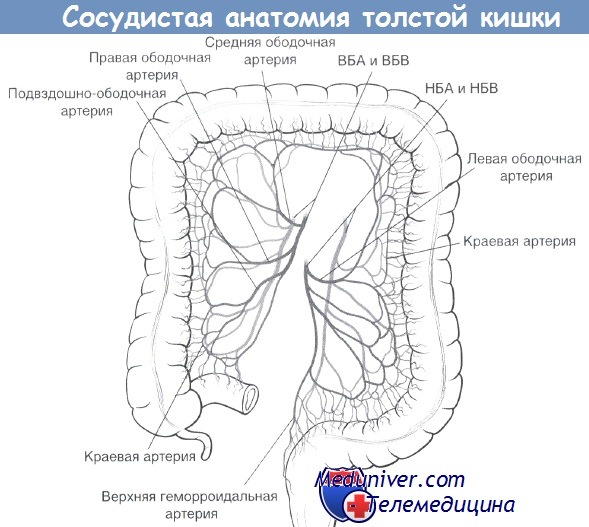
Общепринято считать, что сущность ишемического колита (ИК) установил Boley [2], описавший его характерные клинические и рентгенологические признаки, а также проделавший эксперименты над животными. Нарушение кровоснабжения приводит к разнообразным патологическим изменениям в кишечной стенке, которые по выраженности колеблются от минимальных преходящих воспалительных явлений до гангрены кишки. Сосудистая патология ободочной кишки может осложняться инфарктом или гангреной, но наиболее типичной является обратимая ишемия с последующим формированием стриктуры кишки или без таковой. |
|
Источник