Инфекционные заболевания полости рта корь краснуха

Детские специфические инфекции, такие как корь, краснуха, скарлатина протекают у детишек в различных формах (легкая, средняя и тяжелая) в зависимости от того, был ли привит ребенок и от состояния его иммунитета. Особенно трудно поддаются своевременной диагностике, так называемые, стертые формы протекания инфекции.
Нередко, именно детский стоматолог приходит на помощь педиатру при постановке правильного диагноза. Действительно, именно патологические изменения на слизистой оболочке полости рта позволяют правильно поставить диагноз и назначить адекватную терапию.
Кроме того, нередко именно к детскому стоматологу сначала обращаются родители с заболевающим малышом. Часто это бывают детишки, имеющие в анамнезе частые стоматиты или имеющие много разрушенных зубов. Жалобы ребенка на боли во рту заставляют родителей поспешить на прием именно к стоматологу. В кресле у дантиста и выясняется вся правда: неприятные ощущения во рту являются сопутствующими симптомами острой инфекционной болезни!
Нижеизложенная в краткой форме информация может быть полезна каждому родителю. Итак.
Специфические проявления кори в ротовой полости.
Острое начало болезни, сопровождающееся резким подъемом температуры до 38-39С, появление на слизистой полости рта в области смыкания жевательных зубов белесых пятен, патогномоничных для данного инфекционного заболевания, которые называются пятнами Бельского-Филатова-Коплика. Именно эти пятна позволяют дифференцировать корь с другими инфекционными болезнями у детей.
Специфические проявления скарлатины в ротовой полости.
В первые дни заболевания отмечается гиперемия слизистой неба и миндалин, язык покрывается слоем белого плотного налета, который на четвертые сутки начинает исчезать от периферии к центру. Язык приобретает характерный малиновый цвет. Именно малиновый язык, являясь специфическим симптомом для данного инфекционного заболевания, помогает правильно поставить диагноз. Так как прием пищи в этот период болезненный, без рекомендаций со стороны опытного детского стоматолога не обойтись.
Специфические проявления краснухи в ротовой полости.
Одновременно с повышением температуры тела, в острый период заболевания, появляется гиперемия (покраснение) слизистой оболочки мягкого неба, зева, горла.
Специфические проявления ветряной оспы в ротовой полости.
Характерным для ветряной оспы является одномоментное появление сыпи на коже тела и на слизистой полости рта.
Пузырьковые высыпания локализуются на небе, языке, слизистой оболочке зева, после того, как пузырьки лопаются, образуются эрозии, которые делают прием пищи болезненным и требуют симптоматической терапии.
Специфические проявления дифтерии в ротовой полости.
В зависимости от тяжести течения заболевания слизистая ротовой полости затрагивается полностью или частично. Мы рассматриваем только проявления дифтерии в полости рта у привитых детей, при так называемой, стертой форме течения заболевания. У не привитых детей течение дифтерии очень тяжелое, с образованием плотных фибринозных пленок, которые скапливаясь, затрудняют дыхание. У привитых детей течение дифтерии схоже по течению с банальной ангиной.
Роль врача стоматолога детского в комплексном лечении острых специфических инфекционных заболеваний в детском возрасте.
Естественно, что осуществляет наблюдение и назначает основное лечение педиатр. Однако детский стоматолог борется с проявлениями заболевания в ротовой полости. Из-за болевых ощущений во рту малыш отказывается от приема пищи, и тем самым его организм еще больше ослабевает и не может активно бороться с инфекцией. В связи с чем падает и местный иммунитет полости рта. Следовательно, детский стоматолог должен назначить терапию, обеспечивающую адекватное обезболивание и препятствующую присоединению вторичной инфекции.
Рекомендации родителям по уходу за ротовой полостью ребенка в период болезни.
- Ежедневная тщательная чистка зубов утром и вечером
- Орошение слизистой полости рта антисептическими растворами (прекрасно подойдут гексорал, мирамистин или тантум-верде.
- Холисал гель, благодаря своему выраженному противовоспалительному и обезболивающему эффекту, при применении непосредственно перед приемом пищи поможет существенно снизить неприятные ощущения.
- Применение солкосерил дентальной адгезивной пасты показано в период стихания высыпаний, в период заживления эрозий для ускорения эпителизации (заживления) слизистой.
Уважаемые родители!
Еще раз напоминаем Вам, что антисептики группы анилиновых красителей (например, бриллиантовый зеленый (“зеленка”)) на слизистых нельзя использовать, так как они вызывают ожог!
9 ноября 2015
Источник
Дети и инфекции практически неразлучны, еще ни один ребенок не вырос без простуд, насморка и прочих инфекционных заболеваний. В медицинской практике даже существует ряд инфекций, более всего характерных именно для детей, и крайне редко возникающих у взрослых, поэтому они условно называются «детские инфекции».
Любое инфекционное заболевание, даже ОРВИ, окажет влияние на весь организм ребенка, повлияет на работу всех органов и систем, на полость рта в том числе. Кроме этого, порой именно во рту можно заметить первые признаки и изменения, интерпретировав которые, стоматолог выскажет свои опасения и отправит на консультацию к педиатру или инфекционисту.
Симптомы ОРВИ в полости рта

ОРВИ — собирательный термин для многих инфекций вирусного происхождения. В детской практике чаще можно встретить грипп, парагрипп, аденовирус. ОРВИ по праву можно отнести к числу наиболее распространенных заболеваний, ведь им подвержены дети и взрослые примерно в одинаковом процентном соотношении. Самой интересной ОРВИ считается аденовирусная инфекция. Ее течение может быть многоликим, зарегистрировано множество форм: могут поражаться глаза, респираторный тракт, носоглотка, иногда аденовирусная инфекция своим течением напоминает кишечную. Инфекция может регистрироваться и у взрослых, но наиболее восприимчивы именно дети в возрасте от года до 4.
Осмотр полости рта позволяет выявить покраснение и отек слизистой, язык покрывается плотным и обильным налетом различных оттенков. На фоне ОРВИ нередко развиваются стоматиты различной этиологии, которые могут осложняться. Каждый вид стоматита проявляется по-разному, но есть и общие симптомы — отек, покраснение, налет и язвы, распространяющиеся по всей слизистой.
Проявление энтеровирусной инфекции в полости рта
Дети — крайне восприимчивая группа населения к энтеровирусной инфекции, что легко подтверждается статистическими данными. При патологии главным органом-мишенью является ротоглотка и нервная система. Именно энтеровирус может спровоцировать менингит, лихорадку, герпетическую ангину.
Герпетическая ангина характеризуется острым началом, резким повышением температуры тела до высоких цифр, симптомами интоксикации. Дети становятся вялыми, капризными, отказываются от еды.
Во рту на слизистой, небных дужках, небе формируются узелки красного цвета. Буквально за сутки, узелки перерождаются в пузырьки, с окружением из красного венчика. Спустя несколько дней после образования пузырьки прорываются, с образованием эрозий, покрытых сероватыми пленками. Сливаясь между собой, эрозии могут образовывать большую площадь поражения. Пока эрозии не заживут, дети испытывают массу неудобств, особенно беспокоит боль во время глотания.
Проявление скарлатины в полости рта
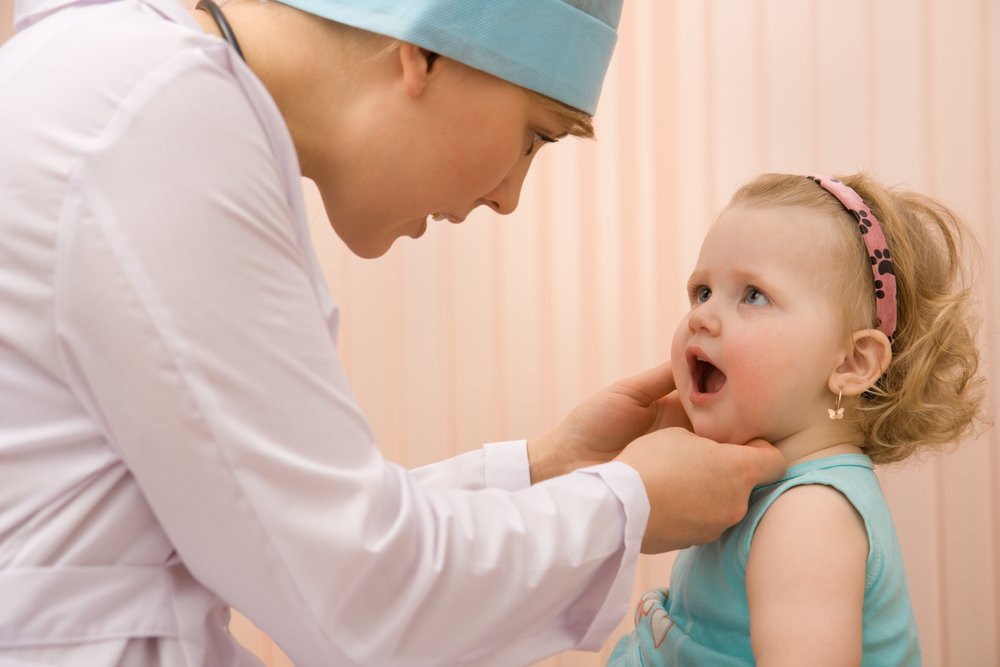
Возбудителем скарлатины становится гемолитический стрептококк А, и это острое инфекционное заболевание. Токсины возбудителя оказывают на организм детей выраженное токсическое, аллергическое и септическое воздействие, чем и объясняется сложность течения и последствия патологии.
Признаки инфекции впервые появляются в месте ее внедрения — на слизистой зева, глотки. Именно во рту появляется специфический симптом, позволяющий без труда поставить диагноз. На начальных этапах развития заболевания, язык у детей покрыт белым налетом. Постепенно налет слущивается и под ним остается ярко-красный язык — малиновый, это и есть тот специфический симптом, по которому специалисты диагностируют скарлатину.
Проявление кори в полости рта у детей
Корь — острая инфекция, встречающаяся чаще у детей. Подъем заболеваемости характерен зимой, но отдельные случаи регистрируются круглый год. Инфекция распространяется от больного ребенка к здоровому, этим и можно объяснить вспышки заболеваемости в детских коллективах.
Первые симптомы инфекции можно заметить в полости рта, но часто они остаются без должного внимания. При осмотре, на небе заметны небольшие пятна красно-розового цвета, в области зубов формируются белесоватые точки, по периметру окруженные красным венчиком.
Спустя некоторое время, от суток до нескольких дней, развивается клиническая картина, характерная для кори — повышение температуры, сыпь, лающий кашель и др.
Дифтерия и ее симптомы в полости рта у детей

Дифтерия — острое и довольно сложное заболевание инфекционной природы, угрожающее здоровью и даже жизни ребенка. Дифтерия протекает в виде острого воспаления верхних дыхательных путей, чаще поражает глотку, нос, глаза.
При дифтерии первыми поражаются миндалины, а после процесс проявляется во всей полости рта. При осмотре на себя обращает внимание отечная, ярко-красная слизистая, а в области миндалин и глотки она покрыта пленками сероватого цвета.
По мере развития дифтерии пленки начинают сходить, с обнажением эрозированной слизистой, кровоточащей даже при малейшем прикосновении. Кроме эрозий при дифтерии во рту формируются язвы, нередко происходит присоединение микробной инфекции, из-за чего они длительно не заживают и плохо поддаются лечению.
Если дифтерия протекает в токсической форме, то состояние детей резко ухудшается, а лечение проходит исключительно в стационаре.
Проявление краснухи в полости рта у детей
Краснуха — острое и высоко заразное инфекционное заболевание. Возбудитель — вирус краснухи, распространяется по воздуху, чем и можно объяснить вспышки заболеваемости у детей. Первые элементы сыпи появляются на лице, затрагивается кожа вокруг губ, после элементы переходят на тело, конечности.
При осмотре детей регистрируется специфический стоматит — мелкие пятна розового цвета, рассыпанные по всей слизистой щек, неба, реже на деснах. Из-за сыпи дети могут жаловаться на жжение, зуд, иногда даже боль. На языке формируется плотный налет, через несколько дней он сходит, оставляя после себя гладкую, блестящую поверхность, сосочки становятся просто неразличимы. Красная кайма губ также подвергается воспалению, становится ярко окрашенной, налитой и через несколько дней на ее поверхности формируются трещины и эрозии.
Источник
ЛЕКЦИЯ № 4. Корь. Краснуха. Этиология, патогенез, клиника, диагностика, лечение
1. Корь
Корь – острая вирусная болезнь с воздушно-капельным путем передачи, характеризующаяся цикличностью течения, лихорадкой, интоксикацией, катаральным воспалением дыхательных путей и оболочек глаз, пятнисто-папулезной сыпью на коже.
Этиология. Возбудитель из семейства парамиксовирусов, быст-ро инактивируется во внешней среде. Вирус содержит РНК, имеет неправильную форму. Неустойчив во внешней среде, быстро погибает под действием высоких температур, ультрафиолетового облучения, эфира, при высушивании. Он длительное время сохраняет активность при низких температурах и не чувствителен к антибиотикам.
Эпидемиология. Источник инфекции – больной корью человек. Вирусоносительство при кори не установлено. Больной заразен в последние 2 дня инкубационного периода, весь катаральный период и в первые 4 дня после появления сыпи. Передача инфекции производится воздушно-капельным путем. После перенесенной реактивной коревой инфекции вырабатывается стойкий, пожизненный иммунитет.
Патогенез. В конце инкубационного и до 3-го дня периода высыпания вирус содержится в крови (вирусемия). Происходит системное поражение лимфоидной ткани и ретикулоэндотелиальной системы с образованием гигантских многоядерных структур. Вирус поражает слизистые оболочки дыхательных путей и вызывает периваскулярное воспаление верхних слоев кожи, что проявляется сыпью. Доказана роль аллергических механизмов. Возможна персистенция коревого вируса в организме после перенесенной кори с развитием подострого склерозирующего панэнцефалита, имеющего прогрессирующее течение и заканчивающегося летальным исходом.
Клиника. Выделяют следующие периоды болезни:
1) инкубационный (скрытый) – 9—17 дней. Если ребенку вводился иммуноглобулин (или препараты крови) до или после контакта с больным корью, инкубационный период может удлиняться до 21 дня;
2) катаральный (начальный, продромальный) период – 3—4 дня;
3) период высыпания – 3—4 дня;
4) период пигментации – 7—14 дней.
Катаральный (начальный) период длительностью 3—4 дня характеризуется повышением температуры тела до фебрильных цифр, общей интоксикацией, выраженным катаральным воспалением верхних дыхательных путей и конъюнктивы. Выделения из носа обильные, серозного характера, затем появляется сухой, резкий, навязчивый кашель. Отмечаются гиперемия конъюнктивы, светобоязнь, слезотечение, отек век. Патогномоничный симптом, возникающий за 1—2 дня до высыпания, – пятна Бельского—Филатова—Коплика: на слизистой оболочке щек у малых коренных зубов (реже – губ и десен) появляются мелкие серовато– беловатые точки, окруженные красным венчиком, величиной с маковое зерно. Они не сливаются, их нельзя снять шпателем, так как они представляют собой мелкие участки некротизированного эпителия. Этот симптом держится 2—3 дня. На 4—5-й день болезни при новом повышении температуры появляется сыпь, начинается период высыпания, который продолжается 3 дня и характеризуется этапностью: вначале сыпь обнаруживается на лице, шее, верхней части груди, затем на туловище и на 3-й день – на конечностях. Элементы сыпи – крупные, яркие пятнисто-папулезные, незудящие, сопровождаются ухудшением общего состояния больного, могут сливаться между собой и после угасания оставляют пятнистую пигментацию в том же порядке, как и появлялись. Сыпь держится 1—1,5 недели и заканчивается мелким отрубевидным шелушением. В период пигментации температура тела нормализуется, улучшается самочувствие, катаральные явления постепенно исчезают. Корь протекает в легкой, среднетяжелой и тяжелой формах. У серопрофилактированных лиц, наблюдается митигированнная (ослабленная) корь, характеризующаяся рудиментарностью всех симптомов. К осложнениям наиболее часто присоединяются ларингит, который может сопровождаться стенозом гортани – ранним крупом, связанным с действием коревого вируса, и поздним крупом с более тяжелым и длительным течением; пневмония, связанная, как и поздний круп, с вторичной бактериальной инфекцией и особенно частая у детей раннего возраста; стоматит, отит, блефарит, кератит. Очень редким и опасным осложнением является коревой энцефалит, менингоэнцефалит. Корь у взрослых протекает тяжелее, чем у детей. Симптомы интоксикации, лихорадка, катаральные проявления более ярко выражены.
Диагностика проводится на основании анамнеза, клинических и лабораторных данных. В анализе крови – лейкопения, эозинопения, моноцитопения. Точному распознаванию помогает серологическое исследование (РТГА). Для ранней диагностики применяется метод иммуноферментного анализа ИФ, с помощью которого в крови больного в остром периоде заболевания обнаруживают противокоревые антитела класса IG М, что указывает на острую коревую инфекцию, а антитела класса. IG G свидетельствуют о ранее перенесенном заболевании (вакцинации).
Дифференциальный диагноз проводится с ОРЗ, краснухой (при которой катаральный период отсутствует, сыпь появляется сразу в первый день болезни и быстро распространяется на все туловище и конечности, располагается преимущественно на разгибательных поверхностях, более мелкая, не оставляет пигментации, не имеет тенденции к слиянию, также типично увеличение затылочных и заднешейных лимфатических узлов), аллергическими и лекарственными сыпями.
Лечение. Специфическое лечение не разработано. В основе терапии – соблюдение постельного режима до нормализации температуры и соблюдение гигиены тела. Больные госпитализируются в случаях тяжелых форм заболевания, наличия осложнений, также госпитализируются дети до 1 года. Проводится посиндромная симптоматическая медикаментозная терапия. При осложнениях бактериальной природы – антибиотикотерапия. Лечение осложнений проводится по общим правилам.
Прогноз. Летальные случаи при кори крайне редки. В основном они встречаются при коревом энцефалите.
Профилактика. Необходима вакцинация всех детей с 15—18-месячного возраста. Для этой цели используется живая коревая вакцина Ленинград-16. Разведенную вакцину вводят однократно подкожно ослабленным детям без возрастных ограничений, а также не достигшим 3-летнего возраста. Детям до 3-летнего возраста, имевшим контакт с больными корью, с профилактической целью вводится иммуноглобулин в количестве 3 мл. Заболевшие корью подвергаются изоляции не менее чем до 5-го дня с появления сыпи. Подлежат разобщению с 8-го по 17-й день дети, контактировавшие с больными и не подвергавшиеся активной иммунизации. Дети, подвергавшиеся пассивной иммунизации, разобщаются до 21-го дня с момента возможного заражения. Дезинфекцию не проводят.
2. Краснуха
Краснуха – острое вирусное заболевание с воздушно-капельным путем передачи, характеризуется кратковременным лихорадочным состоянием, пятнистой сыпью и припуханием заднешейных и затылочных лимфатических узлов.
Этиология. Вирус содержит РНК, имеет сферическую форму, неустойчив во внешней среде, быстро погибает под действием высоких температур, ультрафиолетового облучения и эфира, длительно сохраняет активность при замораживании.
Эпидемиология. Путь распространения – воздушно-капельный с преимущественным поражением детей от 1 до 9 лет. Отмечается зимне-весенний пик заболеваемости. Источники инфекции – больной человек или вирусовыделитель. Заразным больной бывает за 7 дней до появления сыпи и 5—7 дней после ее появления. Врожденный иммунитет к краснухе имеется у детей первого полугодия жизни, затем он снижается. После перенесенной краснухи вырабатывается стойкий, пожизненный иммунитет.
Клиника. Инкубационный период – 11—21 день, иногда удлиняется до 23 дней. Продромальный период непостоянный и продолжается от нескольких часов до одних суток, также характерно появление энантемы в виде мелких пятен на слизистой мягкого и твердого неба на фоне гиперемии слизистых дужек и задней стенки глотки. В этот период появляются увеличенные заднешейные, затылочные и другие лимфатические узлы. Одновременно с небольшим повышением температуры на коже всего тела появляется сыпь, продолжительность высыпаний – 2—4 дня, элементы появляются вначале на лице и в первые сутки распространяются на все кожные покровы. Сыпь мелкопятнистого характера, неяркая, розовая, обильная, с ровными очертаниями, не зудит, преимущественно локализуется на разгибательных поверхностях конечностей, на спине, пояснице, ягодицах. Элементы сыпи не имеют склонности к слиянию и исчезают через 2—3 дня, не оставляя пигментации. Самочувствие больного, как правило, почти не нарушено. Постоянным признаком следует считать полиаденит. Осложнения при постнатальном заражении очень редки (артропатии, энцефалиты). Внутриутробное заражение эмбриона приводит к его гибели или развитию хронической краснушной инфекции с поражением различных органов и формированием внутриутробных пороков развития (микроцефалии, гидроцефалии, глухоты, катаракты, пороков сердца и др.). Внутриутробное заражение после окончания органогенеза приводит к развитию фотопатии (анемии, тромбоцитопенической пурпуры, гепатита, поражений костей и др.). У таких детей наблюдается длительная персистенция вируса.
Диагностика производится на основании жалоб, анамнеза, клинических и лабораторных данных. Для ранней диагностики применяется метод иммуноферментного анализа ИФА, где имеет место обнаружение в крови больного в остром периоде заболевания противокоревых антител класса IG М, что указывает на острую краснушную инфекцию, а антитела класса IG G свидетельствуют о ранее перенесенном заболевании (вакцинации). Диагноз врожденной краснухи может быть подтвержден выявлением вирусных антигенов в биоптатах тканей, крови, ликворе.
Дифференциальный диагноз проводится с корью, скарлатиной, энтеровирусной инфекцией, аллергической сыпью. В отличие от кори при краснухе в большинстве случаев отсутствуют катаральный период, пятна Бельского—Филатова—Коплика, выраженная этапность высыпания; сыпь более бледная, не имеет склонности к слиянию и не оставляет пигментации и шелушения. Точному диагнозу помогает серологическое исследование (РТГА).
Лечение проводится в амбулаторных условиях, госпитализации подлежат больные с тяжелым течением, с осложнениями со стороны ЦНС или больные по эпидемиологическим показаниям. Назначают симптоматическое лечение, витаминотерапию.
Прогноз благоприятный.
Профилактика. Изоляция больного – не менее 7 дней от начала заболевания (появления сыпи). Изоляция контактных – на период с 11-го по 21-й день от момента контакта. Необходимо оберегать беременных женщин, не болевших краснухой, от общения с больными на срок не менее 3 недель. В случае контакта беременной женщины с больным краснухой рекомендуется ввести гипериммунный гамма-глобулин (до 20 мл). Заболевание женщины краснухой в первые 3 месяца беременности считают показанием для прерывания. Разработан метод активной иммунизации живой краснушной вакциной детей в возрасте 12—15 лет, а ревакцинацию проводят в возрасте 6 лет и девочкам в 13 лет.
Источник
