Хронический колит что это такое видео

Термин хронический колит включает группу различных заболеваний толстой кишки воспалительного, деструктивного или дистрофического характера. Предрасполагающими факторами являются наследственность, неправильное питание, перенесенные инфекции и пр. Диагностика необходима для уточнения этиологии заболевания и исключения онкологической патологии. Лечение, как правило, консервативное и зависит от причины заболевания.
Причины
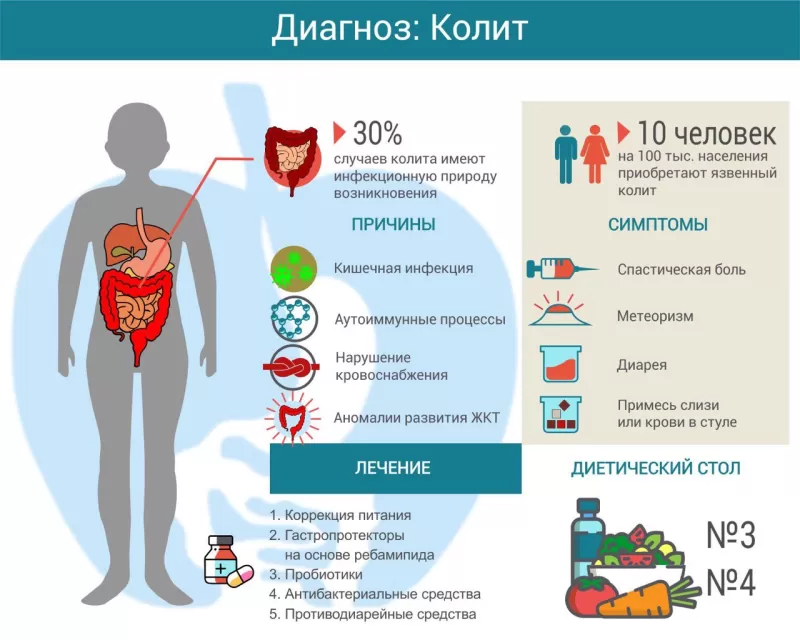
Существует несколько теорий, объясняющих хронический воспалительный процесс в кишечнике. Есть мнение о наследственной предрасположенности к колиту. Он чаще диагностируется у монозиготных близнецов и у людей, чьи родители имели подобную патологию.
Другие причины хронического колита:
- иммунологические нарушения;
- инфекции: бактериальные, вирусные, паразитарные;
- нарушение питания;
- отравления;
- хронический стресс;
- врожденные аномалии кишечника.
Нередко у пациентов выявляют сразу несколько этиологических факторов, приведших к патологии. Тем не менее, основная роль отводится именно аутоиммунным нарушениям и индивидуальной восприимчивости организма к факторам внешней среды.
Классификация
Колиты условно разделяют на две основные группы:
- инфекционные;
- неинфекционные.
Первые протекают остро и являются следствием попадания в организм инфекционных патогенов (вирусы, бактерии, грибы). Хроническое течение характерно для неинфекционного колита. Выделяют следующие его виды:
- неспецифический язвенный;
- болезнь Крона;
- микроскопический;
- ишемический;
- коллагеновый;
- эозинофильный;
- лимфоцитарный;
- лучевой;
- синдром Бехчета;
- обусловленный приемом лекарственных препаратов.
Отдельно выделяют псевдомембранозный колит. Он относится к смешанной форме патологии, так как вызван бактерией Clostridium difficile и в то же время имеет хроническое течение.
Симптомы
Начало заболевания обычно связывают с перенесенной инфекцией, приемом антибиотиков, воздействием факторов окружающей среды (отравление, радиация). Характерно длительное существование жалоб, периоды обострения и ремиссии.
Хронический колит проявляется следующими симптомами:
- диарея (понос) или, наоборот, запор;
- диспепсические явления: отрыжка, горечь во рту, тошнота, снижение аппетита;

Боли в животе спастического характера – характерный признак хронического колита
Фото: shutterstock.com - вздутие, метеоризм;
- болевой синдром: кишечная колика, ноющие боли в нижней части живота, которые усиливаются при движении;
- астения: головные боли, ипохондрия, слабость, утомляемость;
- уменьшение веса, явления гиповитаминоза (ломкость ногтей, выпадение волос), снижение тургора (эластичности) тканей.
Выраженность тех или иных симптомов варьируется у конкретного пациента. Во время обострения они, как правило, усиливаются, учащается диарея, которая впоследствии сменяется запорами.
Диагностика
На приеме у врача (терапевта, гастроэнтеролога) нужно подробно изложить свои жалобы, указать, когда они появились. После общего осмотра в зависимости от показаний специалист назначит дополнительные исследования:
- копрограмму (исследование кала);
- общий и биохимический анализ крови;
- колоноскопию;
- рентген кишечника с контрастированием (ирригоскопия);
- компьютерную томографию;
- ультразвуковое исследование.
Биопсия слизистой кишечника необходима при подозрении на аутоиммунный процесс, например, при болезни Крона. Манипуляцию совершают во время колоноскопии. Аналогично поступают при выявленном новообразовании – проводят гистологическое исследование тканей.
Лечение
Терапевтическая схема обычно включает целый комплекс мероприятий:
- модификацию питания;
- противовоспалительные средства;
- коррекцию иммунного ответа;
- нормализацию моторной функции кишечника;
- устранение дисбиоза;
- витамины;
- физиотерапию.
Диета
Питание при хроническом колите должно быть дробным, нужно избегать длительных перерывов между приемом пищи. Из рациона исключают «тяжелые» для кишечника продукты:
- специи;
- сырые овощи с грубой клетчаткой;
- орехи;
- жирные сорта мяса и рыбы.
Из молочных продуктов разрешаются только зрелые сыры, запрещены цельное молоко, сметана, йогурты. Если есть проявления пищевой аллергии, также потребуется отказаться от клубники, меда, апельсинов, лимонов, шоколада.
Противовоспалительные средства
К ним относятся производные 5-аминосалициловой кислоты (5-АСК):
- Сульфасалазин;
- Пентаса;
- Салофальк.
Одним из новых направлений в лечении хронических колитов стало назначение Инфликсимаба. Препарат представляет собой антитела к одному из компонентов воспалительной реакции − фактору некроза опухоли (ФНО). В частности, доказана эффективность Инфликсимаба в лечении болезни Крона.
Реже в терапевтическую схему включают кортикостероиды (Преднизолон) и иммуносупрессоры (Азатиоприн, 6-меркаптопурин, Циклоспорин А). Они имеют ряд побочных эффектов, поэтому их назначают только при отсутствии эффекта от производных 5-АСК.

Иммуномодуляторы
У людей с длительно текущим хроническим колитом (более 10 лет) снижается выработка интерферонов. Особенно часто это наблюдается в случаях, когда пусковым фактором является вирусная инфекция.
В клинической практике наиболее часто применяют Виферон (рекомбинантный α-2b-интерферон). Другие препараты с иммуномодулирующим эффектом: Ликопид, Кипферон, Полиоксидоний.
Защита слизистой и нормализация моторики
Для восстановления и защиты слизистой оболочки желудочно-кишечного тракта необходимы гастропротекторы на основе ребамипида (ребагит): он работает на всё протяжении ЖКТ и на всех трёх структурных уровнях оболочки. Это нужно как при микро-, так и при макроповреждениях (ярозиях, язвах).
В зависимости от выраженности тех или иных симптомов назначают прокинетики (Итомед) или спазмолитики (Метеоспазмил).
Если колит сопровождается запорами, показаны слабительные:
- растительного происхождения: Рамнил, Тисасен;
- производные дифенилметана: Бисакодил, Изаман;
- увеличивающие объем каловых масс: Ламинарид, Лактулоза.
Для однократного применения подходят свечи (с глицерином, ревенем) или микроклизмы (Микролакс).
Пробиотики
Входящие в их состав лакто- и бифидобактерии снижают патогенность вирусов и бактерий в просвете кишечника. Это обеспечивает более высокий общий и локальный иммунитет.
При хроническом колите показаны следующие пробиотики:
- Бифиформ;
- Нормофлорин;
- Линекс;
- Максилак;
- Аципол и др.
Преимущество следует отдавать пробиотикам, не содержащим молоко и лактозу. К таковым, например, относятся Бифиформ и Нормофлорин.
Витамины
Из-за длительного воспалительного процесса в кишечнике нередко возникает недостаточность витаминов группы В и антиоксидантов (витамины Е, А, С). Поэтому желательно принимать витаминные комплексы.
Хорошим эффектом обладают комбинированные препараты (поливитамины + пробиотик). Например, Мультитабс Иммуно Плюс содержит бактерии Lactobacillus rhamnosus, которые восстанавливают биоценоз кишечника.
Физиотерапия
В период ремиссии или невыраженного обострения назначают физиопроцедуры. В основном это тепловые методы лечения: озокерит, лечебные грязи, торфогрязи. Положительный эффект оказывают индуктотермия, сантиметровые волны, минеральные ванны.
Санаторно-курортное лечение предусматривает прием минеральной воды. При хроническом колите с запорами показаны Ессентуки №17, Балтинская. При колите с диареей: Березовская, Ессентуки №4, №20.
Прогноз и профилактика
При правильно подобранном лечении и соблюдении всех рекомендаций врача удается устранить симптомы заболевания. Современные препараты помогают добиться длительной ремиссии при болезни Крона и неспецифическом язвенном колите.
Для профилактики колита важно придерживаться здорового образа жизни, следить за работой кишечника, принимать антибиотики только по показаниям. Полезна диета с высоким содержанием олеиновой кислоты (оливковое, льняное масло), негрубой клетчатки (отварные овощи, например, свекла, тыква), природных антибиотиков (брусника, клюква, малина, чеснок, мед и др.).
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
Колитом называется воспаление слизистой оболочки толстой кишки. Существует множество причин его возникновения, включая инфекцию, аутоиммунный процесс, нарушение кровоснабжения. При длительном и хроническом течении симптомы колита существенно нарушают качество жизни пациента. Лечение зависит от причины заболевания, может включать антибиотики, гастропротекторы, спазмолитики и другие препараты. Большая роль отводится адекватно подобранной диете.
Классификация
По течению колиты бывают острыми и хроническими. В первом случае симптомы появляются внезапно, быстро нарастают. При хроническом варианте течение болезни длительное, с периодами ремиссий и обострений.
Существует много различных форм колита, в том числе:
- неспецифический язвенный;
- ишемический;
- инфекционный;
- лекарственный;
- спастический;
- атипичный и др.
Воспалительный процесс может распространяться на всю толстую кишку (панколит) или локализоваться в её отделе (тифлит, сигмоидит, трансверзит, проктит).
Причины
Наиболее частая причина колита — инфекционные патогены (бактерии, вирусы, грибы), проникающие в толстый кишечник вместе с едой. Воспалительный процесс могут спровоцировать следующие бактерии:
- кампилобактерии;
- шигеллы;
- кишечная палочка;
- иерсиния;
- сальмонелла и др.

Бактерия Clostridium difficile – причина опасного псевдомембранозного колита
Иногда причиной колита становится бактерия Clostridium difficile. Обычно воспаление такого рода развивается после приема антибиотиков или госпитализации. Другое название данного заболевания — псевдомембранозный колит. Это связано с тем, что клостридии образуют на поверхности слизистой фибринозную плёнку.
Другие причины воспаления толстого кишечника:
- аутоиммунный процесс (болезнь Крона, язвенный колит);
- нарушение кровоснабжения кишечной стенки (ишемия);
- аномалии развития ЖКТ;
- аллергические реакции;
- инвазия коллагена и лимфоцитов (микроскопический колит).
У детей младше 1 года колит часто обусловлен аллергией на коровье или соевое молоко. Иногда заболевание возникает во время грудного вскармливания, если мать пьет коровье молоко и передает его белок ребенку.
Симптомы
Воспалительный процесс в слизистой кишечника приводит к периодическим спазмам, что вызывает колики и боль. Обычно болевые ощущения локализуются в нижней части живота, иногда по ходу ободочной кишки. Нередко боль сопровождается вздутием живота (метеоризм), могут возникать тенезмы – ложные позывы на дефекацию.
Из-за усиленной перистальтики (сокращений кишечника) жидкость не успевает всасываться в просвете кишечной трубки, возникает водянистый стул. После дефекации боль может утихнуть, но затем возвращается при следующем посещении туалета. У некоторых людей с колитом, наоборот, возникают запоры. Особенно часто это наблюдается при врожденных аномалиях кишечника.
Во время обострения процесса некоторые пациенты замечают примесь слизи или крови в стуле. Последний признак является основанием для обращения за экстренной медицинской помощью, так как может свидетельствовать о кишечном кровотечении.
В зависимости от причины колита, возникают дополнительные симптомы:
- лихорадка;
- озноб;
- обезвоживание (что включает слабость, головокружение и уменьшение мочевыделения);
- общее недомогание;
- быстрая утомляемость;
- потеря веса;
- признаки гиповитаминоза (сухость кожи, ломкость ногтей, трещины в углах рта и пр.).
Аутоиммунные заболевания кишечника, такие как язвенный колит или болезнь Крона, часто сопровождаются воспалением в суставах (артрит), поражением глаз (ирит), кожи и слизистой рта (афтозные язвы).
Осложнения на фоне колита — относительно редкое явление. Тем не менее, при тяжелом течении заболевания и отсутствии адекватного лечения возможны:
- перфорация кишечника с последующим перитонитом;
- токсичный мегаколон — ослабление перистальтики кишечника и вздутие живота;
- язвы слизистой и кровотечение из них.
Некоторые эксперты также считают, что колит повышает риск колоректального рака. Особенно это характерно для людей с длительной и тяжелой формой заболевания.
Диагностика
Диагностикой и лечением колита обычно занимается гастроэнтеролог. Если предполагается инфекционная этиология заболевания, обращаются к врачу-инфекционисту.
На первичном приеме врач расспросит о характере и давности симптомов, их прогрессировании, о том, как часто возникают и после чего ухудшаются. Важно сообщить о сопутствующих хронических заболеваниях, семейном анамнезе, вредных привычках.
После общего осмотра, включающего пальпацию живота, понадобятся дополнительные исследования:
- клинический и биохимический анализ крови;
- исследование кала (копрограмма);
- УЗИ органов брюшной полости;
- рентгенологическое исследование толстого кишечника;
- фиброколоноскопия.

На приеме у врача нужно подробно рассказать об имеющихся симптомах, их длительности, провоцирующих факторах
Колоноскопия нужна не только для выявления и подтверждения воспалительного процесса слизистой кишечника. Она помогает визуализировать злокачественные и доброкачественные образования, эрозии и язвы, микроповреждения слизистой.
Лечение
Лечение колита, прежде всего, зависит от причины. Поскольку воспаление толстого кишечника часто ассоциировано с диареей (поносом), в первую очередь проводится регидратация – перорально (через рот) или внутривенно на базе стационара.
При хронических колитах с запором рекомендуют слабительные. Предпочтение отдают препаратам, размягчающим стул: миндальное, вазелиновое или касторовое масла.
Для лечения воспаления кишечника также используют следующие группы лекарственных средств:
- гастропротекторы (Ребагит);
- антидиарейные (Лоперамид);
- пробиотики (Линекс, Бифиформ);
- спазмолитики (Метеоспазмил);
- антибиотики (если установлена бактериальная этиология колита);
- антиагреганты (Пентоксифиллин) при ишемическом поражении.
Оперативное лечение показано при осложнениях. В зависимости от проблемы проводится эндоскопическая тромбэмболэктомия из ветвей брюшной аорты, резекция участка кишечника и пр.
Важное место в лечении колита занимает соответствующая диета. Питание рекомендуется дробное 4-5 раз в сутки. В период обострения предпочтение отдают мягкой пище в отварном, паровом или запеченном виде. Лучше подавать её тёплой, холодные блюда могут усиливать перистальтику кишечника.

При колите блюда нужно подавать теплыми, лучше в отварном виде
Основу меню составляют блюда из овощей без грубой клетчатки (кабачки, тыква, морковь, картофель), каши (кроме пшеничной и перловой), нежирное отварное мясо и рыба (судак, хек, треска). Разрешаются яйца, подсушенный хлеб, галетное печенье.
В качестве источника витаминов рекомендуются разбавленные водой (1:1) свежие соки. Их начинают принимать постепенно, сначала по 50 мл, постепенно увеличивая до 150 мл. Бактерицидным действием обладают соки из клюквы, малины, граната.
Ограничивают блюда с большим количеством клетчатки, в том числе свежие фрукты и овощи. В последующем диету постепенно расширяют. Но даже в период ремиссии исключают следующие продукты:
- алкоголь;
- газированные напитки;
- молочные продукты (если есть непереносимость лактозы);
- сушеные бобы, горох, бобовые, орехи, сухофрукты;
- пряности;
- продукты, содержащие сорбит (жевательная резинка и конфеты без сахара);
- жирное и жареное мясо или рыба.
Прогноз и профилактика
При инфекционном колите прогноз благоприятный. Назначение антибактериальных препаратов быстро устраняет симптомы и возвращает пациента к полноценной жизни.
При аутоиммунном процессе (неспецифический язвенный колит, НЯК) требуется пожизненное лечение курсами. Также необходимы постоянная диета и контроль для предупреждения осложнений.
Профилактика любого колита – это полноценное здоровое питание, ограничение стрессов, соблюдение правил гигиены и обработки пищевых продуктов. Любые антибиотики нужно принимать только при наличии показаний и в дозировке, предписанной врачом, — это позволит избежать нарушения микробиоты кишечника и сопутствующих симптомов. В профилактике ишемического поражения ЖКТ помогут меры по снижению холестерина крови, отказ от курения и контроль артериального давления.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник

Из-за чего возникает колит кишечника
Главной причиной острого состояния являются различные патогенные бактерии, стафилококки или стрептококки. Слизистая оболочка кишечника чувствительна, и может воспалиться в результате:
- Пищевого отравления.
- Аллергической реакции.
- Воздействия некоторых медикаментов.
- Тяжелого инфекционного заболевания.
Хроническая форма возникает в результате отсутствия или неэффективного лечения острого колита. Чаще всего хроническое воспаление сохраняется из-за низкого иммунитета. Поддерживать патологию может наличие в организме других патологических очагов в соседних с кишечником органах.
Другие распространенные причины хронического колита:
- Глистная инвазия.
- Заболевания органов малого таза у женщин.
- Бесконтрольное употребление антибиотиков.
- Алкоголизм.
- Хронический дисбактериоз.
- Злоупотребление пряностями, острой пищей.
- Врожденные дефекты кишечника.
К провоцирующим болезнь факторам врачи относят однообразное питание, употребление тяжелой пищи.
У детей колит — это частое явление. Причина заключается в том, что защитный барьер внешней оболочки кишечника еще недостаточно сформирован. В результате орган не может справиться с различными патогенными микроорганизмами и возникает воспалительный процесс.
В зрелом возрасте могут встречаться ишемические колиты. Они формируются из-за нарушения нормального кровообращения в брыжеечных артериях (сосуд, с помощью которого кишечник прикрепляется к брюшине). Это опасное состояние, которое требует срочной медицинской помощи.
Классификация заболевания
В зависимости от того, какие отделы кишечника затронул очаг воспаления выделяют:
- тифлит;
- трансверзит;
- сигмоидит;
- панколит;
- проктит.
Наиболее распространенной формой является панколит. Он затрагивает весь толстый кишечник.

По причине возникновения выделяют:
- инфекционный;
- лекарственный или токсический;
- ишемический — характерен для пациентов после 55-60 лет;
- радиационный или лучевой;
- язвенный — самый распространенный вид.
Патология может протекать с образованием эрозий, язв, некроза и кровоизлияний. Так проявляется катаральный и эрозивно-язвенный колит.
Основные признаки колита
Симптоматика различается в зависимости от вида заболевания. Острый колит характеризуется резким началом. Человек жалуется на следующие проявления:
- диарею;
- обширную боль в животе;
- рвоту;
- метеоризм;
- режущие или жгучие боли в области прямой кишки;
- лихорадочное состояние.
Кал при колите обычно с кровью или слизью. Из-за частой рвоты возникают симптомы обезвоживания: слабость, гипотония, бледность кожи, жажда.
Хроническое воспаление имеет вялотекущее течение. Проявления слабо выражены. Характерны периоды обострения и затишья. О наличие воспаление в толстом кишечнике могут сказать следующие признаки:
- нарушение стула;
- ноющие боли, преимущественно сбоку и внизу живота;
- характерно усиление дискомфорта после еды или при активных движениях;
- постоянное вздутие;
- отрыжка;
- неприятный привкус во рту;
- изжога.
Отличительным признаком является то, что тепловые процедуры (грелка, ванна, грязевые процедуры) приводят к усилению интенсивности болей. У 80% пациентов с таким диагнозом отмечается снижение аппетита.
Какие могут быть осложнения
Без соответствующего и своевременного лечения воспаление на слизистой оболочке может привести к функциональным нарушениям. Самыми распространенными являются:
- возникновение рубца, который приводит к сужению просвета толстого кишечника;
- внутреннее кровотечение;
- некроз тканей, что влечет развитие перитонита;
- нетравматическое прободение или разрыв кишечника;
- острая непроходимость из-за образования спаек.
Эти состояния представляют угрозу для жизни человека. Важно при первых проявлениях болезни обратиться к врачу.
Диагностика патологии

Поставить правильный диагноз может только врач-гастроэнтеролог. Для этого обязательным является назначение копрологического исследования. Оно включает химическое, микроскопическое и бактериологическое изучение кала в лаборатории. Также проводят тест на реакцию Грегерсена. Этот анализ направлен на обнаружение крови в кале.
Врач также направляет на следующие инструментальные исследования:
- Рентген брюшной полости.
- Эндоскопию кишечника (колоноскопию).
- Ирригоскопию — рентген с введение контраста в толстую кишку. Позволяет точно обнаружить воспалительный процесс и границы его распространения.
Обязательно следует исключить такие заболевания, как полипоз и онкопатологию кишечника. Настораживающим признаком является кровь во время и после дефекации. Это состояние требует комплексного и тщательного исследования. Рекомендуется консультация врачей смежных специальностей.
Как лечить колит кишечника
В период обострения, а также при тяжелом течении острого колита человека необходимо госпитализировать. Лечение амбулаторно проводится только после снятия острых проявлений, и отсутствия осложнений.
Терапия направлена не только на борьбу с воспалением, а также на снижение чувствительности слизистой оболочки кишечника. На первом этапе усилия врачей сконцентрированы на устранении признаков обезвоживания и нормализации работы всех отделов кишечника.
При хроническом течении важным методом лечения является соблюдение специальной лечебной диеты.
Диетотерапия

Питание корректируется на любой стадии болезни. В острой фазе необходимо помочь кишечнику, поэтому из рациона исключаются вся тяжелая, трудно усвояемая пища. В список запрещенных продуктов входят:
- копчености;
- сахар, сладости;
- мясо, включая бульоны;
- бобовые;
- соль, уксус;
- овощи, фрукты;
- все продукты, которые направлены на улучшение перистальтики кишечника.
Количество соли в день должно не превышать 8—10 грамм. Блюда нужно подавать в тушеном, вареном или протертом виде. Разрешается приготовление на пару, без добавления жира. Питание должно быть частым, небольшими порциями. Ограничений в приеме воды нет.
В период обострения следует максимально щадить ЖКТ. Для этого нужно строго соблюдать все рекомендации лечащего врача. В среднем специальная диета назначается на 3—5 дней. Этого достаточно для снятия острых симптомов.
Консервативное лечение
При неэффективности лечебного питания, а также при выявлении сопутствующих заболеваний ЖКТ необходим курс антибактериальных препаратов.
Доза и продолжительность курса подбирается врачом индивидуально. Цель антибиотиков уменьшить количество патогенных микроорганизмов. При усилении дисбактериоза проводится восстановление микрофлоры при помощи пробиотиков и пребиотиков.
При согласовании с врачом, в качестве дополнительного лечения могут использоваться лечебные растительные сборы. Они помогают справиться с воспалением, уменьшить боль и справиться с диареей.
При обнаружении в анализах глистов и простейших, рекомендуется курс противопаразитарной терапии. Иногда целесообразно применение сорбентов и кишечных антисептиков.
Воспалительный процесс в нижних отделах кишечника хорошо купируется при помощи местного противовоспалительного лечения. С этой целью назначаются анальные свечи и микроклизмы. Они помогают не только отрегулировать моторную функцию кишечника, но и оказывают местное обезболивающее и бактерицидное действие.
Если пациент жалуется на запоры, показаны слабительные препараты, свечи или клизмы. Для улучшения местных иммунных сил могут назначаться витамины, иммуностимулирующие препараты.
Оперативный метод лечения
Операция рекомендуется только в исключительных случаях, когда существует риск для жизни человека. К ним относятся все осложнения колита — развитие перитонита, разрыв кишечника, внутреннее кровотечение.
Относительными показаниями к оперативному лечению может стать частичная непроходимость кишечника или отсутствие положительной динамики при проведении медикаментозной терапии.
Часто оперативное вмешательство проводится при запущенном язвенном колите. Для этого проводится колопроктэктомия — радикальное удаление толстой кишки.
Кишечный колит: прогноз и профилактика
При своевременном обращении за медицинской помощью и соблюдение предписанной диеты и лечения прогноз благоприятный. После снятия острого периода полностью восстанавливается работоспособность и улучшается самочувствие.
Но для увеличения продолжительности периода ремиссии человеку с колитом нужно правильно питаться на протяжении всей жизни. Исключено долгое голодание или соблюдение жестких диет. Следует забыть про перекусы на бегу, фастфуд, а также жирную, острую и копченую пищу.
Также необходимо вовремя пролечивать все заболевания ЖКТ. Женщинам важно посещать ежегодно гинеколога, чтобы выявить на начальной стадии воспалительные заболевания в органах малого таза.
Рекомендовано проходить санаторно-курортное лечение в оздоровительных учреждениях, которые специализируются на патологиях ЖКТ.
Повышайте иммунитет, исключите вредные привычки. Старайтесь избегать длительных стрессов. Если вы подозреваете у себя колит, лечение должен назначать только гастроэнтеролог после тщательного обследования.
Источник
