Дифференциальная диагностика гриппа и краснухи
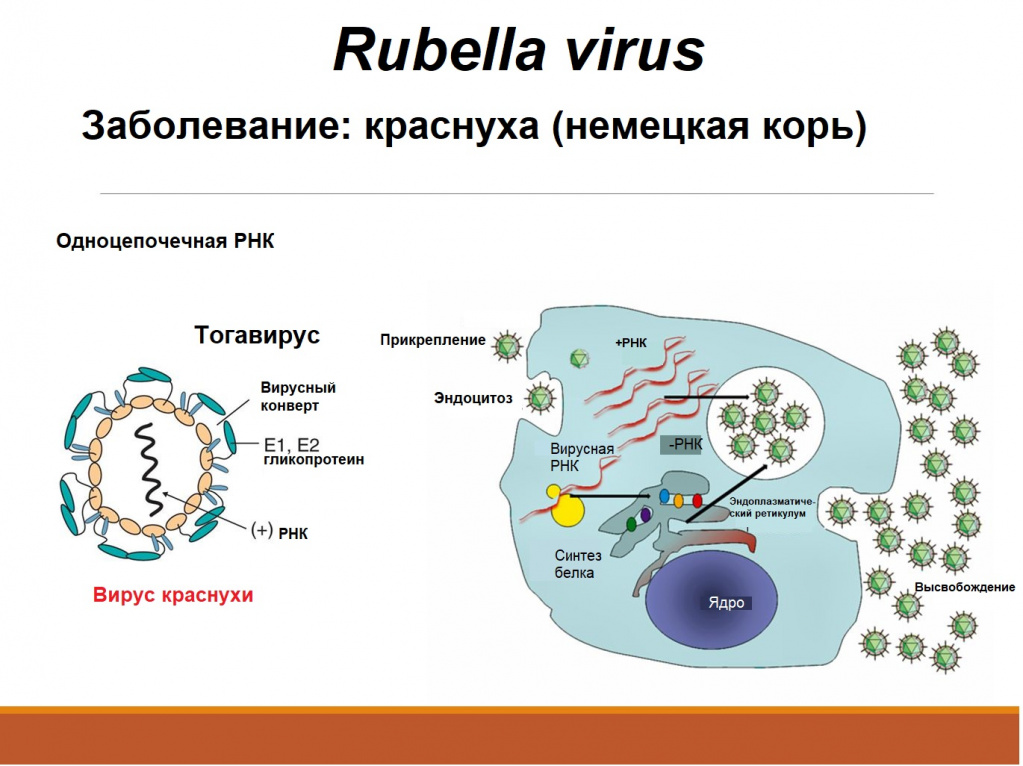
Краснуха – высококонтагиозное заболевание, которое проявляется сыпью и интоксикацией. Есть вероятность угрожающих жизни осложнений.
- Клинические проявления типичной формы приобретённой краснухи
- Осложнения краснухи
- Исходы заболевания
- Диагностика
- Дифференциальная диагностика
- Лечение
Клиническая классификация включает в себя следующие формы заболевания приобретённой краснухой:
1. Типичная (с сыпью), с вариантами:
а) краснуха только с сыпью;
б) краснуха с сыпью и лихорадкой;
в) краснуха с сыпью, лихорадкой и катаральными явлениями.
2. Атипичная (без сыпи) 20-30%,
3. Инаппарантная (бессимптомная).
По МКБ-10 выделяют:
- В06 Краснуха /немецкая корь/;
- В06.0 Краснуха с неврологическими осложнениями (Краснушные: G05.1 энцефалит; G02.0 менингит; G05.1 менингоэнцефалит);
- В06.8 Краснуха с другими осложнениями (Краснушные: М01.4 артрит; Л7.1 пневмония);
- В06.9 Краснуха без осложнений.
Клинические проявления типичной формы приобретённой краснухи
В течении заболевания следует выделить четыре основных периода:
- Инкубационный период (от 11 до 24 дней).
- Начальный (продромальный, катаральный) период — длительностью от нескольких часов до 3 суток.
- Разгар болезни (период экзантемы) — длительностью от 3 до 5-7 дней.
- Период реконвалесценции (с момента исчезновения сыпи).
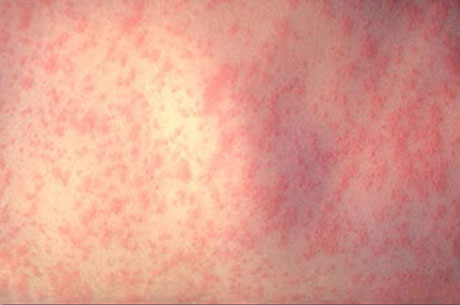
Сыпь при краснухе
Начальный (продромальный) период, как правило, короткий, чаще встречается у взрослых; явления продромы выражены слабо, могут вообще отсутствовать. Отмечаются:
- субфебрилитет,
- головная боль,
- миалгии,
- артралгии,
- иногда лёгкий насморк,
- ощущение “першения” в горле,
- сухой кашель,
- конъюнктивит,
- склерит (проявляются слезотечением, светобоязнью).
Состояние больных в подавляющем большинстве случаев расценивается как удовлетворительное. Уже в этом периоде возможно появление лимфаденопатии.
Разгар заболевания характеризуется появлением сыпи.
Катаральные явления, лихорадка и другие симптомы интоксикации продромального периода не имеют склонности дальнейшему усилению в периоде разгара заболевания. Могут впервые появиться одновременно с сыпью.
Экзантема первоначально появляется на лице, шее и в течение нескольких часов распространяется по всему телу так быстро, что создается впечатление одномоментности высыпания. Локализуется преимущественно на разгибательных поверхностях конечностей, на спине и ягодицах. На коже передней поверхности живота, груди и особенно на лице высыпания бывают более скудными. На подошвах и ладонях экзантема отсутствует. Элементами сыпи служат круглые или овальной формы пятна розового цвета величиной от булавочной головки до чечевицы, иногда слегка приподнимающиеся над уровнем не изменённой кожи. Сыпь не имеет склонности к слиянию, держится от нескольких часов до 4 дней и исчезает, не оставляя пигментации.
Однако у взрослых больных сыпь нередко бывает обильной, может сливаться с образованием эритематозных полей, что затрудняет дифференциальную диагностику краснухи с корью и скарлатиной. У взрослых иногда появляются единичные геморрагии, в основном, в естественных складках кожи. У 20-30% больных сыпь может вообще отсутствовать.
Одновременно с экзантемой или опережая её у части больных на слизистой оболочке зева появляется энантема в виде мелких красных пятнышек (пятна Форхгеймера).
Лимфаденопатия появляется за 1-3 дня до появления сыпи или одновременно с ней, исчезает после угасания сыпи, но может сохраняться в течение последующих 2-3 недель. Характеризуется увеличением прежде всего заушных, затылочных, заднешейных, подчелюстных, реже других групп лимфатических узлов. Лимфаденопатия не всегда является постоянным симптомом краснухи.
Со стороны внутренних органов, как правило, отклонений не отмечается. В отдельных случаях, возможно увеличение печени и селезёнки. Могут появляться симптомы полиартрита (чаще встречаются у женщин), сохраняющиеся около 2-х недель.
При атипичном течении краснухи (20-30%) особенностью клинической картина заболевания является отсутствие сыпи.
Инаппарантные — бессимптомные формы болезни — диагностируются только на основании выявления специфических антител.
Клиническая картина синдрома врождённой краснухи (СВК) складывается из классической триады: катаракта, глухота, пороки сердца.
Формирование пороков развития плода зависит от сроков гестации. В случаях инфицирования женщины на 1-й неделе беременности поражение плода возникает в 75-80% случаев, на 2-4 неделе — в 61% случаев, на 5-8 неделе — 26-30% случаев, на 9-13 неделе — в 8% случаев. При инфицировании на 4-м месяце беременности врожденные пороки формируются в 1,4-5,7% случаев, на 5-м месяце и позже в 0,4-1,7%.
Частота мертворождений составляет около 10% при заболевании в I триместре беременности, 5% — во II и 2% — в III триместре беременности.
Осложнения краснухи
Специфические осложнения при приобретенной краснухе встречаются редко, преимущественно у взрослых.
Наиболее типичным осложнением являются доброкачественно протекающие острые артриты. Они возникают одновременно с появлением сыпи и могут продолжаться несколько недель. Чаще других поражаются коленные суставы, суставы кисти и лучезапястные суставы. Хронический краснушный полиартрит формируется крайне редко. Вирус краснухи при остром артрите обнаруживается в синовиальной жидкости, при хроническом — в крови.
К серьёзным, но довольно редко встречающимся (1 на 3000 случаев) специфическим осложнениям приобретённой краснухи следует отнести возможные кровоизлияния во внутренние органы (например, в глаза, головной мозг), обусловленные тромбоцитопенией и повышением сосудистой проницаемости. Описаны случаи тромбоцитопенической пурпуры.
К ещё более редким осложнениям относят развитие энцефалита, менингоэнцефалита и энцефаломиелита. Летальность при этих осложнениях достигает 20-50%.
Прогрессирующий краснушный панэнцефалит (ПКПЭ) прежде регистрировался исключительно у лиц с синдромом врождённой краснухи. Начиная с 1976 года были получены данные о возникновении ПКПЭ у пациентов, которые перенесли краснуху не внутриутробно, а в первые 1-2 года жизни и до появления симптомов ПКПЭ были здоровы.
ЭПКП, как правило, развивается на втором десятилетии жизни, протекает как медленная инфекция с летальным исходом. Возникает в результате реактивации персистирующего в нейронах ЦНС вируса краснухи.
Заболевание сопровождается прогрессирующим уменьшением количества нейронов, выраженным астроцитозом с образованием глиальных узелков в коре и других структурах мозга. Обширные процессы демиелинизации объясняются гибелью нейронов в результате реализации цитокиновых и иммунных механизмов, а также цитопатического действия вируса на олигодендроциты, нейроны или аксоны. О роли иммунных механизмов в патогенезе ПКПЭ, в частности, свидетельствует обнаружение в спинномозговой жидкости и сыворотке крови больных в РСК и РТГА противокраснушных антител IgG-класса в высоких титрах.
Проведенный сравнительный анализ соотношения их титров в ликворе и сыворотке крови дал основание говорить о синтезе этих антител в пределах ЦНС (при неповрежденном гематоэнцефалическим барьере). Вокруг сосудов ЦНС образуются лимфоцитарные и плазмоклеточные инфильтраты (муфты), образованные преимущественно CD4+, Т и В клетками. Развитие эксудативно-продуктивного васкулита также способствует прогрессированию дегенеративно-атрофических изменений тканей мозга.
Клинически ПКПЭ характеризуется развитием прогрессирующих нарушений интеллекта, и двигательных расстройств со смертельным исходом. В клинической картине появляются и медленно нарастают моторные и психические расстройства (сенсорных нарушения нет). Развивается парез лицевого нерва, который может сопровождаться подергиванием челюсти, речь замедляется, становится невнятной. Повышается мышечный тонус, развивается клонус стоп, больной не может стоять. Прогрессирует слабоумие.
В терминальной стадии возникают судорожные приступы с утратой сознания.
На ЭЭГ видны нарушения во фронтальных проводящих путях. Диагноз устанавливается, когда развивается прогрессирующее неврологическое повреждение на фоне повышения количества клеток, общего белка и гамма-глобулина в СМЖ, а также при выявлении повышенного титра антител к вирусу краснухи или при выделении вируса из ткани мозга. Специфическое лечение этого заболевания отсутствует.
Неспецифические осложнения при приобретённой краснухе: пневмония, отит, артрит, ангина — встречаются редко и обусловлены присоединением вторичной микробной флоры.
Исходы заболевания
Прогноз при краснухе благоприятный, но в случаях развития энцефалита, менингоэнцефалита и энцефаломиелита летальность может достигать 20-40 %. При врожденной краснухе прогноз всегда серьезный, зависит от тяжести процесса и сроков беременности, на которых произошло заражение.
Диагностика
В практическом здравоохранении диагноз приобретённой краснухи устанавливается на основании клинико-эпидемических данных.
Острое развитие заболевания, протекающего с умеренной интоксикацией, катаральным воспалением в ротоглотке, лимфоаденопатией с преимущественным увеличением затылочных, шейных, заушных лимфоузлов, мелкопятнистой сыпью на неизменённом фоне кожи; групповой характер заболеваемости, установленный контакт пациента с больным краснухой в пределах трёх недель дают основания для клинической диагностики краснухи.
В гемограмме: для краснухи характерны умеренная лейкопения (нейтропения, редко — незначительное увеличение лейкоцитов), лимфоцитоз, плазмоцитоз (появление в крови плазматических клеток — до 10-20 %), СОЭ не измененено. У взрослых не исключено наличие нейтрофильного сдвига лейкоцитарной формулы влево. Нередко гемограмма остается неизменённой.
Закономерных изменений в биохимических показателях крови и в общем анализе мочи при краснухе также не наблюдается. В целях этиологической диагностики используются вирусологические и серологические методы, молекулярно-биологические (ПЦР).
Вирусологические методы основаны на культивировании вируса в культуре клеток с последующим выявлением его цитопатического действия, нейтрализации вируса специфической анти-сывороткой (PH), определением РНК вируса в ПЦР, обнаружение вирусных антигенов иммунологическими методами. Ввиду сложности выполнения вирусологические методики для диагностики краснухи в практическом здравоохранении не используются.
Серологические методы. Классический метод основан на выявлении специфических антител в различных реакциях. В настоящее время отдается предпочтение иммуноферментному анализу (ИФА).
Современные методы лабораторной диагностики краснухи включают использование молекулярно-генетического метода — ПЦР для выявления РНК вируса в различном биоматериале (слюна, плазма периферической крови, моча, смывы из носоглотки, спинномозговая жидкость). ПЦР является основным методом для верификации диагноза краснухи в ранние сроки заболевания (1-4 день болезни) с дальнейшим подтверждением серологических реакциях (ИФА). На более поздних сроках приоритет имеют серологические методы диагностики.
Дифференциальная диагностика
Дифференциально-диагностический поиск проводят с заболеваниями, протекающими с синдромом интоксикации, экзантемой, лимфоаденопатией, воспалительными изменениями в ротоглотке. Наибольшие затруднения у врача чаще всего возникают при проведении им дифференциального диагноза между краснухой и корью, краснухой и парвовирусной инфекцией.
В диагностике кори может существенно помочь выявление в клинической картине заболевания выраженной цикличности течения с наличием диагностически значимых симптомов для каждого из периодов. Для кори типичны более высокая и продолжительная чем при краснухе лихорадка, выраженные синдром интоксикации, катаральные проявления (ринит, конъюнктивит, сухой кашель, и т.д.), наличие пятен Бельского-Филатова-Коплика, этапное распространение и угасание крупной пятнисто-папулезной, обильной экзантемы на фоне неизмененного цвета кожных покровов, склонной к слиянию и последующему шелушению и пигментации.
Инфекционная эритема встречается чаще у детей, имеет зимне-весеннюю сезонность (в это время в детских коллективах отмечаются эпидемический подъем заболеваемости), протекает легко, характеризуется появлением яркой пятнистой сыпи на щеках (“нашлепанные” щеки). Иногда высыпаниям предшествует субфебрильная лихорадка. Чаще всего сыпь пятнисто-папулезная, имеет сетчатый, кружевной вид; она быстро распространяется на конечности (на туловище, ладонях и подошвах встречается крайне редко). Иногда сыпь бывает кореподобной, везикулёзной, геморрагической, зудящей.
Обычно экзантема через неделю проходит, но в течение последующих недель могут появляться новые преходящие волны высыпаний (после переохлаждения, стрессов и т.п.). У взрослых высыпания встречаются реже, или быть нетипичными — без характерной эритемы на лице. Чаще встречается артриты — с симметричным поражением суставов кисти и запястья, а также коленных суставов. Артриты обычно проходят через 3 недели, не оставляя деструктивных изменений.
Парвовирусная инфекция у больных с хроническими гемолитическими анемиями может спровоцировать внезапный апластический криз — привести к идиопатической аплазии эритроидного ростка. Почти у 10% беременных, перенесших парвовирусную инфекцию, плод погибает от тяжёлой анемии и сердечной недостаточности.
Диагноз парвовирусной инфекции устанавливают определением в ИФА специфических IgМ и IgG. Об острой инфекции свидетельствуют типичная клиническая картина и высокие титры специфических IдМ или выделение самого вируса. О ранее перенесенной инфекции — высокие титры специфических IgG.
Детская розеола (“внезапная экзантема”), вызывается герпесвирусом VI типа. Заболевание характеризуется внезапным подъемом температуры тела до 39,0-40,СТО. Высокая лихорадка держится 3-5 дней, затем температура критически снижается до нормальных цифр. Одновременно с лихорадкой или через несколько часов после повышения температуры появляется обильная полиморфная сыпь вначале на коже туловища (чаще на спине), затем она распространяется на кожу груди, живота и конечностей. На лице сыпь отсутствует или бывает очень скудной. Через 2-3 дня сыпь угасает, не оставляя пигментации.
Дифференциальный диагноз краснухи с гриппом, парагриппом, аденовирусной инфекцией, респираторно-синцитиальной инфекцией, скарлатиной следует проводить, предварительно изучив материалы данного методического пособия.
Лечение
Необходимость госпитализации определяется тяжестью течения заболевания, а также риском эпидемического распространения инфекции в коллективах (детские учреждения с постоянным пребыванием воспитанников, общежития, стеснённые бытовые условия). Больные неосложнённой краснухой могут лечиться амбулаторно. Лечение симптоматическое, включает в себя соблюдение постельного режима, витаминотерапию, антигистаминные препараты, назначение НПВС при артритах.
В случае осложнения краснухи энцефалитом показана обязательная госпитализация, в ряде случаев в ОРИТ для проведение дезинтоксикационной, дегидратационной и, при необходимости, противосудорожной и глюкокортикостероидной терапии.
Выписка производится по клиническому выздоровления не ранее 7 дня с момента появления сыпи.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Краснуха: причины появления, симптомы, диагностика и способы лечения.
Определение
Краснуха – острое инфекционное заболевание, передающееся воздушно-капельным путем. Местом внедрения (входными воротами) вируса краснухи (Rubella virus) является слизистая оболочка верхних дыхательных путей. Человек – единственный известный носитель этого вируса.

У детей болезнь протекает, как правило, легко, с симптомами, включающими сыпь, повышенную температуру (<39°C), рвоту и легкий конъюнктивит. Сыпь, которая появляется в 50-80% случаев, обычно сначала выступает на лице и шее, затем опускается ниже по телу и длится 1-3 дня. Опухшие лимфатические узлы за ушами и на шее являются наиболее характерным клиническим признаком. У инфицированных взрослых людей, чаще у женщин, может развиться артрит с болями в суставах, который длится обычно 3-10 дней.
Причины появления краснухи
Источником инфекции могут быть больные, у которых краснуха протекает в острой форме, а также те, у кого заболевание проходит в стертой и атипичной форме. У 30-50% инфицированных детей краснуха протекает бессимптомно. Восприимчивость к краснухе всеобщая, но считается наиболее высокой у детей в возрасте от 3 до 4 лет. Для возникновения заболевания однократного контакта с больным недостаточно – к заражению приводит длительный и тесный контакт. Инфекция не передается через предметы и третьих лиц вследствие малой устойчивости вируса во внешней среде.
Классификация заболевания
Кодирование по МКБ-10
В 06. Краснуха (немецкая корь).
В 06.0. Краснуха с неврологическими осложнениями:
- энцефалит (G05.1),
- менингит (G02.0),
- менингоэнцефалит (G05.1).
В 06.8. Краснуха с другими осложнениями:
- артрит (M01.4),
- пневмония (J17.1).
В 06.9. Краснуха без осложнений
Клиническая классификация краснухи:
По типу:
- типичная;
- атипичная:
- с изолированным синдромом экзантемы,
- с изолированным синдромом лимфоаденопатии,
- стертая,
- бессимптомная.
По тяжести:
- легкой степени тяжести,
- средней степени тяжести,
- тяжелая.
По течению:
- гладкое;
- негладкое:
- с осложнениями,
- с наслоением вторичной инфекции,
- с обострением хронических заболеваний.
Симптомы краснухи
Интоксикационный синдром: недомогание, небольшая слабость, умеренная головная боль, иногда боль в мышцах и суставах. Температура субфебрильная или нормальная, иногда повышается до фебрильных значений, держится 1-3 дня.
Синдром поражения респираторного тракта (катаральный синдром) выражен слабо. Отмечается незначительная гиперемия зева, конъюнктивит, сыпь в виде мелких бледно-розовых пятнышек на мягком небе (пятна Форхгеймера). Иногда отмечается гиперемия, зернистость слизистой ротовой полости, точечные кровоизлияния на язычке и мягком небе. Ринит, сухой кашель обычно наблюдаются у детей старшего возраста.
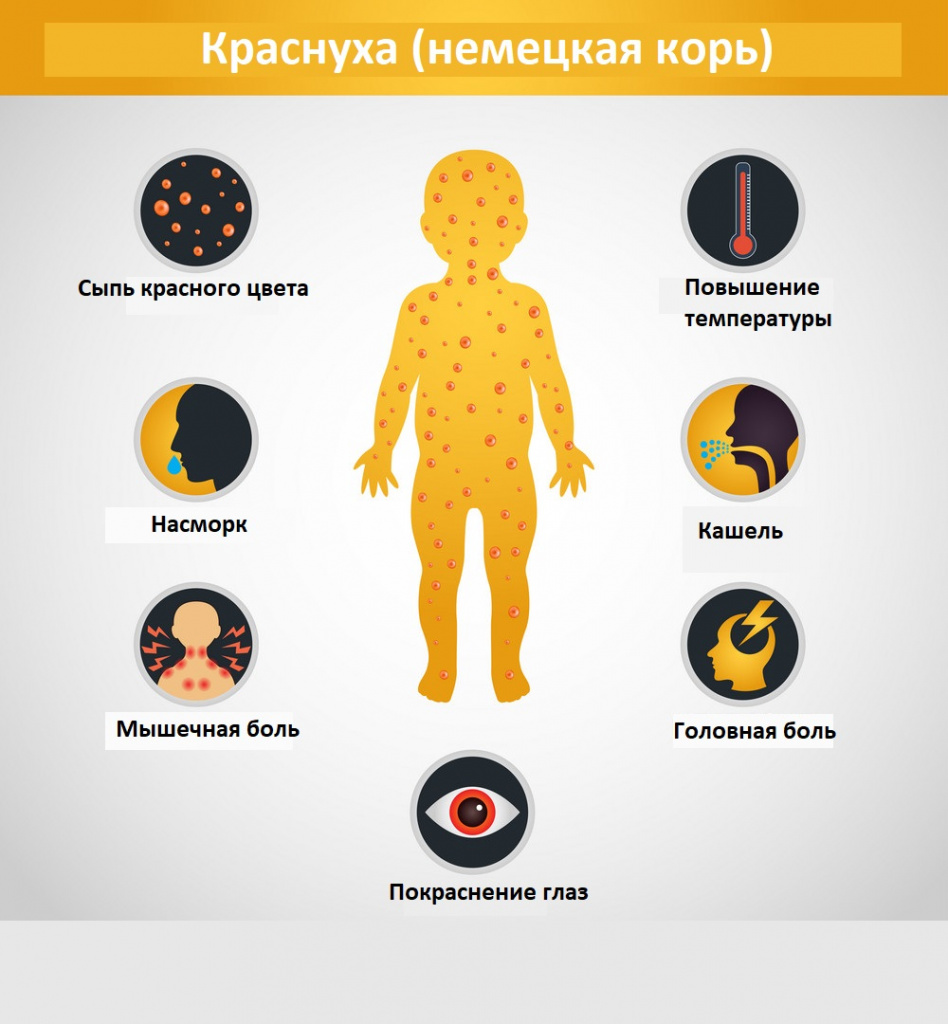 Синдром лимфоаденопатии развивается за 1-3 дня до появления сыпи и катаральных симптомов и исчезает через несколько дней после угасания сыпи. Характеризуется увеличением и болезненностью затылочных и заднешейных лимфатических узлов, возможна генерализованная лимфоаденопатия.
Синдром лимфоаденопатии развивается за 1-3 дня до появления сыпи и катаральных симптомов и исчезает через несколько дней после угасания сыпи. Характеризуется увеличением и болезненностью затылочных и заднешейных лимфатических узлов, возможна генерализованная лимфоаденопатия.
Синдром экзантемы относится к числу постоянных признаков краснухи. Сыпь сначала появляется на лице, за ушами, на волосистой поверхности головы, в течение суток распространяется с лица на туловище и на конечности. Ввиду быстрого распространения экзантемы создается впечатление одномоментности высыпания. Сыпь более выражена на разгибательных поверхностях конечностей, на спине, пояснице, ягодицах. У 75% больных сыпь мелкопятнистая (диаметром 5-7 мм), в отдельных случаях (у 5% пациентов) она может быть крупнопятнистой (диаметром 10 мм и более), реже – пятнистопапулезной. На ладонях и подошвах экзантема отсутствует.
Диагностика краснухи
Диагностика краснухи производится путем сбора анамнеза, клинического осмотра, лабораторных и специальных методов обследования и направлена на определение нозологии и клинической формы, тяжести состояния, выявление осложнений и показаний к лечению.
Клинический анализ крови в остром периоде болезни необходимо проводить всем пациентам для определения уровня лейкоцитов, числа плазматических клеток, тромбоцитов, СОЭ.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
Серологический метод (ИФА) назначают пациентам с клиническими симптомами краснухи для подтверждения диагноза. Исследование крови проводят с целью выявления специфических антител, относящихся к иммуноглобулинам класса M (IgM) и класса G (IgG). Исследование группы репродуктивно значимых инфекций проводят беременным женщинам для выявления предрасположенности к заболеванию, при этом положительная реакция возможна только в случае ранее перенесенного заболевания.
Anti-Rubella-IgM (Антитела класса IgM к вирусу краснухи)
Антитела класса IgМ к вирусу краснухи.
Определение IgM антител к вирусу краснухи используют в целях диагностики первичной инфекции вирусом краснухи (Rubella). Они могут быть обнаружены уже через 1 – 3 дня после появления клинических симптомов, и в большинстве случаев их концентрация быстро снижае…
765 руб
Anti-Rubella-IgG (Антитела класса IgG к вирусу краснухи)
Индикатор наличия иммунитета к вирусу краснухи.
Антитела класса IgG к вирусу краснухи начинают вырабатываться через 3 – 4 недели с момента инфицирования и выявляются после окончания острого заболевания пожизненно, обеспечивая защиту от повторной инфекции. Выявление аnti-Rubella-IgG в концентр…
595 руб
Авидность IgG-антител к вирусу краснухи (Avidity anti-Rubella IgG)
Краснуха (Rubella) входит в группу репродуктивно значимых инфекций, обозначаемых как TORCH-комплекс (название образовано начальными буквами в латинских наименованиях – Toxoplasma, Rubella, Cytomegalovirus, Herpes); первичное инфицирование данными возбудителями, либо обострение уже имеющей…
890 руб
Вирусологическое исследование направлено на раннее выявление вируса краснухи в организме человека (первые 72 часа после появления сыпи). Исследование проводится из любых смывов – крови, слюны, мочи и др. Применяется в отдельных случаях как специальное исследование.
Молекулярно-биологический метод – полимеразная цепная реакция (ПЦР) применяется в целях определения генотипа возбудителя краснухи, мониторинга персистенции вируса у детей с синдромом врожденной краснухи, в качестве дополнительного метода исследования у беременных женщин.
Вирус краснухи, определение РНК (Rubella virus, RNA) в сыворотке крови
Определение РНК вируса краснухи (Rubella virus) в сыворотке крови методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Краснуха, широко распространенное острое инфекционное заболевание, характеризующееся кожной сыпью и увеличением лимфатических узло…
730 руб
Окончательный диагноз выставляется с учетом всех проведенных исследований и указанием следующих данных:
- эпидемиологических (контакт с больным краснухой в пределах инкубационного периода, наличие вакцинации),
- клинических (увеличение периферических лимфатических узлов, наличие сыпи, ее характер и локализация, выраженность интоксикации и лихорадки, синдром поражения респираторного тракта),
- лабораторных (лейкопения, тромбоцитопения, СОЭ; выявление антител к вирусу краснухи классов IgM, IgG или низкоавидных IgG, выделение вируса в различных биологических жидкостях).
К каким врачам обращаться
При первых симптомах краснухи следует обратиться к врачу общей практики (семейному врачу) или
терапевту
. Детей осматривает
врач-педиатр
. Специализированная медицинская помощь, в том числе в условиях стационара, оказывается врачами-инфекционистами и другими специалистами и включает профилактику, диагностику, лечение заболеваний и состояний, требующих использования специальных методов и сложных медицинских технологий, а также медицинскую реабилитацию.
Лечение краснухи
Принципы лечения больных краснухой предусматривают решение следующих задач:
- предупреждение развития осложнений со стороны органов и систем;
- предупреждение формирования остаточных явлений.
Больному требуется постельный режим и изоляция в течение всего острого периода. Лечение больных с диагнозом «краснуха» легкой и средней степени тяжести осуществляется в амбулаторных условиях, при тяжелом течении заболевания – в условиях стационара. Госпитализация также показана при наличии факторов риска, к которым относятся ранний возраст ребенка; пороки развития сердца, органов слуха и зрения; энцефалопатия; иммунодефицитные состояния. Показаниями для госпитализации в отделение реанимации и интенсивной терапии являются тяжелые формы краснухи с выраженными неврологическими нарушениями, дыхательной и сердечно-сосудистой недостаточностью.
Выбор методов лечения краснухи зависит от клинической картины, симптомов, и может включать назначение лекарственных препаратов и немедикаментозных методов терапии. При неосложненном течении заболевания применяется симптоматическая терапия.
Методы медикаментозного лечения:
- средства этиотропной терапии (препараты рекомбинантного интерферона);
- патогенетическая терапия;
- средства симптоматической терапии, в том числе, антибиотики;
- средства иммунотерапии и иммунокоррекции.
Методы немедикаментозного лечения:
- физические методы снижения температуры (обтирание, прикладывание льда, прохладная клизма, обильное питье, жаропонижающие средства;
- витаминные комплексы;
- санация ротоглотки;
- проветривание помещения;
- гигиенические мероприятия.
Осложнения
Осложнения после краснухе возникают редко. К ним относят артриты, которые чаще развиваются у взрослых (30% – у мужчин, 5-6% – у женщин). Припухлость и болезненность суставов появляются через 1-2 дня после угасания сыпи и исчезают в течение 1-2 недель без остаточных явлений. Обычно поражаются мелкие суставы кистей рук, реже – коленные и локтевые.
Краснушный энцефалит характеризуется выраженной неврологической симптоматикой. Больные отмечают усиление головной боли, ухудшение общего самочувствия, в дальнейшем могут возникать судороги, коматозное состояние. Возможно развитие менингоэнцефалита, энцефаломиелита. Крайне редко отмечается развитие невритов, полиневритов, пневмоний, синуситов, отитов, нефритов, тромбоцитопенической пурпуры, поражения поджелудочной железы с развитием сахарного диабета 1-го типа.
Изредка краснуха осложняется геморрагическим синдромом – кровоизлияниями в кожу и слизистые оболочки, гематурией, носовыми, кишечными кровотечениями.
Инфицирование женщины в период беременности, особенно в первом триместре, может привести к выкидышу, гибели плода, мертворождению или врожденным порокам развития у младенца, известным как синдром врожденной краснухи (СВК).
Профилактика краснухи
Применение вакцины против краснухи обеспечивает более 95% длительного иммунитета, схожего с иммунитетом, вырабатываемым в результате естественного инфицирования. Вакцины против краснухи имеют либо моновалентную форму (вакцина, направленная только на один патоген), либо комбинированную с другими вакцинами, такими как вакцины против кори (КК), кори и свинки (КСК) или кори, свинки и ветряной оспы (КСКВ). Для иммунизации применяются медицинские иммунобиологические препараты, зарегистрированные и разрешенные к применению на территории Российской Федерации в установленном законодательством порядке согласно инструкциям по их применению. Иммунизация против краснухи проводится в рамках национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям.
Неблагоприятные реакции на вакцинацию обычно бывают легкими и включают боль и покраснение в месте инъекции, незначительное повышение температуры, сыпь и мышечные боли.
Каждый случай краснухи подлежит регистрации и учету в «Журнале учета инфекционных заболеваний» по месту их выявления в медицинских и иных организациях (детских, подростковых, оздоровительных и др.), а также территориальными органами, осуществляющими государственный санитарно-эпидемиологический надзор. Профилактические мероприятия направлены на раннюю и активную диагностику, лечение, изоляцию больных.
Источники:
- Постановление Главного государственного врача РФ «Об утверждении Программы «Профилактика кори и краснухи в период верификации их элиминации в Российской Федерации (2013-2015 гг.)» и плана ее реализации». Зарегистрировано в Минюсте РФ 30 августа 2013 г. № 29831.
- Санитарно-эпидемиологические правила «Профилактика кори, краснухи и эпидемического паротита» СП 3.1.2952-11. Зарегистрировано в Минюсте РФ 24 ноября 2011 г. № 22379.
- Руководство по эпидемиологическому надзору за корью, краснухой и синдромом врожденной краснухи в Европейском регионе ВОЗ. Обновленное издание, декабрь 2012 г.
- Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным краснухой. ФГБУ НИИДИ ФМБА России. 2015.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Ревматоидный артрит
Ревматоидный артрит: причины появления, симптомы, диагностика и способы лечения.
Грипп
Грипп – острое вирусное инфекционное заболевание с воздушно–капельным механизмом передачи, вызываемое вирусами гриппа типа А, В и С. Грипп занимает особое место среди других инфекционных заболеваний человека, так как отличается повсеместным распространением, высокой заболеваемостью населения и грозными осложнениями. История изучения гриппа насчитывает уже почти 100 лет, но, несмотря на успехи медицины, эта инфекция по-прежнему остается мало предсказуемой. Вспышка испанского гриппа (или испанки) была самой массовой пандемией за всю историю человечества: за 18 месяцев было заражено около 30% населения планеты и умерло около 100 млн человек.
Дерматиты
Дерматиты: причины появления, симптомы, диагностика и способы лечения.
Дерматомиозит
Дерматомиозит: причины появления, симптомы, диагностика и способы лечения.
Источник
