Диарея при колите и энтерите
Энтероколит. Понос при энтероколите.К этой группе относятся острый и хронический катар кишок (энтероколит). В кале бактериологически можно не обнаружить никаких бактерий известной энтеритной группы, хотя возбудителями заболевания и являются стрептококки, стафилококки, энтерококки, протей. Диагноз, таким образом, часто ставится путем исключения. По-видимому, золотистый стафилококк играет гораздо большую роль при острых алиментарных диареях, чем это предполагалось до сих пор. Для этих поносов, обусловленных стафилококковым энтеротоксином, характерны: очень короткий инкубационный период (3—5 часов), быстро возникающие, часто профузные поносы с тяжелой общей картиной болезни, короткая продолжительность болезни (1—3 дня), отсутствие повышенной температуры. Стафилококков в кале бактериологически можно не обнаружить. Причиной заболевания является употребление пищевых продуктов^ загрязненных стафилококками (если с пищевыми продуктами соприкасаются и участвуют в их приготовлении лица, страдающие стафилококковой инфекцией). Так как заболевание вызывают не сами стафилококки, а их энтеротоксины, которые образуются лишь через определенное время (от нескольких часов до нескольких суток), надо особо тщательно обследовать наиболее подозрительные пищевые продукты (мясные паштеты и т. д., реже консервы). Хроническая форма может развиться из острого энтероколита или начаться постепенно. Клинические проявления сходны с острым энтероколитом, но менее выражены: давящие или спазмоподобные боли в животе, без точной локализации, но часто особенно выраженные в области слепой и сигмовидной кишок. Язык почти всегда обложен беловатым налетом. В клинической картине преобладают поносы. Часто они появляются непосредственно после приема пищи (рефлекс с желудка на толстую кишку (Henning). Как правило, имеется незначительная примесь слизи; макроскопически и химически также могут обнаруживаться следы крови. Микроскопически находят непереваренные остатки пищи (мышечные волокна, жир, крахмальные зерна). Наблюдаются также чисто бродильные или гнилостные испражнения, которые могут чередоваться. Реакция кала щелочная (Henning).
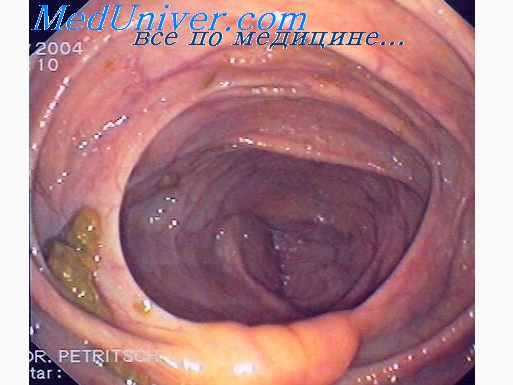
Воспалительные изменения тонкой кишки в большинстве случаев выявляются рентгенологически по расширенным складкам слизистой и деформации рельефа. Важные указания дает также ускоренная или замедленная перистальтика. Диагноз энтероколита, как правило, не удовлетворителен, так как за ним скрываются этиологически различные факторы. Особенно при хронической форме заболевания всегда, необходимо исключить с помощью повторных контрольных рентгенологических исследований карциноматозный процесс. Язвенный колит (неспецифический язвенный колит) в начальной стадии трудно отграничить от дизентерии, так как ведущим симптомом его могут быть слиэисто-кровянистые поносы с интермиттирующей лихорадкой. Позднее диагноз едва ли представляет затруднения. Поражаются почти исключительно люди астенического телосложения, преимущественно в возрасте между 15 и 50 годами, мужчины и женщины почти одинаково часто. Дефекация происходит с резкими тенезмами (до 30 раз в сутки). В некоторых случаях, однако, поносы при язвенном колите вызывают удивительно мало жалоб. В испражнениях —слизь, кровь и гной, причем в течение одного и того же дня доля каждого из этих компонентов может резко меняться. Характерно, что часто в кале вообще нет каких-либо примесей. Изредка поносы полностью отсутствуют, стул оформленный, кровянистая слизь выделяется без кала. При исследовании нередко отмечается резкая чувствительность толстой кишки при давлении. В хронических случаях почти всегда бывает анемия гипохромного типа. Почти всегда имеется умеренный лейкоцитоз со сдвигом влево, а при язвенных процессах — токсические изменения нейтрофилов. В хронических случаях держится в течение недель повышение температуры. Часто наступает резкое похудание, но никогда не отмечаются признаки острой потери жидкости, как при дизентерии и холере. Течение нередко толчкообразное, вспышками. Наряду с острейшими случаями с внезапным началом и высокой температурой септического характера наблюдаются относительно мягко текущие формы, при которых единственными симптомами являются слизисто-кровянистые испражнения без других .жалоб или даже только неопределенные явления колита. При диагностике следует учитывать своеобразную психику у большинства этих больных (эгоцентричные, с потребностью внимания к ним и с хорошо развитым интеллектом) и конфликтную ситуацию, которая почти всегда обнаруживается во время обострения. Наиболее важным диагностическим методом обнаружения язвенного колита является ректоскопия. В зависимости от стадии заболевания при ректоскопии отмечается набухшая, темно-красная, блестящая и влажная слизистая без сосудистого рисунка, кровоточащая при малейшем соприкосновении с ректоскопом или тампоном. Язвы различных размеров с неправильными красными краями и обычно с желтоватым экссудатом, покрывающим дно язвы. Эти язвы не всегда легко распознать. В наиболее далеко зашедших случаях остаются лишь отдельные островки слизистой оболочки, и истолкование ректоскопической картины может стать особенно затруднительным. Рентгенологически во всех стадиях заболевания наблюдаются изменения рельефа слизистой. В острых случаях типичны широкие-поперечно расположенные валики с краевыми зубцами (Henning). Контуры нечетко зубчатые (spiculae). Эти бросающиеся в глаза краевые, образования часто являются первым признаком заболевания. Позднее выступает картина псевдополипоза, которая в некоторых случаях переходит в равномерную атрофию и сглаженность слизистой с потерей гаустраций, общей ригидностью стенки, сужением, а также укорочением кишки. Лишь в редких случаях приходится проводить дифференциальный диагноз со слизистой коликой. Дли того последнего заболевания, которое, по-видимому, возникает на аллергической почве, характерно отхождение слизистых испражнений без гноя, но иногда с примесью крови (colitis muco-haemorrhagica) В слизи микроскопически могут быть обнаружены эозинофилы и кристаллы Шарко — Лейдена (кишечная астма). В отличие от язвенного колита общие реакции (температура, лейкоцитоз, РОЭ и т. д.) отсутствуют. Заболевание поражает преимущественно женщин, оно протекает вспышками. Дифференциально-диагностически его не всегда просто отграничить от спастического запора. К тому же оба недуга часто сочетаются и, возможно, они вообще представляют лишь количественно различные проявления одного и того же патологического процесса. Учебное видео степени дегидратации по Покровскому и их коррекцияПри проблемах с просмотром скачайте видео со страницы Здесь – Также рекомендуем “Понос при туберкулезе. Понос при раке кишки.” Оглавление темы “Поносы – механизмы и причины.”: |
Источник
Тактика лечения
Цели лечения:
– сбалансированное рациональное питание;
– противовоспалительная терапия;
– селективная деконтаминация условно патогенной, патогенной флоры (по показаниям);
– коррекция дисбиоценоза;
– устранение болевого синдрома;
– нормализация моторной функции кишечника;
– заместительная терапия.
Немедикаментозное лечение
Ведущую роль в лечении заболевания имеет питание. Пища должна быть свежеприготовленной, механически и химически щадящей с повышенным количеством белков, ограничением углеводов и исключением продуктов богатых клетчаткой, пряностей, острых, соленых, копченых, жареных блюд, цельного молока (диета № 4), через 3-5 дней диету постепенно расширяют (стол 4 Б, затем 4 В) и назначают ее на 4-6 недель. В дальнейшем переходят на общий стол, но щадящий принцип диеты сохраняется длительно, с исключением индивидуально непереносимых продуктов.
Медикаментозное лечение
1. Проводят короткими курсами антибактериальную терапию (салазопиридазин, бисептол, производные 8-оксихинолина – интестопан, производные налидоксовой кислоты – неграм, невиграмон, метронидазол).
2. Антисекреторные препараты (Н2-антигистаминные средства: ранитидин до 150 мг/сут. или фамотидин до 40 мг/сутки. Ингибиторы протоновой помпы: омепразол 20-40 мг/сут. или лансопразол до 30 мг /сут. или пантопрозол до 40 мг/сут., рабепразол до 40 мг /сут.) – 10-15 дней.
3. Спазмолитики (при гипермоторной дискинезии): но-шпа до 120 мг/сут., бускопан до 600 мг/сут.
4. Прокинетики при гипомоторной дискинезии желудка и рефлюксе (метаклопрамид или домперидон 30-40 мг /сут. 10-15 дн.).
5. При упорной диарее – лоперамид 2 таб./нед.
6. Инфузионная терапия (изотоничексий раствор хлорида натрия, 5-10% р-р декстрозы, до 1 л в сутки).
7. Пребиотики: хилак-форте 20 кап. х 3 раза в день.
8. Эубиотики: линекс 1 к х 3 р. в день, до 1 мес., бифидумбактерин 3-5 доз х 3 раза в день, до 1 мес., протейный или стафилококковый бактериофаг, пиобактериофаг, интестибактериофаг 3-5 доз 3 раза в день.
9. Дезинтоксикационная терапия: эссенциальные фосфолипиды 10 мл в/в до 10 дней затем в виде капсул.
10. Витамины: аевит 1 к х 3 раза в день, тиаминобромид 5% 1 мл 10 дней, пиридоксина гидрохлорид 5% 1 мл 10 дней.
11. Ферментные препараты: креон 10 000, 25 000 по 1 капс. х 3 раза в день, мезим форте 0,25 по 1 таб. х 3 раза в день.
Аллергический гастроэнтерит и колит:
1. Промывание желудка (в случае последнего приема пищи не более 3-5 часов). Голод 1- 2 суток, затем гипоаллергенная диета.
2. Адсорбенты: полифепан до 2 ст. л 3-4 раза в сутки или смектит до 4 г, 4 раза в сутки – 10-15 дней, активированный уголь*.
3. Н1 гистаминоблокаторы: клемастин до 2 мг/сутки или астемизол до 10 мг /сутки или лоратидин до 10 мг/сутки, фексофенадин 120 мг/сутки или цетиризин 10 мг/сутки или эбастин 10-20 мг /сут. При системных проявлениях аллергической реакции – преднизолон 60-120 мг в/в.
4. Антисекреторные препараты (Н2-антигистаминные средства: ранитидин до 150 мг/сут. или фамотидин до 40 мг/сутки. Ингибиторы протоновой помпы: омепразол 20-40 мг/сут. или лансопразол до 30 мг /сут. или пантопрозол до 40 мг/сут., рабепразол до 40 мг/сут.) – 10-15 дней.
5. Спазмолитики (при гипермоторной дискинезии) но-шпа до 120 мг /сут., бускопан до 600 мг/сут.
6. Прокинетики при гипомоторной дискинезии желудка и рефлюксе (метаклопрамид или домперидон 30-40 мг/сут., 10-15 дней).
7. При упорной диарее – лоперамид 2 таб./нед.
8. Инфузионная терапия (изотоничексий раствор хлорида натрия, 5-10 % р-р декстрозы, до 1 л в сутки).
9. Пребиотики: хилак форте 20 кап. х 3 раза в день.
10. Эубиотики: линекс 1 к. х 3 раза в день до 1 мес., бифидумбактерин 3-5 доз х 3 раза в день до 1 мес., протейный или стафилококковый бактериофаг, пиобактериофаг, интестибактериофаг 3-5 доз 3 раза в день.
11. Дезинтоксикационная терапия: эссенциальные фосфолипиды 10 мл в/в до 10 дней затем в виде капсул.
12. Ферментные препараты: креон 10 000, 25 000 по 1 капс. х 3 раза в день, мезим форте 0,25 по 1 таб. х 3 раза в день.
Профилактические мероприятия:
– предупреждение обострений;
– предупреждение кровотечений;
– предупреждение инфекционных осложнений;
– предупреждение дефицитных состояний (анемии, рахита, остеопороза, гиповитаминозов).
Дальнейшее ведение
После выписки из стационара рекомендуется наблюдение в поликлинике в течение первого года 1 раз в 3 мес., затем 1 раз в 6 мес. Должен соблюдаться режим питания. Через 6 мес. целесообразно провести в стационаре (при невозможности – в условиях поликлиники) 3-4 недельные курсы противорецидивного лечения. Назначают дополнительный 1 день в неделю, свободный от занятий в школе, обязательный ежедневный дневной сон. Снятие с диспансерного учета возможно при условии стойкой ремиссии продолжительность не менее 2 лет.
Перечень основных медикаментов:
1. Дротоверин, 40 мг амп.
2. Преднизолон, 25 мг амп.
3. Домперидон, 10 мг табл.
4. Смектит 3,0 пак., порошок для суспензий внутрь
5. Эссенциале, амп.
6. Омепразол, 20 мг табл.
7. Клемастин, 1 мг табл.
8. Гиосуина бутилбромид, 10 мг драже
9. Фамотидин, 40 мг табл.
10. Панаверия бромид, 50 мг табл.
11. Пантепразол, 20 мг табл.
12. Хилак форте, капли, флакон 100 мл
13. Токоферола ацетат в капс. 0,2 г
14. Лоратидин 10 мг табл.
15. Цетиризин 10 мг табл., капли
16. Ранитидин 300 мг табл.
17. Рабепразол 10 мг, 20 мг табл.
18. Свечи с метилурацилом 0,5
19. Свечи «Кызыл май»
20. Бифидумбактерин, 5 доз
21. Линекс, капс.
Перечень дополнительных медикаментов: растворы для парентерального введения.
Индикаторы эффективности лечения: нормализация стула, купирование болевого, диспепсического синдрома, системных проявлений.
Источник
Энтеритом называется воспаление слизистой оболочки тонкого кишечника. Очень часто данное заболевание сочетается с гастритом и имеет название гастроэнтерит. Поражение, затрагивающее слизистые оболочки толстого кишечника – колит; и тонкого, и толстого кишечника – это уже энтероколит. А одновременное поражение тонкого, толстого кишечника и желудка именуется гастроэнтероколитом.
Помимо обычных причин, вызывающих развитие данных заболеваний: неправильная диета, а также пищевая, химическая или лекарственная интоксикация, возникновению энтеритов и колитов немало способствуют различные неблагоприятные условия: глубокие негативные эмоции, частые конфликты, психические и психологические травмы, когда иммунитет человека резко ослабляется.
Вызываются энтероколиты паратифозной и кишечной палочками, при отравлении ядовитыми веществами развивается токсический энтероколит.
Симптомы колита
Заболевание начинается и развивается с острых симптомов, первым из которых обычно является понос от 4 до 10-15 раз в сутки, свидетельствующий о воспалении слизистой кишечника. Как правило, испражнения частые, обильные, содержащие большое количество слизи. В редких случаях вместо поноса наблюдаются запоры.
Больной отмечает резкое ухудшение общего состояния с повышением температуры до 38-39 градусов в сочетании с общей слабостью, тошнотой, рвотой, резким снижением аппетита, на языке появляется густой налет. При тяжелом течении заболевания могут возникать судороги.
Одним из основных признаков энтерита и энтероколита является вздутие кишечника, сопровождающееся болями различной интенсивности. Могут отмечаться кишечные колики.
Уход и лечение при энтеритах и колитах
По возможности, необходимо обеспечить больному, особенно, если это ребенок, постельный режим. И срочно обратиться к врачу.
На первом этапе для того, чтобы освободить кишечник от токсинов, назначают яблочную или фруктово-сахарную диету. В рацион больного включают такие продукты, как тыкву, мед, салат, помидоры, сныть, мяту, огуречное пюре (примерно 100 гр. натощак ежедневно). При остром колите в первые 1-2 дня рекомендовано полное голодание, а после этого медленный, постепенный и осторожный переход к обычному питанию.
В дополнение возможно применение небольших доз слабительного (касторового масла и других). При признаках острого гастрита необходимо промывание желудка для освобождения его от повреждающих факторов.
В основу составления рациона питания при колитах положен принцип исключения тех продуктов, которые вызывают процессы гниения и брожения, а также усиливают перистальтику кишечника.
В период ремиссии при хроническом колите назначается лечебная диета (стол) №2 по Певзнеру, которая обеспечивает кишечнику щадящий режим и минимизирует воздействие раздражителей на желудочно-кишечный тракт.
Если у заболевшего отмечаются запоры, то назначается диета №3, обогащающая организм клетчаткой.
При колитах, сопровождающихся диареями, и в период обострения заболевания назначается лечебный стол № 4.
До появления стойкой ремиссии при колитах ограничиваются или полностью исключаются из рациона питания такие продукты, как некоторые сырые овощи, черный хлеб и так далее. Питание должно быть дробным, 5-6 раз в день, с ограничением соли. Больному необходимо обеспечить достаточный питьевой режим.
В связи с тем, что любое расстройство кишечника сопровождается нарушением витаминного обмена, заболевшему назначается дополнительный прием витаминов A, B1, C и D или сбалансированного поливитаминного комплекса.
В стадии ремиссии для исключения повторного проявления заболевания рекомендуется пройти курс реабилитации, направленный на восстановлении и защите слизистой желудка, 12-ти перстной кишки, толстого и тонкого кишечника. В обязательном порядке в нее должны входить:
· Хлорофилл – очищает кровь, способствует детоксикации, улучшает перистальтику кишечника, насыщает кровь кислородом, способствует заживлению слизистой.
· Коллоидное серебро – обладает широкой активностью против сложных вирусов, микробов, палочек, бактерий, дрожжей и простейших, в том числе против золотистого стафилококка, протей, синегнойной и кишечной палочек, хеликобактера пилори.
· Лецитин – уменьшает проницаемость кишечного эпителия для токсинов; участвует в формировании кишечной слизи, защищающей стенки кишечника от повреждений и агрессивного воздействия пищеварительных соков; обладает детоксикационными свойствами; способствует заживлению и восстановлению поврежденных клеток и тканей желудочно-кишечного тракта, усиливает защитные свойства организма.
· Пищеварительные ферменты – нормализуют процессы расщепления и усваивания организмом пищи.
· Пробиотики – заселяют кишечник «правильными» микроорганизмами, помогают бороться с патогенной микрофлорой, повышают иммунитет.
Средства народной медицины в лечении колитов
· Сок репчатого лука. Принимают при колитах с запорами (сниженная перистальтика кишечника) по 1 чайной ложке 3-4 раза в день до еды.
· Отвар из корней и корневищ бадана. Возьмите 1 столовую ложку смеси измельченных корней и корневищ бадана, залейте 1 стаканом кипятка, кипятите 30 минут на водяной бане, остудите, процедите. Принимают при колитах и энтероколитах по 2 столовые ложки 3-4 раза в день.
· Отвар золототысячника, шалфея и аптечной ромашки. Смешать в равных долях, по 1 чайной ложке, ромашку, шалфей и золототысячник. Залить эту смесь 1 стаканом кипятка, накрыть и оставить завариваться. Когда остынет – процедить и принимать при обострении колита и других заболеваний ЖКТ 5-7 раз в день по 1 столовой ложке.
· Настой крушины, солодки, фенхеля и аниса. Смешайте 60 гр. корня крушины, 20 гр. корня солодки, 10 гр. плодов фенхеля, 10 гр. плодов аниса. Взять 1 столовую ложку полученной смеси, залить ее 1 стаканом кипятка и оставить на 30 минут, затем процедить. При атонии кишечника принимать по 1 стакану утром и вечером.
· Настой разных трав. Возьмите по 1 чайной ложке листьев и плодов кассии остролистной, цветков бессмертника песчаного, листа большого подорожника, травы зверобоя продырявленного, корня алтея лекарственного, травы мяты перечной, соплодий ольхи серой, плодов тмина и фенхеля, цветков ромашки аптечной и все хорошо перемешайте. Теперь 1 чайную ложку полученной смеси залейте 1 стаканом воды, вскипятите и настаивайте 2 часа. Применяется это средство для лечения хронического спастического колита 3 раза в день до еды по 1/3 – ½ стакана.
Чай из ягод калины. Залейте 1 стаканом кипятка 1 столовую ложку ягод калины. Дайте настояться и процедите. Пить при колитах и энтероколитах 4 раза в день за 30 минут до еды по ¼ стакана.
Источник
