Через сколько проходит вагинальный кандидоз
Молочница или вагинальный кандидоз — это грибковая инфекция половых органов у женщин и у мужчин. Она характеризуется выделениями с неприятным запахом, желтоватой или белой субстанции. Вагинальный кандидоз сопровождается дискомфортом во время мочеиспускания, зудом и отеками, при острых формах может появиться жжение. Это довольно распространенное заболевание, которое хотя бы раз в жизни перенесли большинство женщин на планете. И если оно так часто встречается, стоит разобраться в нем подробнее.
Содержание статьи:
- Причины молочницы (вагинального кандидоза)
- Симптомы вагинального кандидоза
- Методы диагностики
- Осложнения вагинального кандидоза
- Лечение молочницы: методы и эффективные препараты
- Прогноз вагинального кандидоза
- Особенности питания при молочнице
- Профилактика вагинального кандидоза

У мужчин, которые не меньше женщин подвержены этой инфекции, при кандидозе воспаляется кожа головки полового члена, а также внутренней складки крайней плоти. Это также вызывает болезненные ощущения во время посещения туалета, не говоря уже о том, что при половом акте могут наблюдаться сильные боли.
Если у женщины ослаблена иммунная система, то она автоматически попадает в группу риска. Это происходит потому, что для любой инфекции самой благоприятной средой является та, которая неспособна в полной мере препятствовать размножению бактерий или грибка.
Стоит учитывать следующий факт: если кандидоз повторяется довольно часто, это свидетельствует о наличии у больного серозных проблем со здоровьем. Ошибочно мнение, будто молочница — признак того, что человек не следит за интимной гигиеной или ведет беспорядочную половую жизнь. Это вовсе не так, и о причинах кандидоза речь пойдет ниже.
Причины молочницы (вагинального кандидоза)
Итак, медики установили целый ряд факторов, которые в той или иной степени способствуют развитию молочницы. Данный перечень довольно большой, но запомнить его следует. Стать причинами вагинального кандидоза могут:
- наличие беременности;
- сахарный диабет и избыточный вес;
- если наблюдается дефицит цинка, фолиевой кислоты, железа, витамина В12;
- депрессия и стресс;
- наличие ВИЧ и рака;
- прием препаратов для подавления иммунной системы;
- химиотерапия;
- реакция организма на наличие химических веществ в мыле или моющем средстве;
- простейшие, вирусные или микробные заболевания половых органов;
- неправильное питание, и как последствие, заболевание органов пищеварения;
- дисбактериоз, переутомление, ухудшение экологической обстановки;
- половой контакт с больным;
- переохлаждение органов малого таза и регулярное ношение плотно облегающих брюк.
К факторам риска стоит также добавить:
- прием антибиотиков во время лечения других болезней (не кандидоза); дело в том, что антибиотики могут изменить баланс микробов во влагалище, и происходит это в силу снижения уровня защитных бактерий;
- если человек злоупотребляет стероидами или противозачаточными средствами в форме таблеток, что содержат большое количество гормона эстрогена;
- когда применяются лекарства, цель которых – борьба с аллергией (антигистаминные медикаменты).
Симптомы вагинального кандидоза
Эта грибковая или дрожжевая инфекция поражает как женщин, так и мужчин. Естественно, что в зависимости от пола, существует различный набор признаков наличия молочницы.
У женщин наблюдаются:
- выделения из влагалища, которые напоминают творог или сыворотку; эта субстанция имеет неприятный запах, цвет — желтоватый или белый;
- наружные половые органы припухают и краснеют;
- во время полового акта, как и при мочеиспускании, чувствуется дискомфорт и боль;
- постоянный зуд, который переходит в жжение.
Для мужчин характерны:
- головка полового члена чешется, появляются болезненные ощущения и покраснения;
- дискомфорт и неприятные чувства во время полового контакта и мочеиспускания;
- головка полового члена и плоть отекают;
- на головке полового члена и под крайней плотьюприсутствует белое вещество, что напоминает творог; эта субстанция имеет неприятный резкий запах.
И мужчины, и женщины одинаково страдают от симптомов очень неприятной дрожжевой инфекции. Главное, как только вы обнаружили у себя один из вышеперечисленных признаков, или несколько из них одновременно, сразу, без всяких промедлений, обратитесь к врачу.
Медики различают кандидоз трех форм:
- носитель инфекции (кандидоносительство);
- острый урогенитальный кандидоз;
- хроническая форма острой рецидивирующей молочницы.
Методы диагностики
Практически все заболевания интимного характера имеют схожую симптоматику. Диагностировать конкретно что-то одно четко и определенно, просто осмотрев пациента, нелогично и в корне неверно.
Основным признаком наличия вагинального кандидоза можно назвать подобную творогу субстанцию, которая присутствует как у мужчин, так и у женщин, зараженных грибком. Но для того чтобы быть уверенным на 100% в правильности диагноза, грамотный доктор обязательно назначит пациенту анализ.
Как правило, этим тестом на присутствие дрожжевой инфекции будет мазок из влагалища у женщины, и головки полового члена у мужчины. Трудно ответить на вопрос, почему порой у пациентов, которым был поставлен верный диагноз, и они успешно прошли курс лечения, случаются рецидивы.
Иногда это связывают с двоякой природой заболевания. Ведь молочницу можно назвать не только инфекцией, но и своего рода аллергией на грибы Candida, которые при ослабленной иммунной системе, усиленно размножаются в организме человека.
Осложнения вагинального кандидоза
Когда к лечению молочницы, или основного заболевания, которое ее провоцирует, отнеслись халатно, то можно ожидать возникновения хронической или рецидивирующей инфекции.
Это довольно неприятное явление, ведь болезнь не дает спокойно жить, сопровождаясь постоянными осложнениями. Из их числа медики с большой практикой выделяют:
- вторичное заражение; если на коже имеют место трещины или царапины, тогда шансы получить еще одно заражение резко увеличиваются;
- часто инфекция начинает распространяться на мочеполовую систему и почки, что приводит к постоянному дискомфорту; на почки следует обратить особое внимание, поскольку их заболевание может нести реальную угрозу для жизни;
- постоянные болевые ощущения при половом акте; такое осложнение также негативно сказывается не только на физическом, но и на психоэмоциональном состоянии человека;
- переход в хроническую стадию; в такой ситуации органы малого таза постоянно воспалены, что приводит к необратимым процессам, например — бесплодию; симптомы хронической молочницы: аднексит, сальпингит, эндометрит;
- для беременных женщин молочница особо опасна, поскольку от матери она может передаться плоду; при заражении грибком инфекция поражает не только пуповину, но и кожу, дыхательные пути и слизистую полости рта малютки; наблюдались случаи заражения новорожденных кандидозом прямо при родах, когда малыш проходил по инфицированным родовым каналам матери.
Лечение молочницы: методы и эффективные препараты
Легче всего избавиться от заболевания, когда оно только начало развиваться. Но если все чаще повторяются вспышки инфекции, тогда стоит подойти к проблеме комплексно. Весь процесс будет зависеть индивидуально от больного.
В аптеках продают множество препаратов, которые способны быстро и без осложнений избавить человека от молочницы. Они весьма легко переносятся организмом, и не вызывают побочных эффектов. Хотя у небольшого процента больных все же возникали зуд, жжение и сыпь, но все эти неприятные последствия вскоре уходили бесследно.
Гинеколог может позволить вам провести лечение самостоятельно в том случае, если:
- симптомы вагинального кандидоза выражены слабо, отсутствует лихорадка или тазовая боль;
- вы не беременны в момент лечения;
- у вас не возникает сомнений по поводу интимного здоровья своего полового партнера;
- у пациента не наблюдалось в прошлом частых случаев обращения к врачу с дрожжевой инфекцией.
Если болезнь имеет постоянные рецидивы, тогда следует проводить терапию под контролем доктора. Часто в таких случаях используют разовый прием препарата Дифлюкана (Флуконазола).
Гинекологи настоятельно рекомендуют пациентам с часто повторяющейся молочницей укреплять иммунную систему и восстанавливать нормальную микрофлору. Врач время от времени будет назначать анализы на бак посев, для того чтоб наблюдать динамику эффективности подобранной терапии.
Все препараты, которые борются с молочницей, можно разделить на три группы, в зависимости от того, как их принимают. Это:
- пероральная терапия;
- местная терапия;
- вагинальные свечи с широким спектром действия.
Пероральные лекарства очень хорошо справляются с поставленной задачей, но их категорически противопоказано принимать во время беременности. Заслужилидоверие больных и врачей:
- Флуконазол (Дифлюкан, Медофлюкон, Форкан, Флюкостат) — таблетки 150 мг;
- Итраконазол (Гино-травоген овулум, Sporanox) — таблетки 100 мг;
- Кетоконазол (Низорал) — таблетки 200 мг.
Вагинальные таблетки и свечи:
- Нео-пенотран (метронидазол 500 мг, миконазола нитрат 100 мг) — свечи вагинальные;
- Нистатин (Полижинакс, Тержинан, Бетадин) — вагинальные таблетки.
Существует большое количество высокоэффективных местных препаратов (кремы и вагинальные суппозитории), применение которых избавляет от молочницы очень быстро. Самые популярные из них:
- Бутоконазол 2% — крем;
- Клотримазол (Lotrimin) 1% — крем;
- Клотримазол 100 мг (Канестен, Канизон, Антифунгол, Кандибене) — вагинальные таблетки;
- Клотримазол 500 мг — вагинальные таблетки;
- Миконазол (Monistat, Гинодекратин, Гинезол 7, Клион) 2% — крем;
- Миконазол 100 мг — вагинальные суппозитории;
- Миконазол 200 мг — вагинальные суппозитории;
- Миконазол 1200 мг — вагинальные суппозитории;
- Тиоконазол (Tioconazole, Vagistat)300 мг — мазь;
- Терконазол (Terazol 7) 0,4% — крем;
- Терконазол (Terazol 3) 0.8% — крем;
- Терконазол (Terazol 3) 80 мг — вагинальные суппозитории;
- Натамицин (Пимафуцин) 100 мг — свечи вагинальные;
- Натамицин 2% — крем наружного применения.
Каждый из перечисленных препаратов назначается врачом в индивидуальном порядке. Перед началом лечения любым медикаментом, не стоит забывать тщательно изучать инструкцию. Натамицин разрешают принимать даже во время беременности или лактации.
В любом случае необходимо чтобы доктор знал все самые мелкие детали, при которых проходит заболевание. Только тогда он сможет наиболее точно определить лекарство и его форму, что будет соответствовать вашим особенностям.
Прогноз вагинального кандидоза
Как и каждое инфекционное заболевание, молочница требует максимально правильного и грамотного подхода к ее лечению. Не стоит забывать, что кандидоз — самое распространенное заболевание у людей с вирусом папилломы человека (ВПЧ).
При недуге ВПЧ иммунитет ослаблен, что дает благодатную почву для развития других заболеваний, в том числе и вагинального кандидоза. Когда он прогрессирует и постоянно повторяется, то с каждым новым рецидивом все меньше поддается лечению.
Поэтому при первых симптомах, которые хотя бы отдаленно напоминают дрожжевую или грибковую инфекцию, необходимо срочно обращаться за помощью. В большинстве случаев, когда диагностика и лечение были проведены вовремя, болезнь не повторялась, или могла возвратиться через очень большой промежуток времени.
Когда лечение адекватно и продуманно, тогда все симптомы уходят, и человек чувствует себя опять комфортно, не возникает проблем при интимной близости. Если пациент продолжает следить за своим иммунитетом, питанием и образом жизни, процент рецидива или перерастания кандидоза в хроническую стадию очень низкий.
Особенности питания при молочнице
Организм, а точнее, его общее состояние, полностью отображает то, что мы едим. Когда внутренняя система человека начитает борьбу с вирусами и инфекциями, наша задача ей помогать.
Во время заболевания молочницей, не существует определенной и четкой диеты питания. Однако некоторые правила имеют место. Выполняя их, вы просто минимально снизите риск дальнейшего развития болезни.
- Диетологи настоятельно советуют не курить и не употреблять алкоголь. Убавьте количество сахара, дрожжей, пшеницы, молочных продуктов, кефира, все это усугубляет протекание болезни.
- Употребляйте продукты, которые содержат ацидофилин (Acidophilus) — дружественную для организма бактерию — помогут бороться с дрожжевой инфекцией. Это чеснок, молоко и йогурты, что содержат данную культуру. Попробуйте приучить себя употреблять их ежедневно.
- Сахар в любом виде необходимо исключить. Фруктоза, глюкоза, сахароза помогают размножаться Candida — бактерии возбудителю вагинального кандидоза.
- Как уже было сказано выше, откажитесь от алкоголя, особенно тяжелого. Любой спиртной напиток перерабатывается организмом в сахар. Как известно, сахар — один из компонентов брожения, а именно этот процесс помогает грибам расти.
Еще необходимо запомнить, что помимо этих простых правил, желательно придерживаться режима питания. Для этого сходите на прием к диетологу, который грамотно расскажет вам все о правильном рационе.
Лечить вагинальный кандидоз, который имеет частые рецидивы, необходимо не только препаратами, мазями или свечами. Комплексный правильный подход, способен полностью вылечить пациента, даже если до этого, болезнь напоминала о себе довольно часто.
Профилактика вагинального кандидоза
Способы профилактики вагинального кандидоза очень просты. О многих мы превосходно знаем, но пренебрегаем ими до тех пор, пока проблема не коснулась нас непосредственно. Во избежание возникновения молочницы стоит:
- держать гениталии в чистоте и сухости; забудьте об использование мыла, для интимной зоны необходимо выбирать специальные гели, которые продаются в аптеках, или обыкновенную воду;
- не используйте тампоны во время менструации, отдайте предпочтение прокладкам;
- постарайтесь носить только хлопчатое нижнее белье; вещи интимного гардероба, которые изготовлены из шелка, нейлона и ненатуральных тканей, повышают потоотделение, а оно, в свою очередь, приводит к возникновению раздражений;
- постепенно исключите из числа своих любимых вещей узкие брюки и очень облегающие шорты, это также вызывает раздражение; кроме того, слишком узенькие вещи негативно влияют на женские половые органы;
- не носите подолгу мокрый купальник, повышенная влажность — идеальная среда для размножения болезнетворных микроорганизмов;
- забудьте об использовании спреев, гелей для душа, парфюмерии в интимной области;
- постарайтесь не пользоваться отбеливателем для белья; это вещество способно убивать полезные микроорганизмы, главная цель которых — останавливать размножение вредных бактерий;
- постоянно наблюдайте уровень сахара в крови, если вы больны диабетом;
- при половом контакте используйте презервативы; этот способ контрацепции защитит вас от заражений, что передаются половым путем;
- в том случае, если вы принимаете антибиотики, вам необходимо после завершения курса восстановить баланс микрофлоры; превосходными средствами для этого считаются Бифидумбактерин и Линекс.
Еще одни важный момент — постарайтесь не использовать спринцеваний. Во время этой процедуры вымываются полезные бактерии, которые служат щитом от грибковых и дрожжевых инфекций. Когда нормальный уровень кислотности влагалища нарушен, тогда во много крат повышаются шансы появления признаков вагинального кандидоза.
Источник
Вагинальный кандидоз – микоз слизистой оболочки влагалища, возникающий при ее колонизации штаммами дрожжеподобных грибов Candida. В острой стадии отмечаются покраснение, отек и зуд вульвы; болезненность, жжение и зуд во влагалище; обильные, творожистого вида выделения из половых путей; в хронической – сухость и атрофия слизистой оболочки, экскориации, выраженная лихенизация. Диагноз вагинального кандидоза устанавливают по данным клинической картины, микроскопического и культурального исследования. При вагинальном кандидозе назначаются системные и местные антимикотические средства, поливитамины, иммуностимуляторы.
Общие сведения
Вагинальный кандидоз, или молочница – разновидность вагинальной грибковой инфекции, возбудителем которой являются микроскопические дрожжеподобные грибки рода Кандида альбиканс (Candida albicans). Кандида-инфекция имеет большую значимость в акушерстве и гинекологии в связи с широким распространением и увеличением заболеваемости в последние годы. Среди вагинальных инфекций кандидоз стоит на втором месте после бактериального вагиноза. Вагинальный кандидоз обычно поражает женщин детородного возраста (беременных – в 2-3 раза чаще), до начала менархе и в постменопаузе встречается редко. Дрожжевая инфекция влагалища может существовать в форме бессимптомного кандидоносительства и истинного вагинального кандидоза – острого (продолжительностью до 2 месяцев) и хронического рецидивирующего (протекающего более 2 месяцев).
Причины вагинального кандидоза
Вагинальный кандидоз вызывают условно-патогенные дрожжеподобные грибы рода Candida, обитающие на коже и слизистых оболочках ротовой полости, ЖКТ, наружных половых органов и влагалища здоровых женщин. Смена фаз роста (псевдомицелия и бластоспор) дает грибкам возможность выживать в широком температурном и кислотном диапазоне. Гибель кандид вызывает кипячение в течение 10-30 мин., обработка формалином, медным купоросом, карболовой и борной кислотой. Наличие у грибов маннопротеиновой оболочки и энзимов (протеиназ и каталаз) позволяет легче противостоять иммунной системе макроорганизма.
Доминирующими возбудителями вагинального кандидоза (в 75-80% случаев) выступают штаммы C. albicans, обладающие большим патогенным потенциалом. Вагинальный кандидоз, вызванный другими видами (C.glabrata, С. tropicalis, C. krusei, C.parapsilosis) более типичен для определенных этнических групп (представительниц африканской расы) и географических областей (побережья Средиземного моря, Ближнего Востока), что связано со спецификой микробиоценоза слизистых и кожи, питания и бытовых условий.
Как правило, вагинальный кандидоз – это эндогенная инфекция, развивающаяся в условиях бессимптомного кандидоносительства, обычно вагинального, реже – на слизистой полости рта, кишечника и коже. Например, рецидивирующая форма вагинального кандидоза обусловлена персистенцией кандид в кишечнике и периодическим поступлением возбудителя во влагалище и его колонизацией. При вагинальном кандидозе псевдомицелий кандид обычно проникает только в поверхностные слои эпителия влагалища, реже затрагивает более глубокие ткани с последующим гематогенным распространением и поражением различных органов.
Появлению вагинального кандидоза способствует недостаточность защитной системы организма-хозяина, проявляющаяся снижением местного иммунитета влагалища. Локальный иммунодефицит в отношении антигенов кандид (снижение активности макрофагов и лимфоцитов) не позволяет блокировать рецепторы и ферменты грибов.
Вагинальный кандидоз обычно не сопровождается заметным уменьшением уровня лактобактерий и изменением нормальной микрофлоры влагалища; но при образовании полимикробных ассоциаций может сочетаться с бактериальным вагинозом.
К развитию вагинального кандидоза располагает нарушение баланса половых гормонов при беременности, приеме гормональных контрацептивов, эндокринная патология. Влияние колебания эстрогенов и прогестерона на слизистую влагалища проявляется увеличением концентрации гликогена в эпителиоцитах, стимуляцией их чувствительности к кандидам и более эффективной адгезией грибов. Вагинальный кандидоз намного чаще сопровождает различные состояния, связанные с иммуносупрессией (ВИЧ-инфекцию, сахарный диабет, туберкулез, гиповитаминоз, чрезмерное применение антибиотиков, кортикостероидов, цитостатиков, лучевой терапии и др.). Вагинальный кандидоз может быть ассоциирован с атопическими проявлениями (аллергическим ринитом, пищевой аллергией).
Погрешности питания, применение гигиенических средств (прокладки, тампоны), ношение тесной одежды не считаются значимыми факторами развития вагинального кандидоза. Существует вероятность передачи кандида-инфекции новорожденному при прохождении через родовые пути больной матери; возможен половой путь заражения; риск инфицирования выше при частых орально-генитальных контактах.
Симптомы вагинального кандидоза
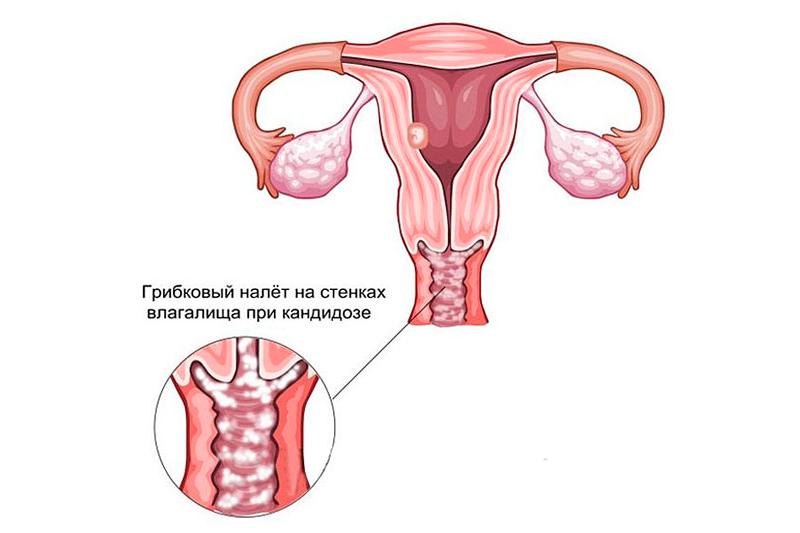
При кандидоносительстве не отмечается клинических проявлений, пациентки жалоб, как правило, не предъявляют. При остром вагинальном кандидозе возникают обильные густые бело-серые выделения из влагалища, творожистого вида с кислым запахом. Пораженная вагинальным кандидозом слизистая оболочка отечна, гиперемирована и склонна к кровоточивости. На ней отмечаются резко отграниченные или сливающиеся друг с другом округлые и овальные очаги творожистого налета и пленок, размером от точечных до 5-7 мм в диаметре. В острой фазе налеты плотно прикреплены к слизистой и с трудом счищаются с обнажением блестящей эрозированной поверхности с фестончатым краем; позже легко снимаются, выделяясь из половых путей. Типичным для вагинального кандидоза является зуд и жжение в области вульвы, усиливающиеся во время менструации, после физической активности, водных процедур. Пациенток также беспокоят резкие болезненные ощущения при половом акте.
При хроническом вагинальном кандидозе возможно отсутствие характерных выделений, отмечаются небольшая гиперемия слизистой оболочки, скудные пленки и сухие эрозии, выраженная лихенизация и экскориации. Слизистая оболочка становится дряблой, атрофичной, вход во влагалище сужается, могут появиться геморрагические высыпания. Хроническая форма имеет длительное многолетнее течение.
Вагинальный кандидоз обычно распространяется на наружные и внутренние половые органы, мочеиспускательный канал с развитием кандидозного вульвовагинита, цервицита и уретрита. Вагинальный кандидоз может быть причиной прерывания беременности (самопроизвольного выкидыша, преждевременных родов), развития эндометрита в послеродовом периоде, бесплодия.
Диагностика вагинального кандидоза
Диагноз вагинального кандидоза подтверждают наличие клинических признаков инфекции и выделение культуры грибов со слизистой влагалища во время микробиологического исследования. Осмотр шейки матки и влагалища с помощью зеркал выявляет гиперемию, отечность слизистой, серо-белые творожистые налеты в ее складках. При окраске раствором Люголя проявляются мелкоточечные вкрапления и выраженный сосудистый рисунок. Выделения при вагинальном кандидозе обнаруживаются примерно в 76% случаев, зуд – в 32%.
При микроскопическом исследовании мазка определяются округло-овальные, местами почкующиеся клетки. При бакпосеве на среду Сабуро обнаруживаются выпуклые блестящие белые колонии округлой формы. Проводится видовая идентификация грибов и определение их чувствительности к препаратам, комплексная ПЦР-диагностика и ИФА на возбудителей ИППП. При необходимости обследование дополняют бактериологическим исследованием мочи и мазка уретры на микрофлору, анализом кала на дисбактериоз, определением сахара крови, УЗИ органов малого таза, брюшной полости и мочевого пузыря.
Лечение и профилактика вагинального кандидоза
Комплексное лечение вагинального кандидоза включает воздействие на возбудителя – грибы Candida, элиминацию провоцирующих факторов, терапию сопутствующей патологии.
При вагинальном кандидозе системно и местно применяются различные группы противогрибковых средств: полиеновые антибиотики (нистатин, натамицин), антимикотики имидазольного и триазольного ряда (клотримазол, кетоконазол, флуконазол, итраконазол). Хорошие результаты в лечении вагинального кандидоза показывает флуконазол, обладающий широким спектром фунгистатического действия, не дающий побочного эффекта на синтез стероидов и метаболизм. Эффективность однократного перорального приема высокой дозы дает преимущество перед другими антимикотиками.
При легком течении показаны местные препараты (миконазол, клотримазол) в виде крема, вагинальных свечей и таблеток. При хронической инфекции прием системных противогрибковых препаратов повторяют определенными курсами. Предпочтительно назначение малотоксичных форм антимикотиков беременным (натамицина, нифуратела интравагинально) и в детском возрасте (нифуратела в аппликациях и интравагинально, флуконазола перорально).
Терапия вагинального кандидоза может быть дополнена местным применением дезинфицирующих и противовоспалительных средств – р-ров буры в глицерине, перманганата калия и нитрата серебра в виде ванночек и спринцеваний. При вагинальном кандидозе полимикробного генеза назначаются комбинации антимикотиков с метронидазолом. Проводится коррекция иммунитета иммуностимулирующими средствами, показан прием поливитаминов. Излеченность от вагинального кандидоза определяется исчезновением клинических признаков и отрицательным результатом микробиологического исследования.
Профилактика вагинального кандидоза состоит в устранении условий для его развития: ограничении приема КОК, антибиотиков, цитостатиков; медикаментозной коррекции иммунодефицита, эндокринопатий и другой сопутствующей патологии, профилактическом обследовании женщин гинекологом.
Источник
