Чем лечат краснуху у детей в домашних условиях
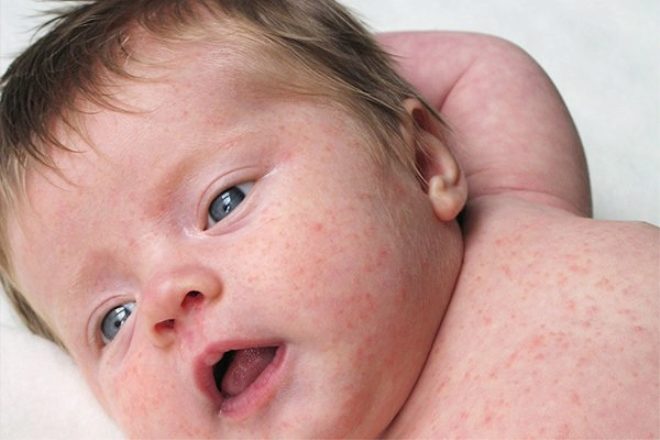
Краснуха – это вирусная инфекция, которая поражает преимущественно детей. Характеризуется красными высыпаниями на теле и ухудшением общего самочувствия. Общая симптоматика довольно схожа с другими заболеваниями (корью, гриппом и скарлатиной), что усложнят процесс постановки диагноза. Передается преимущественно воздушно-капельным путем, чем обусловлена ее высокая заразность и эпидемиологичность. Дети, больные краснухой, изолируются, а группы, где постоянно пребывал больной, закрываются на карантин. После перенесенной болезни в организме остаются антитела, поэтому риск повторного заражения ничтожно мал. Как проявляется заболевание и какие методы лечения применяются для ее устранения?
Инкубационный период краснухи
Вирус краснухи распространяется по воздуху, куда попадает при кашле или чихании больного человека. Микроорганизмы выделяются в небольшим количестве, однако они достаточно устойчивы к воздействиям окружающей среды и дезинфицирующим средствам, поэтому надолго сохраняют жизнедеятельность.
Главная опасность заболевания – достаточно длительный инкубационный период, который составляет 10-24 дней. В течение этого времени у ребенка отсутствуют признаки заболевания, при этом он является распространителем инфекции и способен заразить большое количество людей.
Симптомы краснухи у детей
Развитие краснухи начинается с общего ухудшения самочувствия. Ребенка мучают головные боли, слабость в мышцах, озноб и незначительное повышение температуры. Происходит увеличение лимфатических узлов, в частности, в области шеи и на затылке. Их пальпация может вызывать боль или дискомфортные ощущения.
Дополнительно могут наблюдаться симптомы острого респираторного заболевания: насморк, кашель и осиплость голоса. При этом данные признаки выражены не очень ярко.
Спустя несколько дней появляется главный симптом болезни – высыпания на коже. В первую очередь сыпь покрывает лицо и область за ушами, постепенно распространяясь на спину, ягодицы и ноги. Высыпания имеют красный оттенок и напоминают небольшие пятна до 5 мм в диаметре. В некоторых случаях они сливаются в единый конгломерат, покрывая всю площадь кожных покровов на определенном участке. Неосведомленный человек, не сталкивающийся ранее с недугом, может спутать его проявления с корью или скарлатиной.
Высыпания проходят через несколько дней. При этом на теле не остается шелушения, пигментации или других следов.
В большинстве случаев болезнь у детей протекает достаточно благополучно. Осложнения возникают крайне редко, как правило, при присоединении вторичной инфекции или при наличии серьезныххронических заболеваний. Как правило, наблюдается менингит, энцефалит, бронхит или пневмония.
Диагностика заболевания
Для постановки точного диагноза обязательно требуется консультация педиатра. Диагностика включает сдачу общего анализа крови и проведение серологического исследования на выявления антител к краснухе.
Важно правильно дифференцировать краснуху от других вирусных инфекций:
- В отличие от кори, недуг не вызывает сильное повышение температуры и появление ярко выраженных признаков интоксикации. Может наблюдаться слабо выраженный кашель и воспаление конъюнктивы. Высыпания появляются практически одновременно, а не поэтапно, как при кори.
- При краснухе лимфатические узлы увеличиваются незначительно, тогда как при мононуклеозе наблюдается их значительное увеличение в размерах. При этом отсутствуют признаки гнойной ангины, а печень и селезенка сохраняют свои нормальные физиологические размеры.
- В отличие от скарлатины, при краснухе высыпания имеют достаточно крупные размеры и локализуются по всему телу.
Лечение краснухи у детей
В медицине отсутствует единый протокол лечения краснухи у детей. Как правило, применяется симптоматическая терапия, например, снижение температуры тела при помощи жаропонижающих, если показатели достигли отметки в 38 градусов, что бывает крайне редко (Нурофен, Панадол, Парацетомол детский и др.). Для облегчения общей симптоматики может назначаться прием антигистаминных средств (Супрастин, Лоратадин, Даизолин и др.).
Ребенок, больной краснухой, изолируется. Ему показан постельный режим с максимальным ограждением от физической активности и психоэмоциональных переживаний. Важно регулярно проветривать помещение, проводить влажную уборку и выполнять смену постельного и нательного белья.
Для ускорения процесса выздоровления необходимо обеспечить сбалансированное питание, добавив в рацион продукты, богатые витаминами и полезными нутриентами, а также достаточное поступление жидкости. В некоторых случаях может назначаться прием витаминно-минеральных комплексов для поддержания иммунитета. Продолжительность острого периода составляет в среднем 3-7 дней.
Единым методом профилактики краснухи является вакцинация, которая проводится согласно общему графику. Прививка комплексная и включает также вакцину от кори и паротита.
Краснуха – инфекционное заболевание, которое характеризуется высокой заразностью, благоприятным течением и редким развитием осложнений. Дабы предотвратить развитие болезни следует своевременно проводить вакцинацию, а также избегать контакта с больными людьми.
Источник
Краснуха является острым вирусным заболеванием («Как выглядит краснуха у детей, краснуха симптомы у детей»), которое обычно протекает достаточно легко, а неблагоприятные последствия после болезни встречаются редко. Если родители ребенка подозревают у своего чада краснуху, следует обратиться к врачу.
 Чем лечить краснуху
Чем лечить краснуху
Как лечить краснуху у детей
Как такового лекарственного средства от краснухи не существует. Лечение данного заболевания, как и многих других вирусных заболеваний, является симптоматическим и сводится к наблюдению за течением болезни и облегчения симптомов. В некоторых случаях могут развиться осложнения, которые, в свою очередь, потребуют медикаментозное лечение.
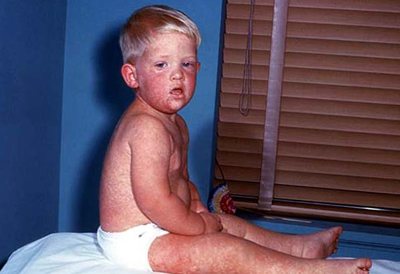 Краснуха у детей
Краснуха у детей
Госпитализируют детей при краснухе редко – в случае, если болезнь протекает в тяжелой форме и проявляются осложнения. Если же ребенок чувствует себя относительно хорошо, то лечение можно проводить в домашних условиях. Решение о госпитализации принимает лечащий врач-педиатр.
Лечение в домашних условиях
Основные рекомендации врачей при лечении краснухи у детей:
- соблюдать постельный режим;
- давать ребенку много спать (в идеале не менее 10 часов в сутки);
- не кутать ребенка;
- регулярно проводить влажную уборку в помещении;
- при очень высокой температуре (выше 38-38,5 градусов) дать ребенку жаропонижающие средства;
- при насморке и заложенности закапывать нос малыша специальными средствами от насморка для детей;
- при конъюнктивите использовать глазные капли;
- при необходимости дать ребенку антигистаминные средства;
- в некоторых случаях врач может назначить медикаментозные препараты (Интерферон и т.д.).
Также на период заболевания следует изменить рацион питания ребенка:
- разделить приемы пищи на равные интервалы времени – лучше давать одинаковые небольшие порции каждые 3-4 часа;
- еда должна быть приготовлена в виде пюре или жидком/полужидком виде;
- блюда не должны быть горячими или холодными;
- исключить жареное, копченое, соленое;
- включить в рацион фруктовые и ягодные пюре или смузи;
- давать ребенку много питья – теплые, но не горячие компоты, чаи (лучше с малиной, шиповником, ромашкой, медом и т.д.), воду, соки, морсы и т.д.
Важно! На период заболевания необходимо изолировать ребенка, чтобы не заразить краснухой окружающих. Особенно важно прекратить контакты с беременными женщинами, так как данное заболевание очень опасно для беременных женщин, а именно для плода («Краснуха при беременности»).
Антибиотики при краснухе
Для лечения краснухи не назначают антибактериальные препараты, так как возбудителем данного заболевания является вирус. В то же время лечащий врач может назначить антибиотики, в случае если краснуха сопровождается бактериальными инфекциями (пневмония, гнойный отит, ангина и т.д.).
Сыпь при краснухе у детей
Основным симптомом краснухи является кожная сыпь. Однако данная болезнь также встречается в атипичной форме, без высыпаний.
 Как выглядит сыпь при краснухе
Как выглядит сыпь при краснухе
Обычно сыпь на теле не зудит и не вызывает дискомфорта. Если же болезнь у ребенка сопровождается зудом, следует исключить расчесывание, чтобы избежать попадания инфекций через открытые ранки. В данном случае можно дать ребенку антигистаминное средство.
Примечание: Также стоит отметить, что кожный зуд может указывать на другие заболевания, такие как ветрянка, лишай, аллергия, укусы насекомых и т.д.
Температура при краснухе
Если температура тела у ребенка поднимается выше 38,5 градусов, а у детей до года выше 38 градусов, следует дать жаропонижающие средства, в составе которых содержится Ибупрофен или Парацетамол.
 Нельзя давать детям Аспирин в качестве жаропонижающего средства!
Нельзя давать детям Аспирин в качестве жаропонижающего средства!
Краснуха у детей до года
У малышей в возрасте до одного года краснуха может быть:
- приобретенной – когда ребенок заражается после рождения;
- врожденной – когда заражение происходит еще до родов от матери через плаценту.
Приобретенная краснуха у детей до года протекает тяжелее, чем у детей постарше. Особенно опасна данная болезнь для детей в возрасте до 3-х месяцев.
 Краснуха у младенца
Краснуха у младенца
Особенности заболевания краснухой у детей до одного года:
- выраженная интоксикация (высокая температура, рвота, понос и т.д.);
- отказ от еды;
- плаксивость;
- более распространенная сыпь на теле;
- может появиться сыпь на слизистой оболочке во рту.
 Краснуха у детей в возрасте до одного года может стать причиной осложнений
Краснуха у детей в возрасте до одного года может стать причиной осложнений
Примечание: Риск развития осложнений у детей до года при краснухе намного выше, поэтому лечение в данном случае проводится в стационаре под наблюдением врачей.
Сколько раз болеют краснухой
Переболеть краснухой можно один раз в жизни, а можно и заразиться повторно. Это зависит от того, как вирус попал в организм (путем заражения или вакцинации):
- если ребенок перенес такое заболевание, как краснуха – у него вырабатывается пожизненный иммунитет и повторно он уже не заболеет;
- если ребенок не болел краснухой, но имеет плановые прививки («Профилактика краснухи, делать ли прививки ребенку от краснухи») – у него вырабатывается специфический иммунитет на долгое время (10-20 лет).
Как правило, краснухой болеют единожды. Однако, в настоящее время встречаются случаи повторного заражения. Причинами этого могут быть:
- ослабленный иммунитет;
- хронические инфекции;
- сильный стресс;
- гормональные нарушения;
- онкологические заболевания;
- ВИЧ-инфицирование;
- прошло много времени после вакцинации или перенесенной болезни.
Осложнения после краснухи
Обычно данное заболевание протекает легко (иногда даже бессимптомно), особенно в детском возрасте. В редких случаях краснуха может стать причиной осложнений, таких как:
- артрит;
- отит;
- пневмония;
- энцефалит;
- нарушение свертываемости крови;
- мужское бесплодие, причиной которого является поражение половых желез у мальчиков. Однако риск развития данного осложнения намного ниже, чем при эпидемическом паротите («Паротит симптомы у детей»).
Важно! Если при краснухе у ребенка наблюдается устойчивая высокая температура, сильная головная боль, судороги, паралич, тошнота или рвота – необходимо срочно вызвать скорую неотложную помощь. Данные симптомы могут указывать на развитие осложнений.
Источник
Вопрос: Как лечить краснуху у детей?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Лариса Васильевна спрашивает:
16 июля 08:20, 2014
Как вылечить краснуху у ребенка?
Краснуха является заразной вирусной инфекцией, для которой характерно легкое течение, в большинстве случаев не требующее госпитализации или специфического лечения. Использование терапевтических средств необходимо при развитии осложнений либо при возникновении тяжелых и неприятных симптомов.
Лечение краснухи основывается на следующих принципах:
1. режим;
2. диета;
3. этиотропное лечение;
4. симптоматическое лечение;
5. фитотерапия (народные средства).
Режим.
Ребенок должен быть изолирован на время заболевания. Изоляция прекращается через 5 – 7 дней после появления сыпи. Данное мероприятие используется для предотвращения заражения других детей в детских садах и школах. Важно, чтобы дети не вступали в контакт с беременными женщинами, так как данная инфекция представляет серьезную опасность для плода, и способна вызвать множество тяжелых патологий. Если в семье заболевшего есть беременные, им следует временно сменить жилье. Если это не возможно – им не стоит находиться в одном помещении с инфицированными, а в случае контакта рекомендуется использовать маску.
Детям следует соблюдать постельный режим. Необходимо ограничить их физическую активность таким образом, чтобы основную часть дня они отдыхали. При нахождении в постели детей не следует укутывать излишком одеял, так как это создает предпосылки для повышения температуры тела (нарушаются механизмы теплоотдачи), вплоть до развития лихорадочных судорог.
Детей госпитализируют редко, только в случае тяжелого течения болезни или развития осложнений.
Признаками развития осложнений являются:
- сильные головные боли;
- повышение температуры тела выше 38 градусов;
- тошнота и рвота не связанные с приемом пищи;
- параличи;
- судороги.
Диета.
Особой диеты при краснухе не существует. Рекомендуется легкое питание с большим содержанием витаминов. Рацион должен быть сбалансированным и включать овощи и фрукты, а также молочные продукты (йогурты, кефир, творог).
Этиотропное лечение.
Этиотропное лечение – это комплекс терапевтических мер, направленных на устранение возбудителя заболевания. При данной патологии не существует достаточно эффективного средства борьбы с вирусом. Используемые препараты являются недостаточно действенными и зачастую опасными, так как обладают множеством побочных явлений. Применяются они только когда возникают тяжелые осложнения.
При краснухе возможно использование следующих препаратов:
- Противокраснушная сыворотка. Данное средство представляет собой антитела к вирусу, полученные от живого донора или синтезированные с использованием крови животных. Так как по своей сути это чужеродные белки, их использование может вызвать аллергическую реакцию. Эффективность данного средства у детей является удовлетворительной.
- Интерферон. Интерфероны являются специальными веществами белковой природы, синтезируемыми в ответ на проникновение вируса в кровь. Они предотвращают внедрение вируса в клетку, тем самым блокируя его размножение. Применяются средства виферон, лейкинферон, интрон A, которые выпускаются в виде ректальных свечей.
В качестве меры специфической профилактики используется вакцинация детей. Она проводится в возрасте одного года, 7 и 14 лет. Также вакцинация осуществляется в очагах инфицирования и у девушек детородного возраста с низким титром защитных антител.
Симптоматическое лечение.
Основным типом лечения при данной патологии является симптоматическая терапия. Это комплекс мер направленных на облегчение существующих симптомов и на устранение осложнений.
Применяются следующие симптоматические средства:
- Десенсибилизирующие препараты. Десенсибилизирующие средства уменьшают аллергическую реакцию, тем самым снижая отечность тканей верхних дыхательных путей, слизистой носа, уменьшают спазм бронхов. Могут быть использованы лоратадин, клемастин, дифенгидрамин (димедрол). У детей, однако, применение данной группы препаратов требует консультации врача.
- Жаропонижающие. Жаропонижающие средства даются детям только при повышении температуры тела выше 38 градусов и при неэффективности методов физического охлаждения – снятия одеяла, одежды, обтирания водой. Применяется парацетамол в дозе 250 мг или ибупрофен 60 мг в виде ректальных свечей. Следует вводить по одной свече при повышении температуры, но не более четырех раз в сутки. Ибупрофен кроме жаропонижающего, также обладает обезболивающим и противовоспалительным эффектом. Следует отметить, что длительное применение данного средства может повлиять на слизистую оболочку желудка.
- Витамины. Рекомендуется в период болезни получать как можно больше витаминов, путем употребления свежих овощей и фруктов, так как они усиливают иммунитет и помогают бороться с инфекцией.
- Глюкокортикоиды. В больничных условиях зачастую применяются стероидные препараты, использование которых направленно на предотвращение развития отека мозга и ряда других осложнений. Используются данные средства непродолжительное время, так как их длительный прием неблагоприятно сказывается на организме.
- Антибиотики. При краснухе антибиотики обычно не назначаются, но в случае присоединения бактериальной инфекции их применение является необходимым. Возникает это, если развивается гнойный отит, ангина, пневмония. Используются антибиотики из различных групп, в зависимости от типа бактериального агента. Назначать лекарство должен только врач после осмотра ребенка и установления возбудителя.
- Диуретики. С целью снижения интоксикации, а также для предотвращения отека мозга, в условиях больницы применяются диуретики (мочегонные средства). Для детоксикации их использование следует сочетать с внутривенным вливанием жидкостей.
Фитотерапия (средства народной медицины).
Средства народной медицины не способны уничтожить вирус краснухи, но их применение помогает облегчить течение заболевания и устранить некоторые симптомы.
Применяются следующие средства народной медицины:
- Иммуностимулирующий отвар. Две столовые ложки корня алтея, корня солодки, корня девясила высокого завариваются в 200 мл кипятка в течение 15 минут. Полученный отвар остужается, процеживается и пьется по 50 мл каждые три часа.
- Витаминный чай. Плоды шиповника и черной смородины в равных пропорциях заваривают в одном стакане кипятка и пьют 2 – 3 раза в день.
- Настой для ванны. Четыре столовых ложки травы чистотела заливают литром кипятка и настаивают 60 минут. Полученный настой добавляют в ванну при купании ребенка.
Поиск вопросов и ответов
Найдите ответ по ключевым словам вопроса
Наш сервис работает в дневное время, в рабочие часы. Но наши возможности позволяют нам качественно обработать только ограниченное количество Ваших заявок.
Пожалуйста воспользуйтесь поиском ответов (База содержит более 60000 ответов). На многие вопросы уже даны ответы.
Похожие вопросы
ВНИМАНИЕ!
Информация, размещенная на нашем сайте, является справочной или популярной и предоставляется только медицинским специалистам для обсуждения. Назначение лекарственных средств должно проводиться только квалифицированным специалистом, на основании истории болезни и результатов диагностики.
По всем вопросам, связанным с функционированием сайта, Вы можете связаться по E-mail: Адрес электронной почты Редакции: abc@tiensmed.ru или по телефону: +7 (495) 665-82-37
Источник
