Ангина при кори и скарлатине

Многие инфекционные заболевания сопровождаются возникновением вторичных (симптоматических) ангин. Эти местные изменения в горле (на небных миндалинах) имеют определенные особенности и всегда требуют дифференциальной диагностики с банальной ангиной (острым тонзиллитом), специфическими ангинами (дифтерией, грибковой ангиной) и вторичными ангинами (при скарлатине, инфекционном мононуклеозе, аденовирусной инфекции, герпетической ангине). Сегодня постараемся разобраться с особенностями ангины при скарлатине.
Скарлатина — это детская инфекция, ее провоцирует бактерия, стрептококк группы A (Streptococcus pyogenes), попадающая на слизистые из внешней среды и выделяющая эритротоксин.
Это токсическое вещество при всасывании в кровь из инфицированной слизистой становится причиной интоксикации и появления характерных симптомов скарлатины, связанных с поражением мельчайших кровеносных сосудов, отеком и воспалением дермы с последующим патологическим ороговением и отслойкой эпидермиса.
Распространение инфекции чаще всего происходит воздушно-капельным путем, ей более всего подвержены дети дошкольного и младшего школьного возраста.
Симптомы болезни
Заболевание начинается остро, инкубационный период (время от заражения и до появления признаков болезни) – 3-6 дней (минимальный инкубационный период – сутки, максимальный – 12 дней).
Скарлатина, или как поэтично ее называли в ХVII веке, «пурпурная лихорадка» — это острое инфекционное заболевание, вызываемое бета-гемолитическим стрептококком группы А
Первыми симптомами болезни чаще всего является:
- повышение температуры тела – от субфебрильной до 40 С – ;
- боль в горле;
- появляется и усиливается общая слабость, головная боль;
- рвота, связанная с интоксикацией (без предшествующей тошноты) и на фоне высокой температуры.
Несколько часов спустя появления первых симптомов болезни появляется покраснение зева ребенка – не сложно заметить ярко красное горло, увеличенные миндалины, отекшую глотку и мягкое небо.
При скарлатине у детей картина ангины намного ярче, чем при обычном воспалении миндалин, и чаще описывается как «пылающий зев», причем типично наличие четко очерченной границы между воспаленным мягким небом и слизистой, покрывающей твердое небо.
Начинается это заболевание как банальная ангина, но ее отличительной особенностью является “малиновый язык” и появление сыпи.
Язык при скарлатине сначала покрыт белым налетом, но и через него заметны красные сосочки, врач обычно сразу замечает это признак. Немного позже налет отслаивается, язык очищается и становится ярко-малиновым, усыпанным «зернами» воспаленных и увеличенных вкусовых бугорков.
«Малиновый язык» при скарлатине
Сыпь появляется к концу первых или на вторые сутки от проявления первых симптомов. Для скарлатины характерна точечная сыпь на гиперемированном фоне – это мелкая ярко-красная сыпь (первый очевидный признак скарлатины).
Вначале сыпью покрывается лоб и щеки, специфическая сыпь располагается так густо, что возникает ощущение сплошной красноты. При этом область носогубного треугольника остается бледной.
Расположение сыпи при скарлатине
Сыпь быстро распространяется по всему телу, густо располагаясь на боковых поверхностях туловища, в паху, по внутренней поверхности бедер, в области суставных сгибов рук. В тех местах, где кожа особенно нежна и подвергается трению, в подмышечных впадинах, в паховых областях, в районе суставов конечностей, сыпь сливается, образуя типичные темно-красные полосы.
Характерно, что сыпь при скарлатине располагается на общем красноватом фоне кожи и заметно бледнеет при надавливании ладонью.
При тяжелых формах скарлатины красными становятся губы, лимфатические узлы увеличиваются и уплотняются.
Сыпь держится 3-7 дней в зависимости от тяжести заболевания и исчезает, не оставляя пигментации. На второй неделе болезни появляется шелушение, наиболее выраженное на пальцах стоп и кистей.
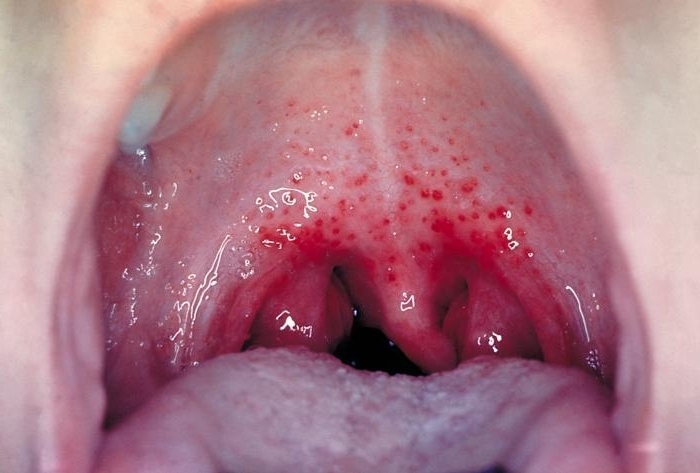
Ангина при скарлатине
Для скарлатины типична яркая гиперемия зева (миндалин, дужек, язычка), не переходящая на твердое небо. Поражение миндалин может происходить в виде катаральной, фолликулярно-лакунарной, некротической и ложно-фибринозной ангин.
Фолликулярно-лакунарная ангина при скарлатине
Катаральная и фолликулярно-лакунарная ангины при скарлатине развиваются с первого дня болезни и отличаются более яркой краснотой (гиперемией) – “пылающий зев” по сравнению с банальной ангиной и исчезают через 4-5 дней – но это не повод отмены антибиотиков, их прием при скарлатине должен составлять 7-10 дней!
Некротическая ангина может появиться на 2-4 день заболевания – она может быть поверхностной (отдельные небольшие участки некроза на миндалинах) или глубокой – некроз по всей поверхности миндалин. Некрозы имеют грязно-серый или зеленоватый цвет и исчезают медленно – 7-10 дней.
Ложнофибринозная ангина при скарлатине развивается чаще всего с конца первой недели и сопровождается высокой температурой. Также на миндалинах появляется толстая фиброзная пленка, плотно спаянная со слизистой.
Некротическая и ложнофибринозная ангина при скарлатине у детей возникают реже и характерны для ее тяжелого течения, при этом ребенок обязательно госпитализируется в инфекционный стационар.
Родителям нужно знать, как проявляется скарлатина у детей и вовремя обратиться к врачу, для назначения лечения, чтобы предотвратить тяжелые осложнения.
Скарлатина не опасна сама по себе – антибиотики легко справляются со стрептококком, но при отсутствии лечения последствия инфекции могут быть очень опасны.
Источник
Причины возникновения и течение болезни
Скарлатиной болеют в основном дети. Заражение, как правило, происходит воздушно-капельным путём от больных и носителей этой бациллы, а также через предметы обихода человека. Различают следующие формы скарлатины: легкую, средней тяжести и тяжелую формы. В зависимости от этого различается и степень поражения глотки – от катаральной до некротической.
Клиническая картина
Для скарлатины в типичной форме характерно острое начало заболевания: недомогание и быстрое повышение температуры тела. В глотке отмечается ощущение сухости, боль при глотании, которая постепенно усиливается. В начальном периоде заболевания возможно возникновение расстройства желудочно-кишечного тракта. Наблюдается постепенное усиление интоксикации: учащается дыхание, частота пульса превосходит повышение температуры, у пациента наблюдается состояние тревоги и беспокойства.
При осмотре выявляются такие характерные для скарлатины симптомы, как яркий румянец и бледность носогубного треугольника. Однако при легкой форме эти признаки часто отсутствуют.
В конце продромального периода (когда инфекция уже действует, а иммунная система еще нет), который может длиться от 12 до 36 часов, появляется скарлатинозная энантема (сыпь), которая занимает практически всю полость рта.
Нёбные миндалины резко увеличиваются в объеме, становятся ярко красными. Гиперемия (полнокровие и краснота) распространяется на мягкое нёбо и язычок, который нередко ещё и отекает. Зона гиперемии, которая не наблюдается при обычной ангине, имеет резкие границы.
В этот период течение ангины может иметь катаральную или фолликулярную форму. На языке имеется очень густой белый налет, по краям он гиперемирован.
В разгар болезни появляется характерный для скарлатины симптом – экзантема. Мелкоточечная папулезная (возвышающаяся над поверхностью кожи) сыпь ярко-красного типа появляется на коже туловища, конечностей и шеи. На сгибах конечностей сыпь имеет более яркую окраску – это симптом Пастиа. На ранних стадиях скарлатины можно наблюдать симптом Борсиери – это когда в местах высыпаний в результате надавливания на кожу образуются полосы, имеющие багровую окраску. На лицо скарлатиозная экзантема не распространяется.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
По мере развития высыпаний происходит очищение языка. Десквамация (чешуйчатое шелушение эпителия) начинается от кончика языка и заканчивается у его корня на 4 день. Из-за того что сосочки на языке геперимированы и отечны, язык имеет вид малины. На слизистой оболочке язычка продолжает прогрессировать экзантема. Явления ангины приобретают форму некроза: налеты на миндалинах имеют серовато-желтый цвет, сливаются и могут покрывать практически всю её поверхность. Наблюдается увеличение регионарных лимфатических узлов и их болезненность при пальпации.
Из-за выраженной хрупкости (ломкости) сосудов, характерной для этого периода, на коже появляется большое число геморрагий (кровоизлияний). Лихорадка длиться от 6 до 10 дней и соответствует продромальному и высыпному периоду. Период реконвалесценции (выздоровления) начинается с десквамации (чешуйчатого отслаивания и шелушения) эпителия кожи и глотки, в это же время снижается температура тела. Листовидное шелушение происходит на 6-7 день болезни и начинается с шеи, постепенно переходит на тело и конечности.
Лечение
При скарлатине назначаются антибиотики пенициллинового ряда, кроме того используют другие антибиотики широкого спектра действия.
Прогноз
При правильном лечении лор врача и врача инфекциониста прогноз благоприятный.

Источник
Корь – острое инфекционное заболевание преимущественно детского возраста, характеризующееся общей интоксикацией, повышением температуры тела, катаральным воспалением слизистой оболочки верхних дыхательных путей и глаз, специфическими высыпаниями на слизистой оболочке полости рта, пятнисто-папулезной сыпью на коже.
До XVIII в. корь не выделяли в отдельную нозологическую форму из общей группы сыпных болезней и, вероятно, она была известна с глубокой древности, как лихорадочное состояние, для которого характерны особые изменения слизистых оболочек верхних дыхательных путей и кожи, трактовавшееся в IX в. как одна из разновидностей оспы. Несмотря на существовавшее со второй половины XVII в. достаточно полное описание клинических проявлений кори, в самостоятельное заболевание она была выделена лишь в XVIII в. итальянским ученым Вorsieri. В России слово «корь» впервые встречается в 1744 г. В России и практически во всех европейских странах весь XIX в. прошел под знаком коревых эпидемий; из Европы корь была завезена в Америку. Корь не оставляла человечество и в XX в., и имеются все основания полагать, что она будет нежеланным гостем и в XXI в.
Эпидемиология. Источником возбудителя инфекции является больной корью человек. Он заразен для окружающих в последние I-2 дня инкубационного периода и в первые 3-4 дня высыпания, к 5-му дню после появления сыпи больной становится эпидемически не опасен. Передача инфекции происходит воздушно-капельным путем во время разговора, чиханья, кашля. Заражение вирусом кори происходит не только при близком контакте с больным, но и на значительном расстоянии, поскольку вирус с током воздуха может проникать в соседние помещения и даже на другие этажи зданий. Возможен также и трансплацентарный путь передачи вируса плоду, при котором плод рождается с симптомами кори.
Иммунитет (активный) у переболевших корью, как правило, сохраняется пожизненно. Поствакцинальный иммунитет, также относящийся к активному, стоек и но напряженности приближается к естественному. Дети, родившиеся от матери, в крови которой имеются антитела к вирусу кори, обладают унаследованным от нес нестойким пассивным иммунитетом, который после 3 мес жизни начинает снижаться, а к 9 мес исчезает.
Причина и патогенез ангины при кори. Возбудителем кори является фильтрующийся, РНК-содержащий парамиксовирус Polynosa morbillorum. В окружающей среде он быстро погибает под воздействием солнечного света, УФО, высокой температуры, формалина, эфира, ацетона. Входными воротами для вируса кори являются слизистые оболочки верхних дыхательных путей и глаз. Первичная фиксация и размножение вируса происходят в клетках реснитчатого эпителия дыхательных путей и в альвеолоцитах – эпителиальных клетках, выстилающих альвеолы легкого. Кроме того, во время инкубационного периода вирус фиксируется во многих других органах (ЦНС, ЖКТ, лимфоидная ткань, печень, селезенка, костный мозг), где продолжается его размножение, сопровождающееся развитием небольших воспалительных инфильтратов с пролиферацией ретикулярных элементов и образованием многоядерных гигантских клеток.
Патологическая анатомия. Патологоанатомические изменения при кори, если не считать кожной сыпи, сосредотачиваются преимущественно в глотке, гортани и нижележащих дыхательных органах и проявляются катаральным воспалением слизистой оболочки конъюнктивы, носа, носоглотки и глотки, являющимся одним из признаков продромального периода. Этот катар в дальнейшем, к моменту побледнения коревой сыпи, постепенно исчезает. При более тяжелом течении болезни катаральные явления довольно быстро осложняются поверхностным некрозом слизистой оболочки, чаще всего в гортани, особенно в области голосовых складок. Здесь коревой некроз имеет вид шероховатой полосы, идущей поперек гортани по краю голосовых складок и распространяющийся по ним на 1-5 мм, часто выходя за их пределы в область гута glotidis. Процесс может распространяться кверху в область входа в гортань и гортаноглотку и книзу на верхнюю часть трахеи. К концу продромального периода, который длится от 3 до 5 дней, на слизистой оболочке мягкого неба появляются преходящие точечные кровоизлияния и вместе с ними появляются на слизистой оболочке характерные пятна Вельского – Филатова – Коплика в виде белесоватых остролистных папул, чаще всего с внутренней стороны щек на уровне верхних моляров. Эти пятна окружены ореолом гиперемии и могут распространяться на слизистой оболочке губ и десен. Они представляют собой подвергшиеся жировой дегенерации эпителиальные клетки.
Симптомы ангины при кори. Инкубационный период кори – от 9 до 17 дней, чаще 10 дней. В типичных случаях в течении болезни выделяют три периода: катаральный (начальный, продромальный), период высыпания и период пигментации. По тяжести заболевания различают легкую, среднетяжелую и тяжелую формы кори.
При наиболее типичной среднетяжелой форме катаральный период начинается остро с типичных симптомов вирусной (гриппозной) инфекции: насморк, кашель, конъюнктивит, признаки интоксикации (повышение температуры тела до 38-39°С, головная боль, недомогание, вялость, потеря аппетита и др.). Кашель грубый, лающий, голос охрипший, может развиться синдром крупа. Указанные симптомы могут симулировать аденовирусную инфекцию, грипп, обычную простуду. Однако при осмотре лица больного при кори обращают на себя внимание его одутловатость, припухлость век и губ, необычно яркая гиперемия конъюнктивы, расширение и гиперемия сосудов склер, слезотечение и светобоязнь. Со 2-3-го дня на слизистой оболочке обнаруживаются красные пятна (энантема), а на слизистой оболочке щек на уровне малых коренных зубов, а иногда и на слизистой оболочке губ и конъюнктиве появляются мелкие папулы (диаметром 0,5-1 мм), они имеют серовато-беловатый цвет, возвышаются над поверхностью слизистой оболочки, прочно спаяны с подлежащей тканью. Эти элементы представляют собой специфичный для кори симптом и, как уже отмечалось выше, носят название пятен Вельского – Филатова – Коплика. Они сохраняются 2-4 дня и исчезают в 1-й, реже на 2-й день периода высыпания.
Период высыпания начинается с 5-го дня болезни и продолжается обычно 3 дня. Для коревой сыпи характерен признак пространственной последовательности высыпания: сначала сыпь появляется за ушами, на спинке носа, затем в течение 1-х суток быстро распространяется на лицо, шею, частично на верхнюю часть груди и спины. На 2-е сутки сыпь покрывает все туловище, на 3-й – конечности. Сыпь обычно обильная, яркая, пятнисто-папулезная, располагается на неизмененной коже. В период высыпания температура тела еще больше повышается. Становятся более выраженными симптомы поражения верхних дыхательных путей, глаз, усиливаются признаки интоксикации. Усиливаются катаральные явления в глотке, явления поверхностного некроза слизистой оболочки миндалин, а активизация условно-патогенных микроорганизмов к более глубоким и распространением патологического процесса.
Период пигментации начинается с конца 3-го – начала 4-го дня от начала высыпания в той же последовательности, в какой она начиналась. Одновременно снижается выраженность всех местных и общих признаков коревой инфекции. Сыпь сначала тускнеет, становится бурой или светло-коричневой, Период пигментации продолжается 1-2 нед и может сопровождаться мелким отрубевидным шелушением. Следует иметь в виду, что именно в периоде пигментации может возникать синдром крупа, обусловленный присоединением вторичной инфекции.
При легкой форме кори катаральный период укорочен до 1-2 дней, симптомы интоксикации выражены слабо или отсутствуют, температура тела субфебрильная, катаральные явления незначительные, пятна Вельского – Филатова – Коплика могут отсутствовать, сыпь скудная, пигментация не выраженная, быстро исчезающая. При тяжелых формах кори наблюдается гипертермический синдром (повышение температуры тела до 40°С и выше, сопровождающийся нарушением функции ЦНС, сердечно-сосудистой системы и обмена веществ различной выраженности).
В ряде случаев наблюдается атипичное течение кори. Так, у грудных детей с отягощенным преморбидным состоянием (дистрофия, рахит и др.) и ослабленных детей более старшего возраста корь может протекать стерто, однако, несмотря на слабую выраженность основных симптомов болезни, или даже отсутствия части их, общее состояние больного тяжелое, часто возникают серьезные осложнения (пневмония, некротические ангины, ложный круп и др.). Крайне тяжело протекает редко встречающаяся геморрагическая корь с кровоизлияниями в кожу и слизистые оболочки носа, глотки и гортани, гематурией и др.
У контактировавших с больным корью детей, которым в инкубационном периоде вводили у-глобулин, заболевание протекает в ослабленной форме с удлиненным инкубационным периодом и укороченными последующими периодами болезни.
Осложнения при кори довольно часты, особенно у ослабленных детей, перенесших какие-либо заболевания или страдающих хроническим аденоидитом или тонзиллитом, особенно в декомпенсированных формах. К этим осложнениям относятся кератит, отит, менингит, менингоэнцефалит и энцефалит, энтерит, колит.
Диагностика при типичной клинической картине и правильном сборе эпиданамнеза затруднений не представляет. По данным исследования крови: в конце инкубационного и начале катарального периода – умеренный лейкоцитоз с нейтрофилезом и сдвигом в лейкоцитарной формуле влево, лимфопения; в период высыпания – лейкопения, нередко с относительным нейтрофилезом. В сомнительных случаях иногда прибегают к специфическим методам диагностики (определение нарастания содержания противовирусных антител, реакция связывания комплемента, выделение вируса кори из крови и носоглотки).
Дифференциальная диагностика. В катаральном периоде корь дифференцируют от острых респираторных вирусных инфекций, при которых слизистые оболочки щек не изменяется, характерные пятна Филатова отсутствуют. В период высыпания дифференциальную диагностику чаще всего проводят с краснухой, скарлатиной, лекарственной аллергией, иерсиниозом (инфекционное заболевание, характеризующееся поражением ЖКТ, возбудитель – Yersinia enterocolitica – грамотрицательная неспорообразующая палочка; источник инфекции – мышевидные грызуны, сельскохозяйственные и домашние животные; факторами переноса инфекции являются пищевые продукты – мясо, молоко, овощи, обсемененные иерсиниями; характерные синдромы – гастроэнтероколит, аппендицит, терминальный илеит, мезентериальный лимфоаденит; при генерализации процесса могут поражаться верхние дыхательные пути, печень, легкие, суставы, мозговые оболочки, глаза; при генерализованных формах – сепсис; лечение – антибиотики, симптоматическое, детоксикационное, дегидратационное).
Лечение ангины при кори большинства больных проводят в домашних условиях. Госпитализации подлежат дети первых 2 лет жизни, больные с тяжелыми формами кори, осложнениями, а также больные из закрытых детских учреждений, общежитий, интернатов (но эпидемическим показаниям). В катаральном периоде и периоде высыпаний – постельный режим, хорошо вентилируемое помещение, обильное питье (чай с лимоном, фруктовые соки, желательно приготовленные ex tempore из свежих фруктов, отвары из сухофруктов, плодов шиповника и др.), легко усвояемая молочно-растительная пища.
Большое значение придают уходу за кожей (гигиенические ванны, умывание мылом для детей, влажные обтирания раствором фурацилина). У маленьких детей используют памперсы и прокладки, которые часто меняют. Кожу в паховых областях, между ягодицами, в подмышечных областях после гигиенического обмывания и протирания смазывают тонким слоем детского крема. Уход за слизистыми оболочками полостью рта имеет исключительно важное значение, поскольку он направлен на предотвращение суперинфекции (вульгарные ангины, их гнойные осложнения, профилактика ложного крупа): детям – обильное питье, взрослым после приема пищи – полоскание полости рта и глотки теплой кипяченой водой.
Показано с самого начала заболевания закапывание в конъюнктивальный мешок 10- 20% раствор сульфацил-натрия по 1-2 капли 1-2 раза в день и на ночь. При мучительном кашле детям раннего возраста дают пертуссин по 1/2-1 десертной ложке 3 раза в день; детям старшего возраста и взрослым назначают ненаркотические противокашлевые препараты (глаувент, либексин, тусупрекс и др.). При бактериальных осложнениях назначают антибиотики и сульфаниламидные препараты.
Прогноз при кори, как правило, благоприятный, однако выздоровление происходит медленно. В течение 2-8 нед и более, в зависимости от тяжести перенесенного заболевания, у реконвалесцентов могут наблюдаться астенический синдром, эндокринные нарушения, обострения существующих хронических заболеваний. Смертельные исходы к концу XX в. наблюдались редко, в основном у детей старшего возраста при кори, осложненной энцефалитом.
Профилактика. Основной профилактической мерой является массовая активная иммунизация живой ослабленной коревой вакциной детей, не болевших корью. Ввиду нестойкости вируса во внешней среде дезинфекцию в очаге не проводят и ограничиваются лишь проветриванием помещения и его влажной уборкой.
 [1], [2], [3], [4], [5], [6], [7], [8], [9]
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Источник
