Жизнь с одной почкой если в ней камень
Жизнь с одной почкой возможна. Оставшийся орган выполняет двойную функцию по фильтрации мочи, и человеку не приходится сильно менять привычный образ жизни. Но отсутствие почки все же увеличивает риск износа почечной ткани в будущем из-за высокой нагрузки. Снизить вероятность осложнений можно благодаря правильному питанию и отказу от вредных привычек.
Как функционирует один орган у человека
В двух органах происходит фильтрация крови и формирование урины. При этом из кровеносного русла удаляются:
- токсины;
- излишки жидкости;
- продукты тканевого метаболизма;
- соли;
- шлаки.
Фильтрация происходит в почечных канальцах.
Если орган один, то почка начинает функционировать с двойной нагрузкой. Чтобы справиться с очищением крови, оставшийся орган увеличивается в размере. Рост тканей и формирование дополнительных почечных канальцев позволяет компенсировать отсутствие «напарницы». Адаптация после нефрэктомии происходит за несколько месяцев.
Некоторые люди с рождения живут с единственной почкой, не подозревая об имеющемся отклонении. Отсутствие выявляется только при УЗИ или МРТ.
Можно ли жить с одной почкой
Вопрос, можно ли жить без одной почки, возникает у людей, перенесших нефрэктомию. Компенсаторный механизм запускает наращивание почечных структур, и спустя несколько месяцев восстанавливается полноценная фильтрация.
Полноценно жить после нефрэктомии помогут:
- диетическое питание;
- отказ от вредных привычек;
- умеренные физические нагрузки;
- контроль веса;
- регулярное обследование для проверки почечных функций.
Рекомендуется постоянно контролировать внешние показатели урины. Если моча изменила цвет или в ней появились примеси, то это повод для посещения уролога.
Какие последствия удаления
Сразу после операции осложнений почти не бывает. У некоторых людей происходит нагноение швов из-за неправильного ухода за раной. В редких случаях бывают внутренние кровотечения.
При несоблюдении врачебных рекомендаций возможен тромбоз артерий или вен. Отрыв кровяного сгустка становится причиной опасных для жизни состояний:
- инсульт;
- тромбоэмболия легочной артерии;
- инфаркт.
При долгой неподвижности после операции может развиться застойная пневмония.
Ранние осложнения встречаются нечасто. Обычно развиваются отдаленные последствия нефрэктомии:
- артериальная гипертензия;
- снижение клубочковой фильтрации;
- выделение белка с мочой;
- почечная недостаточность;
- спайки в области хирургического вмешательства.
Снизить риск поздних осложнений позволит внимательное отношение к своему здоровью. Не нужно откладывать визит к врачу, когда нарушается мочевыделение или изменяется внешний вид урины.
Сколько живут люди с одной почкой
На продолжительность жизни удаление не влияет. Человек может прожить после нефрэктомии долго, если будет соблюдать несложные рекомендации по питанию и не перенапрягаться.
Как долго проживет человек, зависит от состояния оставшейся почки. Если орган здоров, он будет полноценно справляться с фильтрацией мочи.
Как жить без почки
Человек с одной почкой редко получает инвалидность. Большинство продолжает вести привычный образ жизни. Но чтобы поддерживать функции организма и избежать ухудшения здоровья, потребуется соблюдать незначительные ограничения.
Правильное питание и питьевой режим
После удаления почки следует ограничить употребление:
- соли (она задерживает жидкость, повышая риск гипертонии);
- белков (яйца, мясо, молочная продукция);
- еды, содержащей усилители вкуса или искусственные ароматизаторы;
- грибов;
- пряностей;
- консервов и копченостей;
- сдобной выпечки;
- чеснока и лука.
Под строгим запретом – спиртные напитки. Алкоголь негативно влияет на почечную фильтрацию.
В рационе должны быть овощи, злаки, нежирное мясо и фрукты.
Важно соблюдать питьевой режим. После удаления одного органа рекомендуется пить не больше литра в день. При расчете дневной нормы учитывается не только выпитая вода, но и соки, морсы. Избыточное питье приводит к отечности.
Если с рождения нет второй почки, то специфического питания не требуется. Нужно лишь избегать употребления спиртного – этиловый спирт негативно влияет на работу нефронов.
Препараты для поддержки оставшегося органа
Для поддержания функций единственной почки во время реабилитации уролог может назначить:
- Гипотензивные средства (Пропранолол, Метопролол). При повышенном давлении страдают сосуды, в том числе и снабжающие почечную ткань. Ухудшается питание орган, увеличивается нагрузка на нефроны.
- Диуретики (Клопамид, Триамтерен). Мочегонные препараты нужны для устранения отеков и стимуляции мочевыделения.
При выявлении почечной недостаточности подбираются медикаменты для замедления ее прогрессирования. Чаще урологи назначают Эповитан, Ренагель, Маннит.
Один орган может справиться с очищением крови и выработкой урины. Но даже если почка здорова, ей необходима поддержка. Хорошо помогают БАДы. Врач может порекомендовать:
- Ренефорт. Защищает нефроны от повреждений, предотвращает образование камней.
- Радаклин. Стимулирует кровообращение в почечных тканях, улучшает работу нефронов.
- Нефролептин. Общеукрепляющее действие, нормализация почечных функций.
Несмотря на то, что биодобавки обладают разным действием, нужно пить только одно средство. Закончив курс лечения одним препаратом, можно начать принимать другой.
Ни один медикамент не безопасен для почек – выделение лекарственных метаболитов происходит с мочой. Если функционирует только один орган, перед приемом любого препарата нужна консультация врача.
Физическая нагрузка
Почки любят физическую активность, и спорт не противопоказан. Но если орган только один, то следует избегать занятий, где возможны травмы поясницы:
- горнолыжные спуски;
- баскетбол;
- футбол;
- контактные виды спорта (карате, бокс);
- альпинизм;
- прыжки с трамплина в воду.
Нежелательно, если функционирует только один орган, заниматься бодибилдингом – создается большая нагрузка на единственную почку. Если же привлекает этот вид спорта, то жимы и рывки с большими тяжестями нужно выполнять лежа. При единственной почке сложно нарастить мышечную массу. Когда функционирует только один орган, потребление белка, необходимого для роста мышц, ограничивается.
Для почек полезна гимнастика с поворотами и наклонами корпуса.
Люди, у которых один орган был удален по показаниям, а второй здоров, могут также после реабилитации полноценно заниматься спортом.
Тренироваться нужно без фанатизма. При единственной почке следует забыть об изматывающей подготовке к соревнованиям и о спортивных состязаниях.
Когда можно вернуться к работе
Выписка из стационара, при отсутствии осложнений, происходит на 7-10 сутки. Но при этом требуется:
- 30 дней носить специальный бандаж;
- 3 месяца не поднимать тяжести больше 3 кг.
Если одна почка здорова и труд не связан с физическими нагрузками, то при нормальном самочувствии на работу можно вернуться через месяц после нефрэктомии.
При тяжелых нагрузках вопрос о возвращении на работу решается индивидуально. Обычно человеку рекомендуют перейти на легкий труд или временно сменить сферу деятельности до окончания реабилитации.
Беременность при одной почке
Отсутствие одной почки – не приговор. Если один орган с рождения, то женщина имеет возможность забеременеть и без осложнений выносить здорового младенца. Почечные нефроны справляются с повышенной нагрузкой во время вынашивания плода.
Когда один орган удален из-за заболевания, при планировании беременности нужна консультация уролога. Противопоказанием могут стать почечные болезни или недавно проведенная нефрэктомия.
По данным акушеров-гинекологов, отсутствие одного органа не провоцирует преждевременные роды. Единственная почка – не показание для кесарева сечения.
Возьмут ли в армию парня без почки
В соответствии с российским законодательством врожденное или приобретенное отсутствие почки является поводом для того, чтобы юношу признали негодным к военной службе. При этом неважно, есть у парня инвалидность или нет.
Если ребенок родился с одной почкой: прогноз
Родители могут не знать, что у ребенка одна почка с рождения. Большинство детей с односторонней аплазией не отстают в развитии от своих сверстников, а аномалия выявляется случайно во время УЗИ или КТ. Прогноз зависит от нескольких факторов.
Какая почка отсутствует:
- Правая. Чаще левый орган продуктивно справляется с возникшей нагрузкой и выполняет двойную функцию. Отсутствие правой почки встречается чаще.
- Левая. Левосторонняя аплазия протекает тяжелее. Нередко один правый орган не может справиться с фильтрацией, появляются нарушения мочевыделения.
Здоровье оставшейся почечной структуры:
- Врожденная одна почка, и она полностью здорова. Аномалия не причиняет беспокойства, прогноз благоприятен.
- В развитии сформированного органа есть отклонения. Уже в первые дни или месяцы жизни у грудничка появляется отечность, нарушается мочеиспускание и отмечаются признаки общей интоксикации (лихорадка, кожные высыпания, плаксивость, нарушение сна).
После подтверждения диагноза «почечная аплазия» детские урологи дают рекомендации, что делать, чтобы избежать возможных осложнений:
- Регулярно сдавать анализы и проходить обследование у специалиста.
- Кормить сбалансировано. Нельзя, чтобы в детском рационе было много белка, жирных продуктов и соли. Меню должно быть полноценным, соответствовать возрасту.
- Поддерживать иммунитет. Простудные заболевания могут дать осложнения, которые проявятся в нарушении почечных функций.
- Контролировать вес и общее развитие. Первый тревожный признак – ребенок хуже растет и отстает от сверстников.
- Следить за питьем. Вода нужна для формирования урины и восполнения потерь жидкости с мочой и потом. Но пить нужно натуральные соки, морсы и чистую воду. Газированные напитки с химическими красителями и соки с добавлением консервантов детям нельзя давать.
Важно следить, чтобы ребенок не ударял поясницу во время подвижных игр. Запрещены серьезные занятия спортом.
В большинстве случаев, когда один сформированный орган мочевыделения здоров, прогноз для жизни благоприятен. Человек может иметь детей и полноценно жить.
Иногда аномалия сопровождается нарушениями в развитии репродуктивной сферы. У мужчин отсутствует один семявыводящий проток, что затрудняет возможность стать отцом. У девочек нарушается формирование матки и яичников. Однако репродуктивные патологии бывают нечасто.
Несмотря на нормальное развитие, ребенка с одной почкой нельзя считать полностью здоровым. Такие дети нуждаются в щадящем режиме и диспансерном учете у уролога.
Что запрещено людям, у которых всего одна почка
Чтобы сохранить здоровье, человеку с единственной почкой следует избегать:
- подъема тяжестей;
- переохлаждений;
- интенсивных физических нагрузок;
- алкогольных возлияний;
- курения;
- употребления фаст-фудов, копченостей или большого количества соли.
Вредные факторы нарушают работу нефронов. Если орган один, то нездоровый образ жизни может привести к почечной недостаточности.
В каких случаях необходимо обращаться к врачу
Когда работает только одна почка, нужно внимательно относиться к своему здоровью.
Признаки, что один мочевыделительный орган не справляется работой:
- уменьшение объема выделяемой урины;
- отечность;
- боль в области единственной почки;
- изменение характеристик урины (цвет, запах, появление примесей);
- повышение давления, плохо поддающееся лечению гипотензивными средствами;
- гипертермия.
При подозрении на нарушение работы единственной почки нужно посетить уролога.
При почечной аплазии или после нефрэктомии нужно раз в год сдавать анализы и проходить УЗИ. Это позволит своевременно выявить перегрузку нефронов и предотвратить почечную недостаточность.
Источник
19 ноября 2020
Операции по удалению почки проводят по одной из трех причин: врожденная патология, необратимое повреждение вследствие болезни или травмы, донорское пожертвование. В любом случае человеку приходится учиться жить с одной почкой. Какие сложности и ограничения ждут после операции, расскажут специалисты Государственного института урологии.
Фактическими показаниями к нефрэктомии являются: поликистоз почки, поражение органа с гнойным осложнением, онкологическое перерождение тканей, травмирование с последующим разрывом. Врачи Государственного института урологии ориентированы на органосохраняющие стратегии. Целесообразность хирургического вмешательства в каждом случае определяет консилиум после тщательного обследования пациента.
В чем сложности для организма
Как жить с одной почкой после удаления – вопрос, который тревожит многих пациентов. Важно понимать, что нагрузка, которая ранее приходилось на два органа, сейчас ложится на один. Из-за этого оставшаяся почка претерпевает изменения, чтобы обеспечить достаточный объем и уровень фильтрации. Она увеличивается в размерах, компенсация происходит за счет роста самих клеток и более быстрой клеточной пролиферации.
Компенсаторное увеличение может сопровождаться болями тупого характера в области удаленной почки. Как правило, они временны, неопасны и проходят сами по себе. Врачи рекомендуют воздержаться от приема болеутоляющих средств, чтобы дополнительно не нагружать здоровый орган.
Продолжительность жизни после нефрэктамии
Сколько живут с одной почкой после удаления – также нередкий вопрос от пациентов. Достоверных данных о сокращении продолжительности жизни из-за отсутствия одного из парных органов нет. То есть, при соблюдении врачебных рекомендаций срок жизни не меняется. Важно понимать, что, поскольку орган несет двойную нагрузку, необходимы ограничения в питании и употреблении алкоголя.
Реабилитация сразу после нефрэктомии
Восстановительный период после нефрэктомии занимает до 6 недель. Перед операцией врач проведет несколько бесед, расскажет, больно ли удалять почку и как правильно вести себя в дальнейшем. Нефрэктомия – серьезная операция, поэтому на стационарном лечении и после него вводится обязательная медикаментозная поддержка. Пациенту назначают антибиотики, противовоспалительные средства, обезболивающие.
В послеоперационный период необходимо:
придерживаться диеты;
отказаться от алкоголя;
ограничить физические нагрузки;
носить поддерживающий бандаж;
не поднимать тяжести;
избегать переохлаждения;
вести размеренный образ жизни, избегать переутомления и стресса.
Диета предполагает отказ от чрезмерно соленой и острой еды, копченостей. В рацион вводят овощные супы, каши, соки, отварные рыбу и мясо, показан прием молочных продуктов. Питание осуществляется небольшими порциями. Такой формат необходимо соблюдать до конца адаптации организма.

Рекомендации по образу жизни
Жизнь после удаления почки имеет некоторые ограничения. Важно соблюдать питьевой режим и сбалансированно питаться. Следует избегать резких перемен в рационе, максимально ограничить консерванты, соления и острую пищу. После нефрэктомии не стоит злоупотреблять минеральными водами, поскольку одна почка будет плохо справляться с выведением солей, что может увеличить риск камнеобразования.
Врачи рекомендуют придерживаться следующих правил:
не принимать бесконтрольно лекарственные препараты;
при назначении любого типа терапии уведомить врача о нефрэктомии;
своевременно лечить воспалительные заболевания горла и проводить санацию ротовой полости;
заниматься лечебной гимнастикой, ввести в режим обязательные прогулки.
Рассматривая вопрос, как живут люди после удаления почки, нельзя не сказать о контрольных обследованиях. После операции в течение первого года УЗИ брюшной полости проводят каждые 3 месяца. Также пациенту необходимо сдавать биохимический анализ крови и делать рентгенографию легких. Если не наблюдается осложнений, в последующие годы профилактический осмотр следует проходить раз в 6 месяцев.
Инвалидность
Дают ли инвалидность при удалении почки – тема, которую затрагивают многие пациенты. Решение принимает специальная комиссия, направление на которую выдает лечащий врач. Каждую заявку рассматривают в индивидуальном порядке. В случае положительного ответа пациенту присваивается вторая или третья группа на один год. Проходить переосвидетельствование необходимо ежегодно.
Квалифицированную помощь в диагностике и лечении урологических заболеваний вам окажут в Государственном институте урологии. Подробную консультацию на любую тему предоставят лучшие специалисты Москвы.
19 ноября 2020
Акопян Гагик Нерсесович – врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Все публикации…
Источник

Камни в почках – твердые кристаллообразные отложения, которые состоят из нерастворимых солей, образующихся в человеческом организме при нарушении обмена веществ. Камни могут быть разной величины – одни размером с песчинку, другие от нескольких сантиметров в диаметре. Обычно пациент даже не подозревает об их наличии, пока они не начинают продвигаться к выходу из почки, чем способны причинить сильную боль.
Образование камней в почках (уролитиаз) является наиболее распространенной формой мочекаменной болезни. Заболевание может развиться у человека любого пола и возраста, даже у детей. Однако главная «целевая аудитория» этой патологии – пациенты от 20 до 60 лет. У мужчин камни в почках наблюдаются в 3 раза чаще, чем у женщин, однако у последних эти образования обычно имеют более сложную форму.
Как правило, камни образуются в одной почке. Но в 15-30% случаев патология способна поражать сразу обе почки. Могут образовываться как одиночные камни, так и множественные – иногда их количество доходит до нескольких тысяч.
Виды камней в почках
Камни в почках различаются по форме и составу. По форме они могут быть:
- плоскими;
- округлыми;
- угловатыми;
- коралловидными (имеют размеры почечной лоханки и имитируют ее внутреннюю форму – это наиболее сложная и редкая разновидность заболевания).
В зависимости от состава, встречаются следующие камни:
- Фосфатные. Образуются из солей фосфорной кислоты. Такие камни имеют сероватый цвет и мягкую консистенцию, за счет чего легко крошатся. Могут быть как гладкими, так и шершавыми.
- Цистиновые. Возникают из соединений цистина (серосодержащей аминокислоты). Камни округлой формы, гладкие, мягкие, желтоватого цвета.
- Оксалатные. Образуются из солей щавелевой кислоты. Камни плотные, с сильно шероховатой неровной поверхностью.
- Уратные. Образуются из солей мочевой кислоты. Камни гладкие или слегка шероховатые, плотные.
- Карбонатные. Возникают из солей карбонатной кислоты. С гладкой поверхностью, мягкой консистенцией, бывают разной формы.
- Холестериновые. Возникают на основе холестерина. Имеют черную окраску, мягкую консистенцию, легко крошатся.
- Белковые. Образуются из белка фибрина и солей. Это плоские и мягкие камни, окрашенные в белый цвет.
Карбонатные, холестериновые и белковые образования в чистом виде встречаются редко. Существует еще одна разновидность камней – смешанные. Это значит, что они имеют неоднородную структуру и разный состав на отдельных участках. Чаще всего смешанными являются коралловидные камни.
Причины образования камней в почках
Факторы, провоцирующие образование камней, бывают внутренними и внешними. Внутренними причинами являются:
- генетическая предрасположенность;
- пиелонефрит, уретрит, цистит и другие воспалительные заболевания мочевыделительной системы, имеющие инфекционное происхождение;
- нарушения обмена веществ: гиперпаратиреоз (гиперфункция околощитовидных желез), подагра;
- инфекционные заболевания, не связанные с мочевыводящим трактом (ангина, остеомиелит, фурункулез, сальпингоофорит и т.д.);
- избыток, нехватка или повышенная активность некоторых ферментов в организме;
- заболевания печени и желчевыводящих путей;
- врожденные аномалии почек, мочеточников;
- заболевания ЖКТ (гастрит, панкреатит и т.д.);
- недостаток двигательной активности, обусловленный постельным режимом (вследствие травм, болезней).
К внешним причинам относятся:
- неблагоприятное воздействие окружающей среды;
- особенности почвы, климата, химического состава употребляемой в местности проживания воды (наличие некоторых солей в составе);
- малоподвижный образ жизни;
- вредные условия труда (тяжелая физическая работа, высокие температуры, химические испарения и т.д.);
- злоупотребление пищей, богатой пуринами (азотистыми соединениями, которые преобразуются в человеческом организме в мочевую кислоту): к таким продуктам относятся мясо и субпродукты, рыба (особенно речная), спаржа, цветная капуста, брокколи;
- употребление слишком малого количества жидкости.
Симптомы
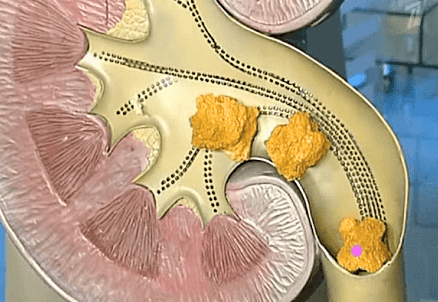
О наличии в почках камней сообщают следующие признаки:
- Боли в области поясницы, в боку или внизу живота (также могут отдавать в паховую область). Неприятные ощущения обычно усиливаются при физических нагрузках, движении, езде по неровным дорогами, а также после употребления жидкости в большом количестве или спиртного. Боли могут быть периодическими или постоянными (в этом случае они периодами усиливаются, затем стихают, но не проходят полностью). Часто встречающаяся разновидность боли при камнях – почечная колика. Приступ длится от нескольких часов до нескольких дней. Схваткообразные боли то нарастают, то спадают, и временами способны быть настолько сильными, что пациент не может сдержать крика.
- Кровь в моче. Урина может быть интенсивно красной или розоватой. А у некоторых пациентов кровь в моче обнаруживается лишь по результатам анализов.
- Задержка мочеиспускания при наличии позывов. Это опасное состояние, при котором необходимо немедленно обратиться к врачу. Оно обусловлено закупоркой мочевых путей камнями. Самостоятельно опорожнить мочевой пузырь пациент неспособен – требуется установка катетера. Задержка мочеиспускания может сопровождаться рвотой, кожным зудом, диареей, судорогами, головной болью, выделением холодного пота, ознобом, лихорадкой.
- Песок в моче.
- Частые позывы к мочеиспусканию.
- Тошнота и/или рвота.
- Помутнение мочи.
- Боли при мочеиспускании.
- Повышение температуры и артериального давления.
Признаки обычно проявляются при запущенном заболевании. На ранних стадиях патология может длительное время протекать бессимптомно. Поэтому важно ежегодно проходить профилактические осмотры у уролога.
Возможные осложнения
При отсутствии лечения при наличии камней в почках могут возникнуть следующие осложнения:
- нарушение оттока мочи вследствие закупорки мочевыводящих путей камнями;
- инфекции органов мочевыделительной системы;
- хронические воспалительные заболевания почек;
- боли, не проходящие при применении консервативных методов лечения;
- острая почечная недостаточность;
- анемия (развивается при регулярном присутствии крови в моче).
Диагностика
Диагностика заболевания осуществляется урологом, который при необходимости направляет пациента к хирургу. Сначала проводятся сбор анамнеза и осмотр пациента. Затем назначаются следующие обязательные исследования:
- общие и биохимические анализы мочи и крови;
- урография (рентгенологическое обследование мочевыводящих путей);
- УЗИ органов мочевыделительной системы.
Дополнительно могут быть назначены:
- компьютерная томография почек (для оценки размеров и плотности камня и состояния окружающих тканей);
- радионуклидное сканирование почек (для оценки функции почек);
- посев мочи на микрофлору (для выявления инфекции в органах мочевыделительной системы).
Лечение

Хирургическое лечение назначается в следующих случаях:
- при неэффективности консервативной терапии;
- при наличии осложнений.
Перед операцией пациенту назначают антибиотики, антиоксиданты и препараты, улучшающие микроциркуляцию крови.
Хирургическое вмешательство может быть:
- малоинвазивным (малотравматичным, операция производится через небольшие проколы или естественные отверстия);
- традиционным (открытое хирургическое вмешательство осуществляется через разрезы).
К малоинвазивным методам относятся:
- Лапароскопические операции. В области поясницы делают маленький надрез (1-2 см), через который в почку вводят специальный инструмент троакар (представляет собой трубку) и зонд. Если камень небольших размеров, его извлекают сразу, если крупный – предварительно дробят.
- Эндоскопические операции. Такое хирургическое лечение проводится через естественные пути или через небольшие проколы с помощью прибора эндоскопа.
К традиционным хирургическим методам относятся:
- Нефролитомия – операция, при которой камень устраняют из лоханки или чашечек почки;
- Уретеролитотомия – хирургическое удаление камня из мочеточника;
- Пиелолитотомия – устранение образования из почечной лоханки.
К традиционным хирургическим методам прибегают, если камень имеет внушительные размеры или у пациента наблюдается почечная недостаточность.
Профилактика
После операции важно принимать профилактические меры. В противном случае камни могут возникнуть повторно. Профилактика включает в себя:
- Употребление достаточного количества воды (1,5-2 л в день). А в жаркую погоду или при активных физических нагрузках рекомендуется пить раз-два в час (по 100-150 мл воды).
- Соблюдение диеты. Разработку рациона должен осуществлять доктор, учитывая состав камней, а также особенности организма и анамнез пациента.
- Ежедневная физическая активность – для улучшения кровотока. Пеших прогулок будет вполне достаточно. Однако они должны быть регулярными и включать в себя не менее 10 000 шагов в день (необязательно проходить такое количество за один раз).
- Ограничение количества употребляемого спиртного (а лучше вообще от него отказаться).
- Сокращение количества употребляемой соли – для уменьшения нагрузки на почки.
- Избегание переохлаждения.
- Отказ от употребления слишком холодных напитков (особенно тех, что содержат дрожжи: квас, пиво).
- Своевременное лечение заболеваний, особенно инфекционных.
- Ежегодная сдача общего анализа мочи.
- Санаторно-курортное лечение. Пациенту, перенесшему операцию по удалению камней из почек, рекомендуется по возможности ежегодно (1-2 раза) посещать курорты с минеральными водами.
Также доктор может назначить лекарственную терапию, направленную на предупреждение повторного образования камней.
Источник
