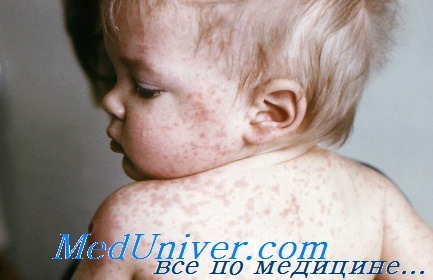
Задача по педиатрии корь


1318. Корь типичная, катаральный период болезни. Диагноз поставлен на основании острого начала, нарастающей лихорадки, наличия катаральных явлений, в частности, конъюнктивита и склерита, наличия пятен Филатова-Коплика, лимфаденопатии.
1319. В данном случае необходимо дифференцировать с гриппом, при котором наблюдается более острое развитие болезни с наибольшей выраженностью в 1-2 день болезни, в то же время наличия пятен Коплика-Филатова и шейных лимфоузлов не наблюдается.
1320. С учетом тяжести течения кори у взрослых желательна госпитализация больного.
1321. Прогноз благоприятный, но возможны осложнения – бронхит, пневмония, кератоконъюктивит, отит, энцефалит.
1322. Наблюдение за контактными до 21 дня от момента разобщения.
Задача № 3
Бригада «скорой помощи» была вызвана 20.01 к больной С., 29 лет. Врач нашел больную без сознания. Со слов родственников стало известно, что 13.01 больная отметила слабость, головную боль, боли в мышцах, озноб, насморк, светобоязнь, температура тела поднялась до 38,2°С. Принимала анальгин, 15.01 утром появилась сыпь на лице, туловище, конечностях, к вечеру сыпь стала более обильная на туловище, на верхних и нижних конечностях. Отметила также боль в затылочной области. Вызванный участковый врач поставил диагноз: ОРЗ, медикаментозная сыпь. Назначена десенсибилизирующая терапия. С 3-го дня болезни температура начала снижаться, и к 5-му дню болезни нормализовалась. В это же время сыпь побледнела, и к 5-му дню полностью купирована. Утром 20.01 вновь поднялась температура до 38,8°С, появилась неадекватность поведения, рвота, судороги.
При осмотре: состояние тяжелое, сознание отсутствует. Кожа чистая. Увеличены затылочные и заднешейные лимфатические узлы. Дыхание ритмичное, хрипов нет. Тоны сердца приглушены. Пульс – 60/мин. АД – 130/90 мм рт.ст. Живот мягкий, безболезненный. Реакция зрачков на свет снижена, легкая сглаженность носогубной складки слева, положительные симптомы Гордона, Оппенгейма слева, положительный ладонноподбородочный рефлекс справа. Выявлена также ригидность затылочных мышц, положительный симптом Кернига.
394. Поставьте и обоснуйте диагноз.
395. Каков прогноз заболевания?
396. Составьте план обследования
397. Составьте план лечения.
398. Укажите средства специфической профилактики заболевания.
Эталон ответа к задаче № 3
1323. Краснуха типичная, менингоэнцефалит, тяжелое течение болезни. Диагноз выставлен на основании лихорадки, катаральных явлений, сыпи, увеличения затылочных лимфатических узлов, а также внезапного появления на 8-й день болезни температуры, судорог и потери сознания, рвоты.
1324. Прогноз серьезный. Летальность достигает 20-40%.
1325. Для подтверждения диагноза показана люмбальная пункция с исследованием ликвора. Обнаружение в крови антител класса IgM или 4х кратного нарастания титра общих антител к вирусу краснухи.
1326. Патогенетическое, симптоматическое, борьба с отеком мозга путем применения салуретиков и дексазона.
1327. Применяется живая вирусная вакцина против краснухи (обязательной вакцинации подлежат девочки 12-14лет).
Задача № 4
У воспитателя детского сада 22 лет при поступлении в инфекционное отделение отмечена высокая температура, увеличенные болезненные переднешейные и затылочные лимфоузлы, мелкая пятнистая розовая сыпь на лице, туловище, конечностях, обильная, без тенденции к сгущению, равномерно покрывает все участки кожных покровов, боли в суставах. Больна в течение 3х дней, За сутки до появления сыпи был умеренно выраженный катаральный синдром в виде насморка, слезотечения, чувства першения в горле, а также повышение температуры тела до 37,8°С.
Из эпидемиологического анамнеза: в группе детского сада у 2х детей 2 недели назад была зарегистрирована мелкая пятнистая сыпь, расцененная медицинской сестрой детского сада как аллергическая.
1328. Ваш диагноз и его обоснование.
1329. Каковы мероприятия в отношении контактных?
1330. Как подтвердить диагноз?
1331. Назначьте лечение.
1332. Укажите правила выписки больной из стационара.
Дата добавления: 2017-01-28; просмотров: 3136 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org – Контакты – Последнее добавление
Источник
Задача по инфекционным болезням (вопрос/ответ): корь у ребенкаЗадача по инфекционным болезням. Женщина обратилась к хирургу с просьбой осмотреть свою двухлетнюю дочь. По её мнению, девочка стала раздражительной. В течение двух дней отмечено повышение температуры. При осмотре: гипертермия, насморк, слезотечение и кашель. Сыпи не обнаружено. При осмотре глаз и грудной клетки патологии не обнаружено. Врач назначил парацетамол. У женщины есть второй ребенок пяти лет. Дети не привиты, так как мать боится осложнений иммунизации. Вечером у ребенка начались судороги; была вызвана скорая помощь. При осмотре: мелкая пятнистая сыпь на лице до линии волос, температура 39 °С. Диагноз: фебрильные судороги.
Правильные ответы на вопросы: 2. Родители всегда испытывают страх при виде судорог. При этом судороги становятся признаками тяжёлых заболеваний достаточно редко, а в основном развиваются на фоне лихорадки. Врач должен в первую очередь снизить температуру, а потом провести обследование с целью обнаружения причины, вызвавшей лихорадку. 4. Самый простой способ подтверждения диагноза — определение пятен Коплика на слизистой оболочке ротовой полости ребёнка. 6. Необходимо получить сведения обо всех лицах, контактировавших с больным ребёнком. Корь — очень контагиозное заболевание, поэтому для предотвращения распространения инфекции следует сообщить о случившемся в местный центр Госсанэпиднадзора. – Вернуться в раздел “Микробиология” Оглавление темы “Инфекционные болезни”:
|
Источник
| № п/п | Выполнение задания | Выполнил/ Не выполнил |
| 1 | 2 | 3 |
| 1. | Предположительный диагноз. Корь, период высыпания. | |
| 2. | Обоснование диагноза: – острое начало заболевания, – наличие лихорадки и интоксикации, – наличие катаральных явлений со стороны верхних дыхательных путей в сочетании с конъюнктивитом (слезотечение, светобоязнь), – появление на 4-ый – 5-ый день болезни пятнисто-папулезной сыпи на лице и шее, которая затем распространяется на туловище и конечности | |
| 3. | Организация специализированного сестринского ухода за ребенком: – Ребенка помещают в мельцеровский бокс. – Уход индивидуальный, желательно материнский. – Проветривание помещения, увлажнение воздуха, уменьшение освещенности в комнате больного корью. – Постельный режим на весь период лихорадки. – Полноценное сбалансированное питание с повышенным содержанием витаминов и микроэлементов, особенно аскорбиновой кислоты. – Обработка кожи и слизистых оболочек, с целью нормальной гигиены и предотвращения заноса инфекции в местах воспаления и высыпаний. Проводится промывание глаз несколько раз в день теплой кипяченой водой, закапывание глаз масляного раствора витамина А 1-2 капли по 3-4 раза в день. – Обильное питье для уменьшения интоксикации и адекватной работы почек. 4. Для предотвращения развития стоматита, необходимо по несколько раз полоскать рот теплой кипяченой водой или антисептическими растворами. |
| 1 | 2 | 3 |
| 4. | Принципы медикаментозного лечения. Симптоматическое лечение: – при повышении температуры тела более 38,5 С – прием жаропонижающих препаратов из группы НПВС, таких как парацетамол (10-15 мг/кг), ибупрофен (5-10 мг/кг); – при кашле – муколитики, отхаркивающие средства; – показаны антигистаминные (противоаллергические) препараты; – капли в нос, раствор альбуцида в глаза. – применение антибактериальных препаратов при неосложненной коре не показано, т.к. корь является вирусным заболеванием, но если возникли подозрения на развитие осложнения в виде пневмонии, то необходимо к лечению добавить антибактериальные препараты широкого спектра действия | |
| 5. | Сроки изоляции больного ребенка 5 дней от начала высыпания, при пневмонии – 10 дней |
Ситуационная задача 133
Инструкция:ознакомьтесь с ситуацией и дайте развернутые ответы на вопросы
Основная часть
Вы – фельдшер ФАП, на вызове у ребенка 6 лет, посещающего детское дошкольное учреждение. Заболел ночью, повысилась температура до 39,00 С, появилась головная боль, боль в горле при глотании, утром на всем теле обнаружили красную сыпь.
При осмотре: состояние средней тяжести, температура 38,80С, на коже всего тела на гиперемированном фоне красная мелкоточечная сыпь со сгущениями в складках кожи и на щеках, носогубный треугольник бледный. В зеве, на фоне яркой гиперемии, на левой миндалине гнойный налет в лакунах. Язык обложен серым налетом, пульс 120 ударов в 1 мин.
Вопросы:
1. Поставьте диагноз. Обоснуйте ответ.
2. Определите свою тактику по отношению к ребенку.
3. Назначьте лечение. Назовите особенности ухода за ребенком.
4. Перечислите мероприятия в очаге инфекции.
5. Назовите сроки изоляции и допуска в коллектив ребенка.
Эталон решения ситуационной задачи 133
| № п/п | Выполнение задания | Выполнил/ Не выполнил |
| 1 | 2 | 3 |
| 1. | Диагноз. Скарлатина. Обоснование. Диагноз поставлен на основании характерной для скарлатины триады симптомов: интоксикации, лакунарной ангины и мелкоточечной сыпи на теле с типичными для этого заболевания местами сгущения сыпи и ее отсутствием в области носогубного треугольника | |
| 2. | Тактика фельдшера: госпитализация ребенка в инфекционную больницу, подача экстренного извещения в ЦГСЭН |
| 1 | 2 | 3 |
| 3. | Лечение. Особенности ухода за ребенком. – Ребенок находится в отдельном или на 2 – 3 койки боксе, заполнение должно быть одномоментным (в течение 1 – 2 дней). – Ношение масок и смена халатов для персонала обязательна. – Влажная уборка, кварцевание, проветривание не реже 2-х раз в день. – Постельный режим на 5 – 7 дней. – Диета щадящая, с ограничением соли, обогащенная солями калия и гипоаллергенная на 3 недели. В первые дни – обильное теплое питье, полужидкая пища (суп, каша, кисель). – Гигиенический уход за кожей, слизистыми. – Медикаментозное лечение: этиотропная терапия – антибиотики пенициллинового ряда; патогенетическая терапия и профилактика осложнений – НПВС (ибупрофен, вольтарен, диклофенак и др.); антигистаминные препараты (супрастин, тавегил и др.); симптоматические средства (полоскание горла), витамины. – Контроль анализа мочи, анализа крови, ЭКГ (возможные осложнения – нефрит, острая ревматическая лихорадка) | |
| 4. | Мероприятия в очаге инфекции. – Экстренное извещение в ЦГСЭН. – Ежедневно проводят влажную уборку и кварцуют помещение. Дезинфекция игрушек, посуды. – Изоляция контактных:дети, не болевшие скарлатиной, посещающие ДДУ и первые два класса школ, не допускаются в эти учреждения в течение 7 дней с момента изоляции больного | |
| 5. | Сроки изоляции:до клинического выздоровления, но не ранее чем через 10 дней от начала заболевания. Допуск в коллектив ребенка не ранее, чем через 22 дня от начала заболевания (после дополнительной изоляции ребенка на дому на протяжении 12 суток после выздоровления) |
Ситуационная задача 134
Инструкция:ознакомьтесь с ситуацией и дайте развернутые ответы на вопросы
Основная часть
Вы – фельдшер ФАП. Вызов к ребенку 10 месяцев. Заболел остро. Сегодня утром повысилась температура тела до 39,00 С, дважды была рвота, периодически резко беспокоится, крик монотонный, отказывается от груди, на коже появилась сыпь.
При осмотре: состояние тяжелое, вялый, на окружающих не реагирует, большой родничок выбухает и напряжен, голова запрокинута назад, во время осмотра дал кратковременные судороги. Температура тела при осмотре 40,00 С, кожные покровы бледные, сыпь геморрагическая, звездчатая, располагается на ягодицах, бедрах, голенях, веках. Со стороны сердечно-сосудистой системы – тахикардия, приглушенность тонов сердца. При любом прикосновении ребенок беспокоится, плачет.
Эпидемиологический анамнез: у матери неделю назад был насморк, першило в горле.
Вопросы:
1. Поставьте диагноз.
2. Обоснуйте ответ.
3. Определите свою тактику по отношению к ребенку.
4. Составьте алгоритм оказания неотложной помощи на догоспитальном этапе.
5. Диспансеризация детей, перенесших данное заболевание..
Источник
Задача по педиатрии 7. Девочка 5 лет, заболела остро: с подъема температуры тела до 38°С, кашля, насморка
Девочка 5 лет, заболела остро: с подъема температуры тела до 38°С, кашля, насморка.
В последующие три дня температура держалась, катаральные явления усилились. Кашель грубый, частый, отечность век, появилась светобоязнь. На 4-й день болезни температура тела до 39,5°С, на лице за ушами появилась пятнисто-папулезная сыпь, которая в последующие 2 дня распространилась на туловище и конечности. Затем температура снизилась, состояние улучшилось.
Однако, на 8-й день болезни ребенок пожаловался на головную боль, была 2 раза рвота, затем потеря сознания, возникли судороги. Срочно госпитализирована.
При поступлении: состояние очень тяжелое, без сознания, часто возникают приступы общих тонико-клонических судорог.
На коже лица, туловища и конечностей пигментация. Зев умеренно гиперемирован, налетов нет. Слизистая оболочка полости рта шероховатая. Влажный кашель. В легких жесткое дыхание. ЧД — 18 в минуту. Тоны сердца ритмичные. Живот мягкий. Печень и селезенка не увеличены. Стула не было в течение суток.
Дополнительные данные исследования к задаче по педиатрии
На рентгенограмме органов грудной клетки: усиление легочного рисунка.
Спинномозговая пункция: жидкость прозрачная, вытекает частыми каплями. Цитоз — 30/3, лимфоциты — 28%, нейтрофилы — 2%, белок -0,165 г/л, сахара — нет.
Клинический анализ крови: НЬ — 120 г/л, Эр — 3,5х10 12 /л, Лейк -8,4×10 9 /л; п/я — 3%, с/я — 42%, э — 5%, л — 43%, м — 7%; СОЭ — 22 мм/час.
Задание к задаче по педиатрии
1. Поставьте клинический диагноз.
2. Перечислите симптомы заболевания, на основании которых поставлен диагноз.
3. Дайте характеристику возбудителя.
4. Объясните патогенез заболевания.
5. Укажите причину появления неврологических симптомов, г
6. Проведите дифференциальный диагноз.
7. Специалистов каких профилей необходимо привлечь для консультации в процессе лечения больного?
8. Какие исследования необходимы для подтверждения диагноза и решения вопросов терапии?
9. Назначьте лечение.
10. Каков прогноз заболевания?
11. Противоэпидемические мероприятия в детском саду.
12. Какие профилактические мероприятия предусмотрены для предупреждения данного заболевания?
Ответ к задаче по педиатрии
1.Дз:корь типичн,тяж.форма,осл-ная энцефалитом.
3.Х-ка возб-ля:миксовирус,РНК-содерж.Св-ва:инфекционн,компли-ментсвяз,гемолизир,гемагллютинир.Не уст-в во внеш.ср.
4.ПЗ:возд-кап-слиз.ВДП(вх.вор)-фиксац-в луз-репрод-виремия-фикс. в РЭС-виремия-внут.орг,слиз+ГМ-очаги восп-некроз,отторж.Кожа-периваскул. восп-е->наруш.барьеров,с 3д.высып-начин.выздор.
6.Ддз:ОРВИ(кат.явл+интокс>быстр,слиз.щек чист),краснуха(сыпь за 1д,нет перех.в пигм,нет тенд.к слиян);энтеровир.экзантема(нет цикл-ти,этапн-ти высып,изм-я слиз.щек, слаб.катар.синдр), псевдоtbs(нет этапн-ти,пигмен,часто-артралгии,боли в жив,перч-носки),скарл(нет катар.явл,восп.изм-й пол.рта,пятен Фил-Копл),менингококкемия(о. нач, гиперt, менинг.явл,сыпь в 1е часы-н.кон,ягод,быстро,гемор.х-р), аллерг(без катара,нет этапн-ти,пигм-ции,слизист.N)
8.Иссл-я для Дза+тер:типичн.ан.кр(кат.п-д-лейко-,нейтропен, лим-з;высып-усил.лейкопен,ум.эоз,моноц),цитол.нос.отдел- многояд.гиг. кл;РТГА,РПГА-в кат.п-де или не>3д от появ.сыпи,ИФА.Сп-м.пункц.
11.Прот/эп.в д/с:g-гл(>3мл)не болевш,не привит от 3м до 2л,ослабл.и больн- независ.от возр.Лучше-на 3-5д.после контакта тем,у кого не выявл.ат(для нейтр-ции 1вичн.виремии).>2л-экстр.привив.в 1е 5д.Выявл.и изол.ист-ка от нач.б-ни до5д от появл.высып.Если пневм->ув.до10д.Конт.и не получ.глоб->изол.17д.Получ- на 21д,не изолир: перенесш+ привит жив.корев.вакц +шк.>2кл+взросл. Инк.п-д-7-17д.
12.Профил:жив.кор.вакц-вакцинн.штамм L16 с 12мес 1р п/к.Ревак.в 6л.Пастер-Мерье-рувакс, корь-красн-паротит-Мерк-Шарп,США
Использованные источники: mydocx.ru
ПОХОЖИЕ СТАТЬИ:
Как делать корь краснуху паротит
Корь свинка краснуха прививка
Как правильно сдавать кровь на корь
Задачи по педиатрии корь
Корь — инфекционное заболевание, которое вызывается вирусом кори.
Вероятность заражения непереболевшего корью человека при контакте с больным приближается к 100%. Чаще всего болеют дети дошкольного и школьного возраста.
Источником инфекции является больной человек. Больной заразен за 4-6 дней до появления сыпи и в первые 4 дня высыпаний. Инфекция передается воздушно-капельным путем — при кашле, чихании, разговоре и даже при дыхании. Возможен также вертикальный путь передачи кори — от беременной женщины плоду.
Что происходит?
Инкубационный период длится в среднем около 1-2 недель.
Затем вирус проникает в кровь из слизистой оболочки рта и глотки и распространяется практически во все органы и ткани.
Начинается корь с:
- вялости;
- головной боли, снижения аппетита;
- насморка с обильными слизистыми (белыми) или слизисто-гнойными (желто-зелеными) выделениями;
- сухого, «лающего» кашля;
- осиплости голоса;
- коньюктивита (глаза красные и слезятся). Больной жалуется резь в глазах, его раздражает яркий свет;
- повышения температуры до 39 0 С и выше.
На 3-5 день самочувствие больного несколько улучшается, снижается температура. Однако через день температура вновь повышается. На внутренней поверхности щек образуются характерные пятна, напоминающие скопление зерен манной крупы.
Через два дня развивается типичное проявление кори – сыпь. Сыпь состоит из мелких папул (волдырей), окруженных пятном; она мелкая и обильная, яркая; способна, сливаясь, покрывать всю поверхность тела, в тяжелых случаях на коже образуются мелкие кровоизлияния.
Этапность высыпаний
Характерно для коревой сыпи:
- В первый день они появляются за ушами, на волосистой части головы, лице и шее;
- На второй день — на туловище и верхней части рук;
- На третьи сутки — на ногах и нижней части рук. В тоже время на лице элементы сыпи бледнеют.
- С четвертого дня высыпания продолжают бледнеть в том же порядке, что и появились, оставляя за собой шелушение и потемнение кожи (пигментацию).
Осложнения кори : ларингит (воспаление гортани), круп (стеноз гортани), трахеобронхит, отит (воспаления уха), первичная коревая (вирусная) пневмония, вторичная бактериальная пневмония, стоматит (воспаление слизистой оболочки рта), коревой энцефалит (воспаление мозга), менингит (воспаление мозговой оболочки), гепатит, лимфаденит, мезентериальный лимфаденит.
Наиболее частое осложнение кори — пневмония (воспаление легких).
Диагностика и лечение
Диагноз выставляется врачом на основании осмотра и сведений о контакте ребёнка с больным корью.
В нетяжелых случаях лечение кори проводится на дому. Больному обеспечивают покой, приглушенное освещение (при конъюнктивите яркий свет вызывает сильную боль). Рекомендуется обильное питье, антигистаминные (противоаллергические) препараты, полоскание рта раствором соды. Для профилактики осложнений в глаза закапывают противовоспалительные капли (сульфацил, интерферон).
При развитии осложнений ребенка госпитализируют. Прогноз в большинстве случаев благоприятный. В редких случаях осложненная корь может приводить к пожизненной инвалидности вследствие поражения мозга, слепоты и глухоты.
После перенесенного заболевания возникает пожизненный иммунитет.
Профилактика
В России действует Национальная программа по борьбе с корью, задачей которой является полное уничтожение этой болезни на территории Российской Федерации. Вакцинация от кори входит в календарь обязательных прививок. Её проводят не болевшим корью детям в возрасте 12-15 месяцев. Вторая прививка проводится в возрасте 6 лет (перед школой). Возможно введение как моновакцины (только против кори), так и тривакцины (против кори, паротита и краснухи).
Использованные источники: medportal.ru
СТАТЬИ ПО ТЕМЕ:
Вакцина корь и краснуха
Прививка корь и манту
Корь возбудитель его характеристика
Различия корь краснуха ветрянка
Кто переболел корью во время беременности
Корь как перенесли
Задачи по педиатрии корь
ЛЕКЦИЯ № 4. Корь. Краснуха. Этиология, патогенез, клиника, диагностика, лечение
Корь – острая вирусная болезнь с воздушно-капельным путем передачи, характеризующаяся цикличностью течения, лихорадкой, интоксикацией, катаральным воспалением дыхательных путей и оболочек глаз, пятнисто-папулезной сыпью на коже.
Этиология. Возбудитель из семейства парамиксовирусов, быст-ро инактивируется во внешней среде. Вирус содержит РНК, имеет неправильную форму. Неустойчив во внешней среде, быстро погибает под действием высоких температур, ультрафиолетового облучения, эфира, при высушивании. Он длительное время сохраняет активность при низких температурах и не чувствителен к антибиотикам.
Эпидемиология. Источник инфекции – больной корью человек. Вирусоносительство при кори не установлено. Больной заразен в последние 2 дня инкубационного периода, весь катаральный период и в первые 4 дня после появления сыпи. Передача инфекции производится воздушно-капельным путем. После перенесенной реактивной коревой инфекции вырабатывается стойкий, пожизненный иммунитет.
Патогенез. В конце инкубационного и до 3-го дня периода высыпания вирус содержится в крови (вирусемия). Происходит системное поражение лимфоидной ткани и ретикулоэндотелиальной системы с образованием гигантских многоядерных структур. Вирус поражает слизистые оболочки дыхательных путей и вызывает периваскулярное воспаление верхних слоев кожи, что проявляется сыпью. Доказана роль аллергических механизмов. Возможна персистенция коревого вируса в организме после перенесенной кори с развитием подострого склерозирующего панэнцефалита, имеющего прогрессирующее течение и заканчивающегося летальным исходом.
Клиника. Выделяют следующие периоды болезни:
1) инкубационный (скрытый) – 9—17 дней. Если ребенку вводился иммуноглобулин (или препараты крови) до или после контакта с больным корью, инкубационный период может удлиняться до 21 дня;
2) катаральный (начальный, продромальный) период – 3—4 дня;
3) период высыпания – 3—4 дня;
4) период пигментации – 7—14 дней.
Катаральный (начальный) период длительностью 3—4 дня характеризуется повышением температуры тела до фебрильных цифр, общей интоксикацией, выраженным катаральным воспалением верхних дыхательных путей и конъюнктивы. Выделения из носа обильные, серозного характера, затем появляется сухой, резкий, навязчивый кашель. Отмечаются гиперемия конъюнктивы, светобоязнь, слезотечение, отек век. Патогномоничный симптом, возникающий за 1—2 дня до высыпания, – пятна Бельского—Филатова—Коплика: на слизистой оболочке щек у малых коренных зубов (реже – губ и десен) появляются мелкие серовато– беловатые точки, окруженные красным венчиком, величиной с маковое зерно. Они не сливаются, их нельзя снять шпателем, так как они представляют собой мелкие участки некротизированного эпителия. Этот симптом держится 2—3 дня. На 4—5-й день болезни при новом повышении температуры появляется сыпь, начинается период высыпания, который продолжается 3 дня и характеризуется этапностью: вначале сыпь обнаруживается на лице, шее, верхней части груди, затем на туловище и на 3-й день – на конечностях. Элементы сыпи – крупные, яркие пятнисто-папулезные, незудящие, сопровождаются ухудшением общего состояния больного, могут сливаться между собой и после угасания оставляют пятнистую пигментацию в том же порядке, как и появлялись. Сыпь держится 1—1,5 недели и заканчивается мелким отрубевидным шелушением. В период пигментации температура тела нормализуется, улучшается самочувствие, катаральные явления постепенно исчезают. Корь протекает в легкой, среднетяжелой и тяжелой формах. У серопрофилактированных лиц, наблюдается митигированнная (ослабленная) корь, характеризующаяся рудиментарностью всех симптомов. К осложнениям наиболее часто присоединяются ларингит, который может сопровождаться стенозом гортани – ранним крупом, связанным с действием коревого вируса, и поздним крупом с более тяжелым и длительным течением; пневмония, связанная, как и поздний круп, с вторичной бактериальной инфекцией и особенно частая у детей раннего возраста; стоматит, отит, блефарит, кератит. Очень редким и опасным осложнением является коревой энцефалит, менингоэнцефалит. Корь у взрослых протекает тяжелее, чем у детей. Симптомы интоксикации, лихорадка, катаральные проявления более ярко выражены.
Диагностика проводится на основании анамнеза, клинических и лабораторных данных. В анализе крови – лейкопения, эозинопения, моноцитопения. Точному распознаванию помогает серологическое исследование (РТГА). Для ранней диагностики применяется метод иммуноферментного анализа ИФ, с помощью которого в крови больного в остром периоде заболевания обнаруживают противокоревые антитела класса IG М, что указывает на острую коревую инфекцию, а антитела класса. IG G свидетельствуют о ранее перенесенном заболевании (вакцинации).
Дифференциальный диагноз проводится с ОРЗ, краснухой (при которой катаральный период отсутствует, сыпь появляется сразу в первый день болезни и быстро распространяется на все туловище и конечности, располагается преимущественно на разгибательных поверхностях, более мелкая, не оставляет пигментации, не имеет тенденции к слиянию, также типично увеличение затылочных и заднешейных лимфатических узлов), аллергическими и лекарственными сыпями.
Лечение. Специфическое лечение не разработано. В основе терапии – соблюдение постельного режима до нормализации температуры и соблюдение гигиены тела. Больные госпитализируются в случаях тяжелых форм заболевания, наличия осложнений, также госпитализируются дети до 1 года. Проводится посиндромная симптоматическая медикаментозная терапия. При осложнениях бактериальной природы – антибиотикотерапия. Лечение осложнений проводится по общим правилам.
Прогноз. Летальные случаи при кори крайне редки. В основном они встречаются при коревом энцефалите.
Профилактика. Необходима вакцинация всех детей с 15—18-месячного возраста. Для этой цели используется живая коревая вакцина Ленинград-16. Разведенную вакцину вводят однократно подкожно ослабленным детям без возрастных ограничений, а также не достигшим 3-летнего возраста. Детям до 3-летнего возраста, имевшим контакт с больными корью, с профилактической целью вводится иммуноглобулин в количестве 3 мл. Заболевшие корью подвергаются изоляции не менее чем до 5-го дня с появления сыпи. Подлежат разобщению с 8-го по 17-й день дети, контактировавшие с больными и не подвергавшиеся активной иммунизации. Дети, подвергавшиеся пассивной иммунизации, разобщаются до 21-го дня с момента возможного заражения. Дезинфекцию не проводят.
Краснуха – острое вирусное заболевание с воздушно-капельным путем передачи, характеризуется кратковременным лихорадочным состоянием, пятнистой сыпью и припуханием заднешейных и затылочных лимфатических узлов.
Этиология. Вирус содержит РНК, имеет сферическую форму, неустойчив во внешней среде, быстро погибает под действием высоких температур, ультрафиолетового облучения и эфира, длительно сохраняет активность при замораживании.
Эпидемиология. Путь распространения – воздушно-капельный с преимущественным поражением детей от 1 до 9 лет. Отмечается зимне-весенний пик заболеваемости. Источники инфекции – больной человек или вирусовыделитель. Заразным больной бывает за 7 дней до появления сыпи и 5—7 дней после ее появления. Врожденный иммунитет к краснухе имеется у детей первого полугодия жизни, затем он снижается. После перенесенной краснухи вырабатывается стойкий, пожизненный иммунитет.
Клиника. Инкубационный период – 11—21 день, иногда удлиняется до 23 дней. Продромальный период непостоянный и продолжается от нескольких часов до одних суток, также характерно появление энантемы в виде мелких пятен на слизистой мягкого и твердого неба на фоне гиперемии слизистых дужек и задней стенки глотки. В этот период появляются увеличенные заднешейные, затылочные и другие лимфатические узлы. Одновременно с небольшим повышением температуры на коже всего тела появляется сыпь, продолжительность высыпаний – 2—4 дня, элементы появляются вначале на лице и в первые сутки распространяются на все кожные покровы. Сыпь мелкопятнистого характера, неяркая, розовая, обильная, с ровными очертаниями, не зудит, преимущественно локализуется на разгибательных поверхностях конечностей, на спине, пояснице, ягодицах. Элементы сыпи не имеют склонности к слиянию и исчезают через 2—3 дня, не оставляя пигментации. Самочувствие больного, как правило, почти не нарушено. Постоянным признаком следует считать полиаденит. Осложнения при постнатальном заражении очень редки (артропатии, энцефалиты). Внутриутробное заражение эмбриона приводит к его гибели или развитию хронической краснушной инфекции с поражением различных органов и формированием внутриутробных пороков развития (микроцефалии, гидроцефалии, глухоты, катаракты, пороков сердца и др.). Внутриутробное заражение после окончания органогенеза приводит к развитию фотопатии (анемии, тромбоцитопенической пурпуры, гепатита, поражений костей и др.). У таких детей наблюдается длительная персистенция вируса.
Диагностика производится на основании жалоб, анамнеза, клинических и лабораторных данных. Для ранней диагностики применяется метод иммуноферментного анализа ИФА, где имеет место обнаружение в крови больного в остром периоде заболевания противокоревых антител класса IG М, что указывает на острую краснушную инфекцию, а антитела класса IG G свидетельствуют о ранее перенесенном заболевании (вакцинации). Диагноз врожденной краснухи может быть подтвержден выявлением вирусных антигенов в биоптатах тканей, крови, ликворе.
Дифференциальный диагноз проводится с корью, скарлатиной, энтеровирусной инфекцией, аллергической сыпью. В отличие от кори при краснухе в большинстве случаев отсутствуют катаральный период, пятна Бельского—Филатова—Коплика, выраженная этапность высыпания; сыпь более бледная, не имеет склонности к слиянию и не оставляет пигментации и шелушения. Точному диагнозу помогает серологическое исследование (РТГА).
Лечение проводится в амбулаторных условиях, госпитализации подлежат больные с тяжелым течением, с осложнениями со стороны ЦНС или больные по эпидемиологическим показаниям. Назначают симптоматическое лечение, витаминотерапию.
Профилактика. Изоляция больного – не менее 7 дней от начала заболевания (появления сыпи). Изоляция контактных – на период с 11-го по 21-й день от момента контакта. Необходимо оберегать беременных женщин, не болевших краснухой, от общения с больными на срок не менее 3 недель. В случае контакта беременной женщины с больным краснухой рекомендуется ввести гипериммунный гамма-глобулин (до 20 мл). Заболевание женщины краснухой в первые 3 месяца беременности считают показанием для прерывания. Разработан метод активной иммунизации живой краснушной вакциной детей в возрасте 12—15 лет, а ревакцинацию проводят в возрасте 6 лет и девочкам в 13 лет.
Использованные источники: www.libma.ru
Источник