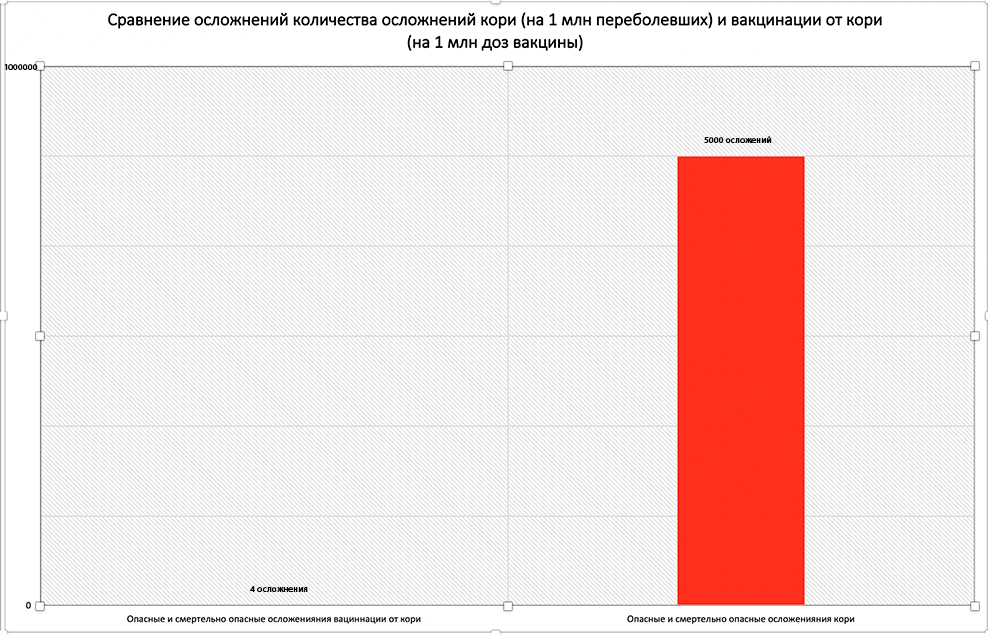
Воз о кори в 2012
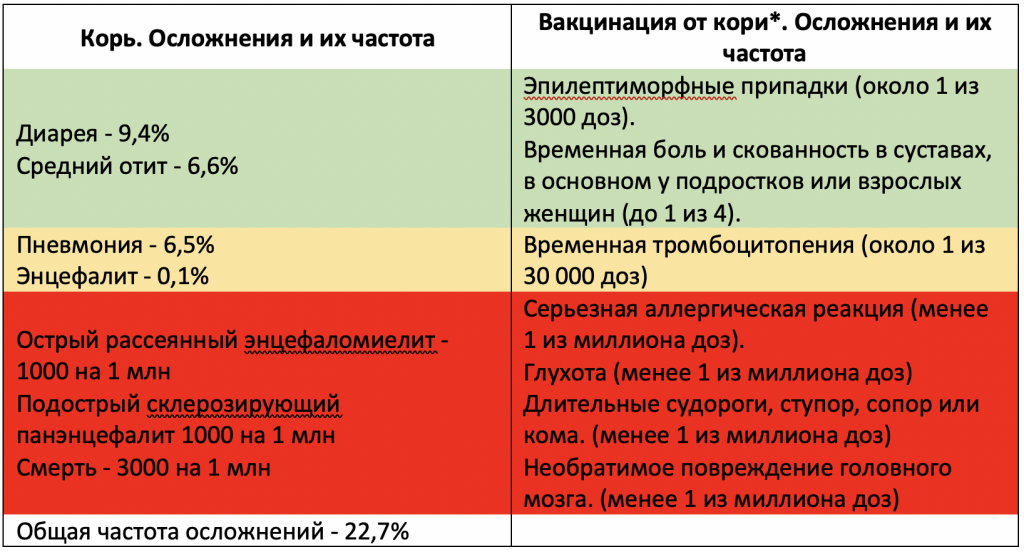
Сообщения о вспышке кори напоминают сводки с
фронта. В столице это инфекционное вирусное заболевание подкосило за
один только январь больше 100 человек, примерно столько же захворавших в
Санкт-Петербурге. В Волгоградской, Белгородской, Новосибирской и других
областях, Чечне и Северной Осетии данные хоть и скромнее, но оптимизма
не добавляют, потому что каждый день ширится география распространения
коварного заболевания.
Однако медики подчеркивают, что об эпидемии речи
пока не идет.
Белгородская эпидемия
Ситуация
осложняется тем, что правильный диагноз часто ставится не сразу. Первые
симптомы — высокая температура, насморк, кашель — легко спутать с
простудой, а характерный признак кори — сыпь по всему телу — появляется
не сразу, а только на четвертый день заболевания. Да и многие врачи
сегодня про корь знают только из учебников, ведь за последнее
десятилетие в России ее практически удалось победить.
Например,
причиной распространения вируса в одной из районных больниц
Белгородской области стала несвоевременная диагностика у первого
заболевшего, сообщается на сайте областного управления Роспотребнадзора.
Источником
инфекции стала 22-летняя жительница поселка Чернянка, заразившаяся в
Москве. Она поступила на лечение в Чернянскую районную больницу, однако
не была помещена в изолятор и лечилась в общей палате.
“Отсутствие
настороженности медицинского персонала в отношении выявления кори,
несвоевременное проведение противоэпидемических мероприятий привели к
внутрибольничному распространению кори среди медицинских работников…
больницы, пациентов и лиц, осуществлявших уход за больным”, – говорится в
сообщении.
К 13 февраля было выявлено девять случаев
кори, в том числе три – у детей в возрасте до двух лет. Эти дети не
были привиты либо из-за недостижения возраста вакцинации (она проводится
в 12 месяцев), либо из-за медицинских противопоказаний.
В
настоящее время в больнице проводятся “противоэпидемические
мероприятия, направленные на локализацию и ликвидацию очага” инфекции.
Санитарная комиссия при губернаторе Белгородской области обсудила
вопросы предотвращения распространения заболевания.
Вспышки кори по всей России
Ранее
вспышка кори была зафиксирована в Северной Осетии. Она стала первой за 7
лет. С декабря 2011 года число заболевших увеличилось до 55 человек.
Аналогичная
вспышка кори произошла недавно в Санкт-Петербурге. Ее причиной также
стала несвоевременная диагностика заболевания у пациента детской
больницы, что привело к заражению больных и персонала. К настоящему
времени инфекция распространилась на несколько районов города и поразила
более 120 человек.
В Российской Федерации
зарегистрировано более 600 случаев кори в 36 регионах. В Красноярском
крае 17 случаев, в Томской области — 14. В Омской области случаев
заболевания корью за пять последних лет, включая 2011 год, не было
зафиксировано.
Особенность этой инфекции заключается в
том, что стопроцентно заболеет человек, не болевший корью прежде и не
сделавший прививку. А ведь многие родители сейчас весьма негативно
относятся к прививкам. Так что, вероятнее всего, число заболевших будет
увеличиваться.
В
октябре 2011 года Всемирная организация здравоохранения сообщила об
эпидемии кори в европейском регионе. По данным ВОЗ, вспышки инфекции
были зафиксированы в 40 из 53 стран. Например, во Франции, где с января
по март 2011 года корью заболели 4,9 тысячи человек. Около 400 случаев
отмечены в Македонии, 300 — в Сербии, 131 — в Болгарии, 100 — в Бельгии,
80 — в Турции. По сравнению с аналогичным показателем прошлого года
рост заболеваемости составил 276%.
www
Источник
По заявлению Всемирной организации здравоохранения количество летальных исходов среди заболевших корью людей снизилось до рекордно низких показателей в результате массовой противокоревой вакцинации. (Напомню, что в России прививки от нее входят в Национальный календарь массовой вакцинации и согласно ему, все дети должны прививаться от кори в 1 год и в 6 лет)
Корь уже не является смертельно опасным заболеванием. Так в публикации ВОЗ за 2012 можно увидеть, что не было ни одного смертельного случая кори (для ознакомления со статистикой случаев инфекционных болезней и смертей от них предлагаю воспользоваться брошюрой «Мировая статистика заболеваемости 2012» Из публикаций ВОЗ о кори):
…Корь все еще широко распространена во многих развивающихся странах — особенно, в некоторых частях Африки и Азии. Ежегодно более 20 миллионов человек заболевает корью. Подавляющее большинство (более 95%) случаев смерти от кори происходит в странах с низким доходом на душу населения и слабыми инфраструктурами здравоохранения.
Самые смертоносные вспышки кори происходят в странах, переживающих стихийные бедствия и конфликты или возвращающихся к нормальной жизни после таких событий. Из-за ущерба, нанесенного инфраструктуре и службам здравоохранения, прерывается регулярная иммунизация, а предназначенные для жилья переполненные лагеря способствуют значительному повышению риска инфицирования…
…Тяжелой формой кори с большей вероятностью болеют дети раннего возраста, получающие плохое питание, особенно те, кто недополучает витамин А, или те, иммунная система которых ослаблена ВИЧ/СПИДом или другими болезнями…
…Среди групп населения с высокими уровнями недостаточности питания и при отсутствии надлежащей медицинской помощи до 10% случаев кори заканчиваются смертельным исходом…
Лечение
Тяжелых осложнений кори можно избежать при поддерживающем лечении, которое обеспечивает хорошее питание, надлежащее поступление жидкости и лечение дегидратации с помощью рекомендуемых ВОЗ оральных регидратационных растворов. Эти растворы возмещают жидкость и другие важные микроэлементы, которые теряются при диарее и рвоте. Для лечения глазных и ушных инфекций и пневмонии следует назначать антибиотики.
Все дети в развивающихся странах, которым поставлен диагноз кори, должны получить две дозы добавки витамина А с интервалом в 24 часа. Это лечение позволяет восстановить низкие уровни содержания витамина А, наблюдаемые во время кори даже среди детей, получающих надлежащее питание, и может помочь предотвратить поражения глаз и слепоту. Как показывает опыт, добавки витамина А способствуют уменьшению числа случаев смерти от кори на 50%…
По подсчетам ученых организации за последние 12 лет смертность от кори снизилась на 78%:
- В 2000 году охват вакцинирования составлял 72% населения, смертность 548 000 случаев.
- В 2012 году охват вакцинирования составлял 84% населения, смертность 122 000 случаев.
На данный момент корь остается одной из основных причин смерти среди детей раннего возраста во всем мире, даже несмотря на наличие безопасной и эффективной вакцины.С 2000 года в рамках массовых кампаний вакцинации против этой болезни было вакцинировано более одного миллиарда детей в возрасте от 9 месяцев до 14 лет, живущих в странах с высоким риском, причем около 145 миллионов из них — в 2012 году.
В тоже время в благополучных регионах наблюдается рост заболеваемости. В Европе за прошедший год здесь было зарегистрировано более 26 тысяч случаев. Среди них крупные вспышки регистрировались в Грузии (7456 случаев), в Турции (7115), на Украине (2155), в Германии (1097), Великобритании (1869), Италии, Азербайджане, Нидерландах, Румынии.
В России по данным Роспотребнадзора:
- в 2011 году 631 заболевший в 30 регионах;
- в 2012 — 2013 случаев в 37 регионах;
- в 2013 году — 2300 случаев в 58 регионах;
- в 2014 году — 48 случаев среди жителей г.Москвы, данные по другим регионам отсутствуют.
Также в текущем году вспышки кори зарегистрированы в Курской, Московской, Амурской, Ростовской, Тульской областях, Республике Северная Осетия (Алания), Ямало-Ненецком автономном округе и др. регионах.
Относительно заболевших корью москвичей Роспотребнадзор сообщат, что согласно данным эпидемиорлогических расследований корью болеют не привитые лица и лица с неизвестным прививочным анамнезом. В 2013г. среди заболевших 88 % составляют не привитые против кори и без сведений о прививках. По национальному календарю прививок данный контингент должен быть иммунизирован в плановом порядке и соответственно не заболеть. Данные эпиданамнеза свидетельствуют о том, что 17 % всех случаев заболеваний приходится на завозные из других регионов России или Зарубежья или связанные с завозным случаем, что подтверждается результатами генотипирования. Странами — импортерами кори в 2013г. явились: Италия, Германия, Египет, Индия, Тунис, Украина, Азербайджан, Грузия, Абхазия, Таиланд. Кроме того, жители Москвы заразились корью при поездках в субъекты Российской федерации — Дагестан, а также Краснодарский и Ставропольский края.
Роспотребнадзор рекомендует проведение прививок детям и взрослым, не болевшим и не привитым против этой инфекции, в сроки, предусмотренные Национальным календарем профилактических прививок. Особенно это актуально для лиц, регулярно выезжающих в неблагополучные по кори страны.
Источники: Всемирная организация здравоохранения, Российская Газета, Роспотребнадзор
Источник
21.01.2019 г.
В Европейском регионе регистрируется беспрецедентный рост заболеваемости кори за последние 10 лет. Известно о 37 смертельных случаях заболеваний. Наиболее пострадавшие страны – Украина и Грузия.
Только за последний год на Украине показатель составил 849 больных корью на 1 миллион, в Грузии – 396 больных на 1 млн населения, в Черногории – 324 больных на 1 млн населения, в Греции – 261 больных на 1 млн населения, в Румынии – 84 больных на 1 млн населения, в Молдове – 77 больных на 1 млн населения, во Франции – 43 больных на 1 млн населения, в Италии 42 больных на 1 млн населения.
В наступившем 2019 году неблагополучная ситуация продолжается. Из-за эпидемии кори Польша намерена запретить въезд непривитым
гражданам Украины. По данным Минздрава Украины только за период с 28 декабря 2018 года по 3 января 2019 года в стране заболело 2 305человек. Минздрав Грузии 18 января 2019 года объявил об эпидемии кори, где за 2 недели зарегистрировано более 300 случаев инфекции.
В Российской Федерации, в отличие от европейских стран, ситуация по кори стабильная, несмотря на определенное увеличение числа заболевших. Системно проводимые профилактические мероприятия, основным из которых является иммунизация населения позволяют не допустить распространение инфекции.
Охваты вакцинацией населения страны (как детского, так и взрослого) более 97% обеспечивают сдерживание существующих рисков в условиях эпидемического распространения кори в Европейском регионе.
Случаи кори в России регистрируется, преимущественно, среди не привитых лиц, которые не получили прививки в связи с отказом, медицинскими противопоказаниями или при отсутствии постоянного места жительства.
В любых обстоятельствах, 80% случаев кори в России не имеют распространения благодаря высокой иммунной прослойке и своевременно проводимым мероприятиям. Показатель заболеваемости корью в нашей стране по итогам 2018 года составил 17,3 случая на 1 млн. населения. Большинство случаев кори связаны с завозом инфекции из-за рубежа, что подтверждается углубленными молекулярно-генетическими исследованиями.
С группами непривитого населения проводится системная работа. Особое внимание уделяется кочующему населению по причине сложности проведения плановой иммунизации, среди которого и возникают очаги распространения инфекции, а также родителям, не желающим прививать своих детей.
Поскольку контагиозность кори чрезвычайно высока, а вирус передается воздушно-капельным путем и очень устойчив во внешне среде – практически все не привитые и не переболевшие лица при контакте с больным корью заболевают.
Необходимо помнить, что корь нередко протекает в тяжелой форме и может привести к серьезным осложнениям, инвалидизации и даже гибели больного.
Единственным способом защиты от этого заболевания является вакцинация.
Отечественные вакцины против кори за период многолетнего применения доказали свою высокую эффективность и безопасность.
Справочно:
Корь — острое инфекционное высоко контагиозное вирусное заболевание, передающееся воздушно-капельным путем.
Характеризуется высокой температурой (до 40,5 °C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто-папулезной сыпью кожных покровов, общей интоксикацией.
Источником инфекции является больной человек, в том числе в инкубационном периоде до клинических проявлений инфекции. Часто начинается как простудное заболевание, появление сыпи является показанием для лабораторного обследования на корь.
Одним из частых осложнений является специфическая коревая пневмония.
Единственная мера профилактики – вакцинация, которая включена в большинство страновых национальных календарей профилактических прививок. По рекомендация ВОЗ, охваты иммунизацией против кори должны составлять не менее 95% от численности населения.
Источник
Во всех регионах мира, за исключением обеих Америк, наблюдается рост числа случаев кори – болезни, способной убить или инвалидизировать детей, которую можно предотвратить с помощью вакцинации, сообщила Всемирная организация здравоохранения (ВОЗ)

Кейт О’Брайен (Kate O’Brien), ВОЗ, возложила вину на слабость систем здравоохранения и дезинформацию о вакцинах и призвала социальные сети и сообщества удостовериться, что информация о профилактике этого высококонтагиозного заболевания была точной.
«Мы откатываемся назад, мы на неправильном пути», – заявила на брифинге О’Брайен, директор отдела иммунизации, вакцин и биологических препаратов ВОЗ.
«У нас тревожная тенденция, так как во всех регионах наблюдается рост заболеваемости корью, за исключением Северной и Южной Америки, где отмечается небольшое снижение числа заболевших».
ВОЗ сообщила, что за период с января по июль этого года было зарегистрировано почти в три раза больше случаев кори, чем за тот же период в 2018 году.
В этом году в мире было зарегистрировано почти 365000 случаев, что является самым высоким показателем с 2006 года; при этом ВОЗ отмечет, что это лишь часть из 6,7 миллионов подозреваемых случаев. Согласно последним данным, в 2017 году от кори умерли 109000 человек.
Самые крупные вспышки бушуют в Демократической Республике Конго (155460 случаев), на Мадагаскаре (127454) и в Украине (54246).
Европа также утратила свои позиции, поскольку в 2018 году четыре страны лишились своего статуса «свободных от кори» – Албания, Чехия, Греция и Великобритания.
Данные ВОЗ не содержат отдельного распределения показателей для Северной и Южной Америки.
В понедельник представители органов здравоохранения сообщили, что в Соединенных Штатах Америки было зарегистрировано 1215 случаев заболевания корью в 30 штатах – это самая крупная вспышка с 1992 г.
Специалисты в области здравоохранения говорят, что вирус распространился среди детей школьного возраста, чьи родители отказались от вакцинации против кори, эпидемического паротита и краснухи, обеспечивающей иммунитет от этой болезни.
Глобальное исследование в июне показало, что доверие к вакцинам – одним из самых эффективных и широко используемых медицинских препаратов в мире – выше всего в бедных странах, но слабее в богатых странах, где недоверие привело к сохранению вспышек таких болезней, как корь.
«Мы рассматриваем дезинформацию как растущую угрозу, – сказала О’Брайен. – Мы призываем представителей социальных сетей, сообщества, лидеров, популяризаторов, убедиться, что вы передаете точную, достоверную, обоснованную с научной точки зрения информацию».
«В 53 странах Европы в первой половине этого года было зарегистрировано 90000 случаев заболевания корью, что уже превышает показатели за весь 2018 год», – сказал Сиддхартха Датта (Siddhartha Datta) из Европейского регионального бюро ВОЗ.
По его словам, Украина, на которую приходится более половины случаев, начинает решительную борьбу. «Министерство здравоохранения проводит прицельные кампании по иммунизации … Они также проводят вакцинацию в школах, вакцинацию групп высокого риска – новобранцев и работников здравоохранения».
Источник
- еженедельное извещение о наличии или отсутствии случаев кори каждым муниципалитетом
- полнота расследования подозрительных случаев в пределах 48 часов;
- удельный вес адекватно обследованных случаев;
- удельный вес случаев со взятыми пробами для лабораторного исследования и случаев, при которых лабораторное исследование проведено в первые 4 дня.
- Center for Disease Control and Prevention. Measles eradication: Recommendations from a meeting cosponsored by the WHO, the PAHO and CDC, MMWR, 1997, 46 /RR-II/, pp 1-20.
- Cutts F.T. et al. Principles of Measles Control, Bull. WHO, 1991, v.69, pp 1-7.
- 3. de Quadros C.A. Global eradication of poliomyelitis and measles. Another quiet revolution. Ann. Intern. Med., 1997, v.127, pp 156-158.
- Pan American Health Org. Record: five years measles free. EPI News-letter, 1996, v.18, 3, pp 1-3.
- Pan American Health Org. Global Measles Eradication: Target 2010? EPI Newsletter, 1996, v.18, 4, pp 1-3.
- Pan American Health Org. Measles Outbreak in Venezuela. EPI News-letter, 2002, v.24, I, pp 1-3.
Стратегия ВОЗ по глобальной ликвидации кори
Т.А. Бектимиров
ГИСК им. Л.А. Тарасевича
Коревая инфекция является классическим примером болезни, при которой теоретическая обоснованность возможности ее ликвидации не вызывает сомнения. В основе этого положения лежит факт возникновения стойкого иммунитета после переболевания, единый во всем мире антигенный вариант вируса кори, типичная клиническая картина, отсутствие вирусоносительства и других резервуаров в природе кроме человека.
С учетом всех этих особенностей коревой инфекции и наличия безопасной и эффективной вакцины Всемирная Ассамблея здравоохранения в 1989 г. и Совещание Глав Государств по детскому здравоохранению в 1990 г. поставили задачу снижения заболевания и смертности соответственно на 90% и 95%, по сравнению с довакцинальным периодом [2]. По данным ВОЗ, в довакцинальный период ежегодно в мире заболевало корью от 135 до 140 млн. и умирало от 5 до 7 млн. детей.
Вакцинация ежегодно в мире предупреждает около 80 млн. случаев заболеваний и свыше 5 млн. случаев смерти. Вместе с тем, поскольку охват прививками не является высоким повсеместно, в настоящее время ежегодно регистрируется до 30 млн. случаев заболевания, и умирает от кори от 800 тыс. до 1 млн. детей (98% смертельных исходов регистрируются в развивающихся странах и более половины приходится на Африку). Поэтому Расширенная Программа Иммунизации ВОЗ поставила задачу по охвату прививками не менее 90% детей к одному году в каждой стране, области, населенном пункте и снижение смертности до 1%.
Консультативная группа ВОЗ в 1996 г. пришла к заключению, что возможна не только элиминация кори в отдельно взятых странах и регионах, но и ее ликвидация. Ликвидация подразумевает глобальное прекращение циркуляции вируса кори, то есть ликвидацию его резервуара, которая повлечет за собой прекращение вакцинации. Элиминация – это прекращение циркуляции вируса на значительной географической территории, такой как целая страна или регион, охватывающий несколько стран. При этом при элиминации вакцинация продолжается, поскольку постоянно существует угроза заноса (импорта) инфекции. Элиминация не означает полного отсутствия заболеваний корью. В целом глобальная ликвидация кори будет представлять сумму результатов программ элиминации во всех странах [1,3].
В последнее десятилетие корь элиминирована во многих странах Америки, ряде Европейских (Скандинавские страны, Великобритания и др.) и Восточно-Средиземноморских стран. Вместе с тем страны Африки и Азии продолжают оставаться странами эпидемического распространения кори с высокой летальностью.
Исходя из различий в эпидемиологии кори в развитых и развивающихся странах, ВОЗ рекомендовала вакцинировать против кори детей в возрасте 12-15 мес. в странах с высокой заболеваемостью.
Ранее стратегия борьбы ВОЗ с корью включала проведение одной прививки при высоком охвате (не менее 90%). К настоящему времени определено, что одна прививка против кори недостаточна для достижения и поддержания элиминации и ликвидации кори. Необходимость ревакцинации обусловлена тем, что при прививках в 9-месячном возрасте уровень сероконверсий составляет всего 85%, оставляя значительную часть детей (15%) незащищенными от кори. Когда число восприимчивых лиц достигает критического уровня, возникают вспышки кори, главным образом среди детей старших возрастных групп.
Вторая прививка предназначена для индукции иммунитета у тех детей, которые не развили невосприимчивости после первой и, естественно, тех детей, которые ранее не были привиты. К тому же установлено, что ревакцинация дает высокий уровень сероконверсий (>90%) у детей, которые не давали иммунного ответа на первую прививку.
Очевидно, что в странах с хорошо развитой системой вакцинопрофилактики, обеспечивающей высокий уровень охвата прививками при плановой иммунизации, двухдозовая схема иммунизации (вакцинация и ревакцинация) позволяет обеспечить элиминацию кори на национальном уровне.
Что касается необходимого уровня охвата прививками, то математическое моделирование показало, что, например, в США корь может быть элиминирована при условии, что 94% населения невосприимчиво к кори. Если учесть, что только 95% привитых приобретают защиту от кори, то охват прививками должен достигать 97-98% при однократной вакцинации (двукратная вакцинация облегчает задачу элиминации и ликвидации кори).
ВОЗ считает, что элиминацию кори в развивающихся странах будет осуществить труднее, чем в развитых странах, прежде всего, в связи с высокой рождаемостью и слабо развитой системой здравоохранения. Поэтому для развивающихся стран ВОЗ рекомендует иную стратегию, которая оправдала себя в странах Латинской Америки. Хотя плановая иммунизация с высоким охватом прививками является основой эффективной профилактики кори, ВОЗ для ускорения элиминации кори в странах, неспособных обеспечить высокий охват в плановом порядке, особую роль отводит кампаниям массовой иммунизации, которые уже показали свою эффективность во многих странах. В частности, элиминация кори включает 3 этапа: 1) кампания поголовной иммунизации детей от 1 до 14 лет; 2) плановая иммунизация не менее 90% детей в возрасте 9-15 мес.; 3) последующие кампании массовой иммунизации всех детей в возрасте 1-4 лет, повторяющиеся каждые 3-5 лет для охвата детей, не привитых в календарные сроки и не давших иммунного ответа на плановую прививку.
При этом ВОЗ для стран, поставивших также задачу вакцинации против краснухи, рекомендует использовать в кампаниях массовой иммунизации комбинированные ди- или тривакцины (корь-краснуха, корь-паротит-краснуха).
Кампании массовой иммунизации должны включать большие популяции населения (всю страну или большой регион) и охватывать более 90% восприимчивых контингентов. Африканский опыт показал, что массовые прививки только городского населения не оказывают существенного влияния на распространение кори.
Определение возрастных групп, подлежащих вакцинации во время массовых кампаний, зависит от восприимчивости контингентов, определяемых на основании ранее проведенных кампаний, возрастной заболеваемости и серологических исследований.
Основываясь на такой стратегии эндогенная корь практически элиминирована на американском континенте. Как и следовало ожидать, в отдельных странах возникают эпидемические вспышки, связанные с заносом инфекции из других регионов. Однако эти вспышки имели весьма ограниченное распространение и затухали весьма быстро.
После элиминации кори наблюдается два основных типа вспышек: вспышки среди дошкольников, при которых большой процент заболевших (обычно от 50 до 70%) отмечается среди детей младше 5 лет, большинство из которых не были привиты; вспышки среди школьников, которые регистрируются в популяциях с высоким охватом прививками. Во многих школьных вспышках более 95% случаев заболевания корью наблюдались у детей, в анамнезе которых вакцинация была в возрасте 1 года и вскоре после первого дня рождения. Поэтому была рекомендована ревакцинация перед поступлением в школу для предупреждения эпидемических вспышек в школах. Следует в связи с этим отметить, что увеличение возраста прививаемых с 9 до 12 мес. ведет к повышению эффективности вакцинации. Именно поэтому члены Панамериканской санитарной конференции в 1994 г. рекомендовали странам – членам Панамериканской Организации Здравоохранения (РАНО) проводить плановую иммунизацию не с 9 мес., а с 12 мес. При этом было принято во внимание, что риск заражения корью в возрасте 9 и 12 мес. после кампаний массовой иммунизации с охватом не менее 90% ничтожно мал [4, 5].
Важнейшим компонентом элиминации и ликвидации кори ВОЗ считает эпидемиологический надзор, который должен быть обеспечен уже на ранней стадии программы элиминации. Наиболее важной функцией эпиднадзора является оценка адекватности и эффективности принятой в стране стратегии элиминации и выявление циркуляции вируса кори в популяции. На последней стадии элиминации главной функцией эпиднадзора становится выявление каждого случая кори.
ВОЗ установила следующие индикаторы эпиднадзора:
ВОЗ полагает, что при наличии специально обученных медицинских работников вполне достаточна пассивная система сбора информации о случаях кори. Система извещения должна исходить из следующей классификации случаев кори: а) подозрительный случай – острое заболевание, при котором имеется один или несколько типичных клинических признаков кори; б) вероятный случай – острое заболевание, при котором имеются клинические признаки, отвечающие стандартному определению случая кори и эпидемиологическая связь с другим подозрительным или подтвержденным случаем кори; в) подтвержденным считают случай кори, классифицированный первоначально как подозрительный или вероятный, после лабораторной верификации диагноза. Лабораторно подтвержденный случай необязательно должен отвечать клиническому определению случая в связи с возможностью возникновения атипичных или стертых форм инфекции.
При невозможности проведения лабораторного исследования вероятный случай автоматически классифицируется как подтвержденный.
Окончательный диагноз кори устанавливается при наличии лабораторного подтверждения диагноза и/или эпидемической связи с другим подтвержденным случаем кори.
По мере снижения заболеваемости корью все большую роль в идентификации вирусных изолятов и определении, являются ли выявленные случаи кори эндогенными или импортированными, играет лабораторная диагностика. ВОЗ считает, что методы молекулярной эпидемиологии должны стать стандартным инструментом в слежении за циркуляцией вируса в глобальном масштабе. Эта информация будет весьма необходимой по мере того, как страны добьются прекращения циркуляции эндогенного вируса. Как показывает опыт генетического типирования вирусов кори, выделенных после 1993 г. в США и других странах Америки, они, как правило, имели европейское и азиатское происхождение, отличаясь от штаммов, ранее циркулировавших на американском континенте.
Следует добавить, что до настоящего времени было идентифицировано 7 различных групп штаммов вирусов. Используемые в настоящее время вакцины эффективны против всех этих групп.
Другой важной функцией лабораторий является оценка состояния иммунитета населения к кори. Хотя уровень охвата прививками может служить косвенным показателем иммунитета в коллективе, он не дает ответа на вопрос, имеются ли среди привитых лица, не ответившие на прививку развитием иммунитета. Серологическое обследование населения позволяет объективно оценить степень защищенности населения от кори.
Обязательным условием элиминации кори является лабораторное подтверждение диагноза кори при всех спорадических случаях и, по меньшей мере, одного случая в эпидемической цепочке. В дополнение к пробам сыворотки крови и слюны, для лабораторного подтверждения также необходимо собрать от больного материал для выделения вируса. Вирус обычно выделяется, если материал собирают в первые 7 дней после появления сыпи. Для выделения вируса можно брать мочу, а также назофарингеальные мазки или кровь.
После элиминации в стране эндогенной кори необходимо уделять особое внимание импортируемым случаям кори. При этом занос заболевания может происходить даже из тех стран, в которых корь элиминирована. Кроме того, не всегда удается установить источник инфицирования. Поэтому ВОЗ рекомендует в этих условиях классифицировать случаи кори следующим образом: эндогенный (источник неизвестен); импортированный (источник известен); импортированный (источник неизвестен).
ВОЗ полагает, что проблема ликвидации кори является не технической проблемой, а политической и финансовой. Во многих странах, и особенно развитых, корь считается легким заболеванием. Этот подход может помешать ликвидации кори, поскольку в вышеупомянутых странах не будут прилагаться надлежащие усилия для элиминации кори.
До настоящего времени дата всемирной ликвидации кори не установлена. Три региона ВОЗ – Американский, Европейский и Восточно-Средиземноморский поставили задачей элиминацию кори к 2000, 2007 и 2010 гг. соответственно. Американский регион свою задачу выполнил [5]. Вместе с тем в некоторых странах этого региона возникают заносные вспышки болезни, – в Венесуэле в 2001-2002 гг. возникали распространенные эпидемии в связи с ослаблением внимания к сохранению выского уровня охвата прививками [6].
Литература:
© Т.А. Бектимиров, 2002
Источник
