Внекишечные осложнения неспецифического язвенного колита
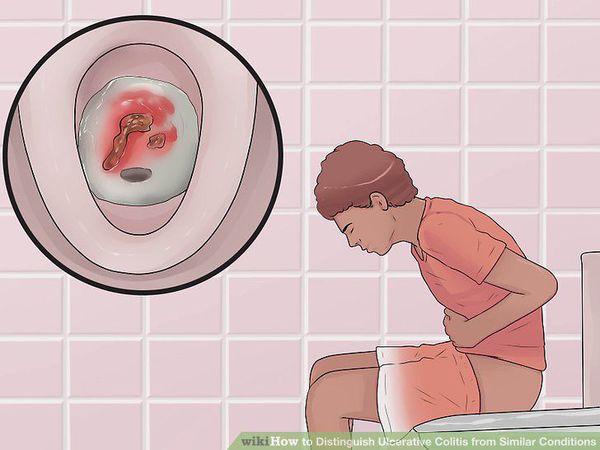
Осложнения при неспецифическом язвенном колите принято подразделять на местные и общие. Под местными обычно подразумевают кишечные осложнения, а под – общими, осложнения, связанные с другими органами и состоянием пациента в целом.
Некоторые осложнения бывают как при болезни Крона, так и при неспецифическом язвенном колите. Какие-то встречаются чаще, другие – реже. Не у всех пациентов с воспалительными заболеваниями кишечника бывают эти осложнения. Главное в профилактике осложнений – это своевременная диагностика и адекватное лечение.
Кишечные (местные) осложнения.
Кишечные осложнения происходят, при выраженном воспалении стенки кишечника в течение продолжительного времени, что приводит к распространению воспалительного процесса с внутренней слизистой оболочки вглубь кишечной стенки.
К осложнениям со стороны кишечника можно отнести:
Перфорацию (прорыв) кишечной стенки. Перфорация происходит, когда в результате хронического воспаления стенка кишечника истончается, и со временем в ней может образоваться отверстие. Это жизненно опасное осложнение, так как содержимое кишечника с огромным количеством бактерий попадает в брюшную полость, вызывая перитонит (воспаление брюшины);
Возрастание риска развития рака толстой кишки. У 5-8% пациентов с НЯК в течение 20 лет от начала заболевания выявляется рак толстого кишечника (в целом в популяции здоровых людей процент заболеваемости раком составляет 3-6%). Риск выше при тяжелом течении болезни и большой распространенности патологического процесса;
Быстропрогрессирующий колит. Это осложнение бывает менее, чем у 10% пациентов с колитом. В случае прогрессирования течения колита стенка всей ободочной кишки ободочная кишка воспаляется, отекает и теряет тонус. Кишка расширяется и перестаёт нормально функционировать. На рентгенологических снимках видны раздутые газом петли кишечника. У пациентов с болезнью Крона это осложнение встречается редко;
Токсический мегаколон – жизненно опасное воспаление толстого кишечника, которое возникает при наиболее неблагоприятном течении быстропрогрессирующего колита. Оно проявляется острым нарушением тонуса толстой кишки и дилатацией (расширением) её просвета более 6 см и сопровождается симптомами общей интоксикации. В результате расширения кишка теряет способность сокращаться и продвигать каловые массы и газы. Дилатация может быть полной (на протяжении всего толстого кишечника ) или сегментарной (когда расширен только какой-то участок кишки). В результате у пациента появляются такие симптомы: боль в животе, вздутие кишечника, высокая температура, общая интоксикация и обезвоживание, тахикардия (учащение сердцебиения) более 120 ударов в минуту, лейкоцитоз (повышение содержания лейкоцитов в крови) выше 10,5 *109/л. В таких случаях необходимо немедленное лечение, целью которого является декомпрессия (уменьшение давления газов) в кишечнике для предотвращения разрыва, для этого применяется назогастральный зонд (тонкая гибкая трубка, которая вводится для отвода газов из кишечника). Если в течение суток у пациента нет улучшения (что случается только в 4% случаев), показано хирургическое лечение. Токсический мегаколон чаще встречается у пожилых пациентов.
Диагностические критерии токсического мегаколона:
- Первый критерий – дилатация (расширение) толстой кишки на рентгенологических снимках.
- Второй критерий – наличие трёх симптомов из четырёх: лихорадка выше 38о С тахикардия (учащение сердцебиения) > 120 ударов в минуту, лейкоцитоз (повышение содержания лейкоцитов в крови)> 10,5 109/л) или анемия.
- Третий критерий – наличие одного из симптомов: обезвоживание, изменение психического состояния, электролитные нарушения или гипотония (снижение артериального давления).
Общие (системные) осложнения при неспецифическом язвенном колите.
Термин “системные” (или внекишечные) относятся к осложнениям с поражением других органов или возникновением состояний организма, которые влияют на пациента в целом, а не только на деятельность кишечника.
Системные осложнения при неспецифическом язвенном колите включают: лихорадку, слабость и потерю аппетита. Они являются отражением воспалительного процесса в кишечнике.
Кроме того, системные осложнения при неспецифическом язвенном колите могут проявляться:
- Артритом;
- Остеопорозом и снижением прочности кости;
- Заболеваниями глаз;
- Заболеваниями печени и почек;
- Первичным склерозирующим холангитом;
- Желчекаменной болезнью;
- Панкреатитом;
- Болезнями кожи;
- Анальной трещином;
- Афтозным стоматитом
Из всех внекишечных осложнений, артрит является наиболее распространенным. Часто встречается одновременное поражение глаз, кожи и суставов. По неизвестным причинам у некоторых пациентов внекишечные проявления могут преобладать, а в некоторых случаях даже затмить кишечные симптомы, что может значительно затруднить диагностику. Особенно часто это встречается у детей. Поэтому, важно сохранять бдительность в отношении подростков, у которых рост и развитие отстают от сверстников, чувствуют недомогание и слабость, лихорадку. Это могут быть системные проявления воспалительных кишечных заболеваний.
Что приводит к появлению внекишечных симптомов?
Причина пока не известна, но считается, что все эти осложнения происходят в результате неадекватной реакции иммунной системы организма. Иммунная система проявляет гиперреактивность (избыточный иммунный ответ) при проникновении патогенных микроорганизмов, что приводит к воспаление в других частях тела, так же как и в кишечнике. До сих пор неизвестно, почему некоторые люди страдают от этого, а другие – нет.
Вполне вероятно, что у Вас может не быть ни одного из перечисленных осложнений, важно знать о них и обратиться к врачу, если у Вас возникли любые изменения в вашем самочувствии. Помните: выявление системных осложнений может быть ключевым фактором для назначения более эффективного лечения.
Источник
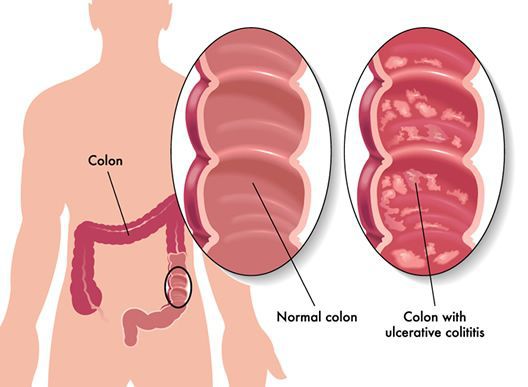
Неспецифический язвенный колит (или просто язвенный колит) — хроническое воспаление толстой кишки аутоиммунного характера. Данное заболевание относится к группе воспалительных заболеваний толстого кишечника.
Эпидемиология
Заболевание преобладает в развитых странах Европы и Северной Америки. Язвенный колит встречается в 20-260 случаев на 100 000 человек. С каждым годом число заболевших увеличивается.[2]
Чаще всего болеют лица в возрасте от 21 до 42 лет, а также пациенты после 54 лет. Самые опасные периоды в развитии язвенного колита — это первый год болезни (из-за быстрого развития воспаления при фульминантном течении появляются осложнения, опасные для жизни) и десятый год (за этот период развиваются злокачественные новообразования).
Факторы риска до сих пор до конца не изучены. Существует следующая закономерность:
- Взаимосвязь курения и язвенного колита. По статистическим данным курящие люди реже болеют язвенным колитом.
- Аппендэктомия (удаление аппендицита) в анамнезе снижает заболеваемость язвенным колитом.
- Снижение количества пищевых волокон способствует появлению болезни.
- Лица, чаще болеющие детскими инфекциями, имеют склонность к появлению данного заболевания.
Этиология
Происхождение язвенного колита на сегодняшний день неизвестно. Существуют следующие теории развития заболевания:
- Язвенный колит возникает под действием определённых экзогенных (внешних) факторов, которые не известны. Предположительной причиной является инфекция.
- Заболевание имеет аутоиммунный характер. Существует наследственная предрасположенность к развитию болезни. Под воздействием определённых факторов запускаются иммунные реакции, вырабатываются антитела, направленные на клетки толстого кишечника.
- Язвенный колит развивается вследствие реакции организма на определённые продукты питания, при этом воспаляется кишечная стенка.
Основными симптомами заболевания являются:
- кишечные кровотечения;
- диарея;
- запор;
- боль в животе;
- тенезмы (ощущение постоянных режущих, тянущих, жгучих болей в толстой кишке — позывов к дефекации, однако при этом выделение кала не происходит);
- лихорадка;
- снижение массы тела;
- тошнота, рвота;
- слабость;
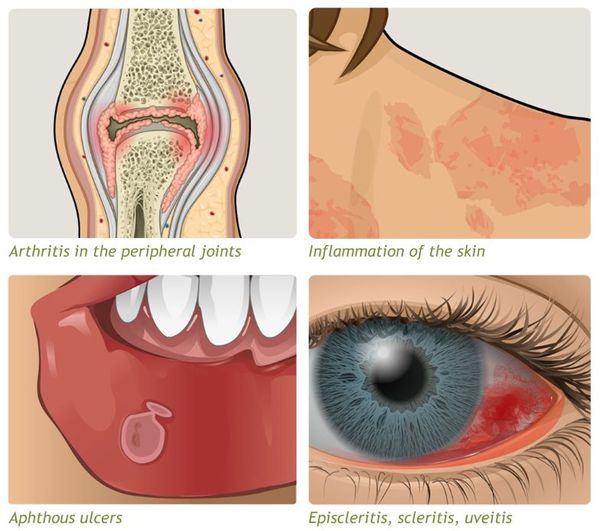
- внекишечные симптомы (артрит, узловатая эритема, увеит и другие).
Характер преобладающей симптоматики зависит от тяжести заболевания и вовлечённого в воспалительный процесс отдела толстого кишечника. Например, при тотальном поражении наблюдается частый жидкий стул с большим количеством крови в кале, боли в животе спастического характера. При тяжёлом течении присоединяются симптомы общей интоксикации (лихорадка, тошнота, рвота, слабость).

При поражении дистальных отделов толстого кишечника (проктит) чаще возникает запор, ложные позывы на дефекацию, тенезмы, в кале обнаруживаются следы алой крови, слизи или гноя. Для оценки тяжести язвенного колита предложены критерии Truelove и Witts.
При язвенном колите происходит каскад воспалительных реакций. В результате воздействия триггерного (инициирующего) фактора стимулируются Т- и В-лимфоциты, что, в свою очередь, приводит к образованию иммуноглобулинов М и G. Дефицит Т-супрессоров усиливает аутоиммунный ответ. Образование иммуноглобулинов М и G приводит к появлению иммунных комплексов и активации сиcтемы комплемента, который обладает цитотоксическим действием. В очаг воспаления проникают нейтрофилы и фагоциты, при этом высвобождаются медиаторы воспаления.
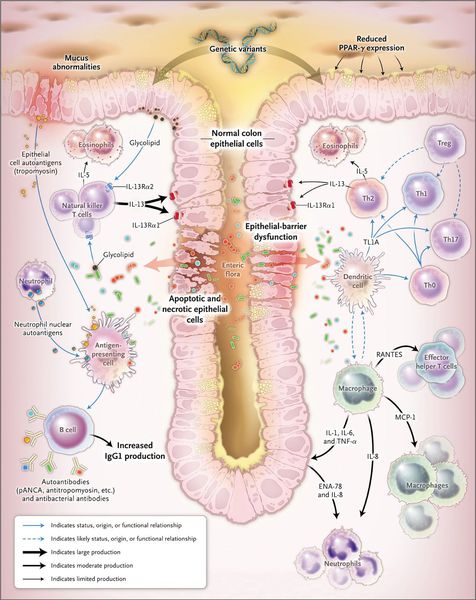
Одним из механизмов патогенеза язвенного колита является нарушение барьерной функции слизистой оболочки толстой кишки и регенераторной функции.
Реакция организма на стресс с патологическим нейрогуморальным ответом приводит к активизации аутоиммунного процесса. Часто больные язвенным колитом имеют эмоциональную нестабильность.
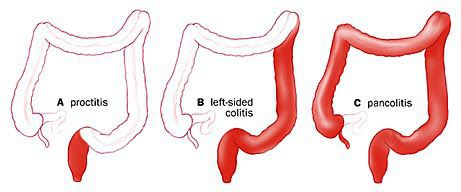
По распространённости процесса различают:
- проктит (с вовлечением прямой кишки);
- левосторонний колит (поражение прямой сигмовидной и нисходящей ободочной кишки);
- тотальный колит (поражение всех отделов толстого кишечника).
По степени тяжести течения:[3]
- лёгкое течение;
- среднетяжёлое течение;
- тяжёлое течение.
По характеру течения:
- острое течение (менее 6 месяцев от начала болезни);
- фульминантное (быстро развивающееся);
- постепенное;
- хроническое непрерывное течение (периоды ремиссии (ослабления симптомов) менее 6 месяцев при правильном лечении);
- хроническое рецидивирующее течение (периоды ремиссии более 6 месяцев): редко рецидивирующее (один раз в год или меньше) или часто рецидивирующее (более 2 раз в год).
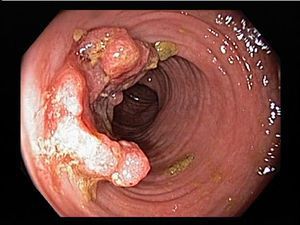
Местные осложнения
К местным осложнениям относятся:
- перфорация;
- токсическая дилатация (расширение) толстого кишечника;
- обильное кишечное кровотечение;
- колоректальный рак.
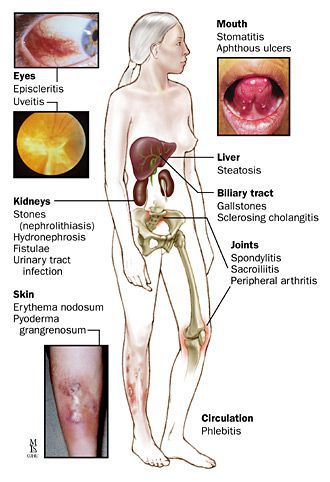
Системные осложнения
Проявляются внекишечными симптомами, причина которых до сих пор не изучена. Чаще поражаются ротовая полость, кожа, суставы.
К системным осложнениям относятся:
- узловатая эритема (поражение кожи и подкожной клетчатки);
- гангренозная пиодермия (поражение кожи крупными болезненными язвами);
- эписклерит (поражение эписклеральной ткани глаза);
- артропатия (поражение суставов);
- анкилозирующий спондилит (воспаление суставов позвоночника);
- поражения печени (повышение трансаминаз крови, гепатомегалия);
- первичный склерозирующий холангит (сужение просвета желчных протоков в результате воспаления).
При диагностике в первую очередь оценивается клиника заболевания, анамнез, производится осмотр с обязательным пальцевым исследованием прямой кишки.
Наиболее важными в диагностике язвенного колита являются эндоскопические методы исследования: ректороманоскопия, колоноскопия с биопсией. Так же для уточнения диагноза применяются ирригоскопия, МСКТ-колоноскопия.
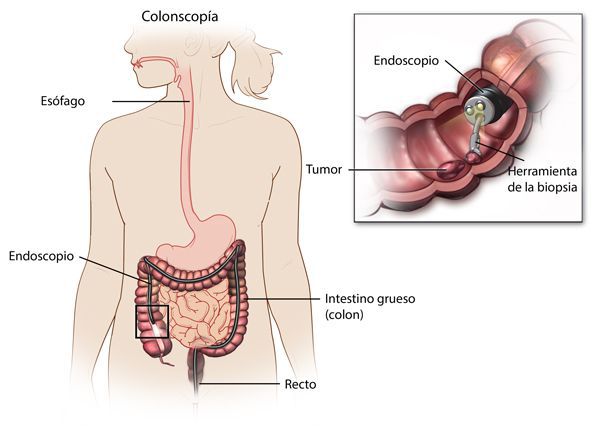
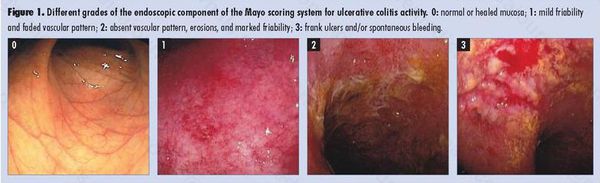
По эндоскопической картине можно определить степень воспаления толстого кишечника. Существуют четыре степени воспаления кишечника:
- При I степени наблюдается отёчность слизистой оболочки, гиперемия, сглаженность или отсутствие сосудистого рисунка, определяются точечные кровоизлияния, слизистая ранима, контактно кровоточит.
- При II степени добавляется зернистость, могут присутствовать эрозии, фиброзный налёт на стенках кишки.
- При III степени эрозии сливаются между собой, образуются язвы, в просвете кишки гной и кровь.
- При IV степени, помимо вышесказанного, появляются псевдополипы, состоящие из грануляционной ткани.
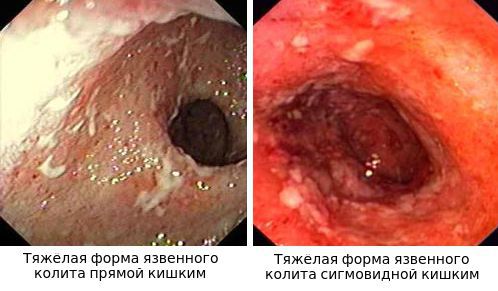
Язвы не проникают глубже подслизистого слоя.
При рентгенологическом исследовании определяется:
- отсутствие гаустр (мешкообразных выпячиваний стенки толстой кишки);
- сглаженность контуров;
- изъязвления, отёк, зубчатость, двойной контур;
- утолщение слизистой и подслизистой оболочек;
- преимущественно продольные и грубые поперечные складки;
- воспалительные полипы.
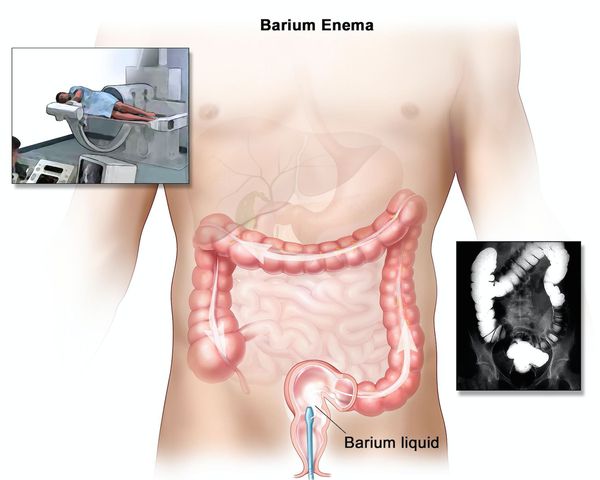
Ирригоскопия помогает не только в диагносте язвенного колита, но и в выявлении серьёзных осложнений, таких как токсическая дилатация (чрезмерное расширение просвета толстой кишки).
Дифференциальный диагноз:
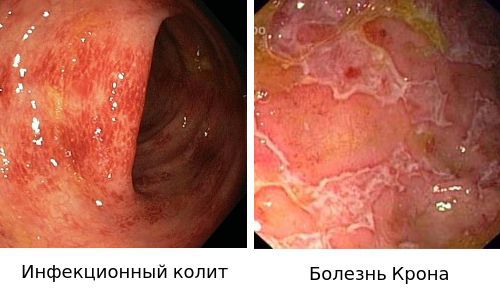
- Для подтверждения диагноза «Инфекционный колит» используют бактериологическое исследование.
- Диагноз «Болезнью Крона» ставится на основании эндоскопической картины и гистологического исследования биоптата слизистой.
- Ишемический колит.
Тактика зависит от локализации поражения и тяжести течения. При дистальных формах заболевания течение обычно лёгкое, поэтому больные могут лечиться в амбулаторных условиях. Тотальное или левостороннее поражение чаще имеет тяжёлое течение, поэтому требует госпитализации и лечения в условиях стационара.
Диета
Назначаются диеты № 4, 4Б, 4В по Певзнеру.
Консервативная терапия
К консервативной терапии относятся:
- аминосалицилаты, препараты 5-аминосалициловой кислоты (5-АСК, месалазин);
- кортикостероиды;
- иммунодепрессанты;
- билогическая терапия.
Аминосалицилаты являются препаратами первой линии и применяются в первую очередь. Для купирования атаки язвенного колита обычно требуется 3-6 недель терапии по 1-2 г/кг в сутки. После этого проводится противорецидивное лечение сульфасалазином (3 г/сут) или месалазином (2 г/сут).
При дистальном поражении (проктит) отдаётся предпочтение формам препарата в виде свечей. При левостороннем поражении — препаратам в форме пены для ректального применения. При тотальном поражении используют таблетированные формы препаратов.
При лечении данными препаратами ремиссия достигается в 74-81 % случаев.
Наиболее выраженным и эффективным противовоспалительным средством являются глюкокортикоиды.
Основными показаниями для лечения глюкокортикоидами являются:
- острое течение тяжёлой и среднетяжёлой степени;
- тяжёлое или среднетяжёлое левостороннее и тотальное поражение при наличии III степени воспаления по данным эндоскопического исследования;
- неэффективность или недостаточная эффективность лечения аминосалицилатами при хроническом течении заболевания.
При остром тяжёлом течении назначают внутривенное введение глюкокортикоидов (преднизолона не менее 120 мг/сут) 4-6 раз в день. Обязательно проводится коррекция водно-электролитного баланса, переливание компонентов крови, гемосорбция. Через неделю после внутривенного введения переходят на приём преднизолона внутрь. За это время проводится гастроскопия для исключения язвенной болезни желудка и двенадцатиперстной кишки.
При среднетяжёлой форме можно ограничиться пероральным приёмом преднизолона. Обычно преднизолон назначается в дозе 1,5-2 мг/кг массы тела в сутки. Максимальная доза 100 мг (у лиц пожилого возраста 60 мг).
Если отсутствуют побочные эффекты, то приём продолжают ещё 10-14 дней, затем снижают дозу на 10 мг каждые 10 дней. С 30-40 мг переходят на однократный приём преднизолона. С 30 мг дозу снижают по 5 мг в неделю. Обычно курс гормональной терапии составляет от 8 до 12 недель. Параллельно с гормонотерапией применяют аминосалицилаты до полной отмены гормонов.
При проктите применяются глюкокортикоиды ректально в микроклизмах. Обычно для этого используют гидрокортизон, применяют после дефекации 2 раза в день.
Побочные эффекты гормонотерапии:
- отёки;
- артериальная гипертензия;
- остеопороз;
- различные вегетативные расстройства;
- может способствовать развитию язвы желудка, а, как следствие, может возникнуть желудочно-кишечное кровотечение.
Современным глюкокортикоидом является буденофальк (содержащий будесонид). Суточная доза составляет 3 мг будесонида (1 капсула) 4-6 раз в сутки.
При лечении глюкокортикоидами может возникнуть гормональная зависимость или даже гормонорезистентность, которая формируется у 20-35 % больных тяжёлым язвенным колитом. Гормональная зависимость — это ответ организма на лечение глюкокортикоидами, при котором возобновляется воспалительный процесс после снижения дозировки.
При отсутствии эффекта от гормональной терапии назначают препараты, обладающие иммуносупрессивным действием, а также биологическую терапию. Основными из них являются 6-меркаптопурин и азатиоприн — это препараты первой линии. Они помогают уменьшить дозу гормонов и отменить их в 62-71 % случаев. Лечение обычно начинают вместе с гормонотерапией. Максимальная суточная доза — 150 мг. Незначительное количество побочных эффектов, по сравнению с глюкокортикоидами, позволяет применять препарат на протяжении многих лет.
Также существует аналогичный препарат — метотрексат, который применяется при непереносимости азатиоприна или для ускорения лечебного эффекта. Внутрь или внутримышечно по 30 мг в неделю. Эффект наступает через 2-4 недели
Если отсутствует эффект от азатиоприна и 6-меркаптопурина, применяют препараты второй линии — это инфликсимаб и циклоспорин А.
При отсутствии эффекта от второго введения инфликсимаба и 7-дневного курса циклоспорина А показано хирургическое лечение.
Противорецидивное лечение
После купирования острых воспалительных процессов, назначают противорецидивную терапию аминосалицилатами на срок до 6 месяцев. В случае успешного лечения и отсутствии клинических и эндоскопических признаков заболевания, терапию отменяют.
В случае нестабильного эффекта от противорецидивного лечения терапию продлевают дополнительно сроком на 6 месяцев.
При неэффективности монотерапии аминосалицилатами добовляют к лечению иммуносупрессоры (азатиоприн или 6-меркаптопурин) и гормоны.
Пациентам с язвенным колитом, получающих консервативную терапию, необходимо постоянное наблюдение врача, регулярное эндоскопическое исследование с биопсией.
Хирургическое лечение
По статистике хирургическое лечение показано больным в 11-22 % случаев. Единственным способом радикального хирургического лечения язвенного колита является колпроктэктомия, то есть удаление всей толстой кишки. Основными показаниями к хирургическому лечению являются:
- отсутствие эффекта от консервативного лечения;
- развитие осложнений язвенного колита (кровотечение, перфорация, рак, токсическая дилатация толстого кишечника).
Послеоперационные осложнения
Возникают у ослабленных пациентов на фоне тяжёлого течения заболевания:
- эвентрация (выпадение кишечника через дефект в брюшной стенке );
- несостоятельность швов кишечных стом;
- серозный перитонит (воспаление брюшины);
- полисерозит;
- абсцессы брюшной полости;
- пневмония.
При несвоевременном хирургическом лечении в послеоперационном периоде присоединяются другие осложнения в 59-81 % случаев, а летальность составляет от 11 до 49 %. При хирургическом лечении до возникновения тяжёлых кишечных осложнений (перфорация, токсическая дилатация и т. д.) эти цифры снижаются до 8-12 % и 0,5-1,5 % соответственно.
Таким образом, правильная диагностика, рациональная консервативная терапия и своевременное хирургическое лечение помогают добиться хороших результатов. В таком случае прогноз благоприятный. Но, в связи с длительным периодом нетрудоспособности, многие пациенты нуждаются в медико-социальной экспертизе и оформлении инвалидности.
Источник
