Вирус кори клеточное строение
Оглавление темы “Вирус кори. PC-вирус. Коронавирусы. Аденовирусы.”:
1. Корь. Вирус кори. Свойства вируса кори. Эпидемиология кори. Антигены вируса кори.
2. Патогенез кори. Клиника кори. Признаки кори. Сыпь при кори. Пятна Бельского-Филатова-Коплика.
3. Диагностика кори. Лечение кори. Профилактика кори.
4. Респираторно-синцитиальный вирус. PC-вирус. Свойства РС-вируса. Эпидемиология респираторно-синцитиального вируса.
5. Антигены респираторно-синцитиального вируса. Патогенез, клиника поражений респираторно-синцитиального вируса.
6. Диагностика рс-вируса. Лечение поражений рс-вируса.
7. Коронавирусы. Респираторные коронавирусы. Эпидемиология коронавирусных инфекций.
8. Антигены коронавирусов. Патогенез, клиника поражений коронавирусов. Диагностика, лечение коронавирусов.
9. Аденовирусы. Респираторные аденовирусы. Эпидемиология поражений аденовирусов. Распространенность аденовирусов.
10. Антигены аденовирусов. Патогенез поражений аденовирусов. Клиника, диагностика, лечение и профилактика аденовирусных инфекций.
Корь. Вирус кори. Свойства вируса кори. Эпидемиология кори. Антигены вируса кори.
Корь — острая инфекция, проявляющаяся интоксикацией, катаральными явлениями, своеобразной энантемой и папулёзно-пятнистой сыпью.
Вирус кори — типовой вид рода Morbillivirus [от лат. mоrbilli, корь]. В его состав также включены патогенные для человека вирусы под острого склерозирующего панэнцефалита и рассеянного склероза.
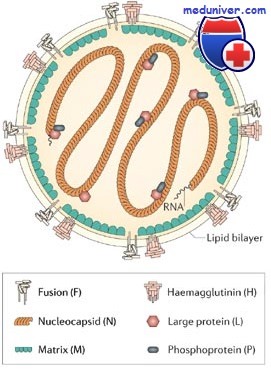
Впервые вирус кори выделили Д. Эндерс и Т. Пиблз (1954). Вирус кори имеет сферическую форму, диаметр— 150-250 нм. Геном вируса кори образован несегментированной однонитевой молекулой -РНК.
С ней ассоциированы нуклеокапсидный белок NP и полимеразные белки Р и L, образующие нуклеокапсид со спиральным типом симметрии вируса кори. Снаружи он окружён матриксным М-белком.
Оболочка вируса кори образована двойным слоем липидов, включающим гликопротеипы Н (гемагглютинин) и F (белок слияния). В культуре клеток вирус кори даёт характерный цитопатический эффект с образованием гигантских клеток и/или синцитиев, либо образует зернистые тельца включений в цитоплазме и ядре.
Эпидемиология кори
Корь распространена повсеместно, а в некоторых странах она эндемична. Резервуар кори — больной человек.
Возбудитель кори передаётся воздушно-капельным путём. Наибольшую эпидемическую опасность больной представляет в продромальный период и период кожных высыпаний. Вирус кори нестоек во внешней среде, чувствителен к инсоляции, высоким температурам и быстро разрушается под действием дезинфектантов и детергентов.
Антигенная структура вируса кори
Основные антигены вируса кори — гемагглютинин, белок F и нуклеокапсидный белок NP. AT к гемагглютинину и F-протеину проявляют цитотоксическое действие, направленное против инфицированных клеток.
Вирус кори имеет общие антигенные детерминанты с прочими морбилливирусами. Антигенная структура вируса кори стабильная. Все известные штаммы принадлежат к одному серологическому варианту.
– Также рекомендуем “Патогенез кори. Клиника кори. Признаки кори. Сыпь при кори. Пятна Бельского-Филатова-Коплика.”
Источник
Корь является острым вирусным заболеванием, для которого присущи поэтапное высыпание пятнисто-папулезной сыпи, двухволновая лихорадка, симптомы острого респираторного заболевания, интоксикации и конъюнктивит. Вирус кори паразитирует только в организме человека, куда попадает воздушно-капельным путем.
В настоящее время заболеванию более всего подвержены дети дошкольного возраста и школьники. После перенесенного заболевания развивается пожизненный иммунитет.
Корь известна человечеству с древних времен. Впервые болезнь описал английский врач Сиденгам в XVII веке. В 1954 году J. Enders и Т. Peebles был выделен вирус кори, что явилось в дальнейшем основой для создания коревых вакцин, благодаря применению которых существенно снизились заболеваемость, смертность и летальность. Проблемой сегодняшнего дня является рост числа случаев заболеваемости среди привитых и людей старших возрастных групп, что связано с угасанием иммунитета спустя 10 — 15 лет после вакцинации.
Рис. 1. На фото корь у ребенка.
Вирус кори
Вирус кори (Measles virus) в организм больного человека проникает через клетки слизистых оболочек полости рта, глотки, дыхательных путей. Их огромное число содержится в слюне, слизи, мокроте. На определенных этапах развития заболевания возбудители циркулируют в крови больных.
Вирус кори принадлежит к роду Morbillivirus (от лат. mоrbilli, корь), семейству Paramyxoviridae (парамиксовирусов). К роду Morbillivirus принадлежат так же вирусы подострого склерозирующего энцефалита и рассеянного склероза.
Рис. 2. На фото вирус кори (вид в электронном микроскопе).
- Вирус кори имеет сферическую форму. Его диаметр составляет 120 — 200 нм.
- Геном вируса представлен однонитевой РНК. Нуклеокапсид имеет спиралевидный вид. Снаружи он окружен матриксным белком (М-белок).
- Оболочка вируса представляет собой двойной слой липидов, в состав которых входит гемагглютинин (гликопротеид Н) и белок слияния (гликопротеид F).
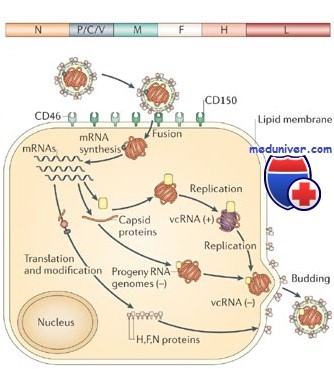
- Вирионы, сливаясь с клетками-мишенями, проникают в их цитоплазму, где происходит воспроизведение (репликация) и сборка новых вирусных частиц. Выход вирионов из клетки происходит путем почкования.
- Парамиксовирусы обладают способностью, связываясь посредством V белка с mda5 иммунного рецептора, ограничивать иммунный ответ инфицированной клетки.
- В цитоплазме клеток-мишеней вирус существует в форме гигантских клеток (синцитиев), либо в форме зернистых телец (включений), которые локализуются как в цитоплазме, так и в ядре клеток.
Рис. 3. На фото видим, как вирусные частицы отпочковываются от поверхности инфицированной клетки (розовый и желтые цвета). Нуклеокапсид (синий цвет) окружается липопротеиновой оболочкой (красный цвет).
к содержанию ↑
Антигенная структура
Вирусы кори содержат антигены — вещества, на которые в организме больного вырабатываются антитела. Основными антигенами являются:
- гликопротеин Н,
- гликопротеин F,
- нуклеокапсидный белок NP.
Рис. 4. Схема строения вируса кори.
Возбудители весьма чувствительны к факторам внешней среды — солнечному свету, высокой температуре окружающей среды, дезинфицирующим и моющим средствам. Они быстро погибают при кипячении. При комнатной температуре живут только несколько часов.
Рис. 5. На фото вирусная частица («вирион»).
Рис. 6. На фото вирус кори (негативное изображение).
к содержанию ↑
Эпидемиология кори
Корь входит в группу самых заразных заболеваний в мире. Даже кратковременный контакт с источником инфекции приводит к заболеванию. Болезнь распространена почти во всех странах мира, но самый высокий уровень заболеваемости регистрируется в странах Африки.
Эпидемии кори повторяются с периодичностью в 2 — 4 года, что связано с ростом накопления восприимчивого контингента. Пик заболеваемости приходится на последние месяцы зимы и начало весны. После кори в организме развивается стойкий пожизненный иммунитет. Повторные случаи заболевания встречаются редко.
Уровень защищенности от кори — главный регулятор эпидемического процесса. Однако сегодня массовая вакцинопрофилактика пока еще не в силах обеспечить победу над этим заболеванием.
Рис. 7. На фото корь у ребенка.
Источник инфекции
Больной корью является единственным источником инфекции. Выделение возбудителей начинается с последних дней инкубационного периода и продолжается вплоть до 4-го дня периода высыпания.
Пути распространения инфекции
Вирусы кори передаются от больного человека воздушно-капельным путем. Мельчайшие капельки слизи, содержащие огромное количество коревых вирусов, при кашле, разговоре и чихании распространяются на значительное расстояние. Передача возбудителей через предметы быта малозначима из-за слабой устойчивости возбудителей во внешней среде.
Рис. 8. При чихании во внешнюю среду выходит около 40 тыс. капелек слизи со скоростью 45 м/сек. При кашле мельчайшие капли мокроты распространяются на расстояние до 9 метров.
Восприимчивый контингент
Корью болеют люди всех возрастов, ранее не вакцинированные и не болевшие в прошлом. Заболевание является высокозаразным. Из 100 человек, контактирующих с больным, заболевает 95 — 96 человек. Максимум случаев заболевания приходится на лиц дошкольного и школьного возрастов. В первые месяцы жизни (до 9-и месяцев) дети находятся под защитой пассивного иммунитета, который передается от матери через плаценту и грудное молоко. После заболевания развивается пожизненный иммунитет.
Статьи раздела “Корь”
Самое популярное
ПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Источник
№ 32 Вирус кори. Таксономия. Характеристика. Лабораторная диагностика. Специфическая профилактика.
Корь — острая инфекционная болезнь, характеризующаяся лихорадкой, катаральным воспалением слизистых оболочек верхних дыхательных путей и глаз, а также пятнисто-папулезной сыпью на коже.
Таксономия. РНК-содержащий вирус. Семейства Paramyxoviridae. Род Morbillivirus.
Структура и антигенные свойства. Вирион окружён оболочкой с гликопротеиновыми шипами. Под оболочкой находится спиральный нуклеокапсид. Геном вируса — однонитевая, нефрагменти-рованная минус РНК. Имеются следующие основные белки: NP — нуклеокапсидный; М — матриксный, а также поверхностные гли-козилированные белки липопротеиновой оболочки — гемагглютинин (Н) и белок слияния (F), гемолизин. Вирус обладает гемагглютинирующей и гемолитической активностью. Нейраминидаза отсутствует. Имеет общие антигены с вирусом чумы собак и крупного рогатого скота.
Культивирование. Культивируют на первично-трипсинизированных культурах клеток почек обезьян и человека, перевиваемых культурах клеток HeLa, Vero. Возбудитель размножается с образованием гигантских многоядерных клеток — симпластов; появляются цитоплазматические и внутриядерные включения. Белок F вызывает слияние клеток.
Резистентность. В окружающей среде нестоек, при комнатной температуре инактивируется через 3-4 ч. Быстро гибнет от солнечного света, УФ-лучей. Чувствителен к детергентам, дезинфектантам.
Восприимчивость животных. Корь воспроизводится только на обезьянах, остальные животные маловосприимчивы.
Эпидемиология. Корь — антропонозная инфекция, распространена повсеместно. Восприимчивость человека к вирусу кори чрезвычайно высока. Болеют люди разного возраста, но чаще дети 4—5 лет.
Источник инфекции — больной человек.
Основной путь инфицирования — воздушно-капельный, реже — контактный. Наибольшая заражаемость происходит в продромальном периоде и в 1-й день появления сыпи. Через 5 дней после появления сыпи больной не заразен.
Патогенез. Возбудитель проникает через слизистые оболочки верхних дыхательных путей и глаз, откуда попадает в подслизистую оболочку, лимфатические узлы. После репродукции он поступает в кровь (вирусемия) и поражает эндотелий кровеносных капилляров, обуславливая тем самым появление сыпи. Развиваются отек и некротические изменения тканей.
Клиника. Инкубационный период 8-15 дней. Вначале отмечаются острые респираторные проявления (ринит, фарингит, конъюнктивит, фотофобия, температура тела 39С). Затем, на 3—4-й день, на слизистых оболочках и коже появляется пятнисто-папулезная сыпь, распространяющаяся сверху вниз: сначала на лице, затем на туловище и конечностях. За сутки до появления сыпи на слизистой оболочке щек появляются мелкие пятна, окруженные красным ореолом. Заболевание длится 7—9 дней, сыпь исчезает, не оставляя следов.
Возбудитель вызывает аллергию, подавляет активность Т-лимфоцитов и иммунные реакции, что способствует появлению осложнений в виде пневмоний, воспаления среднего уха и др. Редко развиваются энцефалит и ПСПЭ.
Иммунитет. После перенесенной кори развивается гуморальный стойкий пожизненный иммунитет. Повторные заболевания редки. Пассивный иммунитет, передаваемый плоду через плаценту в виде IgG, защищает новорожденного в течение 6 месяцев после рождения.
Микробиологическая диагностика. Исследуют смыв с носоглотки, соскобы с элементов сыпи, кровь, мочу. Вирус кори можно обнаружить в патологическом материале и в зараженных культурах клеток с помощью РИФ, РТГА и реакции нейтрализации. Характерно наличие многоядерных клеток и антигенов возбудителя в них. Для серологической диагностики применяют РСК, РТГА и реакцию нейтрализации.
Лечение. Симптоматическое.
Специфическая профилактика. Активную специфическую профилактику кори проводят подкожным введением детям первого года жизни или живой коревой вакцины из аттенуированных штаммов, или ассоциированной вакцины (против кори, паротита, краснухи). В очагах кори ослабленным детям вводят нормальный иммуноглобулин человека. Препарат эффективен при введении не позднее 7-го дня инкубационного периода.
Источник
Инфекция вызванная вирусом кори: клиника, диагностикаВозбудитель кори — минус-однонитевой оболочечный РНК-вирус рода Morbillivirus семейства Paramyxoviridae. Существует всего один серотип этого вируса, кодирующий шесть структурных белков, включая два трансмембранных гликопротеина (белок слияния [F] и гемагглютинин [Н]), которые облегчают прикрепление и проникновение вируса в клетки хозяина. Защитными считают антитела к белкам F и Н. Патогенез и эпидемиология инфекции вызванной вирусом кори. На начальной стадии заболевания вирус кори поражает эпителий верхних дыхательных путей, а затем распространяется в окружающую лимфоидную ткань, что приводит к первичной виремии и поражению ретикулоэндотелиальной системы. Последующая инвазия приводит к вторичной виремии и распространению вируса по всему организму, обусловливающему клинические признаки инфекции. Вирус кори передаётся воздушно-капельным путём и обладает высокой контагиозностью. Инкубационный период 9—12 дней. Дети становятся заразными за 3 дня до возникновения сыпи. После выздоровления формируется стойкий пожизненный иммунитет. Смертельный исход у здоровых детей регистрируют редко; обычно он связан со снижением иммунитета (при ВИЧ-инфекции) или недостаточным питанием (особенно при дефиците витамина А).
Самые высокие показатели смертности отмечают среди детей в возрасте до двух лет. Эндемическое распространение возможно при численности населения, превышающей 500 тыс. человек. Недостаточный охват населения вакцинацией привёл к возникновению новых вспышек, казалось бы, уже побеждённой болезни. Клинические признаки кори. В течение первых 2—4 дней болезни, на фоне лихорадки, насморка, возникает энантема — мелкие белёсые папулы (пятна Коплика) на слизистой оболочке ротовой полости в области первых ложнокоренных зубов. Характерная сыпь (экзантема) возникает за ушами и начинает распространяться по окружности. С 3—4-го дня болезни она приобретает коричневый оттенок и сопровождается шелушением кожи. Осложнения кори — вторичная пневмония, средний отит и круп.
В одном из 1 тыс. случаев возникает острый постинфекционный энцефалит, характеризующийся высоким уровнем смертности и инвалидизации. У детей с лейкемией возможно развитие подострого энцефалита (тяжёлое хроническое прогрессирующее заболевание). Подострый склерозирующий панэнцефалит регистрируют достаточно редко. Он развивается обычно через полгода после выздоровления и отличается высоким уровнем смертности. Диагностика инфекции вызванной вирусом кори. Диагностика основана на данных клинической картины (у вакцинированных пациентов возможно атипичное течение заболевание). Для подтверждения диагноза применяют РТГА или IgM-специфичный ИФА. Эффективным считают определение IgM в слюне. Для диагностики подострого склерозируюшего панэнцефалита применяют метод обнаружения вирус-специфических антител (специфических IgM) в спинномозговой жидкости. Кроме того, в настоящее время часто применяют молекулярно-генетические методы с использованием обратной транскриптазы и молекулярное типирование вируса. – Вернуться в раздел “Микробиология” Оглавление темы “Вирусные инфекции”:
|
Источник
Корь (лат. morbilli) – острая высококонтагиозная капельная инфекция, для которой характерно воспаление респираторного тракта, лихорадка, недомогание, кожная сыпь. Болезнь часто сопровождается серьезными осложнениями, поражает главным образом детей. Вирус кори выделен в 1954 г. Корь – РНК-содержащий вирус относится к семейству Paramyxoviridae, роду Morbilllvirus. Описан только один серологический вариант. Человек – единственный хозяин этого вируса. До введения обязательной вакцинации, корь была самой распространенной детской болезнью; с началом всеобщей иммунизации нередки заболевания лиц старшего возраста.
Корь с током воздуха может распространяться на значительные расстояния, это один из самых быстро распространяющихся вирусов. Носительство не отмечено, поэтому источником инфекции может быть только больной человек, у которого вирус выделяется со слезной жидкостью, секретами носа, слизистой полости рта.
Входные ворота – слизистая респираторного тракта. Вирус размножается в тканях верхних дыхательных путей и конъюнктиве уже на первой неделе инкубационного периода, затем наступает вирусемия и вирус с током крови распространяется по всему телу.
Корь. Морфология, антигенная структура.
По морфологии вирус кори сходен с другими парамиксовирусами, содержит несколько антигенов: внутренние сердцевинные и поверхностные антигены наружной оболочки. Антигенные варианты не обнаружены; обладает гемагглютинирующей активностью.
Корь. Культивирование.
При размножении вируса в клеточных культурах наблюдаются характерный цитопатический эффект (образование гигантских многоядерных клеток — симпластов), появление цитоплазматических и внутриядерных включений, феномен гемадсорбции и бляшкообразование под агаровым покрытием.
Корь. Резистентность.
В окружающей среде вирус быстро погибает под действием прямого солнечного света, УФ-лучей, поэтому дезинфекцию при кори не производят.
Корь. Восприимчивость животных.
Типичную картину коревой инфекции удается воспроизвести только на обезьянах, другие лабораторные животные маловосприимчивы.
Корь. Эпидемиология.
В естественных условиях болеет только человек. Восприимчивость к кори чрезвычайно высока. Заболевание возникает в виде эпидемий, преимущественно в детских коллективах. Распространение инфекции связано с состоянием коллективного иммунитета. Могут болеть и взрослые люди. Эпидемические вспышки регистрируются чаще в конце зимы и весной. Больной становится заразным в последние дни инкубационного периода и в первые дни высыпаний. Механизм передачи возбудителя — аэрогенный.
Корь. Патогенез и клиническая картина.
Клинически корь протекает большей частью типично. Вирус проникает через слизистую оболочку верхних дыхательных путей, где происходит его репродукция, затем вирусы попадают в кровь и поражают клетки сосудов. Инкубационный период длится 8—21 день.
Продромальный период протекает по типу острого респираторного заболевания. Через короткое время (3-4 дня) на слизистых оболочках и коже появляется сыпь (макуло-папулезная), распространяющаяся сверху вниз, в течение нескольких дней сохраняется в виде пигментации, после снижения температуры выделение вируса прекращается. Элементы сыпи незаразны. Заболевание длится 7—9 дней.
Опасно также частое развитие осложнений. Осложнениями кори являются пневмония, в редких случаях — острый энцефалит и подострый склерозирующий панэнцефалит. Последнее заболевание характеризуется поражением ЦНС, развивается постепенно, чаще у детей 5—7 лет, перенесших корь, и заканчивается смертью. В развитии осложнений большое значение имеет способность вируса кори подавлять активность Т-лимфоцитов и вызывать ослабление иммунных реакций организма.
Тяжесть состояния при кори часто недостаточно оценивается. Между тем, высокая температура может сопровождаться у детей судорогами, помутнением сознания. Кашель, резь в глазах, фотофобия, конъюнктивит – утяжеляют состояние больных детей. Для этой инфекции характерно заметное угнетение неспецифической резистентности организма, что приводит к развитию вторичных инфекций, вызванных патогенными Гр+ кокками (бактериальная бронхопневмония, воспаление среднего уха, мастоидит).
На фоне иммунодефицитного состояния у маленьких детей иногда развивается первичная коревая пневмония и (реже) коревой энцефалит
Корь. Диагноз.
Диагноз кори обычно ставится на основании клинических данных. Учитывается наличие по меньшей мере одного из трех симптомов – конъюнктивит, ринит, кашель, лихорадка (выше 38°С), характерная сыпь.
Корь. Иммунитет.
После заболевания вырабатывается пожизненный прочный иммунитет. Полученные от матери антитела (естественный пассивный иммунитет) защищают ребенка до 6-ти месячного возраста.
Корь. Лабораторная диагностика.
Исследуемый материал — отделяемое носоглотки, соскобы с кожи из участка сыпи, кровь, моча, в летальных случаях — мозговая ткань.
Экспресс-диагностика основана на обнаружении специфического антигена в РИФ, а также антител класса IgM с помощью ИФА. Для выделения вируса используют культуру клеток. Идентификацию выделенного вируса проводят с помощью РИФ, РТГА, РН в культуре клеток. Для серологической диагностики используют РН, РСК, РТГА.
Корь. Специфическая профилактика и лечение.
Для специфической профилактики применяют живую ослабленную (аттенуированную) коревую вакцину, полученную А. А. Смородинцевым и М. П. Чумаковым. Вакцина вводится детям в возрасте от 1 года парентерально. У детей с выраженным иммунодефицитным состоянием введение живой вакцины может вызвать заболевание. У 95% вакцинированных формируется длительный иммунитет. В очагах кори ослабленным детям вводят противокоревой иммуноглобулин. Продолжительность пассивного иммунитета 1 мес. Лечение симптоматическое.
Farmf | фармацевтическая литература
Источник