Вирус корь все о нем

Корь (Morbilli) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
Царство — вирусы
Подцарство — РНК-содержащие
Семейство — Paramyxoviridae
Род — Morbillivirus
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
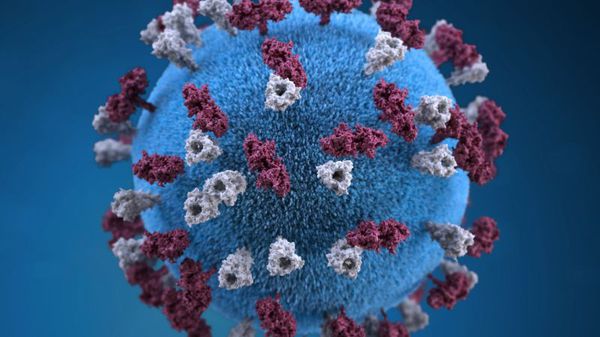
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде – чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости).[2][5]
Эпидемиология
Антропоноз. Источник заболевания – исключительно заражённый человек, также с атипичной формой заболевания. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Привитая (переболевшая) и имеющая иммунитет мать передаёт его своему ребёнку (до 3-х месяцев), то есть у таких детей имеется врожденный иммунитет, который постепенно снижается и к 10 месяцам исчезает – дети становятся восприимчивыми к заболеванию. Болеют преимущественно дети (переносящие заболевание относительно благоприятно), однако в последнее время всё чаще поступают сообщения о развитии кори у взрослых, у которых заболевание протекает крайне тяжело (причины — массовый отказ от профилактических прививок).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори.[1][3]
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
Синдромы кори:
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
Характерные жалобы больных: нарастающие слабость, вялость, снижение аппетита, нарушения сна, «песок в глазах», отёчность нижних век, иногда насморк, повышенная температура тела (до 39°С). Далее присоединяется першение в горле, появляется сухой кашель, одышка, могут быть боли в животе, диарея (наслоение вторичной флоры), появляется сыпь (с её появлением усиливаются синдромы общей инфекционной интоксикации и поражения респираторного тракта).
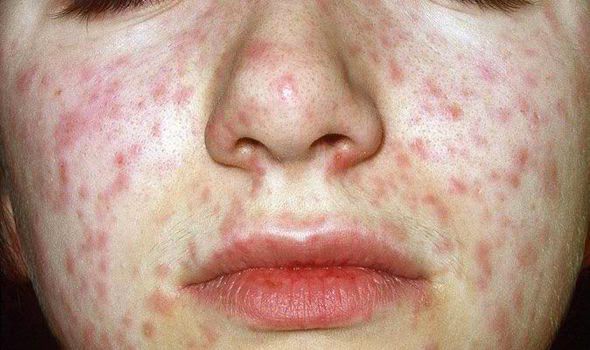
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
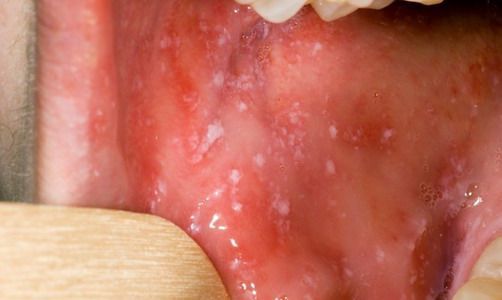
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита – СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4][5]
Дифференциальный диагноз
| признаки | корь | краснуха | псевдотуберкулёз | аллергическая сыпь |
|---|---|---|---|---|
| инк. период | 9-11 дней | 11-24 дня | 3-18 дней | до суток |
| эпидемиологические предпосылки | контакт с больным | контакт с больным | употребление сырых овощей | контакт с аллергеном |
| воспалительные изменения ВДП | выражены | умеренно выражены | умеренны или отсутствуют | нет |
| конъюнктивит | выражен | слабо выражен | слабо выражен | нет |
| ГЛАП (ув. лимфоузлов) | выражена | выражена (затылочные и заднешейные) | умеренно (мезаденит) | нет |
| характер сыпи | макуло-папулёзная | мелкопятнистая | точечная, скарлатиноподобная, макуло-папулёзная | макуло-папулёзная, зудящая |
| время появления сыпи | 3-4 день | 1 день | 2-4 день | до суток |
| этапность высыпаний | выражена | нет | нет | нет |
| патогномоничные признаки | пятна Бельского- Филатова-Коплика | пятна Форхгеймера | симптомы «перчаток и носков» | нет |
Источник
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой. Вирус кори проникает в организм воздушно-капельным путем. Инкубационный период длится до 2-х недель, иногда до 1 месяца. Катаральный период кори проявляется кашлем, лихорадкой, шейным лимфаденитом. На смену ему приходит период высыпаний с характерным для кори этапным появлением элементов сыпи. Выздоровление начинается спустя 1-2 недели от начала кори. Диагностика кори осуществляется, как правило, на основании клинических данных. Лечение преимущественно симптоматическое, направленно на снижение температуры тела, дезинтоксикацию, повышение сопротивляемости организма.
Общие сведения
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой.
Характеристика возбудителя
Вирус кори РНК-содержащий, относится к роду Morbillivirus. Во внешней среде неустойчив, инактивируется при высушивании, воздействии солнечного света, ультрафиолетового облучения, при нагревании до 50 °С. Вирус способен сохраняться в комнатной температуре 1-2 дня, при охлаждении (температурный оптимум для сохранения жизнеспособности: от -15 до -20 °С) остается активным несколько недель.
Резервуаром и источником инфекции является больной человек. Выделение инфекции начинается в последние 1-2 дня инкубации, весь продромальный период и продолжается на протяжении 4 дней периода высыпаний. В некоторых случаях время контагиозности затягивается до 10 дней с появления экзантемы. Бессимптомного носительства кори не отмечается.
Вирус кори передается по аэрозольному механизму воздушно-капельным путем. Больной выделяет возбудителя в окружающую среду во время кашля, чихания, просто при выдыхании воздуха и разговоре. Мелкодисперсная взвесь разносится с током воздуха по помещению. Ввиду слабой устойчивости вируса контактно-бытовой путь передачи исключается. При заражении корью беременной женщины возможна трансплацентарная передача инфекции.
Люди крайне восприимчивы к кори, после перенесения сохраняется пожизненный напряженный иммунитет. Обычно заболевание возникает в детском возрасте, у взрослых корь встречается редко и протекает заметно тяжелее. Пик заболеваемости приходится на зимне-весенний период, минимальное количество случаев регистрируют в августе-сентябре. Заболеваемость корью значительно снизилась в последнее время ввиду проведения плановой вакцинации населения.
Патогенез кори
Вирус внедряется в организм через слизистую оболочку верхних дыхательных путей, реплицируется в клетках их покровного эпителия и распространяется по организму с током крови, накапливаясь в структурах ретикулоэндотелиальной системы. Вирус кори имеет тропность к покровным тканям (кожа, конъюнктива, слизистые оболочки ротовой полости и дыхательных путей).
В редких случаях возможно поражение вирусом головного мозга с развитием коревого энцефалита. Пораженный вирусом эпителий слизистой респираторной системы иногда подвергается некрозу, открывая доступ для бактериальной инфекции. Имеется мнение, что возбудитель кори способен длительно сохраняться в организме, вызывая медленную инфекцию, приводящую к возникновению системных заболеваний (склеродермии, системной красной волчанки, рассеянного склероза и др.).
Симптомы кори
Инкубационный период кори продолжается 1-2 недели, в случаях введения иммуноглобулина удлиняется до 3-4 недель. Типичное течение кори происходит с последовательной сменой трех стадий: катаральной, высыпаний и реконвалесценции. Катаральный период начинается с подъема температуры и развития признаков общей интоксикации. Лихорадка может достигать крайне высоких цифр, больные жалуются на интенсивную головную боль, бессонницу, озноб, выраженную слабость. У детей симптоматика интоксикации в значительной степени сглажена.
На фоне интоксикационного синдрома в первые же дни появляется сухой кашель, отмечается слизисто-гнойная ринорея, конъюнктивит (сопровождается интенсивным отеком век) с гнойным отделяемым, светобоязнь. У детей выражена гиперемия зева, зернистость задней стенки глотки, лицо одутловатое. У взрослых катаральные признаки слабее выражены, но может иметь место регионарный лимфаденит (поражаются в основном шейные лимфоузлы). Аускультация легких отмечает жесткое дыхание и сухие хрипы. Иногда заболевание сопровождается послаблением кишечной деятельности, диспепсическими симптомами (тошнота, рвота, изжога, отрыжка).
Первая лихорадочная волна обычно составляет 3-5 дней, после чего температура тела снижается. На следующий день вновь происходит подъем температуры и усугубление интоксикации и катаральных явлений, а на слизистой оболочке щек отмечаются пятна Филатова-Коплика-Вельского – специфический клинический признак кори. Пятна располагаются на внутренней поверхности щек напротив малых коренных зубов (иногда переходя на слизистую десен), представляют собой немного приподнятые над поверхностью белые участки, окруженные тонкой полоской гиперемированной слизистой (вид «манной каши»). Как правило, при появлении сыпи эти пятна исчезают, у взрослых могут сохраняться в течение первых дней периода высыпаний. Одновременно или чуть ранее, чем пятна Филатова-Коплика-Вельского, на мягком и, частично, твердом нёбе появляется энантема, представляющая собой красные пятна с булавочную головку неправильной формы. Спустя 1-2 дня они сливаются и перестают выделяться на фоне общей гиперемии слизистой.
Общая продолжительность катарального периода составляет 3-5 дней у детей и около недели у взрослых. После чего наступает период высыпания. Сыпь при кори первоначально образуется на волосистой части головы и за ушами, распространяется на лицо и шею. Ко второму дню высыпания покрывают туловище и плечи. На третьи сутки сыпь покрывает конечности и начинает бледнеть на лице. Такая последовательность высыпаний характерна для кори, является значимым для дифференциальной диагностики признаком.
Коревая сыпь представляет собой яркую пятнисто-папулезную экзантему, склонную к формированию сливных фигурных групп с промежутками неизмененных кожных покровов. Сыпь у взрослых более выражена, чем у детей, при тяжелом течении может приобретать геморрагический характер. В периоде высыпаний усиливается катаральная симптоматика и усугубляется лихорадка и интоксикация.
Период реконвалесценции наступает спустя 7-10 дней после начала заболевания (у взрослых продолжительность кори больше), клиническая симптоматика стихает, температура тела нормализуется, элементы сыпи регрессируют (аналогично порядку появления), оставляя после себя светло-коричневые участки повышенной пигментации, исчезающие спустя 5-7 дней. На месте пигментации некоторое время остается отрубевидное шелушение (в особенности на лице). В периоде реконвалесценции имеет место снижение иммунных факторов защиты организма.
Митигированная корь представляет собой атипичную клиническую форму инфекции, встречающуюся у пассивно или активно иммунизированных лиц, либо ранее переболевших корью. Отличается более продолжительным инкубационным периодом, слабовыраженной или отсутствующей симптоматикой интоксикации и укороченным периодом катаральных проявлений. Отмечается типичная для кори экзантема, но высыпаниям могут появляться сразу на всех участках тела либо в обратной (восходящей от конечностей к лицу) последовательности. Часто не выявляются пятна Филатова-Коплика-Вельского.
Еще одной атипичной формой является абортивная корь – начало ее такое же, как и в обычных случаях, но спустя 1-2 дня симптоматика стихает, сыпь распространяется на лице и туловище, после чего регрессирует. Лихорадка при абортивной форме обычно имеет место только в первый день высыпаний. Иногда с помощью серологических методик выявляются субклинические формы кори.
Осложнения кори
Корь чаще всего осложняется вторичной бактериальной пневмонией. У детей раннего возраста возникающие воспаления гортани (ларингит) и бронхов (бронхит) иногда приводят к развитию ложного крупа, угрожающего асфиксией. Иногда отмечаются стоматиты.
У взрослых корь может способствовать развитию менингитов и менингоэнцефалитов, а также полиневритов. Редкое, но довольно опасное осложнение – коревой энцефалит. В настоящее время имеет место теория развития аутоиммунных заболеваний, согласно которой, вирус кори может принимать участие в патогенезе этих состояний.
Диагностика кори
Диагностирование кори успешно осуществляется на основании клинических проявлений. Общий анализ крови показывает характерную для вирусной инфекции картину: лимфоцитоз на фоне умеренной лейкопении (либо концентрация клеток белой крови остается в пределах нормы), плазмоцитоз, повышенная СОЭ. У взрослых могут отмечать пониженную концентрацию нейтрофилов и лимфоцитов и отсутствие эозинофилов.
Результаты специфических бактериологических и серологических исследований (редко применимых в клинической практике) носят ретроспективный характер. При подозрении на развитие пневмонии требуется рентгенография легких. При развитии неврологических осложнений пациенту с корью показана консультация невролога, реоэнцефалография, ЭЭГ головного мозга. Для диагностики менингита может быть показана люмбальная пункция.
Лечение кори
Корь лечат амбулаторно, госпитализируют больных с тяжелым осложненным течением, либо по эпидемиологическим показаниям. Постельный режим назначается на весь лихорадочный период. Достаточно эффективной этиотропной терапии в настоящее время не разработано, лечение заключается в облегчении симптоматики и предупреждении осложнений. В качестве меры, снижающей токсикоз, рекомендуют обильное питье. Интенсивные дезинтоксикационные мероприятия производятся в случаях крайне тяжелого течения.
Больным необходимо соблюдать гигиену рта и глаз, избегать яркого света. В качестве патогенетической и симптоматической терапии назначают антигистаминные, жаропонижающие средства, витамины и адаптогены. В ранние сроки заболевания заметно улучшает течение прием интерферона. В случае угрозы возникновения вторичной инфекции, назначают антибиотики широкого спектра действия. Коревый энцефалит требует назначения высоких доз преднизолона и других мер интенсивной терапии.
Прогноз и профилактика кори
Неосложненно протекающая корь обычно заканчивается полным выздоровлением, косметических дефектов после высыпаний не остается. Неблагоприятным прогноз может стать в случае возникновения коревого энцефалита.
Специфическая профилактика кори заключается в плановой вакцинации населения ЖКВ (живой коревой вакциной). Первую вакцинацию против кори производят детям в 12-15 месяцев, ревакцинация осуществляется в 6 лет. Изоляция больных продолжается до 10 дней, ограничение контакта с не привитыми и не болевшими детьми – до 21 дня с начала заболевания.
Источник
 Доброго времени суток, дорогие читатели!
Доброго времени суток, дорогие читатели!
В сегодняшней статье мы рассмотрим с вами такое заболевание, как – корь, а также ее симптомы, фото, причины, периоды развития, диагностику, лечение, профилактику и другие вопросы, связанные с этим заболеванием. Итак…
Что такое корь?
Корь (лат. morbilli) – острое инфекционное заболевание вирусной природы, характеризующееся сыпью, высокой температурой тела, воспалением ротоглотки и покраснением глаз.
Корь — заразное заболевание, с практически 100% восприимчивостью организма к инфекции, основной причиной которой является попадание в организм вируса кори. Механизм передачи инфекции – воздушно-капельный, через чиханье, кашель, разговор на близком расстоянии, использование одной посуды с носителем инфекции. Иногда инфицирование происходит от беременной женщины к плоду.
В большинстве случаев, вирус кори поражает детский организм, поэтому корь у детей встречается чаще всего. Корь у взрослых также встречается, однако в основном только у лиц с патологией иммунной системы или у тех, которые не болели ней в детском возрасте, т.к. после этого заболевания, организмом вырабатывается стойкость иммунитета к данному типу вируса. Если будущая мама однажды переболела корью, стойкость к данному вирусу передается и к новорожденному младенцу, но только на 3 месяца после рождения. Далее иммунная система меняется и становится восприимчивой к вирусу кори.
Острое течение кори может привести к летальному исходу ребенка, поэтому ее относят к группе смертельно-опасных заболеваний. Среди других осложнений кори можно отметить инфекционные заболевания дыхательных путей, желудочно-кишечного тракта и мозговых оболочек.
Как передается корь?
Возбудитель кори – вирус кори, являющийся РНК-вирусом рода морбилливирусов, семейства парамиксовирусов.
Источник инфекции – больной корью человек, который заразен за 6 и менее дней до появления на нем сыпи, а также в первые 4 дня после появления сыпи, после чего больной считается незаразным.
Путь передачи кори:
- воздушно-капельный, который подразумевает под собой перенос инфекции через слизь, выделяемую при чиханье, кашле, разговоре на близком расстоянии. Помните, частым инструментом распространения инфекции является закрытое, плохо-проветриваемое пространство, например – помещения в детских садах, школьные классы, офисы, общественный транспорт и т.д. Инфекция очень быстро концентрируется в воздухе, где находиться ее носитель, и если помещение не проветривать, она с легкостью достигает верхних дыхательных путей здорового человека.
- контактно-бытовой – через использование с носителем инфекции одной посуды. Не соблюдение этого простого правила безопасности часто становится причиной различных инфекционных заболеваний в школе и на работе.
- вертикальный путь – заражение плода происходит инфицированной беременной женщиной.
Как инактивировать вирус кори?
Вирус погибает при кипячении, обработке дезинфицирующими средствами, облучении. При комнатной температуре его активность сохраняется не более 2 суток, при низких температурах -15-20 °С – несколько недель.
Развитие кори
Инкубационный период кори в среднем составляет 7-14 дней, после чего появляются первые признаки заболевания. Если в период инкубации, но не позднее 5 суток после контакта с больным, ввести противокоревой иммуноглобулин, распространение инфекции, как и развитие кори нейтрализуется.
Изначально, инфекция попадает в носовую и ротовую полость, а также глотку, где за счет благотворной для инфекции среды (тепло и влага), она начинает активно размножаться. Далее происходит накопление вируса в эпителиальных клетках и регионарных лимфатических узлах, после чего он проникает в кровеносные сосуды и распространяется по всему телу. Органами-мишенями для коревой инфекции, где она после переноса оседает прежде всего являются – миндалины, лимфатические узлы, бронхи, легкие, печень, кишечник, селезенка, головной мозг и миелоидная ткань костного мозга. В местах накопления вируса образовываются многоядерные гигантские клетки, инфекция повторно накапливается в клетках макрофагальной системы.
Развитие кори в классическом виде (типичная форма) происходит в 3 стадии (периода) – катаральная, высыпания и реконвалесценции.
Периоды (стадии) кори
1 стадия кори (катаральный период) проявляется после периода инкубации вируса и характеризуется острым началом. Первыми признаками кори являются общее недомогание, слабость, головные боли, покраснение глаз (конъюнктивит), потеря аппетита. Также повышается температура тела, которая в тяжелых случаях достигает 39-40 °С. Далее появляется обильный насморк, при котором могут присутствовать даже гнойные выделения, сухой кашель, осиплость голоса, стенотическое дыхание (в некоторых случаях), светобоязнь, гиперемия и зернистость слизистых ротовой полости и глотки, зернистость задней стенки глотки.
Корь у взрослых характеризуется более выраженными признаками интоксикации организма, увеличением лимфатических узлов, преимущественно шейных (лимфаденопатия), хрипами в легких при дыхании.
Одним из основных признаков катарального периода также является пятна Филатова-Коплика-Вельского, представляющие собой белые, слегка выступающие уплотнения, с красными каемками, расположенные на слизистых оболочках ротовой полости, чаще – на щеках напротив малых коренных зубов, реже – губах и деснах. До этих пятен, или вовремя с ними, на нёбе появляется коревая энантема – небольшие красные пятна, которые спустя пару суток сливаются с общей гиперемией слизистых ротоглотки.
Длительность катарального периода кори составляет 3-5 суток, у взрослых – до 8 суток.
2 стадия кори (период высыпания) – характеризуется максимальной концентрацией коревого вируса в крови и появлением яркой пятнисто-папулёзной экзантемы, которая по мере развития увеличивается, захватывая здоровые участки кожного покрова. В начале сыпь появляется на голове – за ушами и волосистой части, после, обычно на вторые сутки, покрывает верхнюю часть туловища человека и руки, на третий день экзантема появляется на нижней части человека и ногах, в это же время, сыпь на голове начинает бледнеть.

Сыпь при кори у взрослых обычно сильнее, нежели у детей, иногда с появлением геморрагических элементов.
Период высыпания сопровождается усилением симптоматики кори катарального периода, а также появлением приступов тахикардии, артериальной гипотензии (пониженное артериальное давление)
После первых 4-5 дней сыпи, иммунитетом вырабатываются антитела, которые нейтрализуют вирус, однако патологический процесс развития болезни продолжается.
3 стадия кори (период пигментации) обычно наступает на 4-5 день после сыпи – характеризуется снижением признаков кори, улучшением самочувствия больного, понижением температуры тела, что происходит за счет выработки иммунитетом антител, которые нейтрализуют коревой вирус.
Сыпь по телу, опять же, начиная с головы и до нижней части тела, начинает бледнеть, превращаясь в светло-коричневые пятна, которые в свою очередь, дней через 7 исчезают. На их месте, преимущественно на лице, появляется отрубевидное шелушение кожи.
Иммунитет после борьбы с инфекцией ослабевает, и в последующие недели, а иногда и месяцы медленно восстанавливается. Организм во время восстановления является уязвимым для других видов инфекции, особенно бактериальной природы, и патогенным факторам.
После борьбы с корью вырабатывается стойкие иммунитет к этому типу инфекции, поэтому повторное заболевание корью маловероятно.
Корь — статистика заболевания
Корь является одной из частых причин смерти детей, возрастом до 5 лет. Статисты отмечают, что по состоянию на 2011 год, корь забрала жизни у 158 000 человек, причем большая часть была детьми.
Всемирная организация здравоохранения (ВОЗ) разработала план по борьбе с корью, который основывается на вакцинации населения. ВОЗ отмечают, что количество смертей с 2000 по 2014 года, при использовании вакцинации детей, снизилось на 79%.
О случаях эпидемии кори, по состоянию на 2017 год нигде не отмечено. В некоторых странах иногда происходят вспышки мини-эпидемий.
Обострения же обычно проявляются в осенне-зимне-весенний период (ноябрь-май), когда организм подвержен переохлаждению и гиповитаминозам, причем распространенность заболевания имеет свою цикличность – подъем каждые 2-4 года.
Корь – МКБ
МКБ-10: B05;
МКБ-9: 055.
Корь – симптомы
 Инкубационный период кори длится около 7-14 дней (в среднем), после чего появляются первые признаки болезни.
Инкубационный период кори длится около 7-14 дней (в среднем), после чего появляются первые признаки болезни.
Первые признаки кори
- Общее недомогание, слабость, повышенная утомляемость;
- Повышение температуры тела до 39 °С и выше;
- Насморк с обильными, иногда гнойными выделениями;
- Сухой кашель, у детей – лающий;
- Головные боли, светобоязнь;
- Конъюнктивит (резь в глазах и их покраснение, повышенная слезоточивость);
- Отсутствие аппетита.
Основные симптомы кори
- Сыпь по всему телу, распространяющаяся начиная с головы, после опускающаяся до нижней части тела и ног;
- Белые (как скопление манной крупы) и красные пятна в ротоглотке;
- Высокая температура тела;
- Кашель, осиплость голоса, иногда хрипы при дыхании;
- Конъюнктивит, светобоязнь;
- Опухлость лица;
- Общее недомогание, слабость;
- Отсутствие аппетита.
Важно! Симптомы кори у взрослых обычно более выражены, нежели у детей!

Осложнения кори
Среди осложнений кори можно выделить:
- Нарушения в работе центральной нервной системы (ЦНС);
- Болезни органов дыхания – ангина, ларингит, трахеит, бронхит, пневмония (воспаление легких), круп, плеврит, синусит;
- Болезни желудочно-кишечного тракта (ЖКТ) – гепатит;
- Другие заболевания — лимфаденит, отит, менингит, энцефалит, стоматит, блефарит, кератит, слепота, цистит, пиелит, пиелонефрит, энтерит;
- Мозговая кома, летальный исход.
Причины кори
 Возбудитель кори – вирус кори (англ. Measles morbillivirus, ранее Measles virus), являющийся РНК-вирусом рода морбилливирусов (Morbillivirus), семейства парамиксовирусов (Paramyxoviridae).
Возбудитель кори – вирус кори (англ. Measles morbillivirus, ранее Measles virus), являющийся РНК-вирусом рода морбилливирусов (Morbillivirus), семейства парамиксовирусов (Paramyxoviridae).
Метод передачи инфекции – воздушно-капельный, контактно-бытовой и вертикальный (от беременной к плоду) пути.
Восприимчивость человека к вирусу достигает практически 100%.
Классификация кори
Классификация кори производиться следующим образом…
По клинической картине:
Типичная форма:
- катаральный период;
- период высыпания;
- период реконвалесценции.
Атипичная форма:
- Абортивная корь – начинается остро, с такой же симптоматикой, как и типичная форма кори, однако через пару дней признаки болезни исчезают, при этом сыпь распространяется только на верхнюю часть тела.
- Митигированная корь – появляется у лиц с пассивным или активным иммунитетом по отношению к вирусу, и характеризуется более длительным инкубационным периодом, слабовыраженной симптоматикой, одновременным высыпанием по всему телу, минимальными признаками интоксикации организма;
- Стертая;
- Бессимптомная.
По степени тяжести
- Легкая форма;
- Средняя форма;
- Тяжелая форма;
По особенностям течения:
- Гладкое течение;
- Течение с осложнениями.
Диагностика кори
Диагностика кори включает в себя следующие методы обследования:
- Анамнез;
- Общий анализ крови;
- Биохимический анализ крови;
- Реакция иммунофлюоресценции — РИФ (метод Кунса).
Дополнительными методами обследования могут быть:
- Ларингоскопия;
- Рентгенография (рентген);
- Исследование мокроты на предмет ее чувствительности к антибиотикам.
Анализ на корь берется из крови, носоглоточных смывов, мочи и секрета конъюнктив.

Лечение кори
 Как лечить корь? Лечение кори на данный момент направлено на подавление симптомов и укрепление иммунной системы. Специфического лекарства против вируса кори пока что нет (по состоянию на 05.2017 г). На этапе тестирования, против вируса кори показал свою эффективность рибавирин, однако его на данный момент в лечении против этого заболевания не используют. Также, некоторые специалисты для лечения кори применяют препараты на основе интерферона.
Как лечить корь? Лечение кори на данный момент направлено на подавление симптомов и укрепление иммунной системы. Специфического лекарства против вируса кори пока что нет (по состоянию на 05.2017 г). На этапе тестирования, против вируса кори показал свою эффективность рибавирин, однако его на данный момент в лечении против этого заболевания не используют. Также, некоторые специалисты для лечения кори применяют препараты на основе интерферона.
Лечение кори включает в себя следующие пункты:
- Постельный режим;
- Симптоматическое лечение;
- Дезинтоксикационная терапия, обильное питье;
- Укрепление иммунной системы;
Не осложненная форма кори лечится в домашних условиях, осложненная – в стационаре.
1. Постельный режим
Постельный режим при тяжелых инфекционных заболеваниях направлен на аккумулирование организмом сил, необходимых для борьбы с инфекцией. Кроме того, больного необходимо изолировать от других людей, которые не болели ранее корью, поэтому при первых признаках кори, ребенка нужно удержать от похода в детский сад или школу, взрослому нужно воздержаться от похода на работу.
В помещении, где находится больной нужно немного притушить свет.
2. Симптоматическое лечение (лекарства при кори)
Важно! Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом. Помните, лекарственные препараты имеют ряд побочных эффектов, поэтом заниматься самолечением крайней не рекомендуется!
Лекарственные средства при кори
При боли и повышенной температуре назначаются жаропонижающие препараты — «Диклофенак», «Ибупрофен», «Парацетамол».
Детям, вместо лекарственных препаратов лучше применять холодные компрессы на лоб, шею, запястья и подмышки.
Не рекомендуется также давать детям «Аспирин», т.к. он может спровоцировать ряд осложнений, включая синдром Рея.
При сильном кашле назначают отхаркивающие препараты и муколитики — «Амброксол», «АЦЦ», «Бромгексин», «Лазолван», «Мукалтин», «Корень алтея».
Важно! Муколитические средства давать детям, возрастом до 2х лет запрещено!
При аллергических реакциях, высыпаниях на коже и зуде назначается прием антигистаминных препаратов — «Диазолин», «Кларитин», «Супрастин».
При сильном зуде кожи рекомендуется ежедневно омывать кожу водой с порошком «Деласкин».
Против тошноты и рвоты назначают — «Мотилиум», «Пипольфен», «Церукал».
Для полоскания ротоглотки применяют отвар из ромашки аптечной, или же раствор хлоргексидина.
При покраснении глаз, назначается их промывание крепким чаем.
При развитии конъюнктивита, в зависимости от его типа, глаза обрабатываются антибиотиками (при бактериальном конъюнктивите) – «Левомицитин» (0,25 %), «Альбуцид» (20 %), «Ципрофлоксацин», противовирусными средствами (при вирусном конъюнктивите) — «Интерферон», «Керецид», «Лаферон».
Для профилактики осложнений, глаза закапывают противовоспалительными каплями – «Сульфацил».
Антибиотики. При сопутствующем инфицировании организма бактериальной инфекцией, назначается курс антибактериальных препарат
