Вагинальный кандидоз после родов

Молочница после родов частое явление. Женщины, не сталкивающиеся с кандидозом до беременности, узнают о нем в процессе вынашивания плода либо после родов. Причиной тому естественные преобразования в организме, сниженные защитные функции.
Причины кандидоза
В организме постоянно присутствуют условно патогенные микроорганизмы – грибки рода Кандида. Получают возможность активизировать свою деятельность при снижении иммунитета. Организм перестает противодействовать росту грибков, появляется болезненная симптоматика.
- Главным провокатором молочницы, как во время беременности, так и после родов, является изменение гормонального фона. Повышает риск развития кандидоза влияние неблагоприятных факторов.
- Грудное вскармливание меняет гормональный фон, а также забирает силы у мамы, снижается иммунитет. Наличие провокаторов кандидоза непременно приводит к его развитию. Выделения после родов и застой в органах малого таза формируют благоприятные условия для развития молочницы половых органов.

- Часто после тяжелых родов назначают женщине антибиотики в форме влагалищных свечей для предотвращения воспалительных процессов. Такая терапия может повлечь нарушение микрофлоры влагалища, способствует активизации роста грибков.
- После родов женщину ждут ночи без сна, стресс, нервное напряжение, усталость. На фоне этого снижаются защитные функции организма, развивается кандидоз.
- Во время беременности увеличивается масса тела женщины, еще большая прибавка в весе ждет в период грудного вскармливания. Нарушение обменных процессов, излишний вес тоже становятся причиной кандидоза.
Повышается риск развития молочницы при воздействии нескольких неблагоприятных факторов.
Провокаторы молочницы:
- отсутствие личной гигиены;
- использование прокладок;
- средства для интимных процедур;
- применение презерватива;
- присутствие в питании сладостей, мучных изделий на основе дрожжей;
- употребление пива, кваса;
- переохлаждение;
- дисбактериоз кишечника;
- заболевания пищеварительного тракта;
- инфицированный половой партнер.
Кроме влагалищного кандидоза у женщин, после родов может развиваться молочница груди, ротовой полости. Причины аналогичные. Но молочница груди развивается чаще при наличии кандидоза ротовой полости у ребенка. Тогда грибок попадает в трещинки на сосках, начинает размножаться.
Симптомы
Проявление молочницы имеет одну характерную черту – наличие белых творожистых выделений с кисловатым запахом. А также нестерпимый зуд, который усиливается ближе к вечеру.
Симптомы молочницы половых органов:
- специфические выделения;
-
 кислый запах;
кислый запах; - зуд;
- жжение во время мочеиспускания, полового акта;
- боль в конце опорожнения мочевого пузыря;
- неприятные ощущения внизу живота;
- отечность, покраснение влагалища;
- ложные позывы к мочеиспусканию, частые походы в туалет.
Если молочница вызвана действием внешних факторов – синтетическое нижнее белье, прокладки, средства гигиены, неприятная симптоматика усиливается после контакта с провокатором.
Симптомы кандидоза груди:
- выделения;
- белый налет на сосках;
- боль во время кормления;
- наличие трещин;
- отечность;
- покраснение.
Молочница ротовой полости у женщин встречается редко. Только при несоблюдении гигиены ротовой полости.
Симптомы молочницы носят индивидуальный характер. Могут проявляться сильнее, слабее. При отсутствии правильной терапии возникают частые рецидивы, кандидоз переходит в хроническую форму.
Лечение мамы
Препаратов для терапии кандидоза огромное количество, но вся сложность заключается в том, что активные компоненты проникают в грудное молоко, поэтому вскармливание является противопоказанием.
Симптоматика кандидоза бывает разной. От небольшого зуда с белесыми выделениями. До страшных проблем с мочеиспусканием. В первом случае можно обойтись народными рецептами, что и советуют специалисты. Во втором случае придется пройти полноценный курс терапии кандидоза и на время лечения перевести ребенка на искусственное вскармливание, грудное молоко сцеживать.
Не стоит забывать, что молочница – следственное заболевание. Чтобы окончательно избавиться от болезненной симптоматики, предотвратить рецидивы, необходимо направить усилия на укрепление иммунитета. С кандидозом на фоне гормональных изменений не так просто справиться, поскольку после окончания кормления снова предстоит перестройка гормонов. В таком случае необходимо минимизировать действие негативных факторов, стараться отдыхать, полноценно высыпаться. Чтобы организм не ослабел окончательно.
Правила терапии молочницы при грудном вскармливании:
- Придерживаться диеты. Не кушать много сладостей, мучных изделий. Под запретом сдоба на основе дрожжей, квас, пиво, газированные напитки.
- Не использовать медикаменты без консультации специалистов. Даже если это свечи местного воздействия.
- Чтобы победить молочницу половых органов, необходимо нормализовать микрофлору кишечника. Этот орган отвечает за усвоение полезных компонентов, витаминов, минералов, укрепление иммунитета.
Даже такие безопасные, на первый взгляд ,препараты, как витамины, пробиотики могут навредить ребенку, вызвать аллергическую реакцию. Без консультации специалистов не стоит начинать лечение. Внимательно наблюдать за состоянием ребенка – поведением, кожным покровом. При наличии высыпаний, вздутия живота, капризности, плаксивости, следует прекратить терапию.
Лечение при грудном вскармливании народными средствами
Терапия молочницы должна быть комплексной – диета, полноценный отдых, хороший сон. Местную болезненную симптоматику устраняют с помощью рецептов народной медицины.
- В 1 л воды добавляют по 1 ч. ложке пищевой соды, соли. Доводят до кипения. Дают слегка остыть. Вводят 10 капель йода. Проводят спринцевание либо тщательное вымывание содержимого влагалища пальцами. Процедуру повторяют ежедневно утром, перед сном. Уже после первого раза состояние нормализуется. А спустя 10 дней терапии можно вовсе забыть о кандидозе. Это один из самых эффективных рецептов от молочницы, безопасный при грудном вскармливании.
-
 Лечение медом нужно проводить осторожно. Противопоказанием является аллергическая реакция у мамы либо ребенка. Если продукт пчеловодства воспринимается хорошо, из него готовят средство для спринцевания либо смазывания половых органов. В воде растворяют мед, заливают в грушу, проводят спринцевание. Либо смачивают лекарственным средством тампон, вставляют во влагалище перед сном. Курс терапии около 10 дней. Мед снимает зуд, воспаление, способствует восстановлению слизистой, останавливает рост грибков.
Лечение медом нужно проводить осторожно. Противопоказанием является аллергическая реакция у мамы либо ребенка. Если продукт пчеловодства воспринимается хорошо, из него готовят средство для спринцевания либо смазывания половых органов. В воде растворяют мед, заливают в грушу, проводят спринцевание. Либо смачивают лекарственным средством тампон, вставляют во влагалище перед сном. Курс терапии около 10 дней. Мед снимает зуд, воспаление, способствует восстановлению слизистой, останавливает рост грибков. - Помогают справиться с кандидозом лекарственные травы. Как показала практика, наиболее эффективной оказалась календула. Цветки заливают кипяченой водой, дают настояться минимум полчаса, процеживают. Проводят спринцевание, подмывание либо смачивают тампон. Процедуру делают дважды в сутки на протяжении 10 дней.
- Отличное средство от молочницы – зеленый чай. Останавливает рост болезнетворных микроорганизмов, является антисептическим средством, при приеме внутрь повышает количество молока. Компрессы прикладывают на грудь, во влагалище вводят с помощью тампона на ночь либо спринцевания.
- Масло чайного дерева устраняет неприятную симптоматику молочницы, выводит токсины, угнетает деятельность грибков. Маслом смазывают влагалище, вводят с помощью тампона, добавляют в воду, проводят спринцевание. Самый простой и комфортный способ терапии кандидоза – добавить масло в ванну, полежать в ней не менее 20 минут. Эффективная процедура при молочнице влагалища, груди.
Это безопасные и наиболее эффективные средства для терапии кандидоза во время беременности, кормления грудью. Если же терапия не даст желаемого результата, необходимо проходить полноценное лечение медикаментами, противогрибковыми препаратами. Самостоятельно этого делать не рекомендуется.
Специальные препараты
Использовать таблетки для угнетения жизнедеятельности грибков при грудном вскармливании запрещается. Если без них не обойтись, ребенка переводят на искусственное питание, пока осуществляется терапия. Допускается применение противогрибковых препаратов местного действия в виде свечей, мази, крема.
При грудном вскармливании назначают свечи Тержинан, Пимафуцин, Ливарол, Клотримазол. Суппозитории вставляют во влагалище перед сном. Курс терапии от 5 до 14 дней. Если в период лечения у ребенка возникла аллергическая реакция – появились высыпания на коже, терапию следует прекратить, проконсультироваться со специалистом.
Препараты в виде крема действуют аналогично. Допускается использование Кандида, Монистата, Гексорала, Нистатиновой мази. Использовать необходимо дважды в сутки – утром, перед сном. Средняя продолжительность курса 10 дней.
Надо ли лечить мужа и как?
Мужчины часто выступают носителями кандидоза, болезнь протекает скрыто либо со слабовыраженной симптоматикой, которая периодически дает о себе знать. Одной из причин молочницы у женщин при грудном вскармливании является инфицированный партнер. Чтобы избавиться от кандидоза окончательно, предотвратить взаимное заражение, пролечиться надо обоим партнерам. Как лечить мужа если у жены молочница?
При наличии болезненной симптоматики мужчинам рекомендуют мази, кремы местного воздействия. Препараты устраняют зуд, жжение, отечность, покраснение, нормализуют процесс мочеиспускания, угнетают деятельность болезнетворных микроорганизмов. Средство используют дважды в сутки на протяжении 10 дней. Облегчение наступает уже после первого применения.
Наиболее эффективные препараты:
- Низорал;
- Клотримазол;
- Канизол;
- Кандид;
- Агистен;
- Нистатиновая мазь;
- Пимафукорт;
- Миконазол;
- Залаин;
- Тридерм.
Абсолютным противопоказанием к применению любого препарата является индивидуальная непереносимость к компонентам. Перед активным использованием следует провести тест.
Как при наличии болезненной симптоматики, так и при ее отсутствии, рекомендуется пройти медикаментозное лечение таблетками. Современные противогрибковые препараты действуют быстро, достаточно всего одной таблетки, чтобы снизить уровень условно патогенных микроорганизмов до допустимого уровня. Примером таких препаратов служит Фуцис, 1 раз принимают 150 мг.
Если же молочница у мужчины в самом разгаре, чтобы от нее избавиться, необходимо комплексный подход. Обязательно соблюдение диеты, отказ от вредных привычек, в особенности алкоголя. Исключить физическое, эмоциональное переутомление. Принимать препараты для нормализации микрофлоры кишечника, витамины, в тяжелых случаях иммуностимуляторы.
Возможные осложнения
При отсутствии квалифицированного лечения кандидоз переходит в хроническую форму. Частота рецидивов зависит от защитных сил организма. При ослабленном иммунитете грибковая инфекция распространяется на соседние органы.
 Грибки проникают через мочевыводящие протоки в мочевой пузырь. Начинается воспаление, развивается цистит. К болезненным симптомам молочницы присоединяется ноющая боль внизу живота либо рези. Частые позывы к мочеиспусканию, присутствуют ложные позывы, ощущение переполненности мочевого пузыря. Появляется мутная моча с примесью крови. Ухудшается общее самочувствие, повышается температура до 37 градусов Цельсия.
Грибки проникают через мочевыводящие протоки в мочевой пузырь. Начинается воспаление, развивается цистит. К болезненным симптомам молочницы присоединяется ноющая боль внизу живота либо рези. Частые позывы к мочеиспусканию, присутствуют ложные позывы, ощущение переполненности мочевого пузыря. Появляется мутная моча с примесью крови. Ухудшается общее самочувствие, повышается температура до 37 градусов Цельсия.
Рецидивирующая молочница нарушает функциональность половой системы, что в тяжелых случаях приводит к бесплодию. Конечно, если женщина родила второго ребенка, больше рожать не планирует, бесплодием ее не испугать. Но на фоне рецидивирующей молочницы ухудшается самочувствие, снижается качество жизни, половой акт не приносит удовольствия.
Грибок может локализоваться на любом участке тела, в любом органе. Последствия могут быть самыми серьезными. Инфицируются почки, сердце, желчный пузырь, головной мозг, кожный покров. На первый взгляд, безобидная молочница приводит к страшным заболеваниям внутренних органов, систем.
Избежать всего этого можно. Если своевременно обращаться за помощью к специалистам, принимать соответствующие меры, следовать правилам профилактики.
Как предотвратить молочницу после родов?
Чтобы остановить размножение вредоносного грибка необходимо направлять усилия на укрепление иммунитета, нормализацию микрофлоры кишечника, ликвидировать влияние негативных факторов.
Рацион кормящей женщины отличается от обычного. Но, если у ребенка не болит животик, нет аллергической реакции, мама может позволить себе скушать многое. Провоцируют молочницу сладости, кофе, мучные изделия. Их следует исключить. Обязательно кушать кисломолочную продукцию, пить зеленый чай. Эти продукты улучшают функциональность кишечника, способствуют увеличению количества молока, благоприятно действуют на организм ребеночка.
Чтобы организм окреп, стал самостоятельно бороться с грибками, необходимо отдыхать, высыпаться, стараться не нервничать. Второй самой распространенной причиной кандидоза является затяжная депрессия, послеродовой стресс, недосыпание. Для укрепления иммунитета больше проводить времени на свежем воздухе.
 Отзывы
Отзывы
Вы можете оставить свои отзывы и истории о лечении молочницы после родов в комментариях ниже, они будут полезны другим пользователям!
Вероника
С молочницей обращалась за помощью к гинекологу. пробовала от нее избавиться содовым раствором, но результата особого не было. становилось немного легче. Пришлось к доктору. Предложили мне на выбор свечи Тержинан либо Зелаин. Купила Зелаин, он был дешевле по цене. На следующий день мне уже стало легче. Пролечилась неделю. Рецидивов больше не было до конца ГВ.
Ольга
Мне назначали Полижинакс. Грибки убивает, микрофлору нормализует, воспаление останавливает. Но состояние после него у меня было не очень. Хоть и препарат местного воздействия. Пролечилась 5 дней, рекомендовали 10. Но помог и такой короткий курс.
Источник
Дата публикации 29 апреля 2020Обновлено 22 сентября 2020
Определение болезни. Причины заболевания
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida.
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.

В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
- С. glabrata (15 %);
- C. dubliniensis (6 %);
- C. tropicalis (3—5 %);
- C. parapsilosis (3 %);
- C. krucei (1—3 %).
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3][4].
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
- к 25 годам около 50 % женщин репродуктивного возраста сталкивались с хотя бы одним диагностированным врачом эпизодом вагинального кандидоза;
- к началу периода менопаузы — около 75 % [17].
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травматическое повреждение тканей влагалища, длительное применение внутриматочной спирали.
- Физиологические — беременность, менструация.
- Эндокринные — гипотиреоз, сахарный диабет.
- Иммунодефицитные состояния.
- Ятрогенные (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая терапия, химиотерапия, онкологические заболевания, оральные контрацептивы).
- Прочие (авитаминоз, аллергические заболевания, хронические патологии гениталий и желудочно-кишечного тракта).
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- расстройства мочеиспускания;
- боль при половом акте.

Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1].
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
- отёк и гипермия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые наложения на стенках влагалища;
- покраснение слизистой влагалища.
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2].
Патогенез вагинального кандидоза
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7].
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8][9].
Основные этапы патогенеза:
- Адгезия (прилипание) грибов на слизистой и колонизация.
- Инвазия (проникновение) в эпителий.
- Преодоление эпителиального барьера.
- Проникновение в соединительную ткань.
- Преодоление защитных механизмов ткани.
- Попадание в сосуды.
- Гематогенная диссеминация.
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
Согласно национальным клиническим рекомендациям [18], выделяют две формы вагинального кандидоза:
- острую — до трёх обострений в год;
- хроническую (рецидивирующую) — не менее четырёх обострений в год.
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
- неосложнённый;
- осложнённый [10].
У женщин различают три формы заболевания:
- вагинит (воспаление влагалища);
- вульвовагинит (воспаление влагалища и вульвы);
- цервицит (воспаление шейки матки).
У мужчин выделяют:
- баланит (воспаление головки полового члена);
- баланопостит (воспаление крайней плоти и головки полового члена);
- уретрит (воспаление мочеиспускательного канала).
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11].
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
- стеноз влагалища;
- воспалительные патологии органов малого таза — сальпингит, оофорит и другие;
- заболевания мочевыделительной системы — цистит, уретрит[2].
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1].

Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.

Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.

Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого — позволяет выявить споры и мицелий гриба.
- Культуральный метод — посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, видовую принадлежность, чувствительность к противогрибковым препаратам, а также характер и степень заселения другими микроорганизмами. Культуральный метод дополняет микроскопию.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК Candida spp. Применяют метод полимеразной цепной реакции (ПЦР).
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза [15].
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16].
Дифференциальную диагностику проводят со следующими заболеваниями:
- генитальным герпесом;
- бактериальным вагинозом;
- аэробным вагинитом;
- кожными заболеваниями (экземой, красным плоским лишаём, склеродермией, болезнью Бехчета и др.).
Лечение вагинального кандидоза
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 104.
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15].
Существуют различные группы препаратов для лечения вагинального кандидоза:
- антибиотики (пимафуцин, амфотерицин В, нистатин, леворин);
- имидазолы (клотримазол, сертаконазол, кетоконазол, гино-певарил, миконазол);
- триазолы (итраконазол, флуконазол);
- комбинированные препараты (“Тержинан”, “Полижинакс”, “Пимафукорт”, “Клион Д”, “Макмирор комплекс”);
- препараты разных групп (флуцитозин, гризеофульвин, дафнеджин, нитрофунгин, йодат поливинилпирролидон).
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов.
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
- эконазол 150 мг в виде вагинальных свечей один раз в сутки в течение трёх дней;
- “Клиндацин Б пролонг” один аппликатор крема на ночь вагинально в течение трёх дней;
- “Макмирор комплекс” одна свеча на ночь один раз в сутки в течение восьми дней;
- “Тержинан” одна таблетка на ночь в течение 10 дней.
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
- флуконазол 150 мг один раз внутрь;
- итраконазол 200 мг внутрь два раза с интервалом 12 часов в течение одного дня или 200 мг в сутки в течение трёх дней.
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
- флуконазол 150 мг внутрь три раза с интервалом 72 часа в 1,4 и 7 день лечения.
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
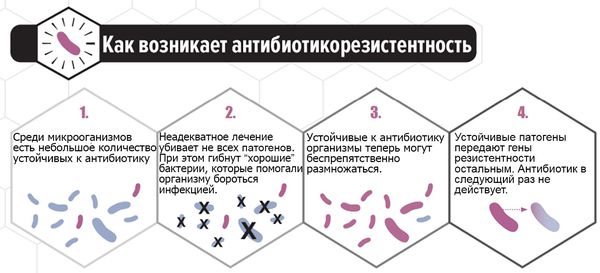
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12].
Для профилактики кандидозного вагинита рекомендуется:
- отказаться от регулярного использования ежедневных прокладок и тесного синтетического белья;
- использовать средства гигиены на основе молочной кислоты для поддержания кислой среды влагалища;
- отказаться от спринцеваний;
- своевременно лечить заболевания мочеполовой, эндокринной и пищеварительной систем;
- избегать бесконтрольного приёма антибиотиков.
Источник
