В детском возрасте перенесла корь
Что такое корь
Корь (см. дополнительную информацию в Базе Знаний) является классическим детским инфекционным заболеванием, вызываемым вирусом. В прежние времена корь встречалась чрезвычайно часто, но теперь заболеваемость снизилась до редких случаев благодаря массовой вакцинации. Корь проявляется кашлем, насморком, конъюнктивитом, болью в горле, лихорадкой и красной пятнистой сыпью на коже.
Корь может иметь тяжелое течение, особенно, у детей раннего возраста и даже приводить к смерти. Глобальная смертность от кори снижается каждый год, поскольку все больше детей получают вакцину, однако до сих пор ежегодно от этого заболевания погибает более 100 000 человек, большинство из них в возрасте до 5 лет.
Корь распространена по всему миру. В довакцинальную эпоху к 15 годам корью переболевало более 90% населения земли. Смертность превышала 2-2,5%
В 2000 году по приблизительным оценкам корю переболело от 31 до 40 млн. человек, смертность составила 773 000 777 000 человек – т.е., 2,1% заболевших. Высокая заболеваемость и контагиозность делают корь пятой причиной детской смертности.
Симптомы кори
Инкубационный период при кори составляет от 10 до 14 дней. Симптомы кори включают в себя:
- Лихорадку
- Сухой кашель
- Насморк
- Боль в горле
- Конъюнктивит
- Маленькие белые пятна с голубовато-белым центром на красном фоне, располагающиеся на слизистой щек (так называемые пятна Коплика-Филатова)
- Кожная сыпь (см. также: Корь. Описание элементов сыпи.), в виде больших плоских пятен, которые часто сливаются; имеет этапность – начинается с лица и далее распространяется постепенно вниз, на туловище и конечности.
Заболевание имеет определенную этапность и занимает 2-3 недели:
- Заражение и инкубационный период: В первые 10 – 14 дней от контакта с зараженным человеком – нет никаких симптомов.
- Период неспецифических симптомов. Первым симптомом кори обычно является легкая или средней интенсивности лихорадка, которая нередко сопровождается постоянным кашлем, насморком, конъюнктивитом и болью в горле. Эта стадия является относительно легкой и продолжается два-три дня.
- Период сыпи. Сыпь состоит из маленьких красных пятен, некоторые из которых слегка приподняты над уровнем кожи (папулы). Скопления пятен и папул при кори придают коже диффузно-гиперемированный внешний вид. Сыпь сначала появляется на лице, особенно много ее за ушами и вдоль линии роста волос.
В течение следующих нескольких дней сыпь распространяется вниз: на руки, туловище, затем на бедра, голени и стопы. Одновременно с появлением сыпи резко нарастает лихорадка, достигая 40-41 градуса. Сыпь длится до шести дней и постепенно исчезает, начиная с лица, затем с рук, туловища и в последнюю очередь – с бедер и стоп.
Больной корью заразен около восьми дней: вирус начинает выделяться в окружающую среду за четыре дня до появления сыпи и заканчивает через четыре дня от появления первых элементов сыпи.
Когда обращаться к врачу
Позвоните своему врачу, если вы считаете, что Вы, или Ваш ребенок были в контакте с больным корью или уже заболели корью. Обсудите с врачом полноценность календаря прививок Вашего ребенка перед его поступлением в начальную школу, в колледж или до предстоящей международной поездки.
Причины заболевания корью
Причиной кори является вирус, который размножается в носу и горле зараженного ребенка или взрослого.
Когда больной корью человек кашляет или чихает, инфицированные капельки распыляются в окружающий воздух, после чего другие люди могут их вдохнуть. Зараженные капельки также могут осесть на поверхностях и оставаться активными на них в течение нескольких часов. Если здоровый человек прикоснется руками сперва к этим поверхностям, а затем потрет свой нос или глаза, он также может заразиться.
Факторы риска
- Отсутствие вакцинации. Если Ваш ребенок не имеет вакцины против кори, его риск заболеть при контакте с больным человеком гораздо выше, чем у привитых детей.
- Международные поездки. Если Вы путешествуете в развивающиеся страны, где корь является более распространенной, Вы подвержены более высокому риску инфицирования.
- Наличие дефицита витамина А. Если Ваш рацион беден витамином А, Вы подвержены более высокому риску заражения, а также более высокому риску тяжелого течения болезни.
Осложнения кори
- Ушная инфекция (средний отит). Одним из самых распространенных осложнений кори является бактериальная инфекция среднего уха.
- Бронхит, ларингит или ложный круп. Корь может привести к воспалению голосовых связок (гортани) или бронхов, так же выделяется коревой круп
- Пневмония. Воспаление легких является частым осложнением кори. Особенному риску подвержены люди с ослабленной иммунной системой. Иногда коревая пневмония приводит к смерти пациента.
- Энцефалит. Это осложнение развивается с частотой примерно 1: 1000 заболевших. Это воспаление вещества головного мозга, которое может вызвать рвоту, судороги, кому или даже смерть. Коревой энцефалит может начаться одновременно с самой корью, а может быть отсроченным на несколько месяцев.
- Проблемы при беременности. Если Вы беременны, Вам нужно проявлять особую осторожность, чтобы избежать кори, потому что это заболевание способно приводить к прерыванию беременности (смерти плода), преждевременным родам, грубым аномалиям развития плода или низкому весу при рождении.
- Снижение содержания тромбоцитов (тромбоцитопения). Корь может привести к снижению тромбоцитов – клеток крови, которые необходимы для свертывания крови.
Частота осложнений кори в развитых странах:
Общая частота осложнений – 22,7%
Диарея – 9,4%
Средний отит – 6,6%
Пневмония – 6,5%
Энцефалит – 0,1%
Смерть – 0,3%
Частота осложнений кори выше в развивающихся странах и странах с высоким процентом отказов от вакцинации.
Подготовка к визиту врача
Готовясь к визиту врача, Вы можете сделать некоторые полезные приготовления:
- Запишите все симптомы, которые испытываете Вы, или Ваш ребенок, включая те, которые не кажутся Вам связанными с этим заболеванием
- Запишите ключевую личную информацию, в том числе – любые недавние поездки
- Составьте список всех лекарств, витаминов и пищевых добавок, которые принимаете Вы или Ваш ребенок
- Составьте список вопросов, которые хотели бы задать своему врачу.
Ваш врач, вероятно, задаст вам ряд вопросов, таких как:
- Вы или Ваш ребенок вакцинированы против кори? Когда и сколько раз вводились вакцины?
- Вы недавно путешествовали за пределы страны?
- Кто еще проживает в вашем доме? Все ли они привиты от кори?
Что Вы можете сделать, в ожидании приема врача?
Убедитесь, что Вы или ваш ребенок получаете достаточно жидкости. Оптимально пить не просто воду, а растворы электролитов, такие как Регидрон, Гидровит, Хумана Электролит и тд.
Если лихорадка доставляет выраженный дискомфорт или достигает высоких цифр (выше 39 градусов), следует принимать парацетамол (15 мг/кг) или ибупрофен (10 мг/кг).
Не давайте детям аспирин для снижения лихорадки, поскольку он может вызывать грозное и опасное для жизни осложнение – синдром Рейе.
Диагностика кори
В большинстве случаев Вашему врачу потребуется лишь осмотр и сбор анамнеза, чтобы безошибочно поставить диагноз кори. При необходимости диагноз может быть подтвержден анализом крови.
Лечение кори
Не существует никакого специфического лечения против кори, противовирусные и антибактериальные препараты неэффективны при этом заболевании. Заболевание проходит самостоятельно, лечение состоит лишь в уменьшении симптомов и своевременном выявлении осложнений. Тем не менее, некоторые меры все же могут быть предприняты у лиц, имеющих высокий риск тяжелого и осложненного течения инфекции:
- Постконтактная иммунизация. Непривитые пациенты, включая младенцев, могут получить прививку от кори в течение 72 часов после контакта с больным человеком. В большинстве случаев это позволяет значительно смягчить тяжесть болезни и улучшить прогноз.
- Внутривенный иммуноглобулин. Беременные женщины, младенцы и люди с ослабленной иммунной системой (например, ВИЧ-инфицированные люди), которые были в контакте с инфицированным пациентом, но не могут получить живую вакцину – обычно получают инъекции иммуноглобулина. Этот препарат должен быть введен в течение шести дней после контакта с вирусом. Донорские антитела, содержащиеся в препарате, могут предотвратить корь или сделать симптомы болезни менее серьезными.
Лекарственные препараты
- Жаропонижающие. Используйте только парацетамол или ибупрофен. Не используйте аспирин у детей до 18 лет!
- Антибиотики. Если во время кори развивается вторичное бактериальное осложнение, такое как пневмония или средний отит, Ваш врач может назначить антибактериальный препарат.
- Витамин А. Люди с низким уровнем витамина А, чаще всего, имеют более тяжелое течение кори. Назначение витамина A может уменьшить тяжесть кори. Обычно он вводится в большое дозе (200 000 международных единиц) в течение двух дней.
Изменение образа жизни и домашние средства
Если у Вас или у Вашего ребенка диагностирована корь, Вам следует быть в контакте с врачом, чтобы он мог наблюдать за течением болезни и следить за развитием осложнений. Кроме того, следующие советы помогут вам облегчить симптомы болезни:
- Отдыхайте. Соблюдайте постельный или полупостельный режим
- Пейте много воды, фруктовых соков и травяного чая, чтобы восполнить жидкость, потерянную при лихорадке и активном потоотделении
- Увлажняйте воздух в доме. Используйте для этого увлажнитель воздуха, или мокрые ткани.
- Дайте отдых глазам. Сохраняйте приглушенный свет в комнате или носите солнцезащитные очки. Как можно меньше читайте и смотрите на мониторы (компьютер, телефон и тд). Чтобы заполнить досуг, вы можете, например, слушать аудиокниги.
Профилактика кори
Если кто-то в Вашей семье болеет корью, соблюдайте следующие меры предосторожности:
- Изоляция. Поскольку корь является очень заразной за 4 дня до начала сыпи, и 4 дня после ее начала – больной человек должен находиться в максимальной изоляции в этот период времени. Никаких посещений, визитов и встреч.
- Особенно важно изолировать непривитых людей от зараженного человека
- Вакцинация и введение иммуноглобулина. Задайте своему семейному врачу вопросы о необходимости специфической экстренной защиты каждого члена семьи.
Предотвращение новых инфекций
Если Вы уже переболели корью ранее, то Ваш организм имеет пожизненный иммунитет, и Вы не можете заболеть во второй раз.
Для всех остальных людей введение вакцины имеет крайне важное профилактическое значение. Вакцинация формирует и сохраняет так называемый коллективный иммунитет против кори.
Как только коллективный иммунитет против кори ослабевает, начинает увеличиваться частота заболеваемости.
Вакцина против кори входит в состав дивакцины «корь + эпидемический паротит», или тривакцины «Приорикс» (корь + эпидемический паротит + краснуха). В развитых странах используют тетравакцину Приорикс-тетра (корь + эпидемический паротит + краснуха + ветряная оспа). Согласно российскому нацкалендарю прививок, вакцинация против кори проводится в 1 год (вводится одна доза) и в 6 лет (вводится вторая доза). Дополнительная вакцинация проводится женщинам, планирующим беременность, учителям, медицинским работникам, а также некоторым другим людям, имеющим, по роду своей профессии, высокий риск заражения корью.
Источник
Корь — вирусное заболевание, вызывающее серьезные осложнения. До изобретения вакцины эпидемии уносили десятки тысяч жизней.
Для профилактики проводят вакцинацию, которая формирует иммунитет.
Чем опасна корь для детей, какие последствия и осложнения могут быть у малышей до года и в более старшем возрасте, как протекает болезнь без прививок и можно ли предотвратить? Будем разбираться!
Что это за болезнь
Корью называется острое вирусное заболевание, обладающее высокой контагиозностью. Это означает, что при контакте с больным вероятность заражения достигает 100%.

Возбудитель — микроб семейства парамиксовирусов. Он размножается в организме человека, а погибает во внешней среде под воздействием температурных и химических факторов.
Чаще заболевание поражает деток от 2 до 6 лет, редко ей поражаются непривитые взрослые.
Новорожденные до 3 месяцев получают иммунитет от матери, если у нее есть антитела к вирусу. Затем иммунитет ослабевает — требуется вакцинация. Подробнее о кори у новорожденных читайте здесь.
Причиной является контакт с больным человеком. Вирус передается воздушно-капельным путем.
Микробы выделяются при кашле, чихании. Больной является заразным последние 2 дня инкубационного периода в течение 4 дней высыпаний. После 5 дня он становится неопасным.
Как протекает
Инкубационный период длится 8-14 дней, за ним следует острое начало.
У пациента проявляются следующие симптомы:

- повышение температуры до 39-40 градусов;
- кашель без мокроты;
- светобоязнь;
- отечность слизистой носа, чихание;
- слезотечение, покраснение глаз;
- язвочки во рту.
Через 4-5 дней проступает коревая сыпь по всему телу, особенно в местах локтевых сгибов, живота, лица. Сыпь может сливаться, и это отличает ее от проявлений краснухи.
Через 5-6 дней высыпания уменьшаются, бледнеют, начинают шелушиться. Пигментация проходит через 7-10 дней.
Опасность заболевания
Микроорганизмы проникают через слизистую в кровь, а затем попадают в лимфатические узлы, где поражают лимфоциты, другие белые клетки крови. Через лимфоузлы вирус распространяется с током крови по всему организму.
Корь оказывает негативное действие на иммунную систему, угнетает деятельность органов дыхания, пищеварения, ЦНС. Из-за снижения иммунитета появляется риск присоединения бактериальной инфекции.
Особую опасность представляет болезнь для детей, поскольку их иммунная система еще не сформирована.
Осложнения у ребенка до года
Если малыш рожден от матери, переболевшей корью или прошедшей вакцинацию, то он приобретает иммунитет. Защита сохраняется до 3 месяцев, поэтому в 12 месяцев делают прививку.

Для грудничков является опасным заболеванием. Однако, благодаря иммунитету от матери она протекает не так сложно, как у малышей после года. Если состояние не слишком тяжелое, то лечение проводят амбулаторно.
Специфических препаратов не требуется, терапия симптоматическая. Она предполагает применение жаропонижающих препаратов, сиропов от кашля, капель для носа, витаминов.
Важны постельный режим и хорошее питание, чтобы организм самостоятельно справлялся с инфекцией.
Поскольку вирус угнетает иммунную систему, то заболевший ослабевает перед другими инфекциями.
Самые опасные осложнения:
- Инфекции верхних дыхательных путей: ларингит, отит, трахеит, осложненные стенозом гортани.
- Поражения легких и бронхов: пневмония, бронхит.
- Обезвоживание вследствие диареи, так как для маленького ребенка опасна потеря даже 500 мл жидкости.
- Стоматит, который сам по себе не вреден, но делает прием пищи болезненным. Это может привести к истощению организма.
- Нередко у детей наблюдается посткоревой лимфаденит, то есть воспаление лимфоузлов. Если его запустить, то может развиться гнойный или некротический процесс, что неминуемо приведет к гибели пациента.
Еще одна опасность — посткоревой энцефалит. Он развивается на 5-6 день и проявляется судорогами, головной болью, нарушением двигательных функций.
Если вовремя не заметить осложнение, то пациент может умереть или остаться инвалидом. Последствиями энцефалита являются парезы конечностей, задержка психического развития, нарушение физического развития.
Последствия у деток более старшего возраста
Малыши после года при отсутствии прививок очень тяжело переносят заболевание. Поэтому больных с высокой температурой, сильными высыпаниями помещают в стационар.

Основные осложнения инфекции у непривитых от года до 5 лет:
- Заболевания ушей. Обычно развивается внутренний отит, который трудно сразу распознать. Первый признак отита — головокружение, приступы тошноты, рвоты. Опасные последствия отита — снижение или полная потеря слуха.
- Энцефалит. Он поражает центральную нервную систему и приводит к нарушению развития, эпилепсии, парезам, поражению зрительного нерва, слепоте. Поэтому при резком повышении температуры, сильной головной боли, судорогах малышу требуется неотложная помощь.
- Тяжелые инфекции органов дыхания. Развивается двусторонняя пневмония, обструктивный бронхит, возможен отек горла. Стеноз трахеи может стать причиной удушья.
- Гепатит. Вирус с током крови попадает в печень и нарушает ее функционирование.
- Лимфаденит также диагностируется у детей 2-6 лет. Протекает тяжело, могут присоединиться вторичные инфекции.
Наибольшую опасность представляет вирус для ребенка с иммунодефицитом. Протекает очень тяжело, заканчивается летальным исходом.
Как болеют привитые
После вакцинации формируется иммунитет.
Но заражение не исключено, особенно если после прививки прошло много времени.
У привитых детей и у тех, кому поставили иммуноглобулин, развивается атипичная корь.
Она протекает легко, высыпания не так интенсивны, как при обычном течении.
Атипичная может проявиться после иммунизации, если прививку поставили после заражения вирусом в инкубационный период до момента первых симптомов.
Однако, атипичная форма также не исключает осложнений, хоть и не таких серьезных.
Основные последствия — стоматит, ларингит, бронхит, отит.
Предлагаем ознакомиться с такими материалами на нашем сайте:
Меры профилактики
Единственной мерой профилактики, гарантирующей выработку иммунитета, является вакцинация. Она бывает плановой и экстренной. Вторая проводится, если человек контактировал с больным.
Прививку необходимо поставить в течение 3 дней после контакта. Если это по каким-то причинам сделать не удалось, то в течение 6 дней вводят иммуноглобулин. Он произведен из сыворотки донорской крови, содержит антитела к кори.
После введения у пациента начинают вырабатываться собственные антитела. Прививка не гарантирует стопроцентную защиту, но при заражении человек перенесет заболевание легко и без осложнений.
К профилактике эпидемии относится организация карантина в детских садах, школах, больницах, если зафиксирована вспышка кори.
Здоровым людям на время карантина следует избегать посещения общественных мест, переохлаждения, физического и психического напряжения.
Все перечисленные факторы способствуют снижению иммунитета и повышают риск заражения.
Узнайте еще больше о вирусе, а также о том, чем эта болезнь так опасна:
Корь — болезнь, которую тяжело переносят маленькие. У них риск развития осложнений гораздо выше, чем у взрослых.
Около 1% случаев заканчиваются летальным исходом. В группе риска находятся дети с ослабленным иммунитетом. Для защиты от болезни применяют вакцинацию.
Источник
Корь – это вирусная болезнь, которая передает воздушно-капельным путем. В особой группе риска находятся дети первого года жизни. В этом возрасте в их организме должны циркулировать антитела, полученные ребенком от матери. В норме, они будут защищать организм малыша от инфекции. Однако у современных женщин собственный иммунитет часто ослаблен, поэтому антител к кори у них либо нет вовсе, либо их очень мало. Соответственно, такой защиты ребенку будет недостаточно. Вакцинируют детей от кори только после года.
Инфекция, попавшая в организм, поражает дыхательные пути, ротоглотку, органы зрения. На теле больного появляется сыпь, наблюдаются признаки тяжелой интоксикации. Зараженный человек представляет опасность для других людей, так как он выделяет во внешнюю среду вирусы в большом количестве. Происходит это во время чихания и кашля. Первые симптомы болезни появляются спустя 10 дней после заражения.
Содержание:
- Механизм развития кори у детей
- Стадии и симптомы кори
- Диагностика
- Осложнения кори
- Лечение кори у детей
- Профилактика кори
Механизм развития кори у детей
Вирус кори погибает во внешней среде быстро. Он боится высокой температуры и ультрафиолетовых лучей. Ему не страшны морозы и антибиотики.
Заражение происходит при плотном взаимодействии с больным человеком. В этом случае инфицирование произойдет с вероятностью 95%. Больной становится заразным после появления первых симптомов болезни и еще спустя 4 дня после их манифеста. В дальнейшем он просто будет носителем вируса, но заражать других людей не сможет.
Вирус быстро передается по воздуху, так как обладает отличной летучестью. Он способен преодолевать несколько этажей, миновав коридоры.
После рождения и до 6 месяцев ребенок имеет защиту от кори в виде материнского иммунитета. К году этот иммунитет становится слабее, либо полностью пропадает. Если женщина от кори не прививалась, то иммунитета у нее не будет, поэтому защитить своего ребенка антителами она не сможет. Если человек переболевает корью, то иммунитет сохраняется у него в течение жизни.
Средняя продолжительность инкубационного периода составляет 8-17 дней. Реже он растягивается до 3 недель.
Заболевание проходит через 3 этапа: продромальный период, период высыпаний и период пигментации.
Продромальный период имеет острое течение. Температура тела повышается до лихорадочных отметок, появляется кашель, насморк, глаза отекают и краснеют. У больного ухудшается аппетит, он не может нормально спать. Возможно возникновение рвоты, обмороки и судороги.
Заболевание негативным образом сказывается на иммунной системе ребенка, провоцирует аллергическую реакцию, нарушает метаболизм витаминно-минеральных веществ. Все это становится благоприятной средой для развития микробной флоры, что в дальнейшем может привести к тяжелым осложнениям.
В последние годы все больше женщин отказываются от постановки вакцины от кори своим детям. Поэтому в России время от времени происходят массовые вспышки инфекции. Корь – это болезнь человеческая, животные от нее не страдают и не являются распространителями.
Более 80% всех инфицированных детей не были привиты. Причем у 30% из них медицинский отвод был обоснованным.
Стадии и симптомы кори
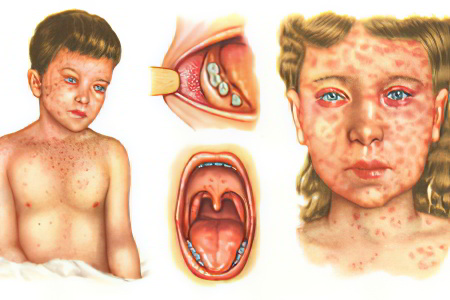
Инкубационный период при кори продолжается до двух недель (от 8 до 13-17 суток), при пассивной иммунизации иммуноглобулином он может длиться до четырех недель. Болезнь может иметь типичную и атипичную форму различной степени тяжести.
Катаральный период. Заболевание начинается остро и проявляется общим недомоганием, сопровождается головной болью, потерей аппетита, бессонницей. У больных повышается температура до 40 °С, причем симптомы интоксикации у взрослых существенно более выражены, чем у детей. С первых суток болезни пациентов беспокоит насморк с обильным слизистым отделяемым, мучительный сухой кашель, в педиатрии кашель часто становится лающим, может сопровождаться потерей голоса и стенозом гортани. Параллельно развивается конъюнктивит, который сопровождается отеком век, покраснением, инъекцией склер и нагноением.
По утрам у пациентов могут слипаться веки, отмечается светобоязнь, у детей может наблюдаться одутловатость лица, покраснение и зернистость слизистой глотки и гиперемия ротовой полости. У взрослых катаральные симптомы не так значительны, у этой категории больных чаще увеличиваются лимфатические узлы, дыхание может становиться жестким, прослушиваться сухие хрипы в легких. В некоторых случаях патология сопровождается кашицеобразным стулом.
Спустя три-пять суток пациенты чувствуют себя немного лучше, у них падает температура, но через день катаральные симптомы и интоксикация вновь усиливаются. Температура тела опять становится высокой, а на слизистой оболочке щеки отмечаются характерные пятна Филатова-Коплика-Вельского:
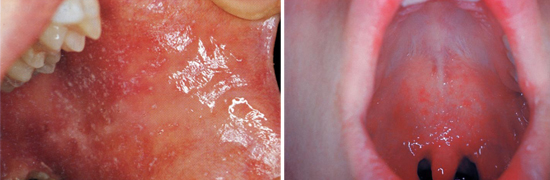
Сыпь несколько выступает, пятна имеют белый цвет и плотно фиксированы, края их гиперемированы, они напоминают манную крупу. У детей высыпания проходят после появления экзантемы, в более старшем возрасте подобные пятна остаются и в первые сутки после её появления.
Немного ранее пятен Филатова-Коплика-Вельского или вместе с ними на слизистой мягкого и твердого нёба становится заметной коревая энантема, которая имеет вид красных пятен с булавочную головку неправильной формы. На вторые сутки пятна сливаются и становятся незаметными на общем фоне покрасневшей слизистой.
Нарастание симптомов интоксикации часто сопровождается диспепсией. Катаральный период обычно проходит через пять дней, у взрослых он может продолжаться и до восьми дней.
Период высыпаний приходит на смену катаральному, который характеризуется яркими пятнами папулезной экзантемы, со временем они сливаются и образуют фигуры, в промежутках которых можно заметить участки здоровой кожи. В первые сутки сыпь появляется за ушами, потом охватывает волосистую часть головы и одновременно лицо, шею и верхнюю часть груди:
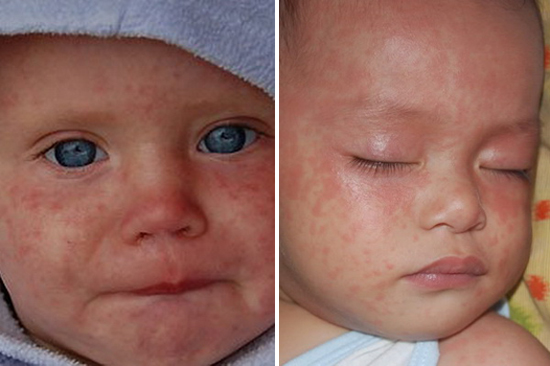
На второй день сыпь распространяется на туловище и верхнюю часть рук, на следующий день элементы экзантемы отмечаются на ногах и дистальных отделах верхних конечностей, в то время как на лице высыпания становятся более бледными.
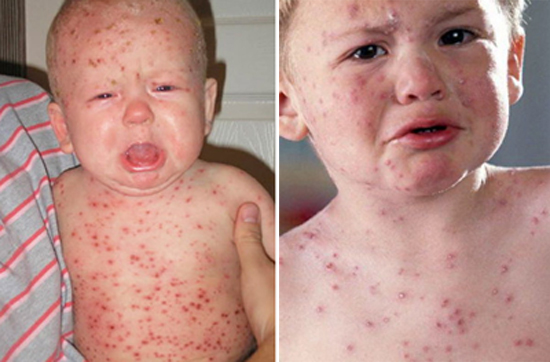
Характерная для кори нисходящая последовательность высыпаний является существенным дифференциально-диагностическим признаком заболевания. У взрослых пациентов сыпь может быть более выраженной, чем у детей, обычно она имеет вид крупных пятен в виде папул, которые часто сливаются между собой, при более серьезном течении патологии могут наблюдаться геморрагические элементы.
В период высыпаний катаральные явления усиливаются, у пациентов появляется насморк, кашель, отмечается слезотечение, развивается светобоязнь, лихорадка и симптомы интоксикации становятся более выраженными. При врачебном осмотре у пациентов наблюдается трахеобронхит, протекающий с умеренно выраженным сердцебиением и сопровождающийся падением артериального давления.
Периода реконвалесценции. В период реконвалесценции общее состояние больных становится лучше, температура тела возвращается к нормальным показателям, катаральные симптомы стихают. Элементы сыпи становятся более бледными и со временем проходят в том порядке, в котором они ранее появлялись, приобретая вид коричневых пятен:
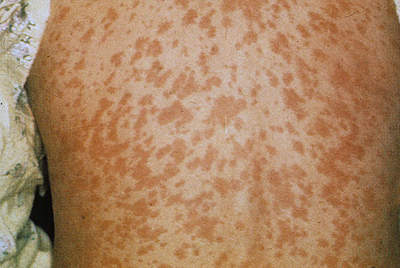
Спустя пять-семь суток от пигментации не остается никакого следа: она исчезает, оставляя после себя отрубевидное шелушение кожи, по большей части на лице. Эти симптомы также имеют большое значение при постановке диагноза, хотя и служат ретроспективными признаками заболевания.
На этой стадии патологии у пациентов снижается активность неспецифических и специфических факторов защиты. Реактивность их организма приходит к норме постепенно, на протяжении нескольких недель или месяцев низкая сопротивляемость к различным возбудителям у выздоровевших после кори больных ещё сохраняется.
Корь относится к тяжелым вирусным заболеваниям. Ее осложнения способны стать причиной летального исхода. Гибель ребенка случается не из-за самой кори, а из-за осложнений, которые она способна спровоцировать.
Видео: Доктор Алексей Хухрев, специалист по внутренним заболеваниям “корь – что это за болезнь и чем она опасна?”
Диагностика
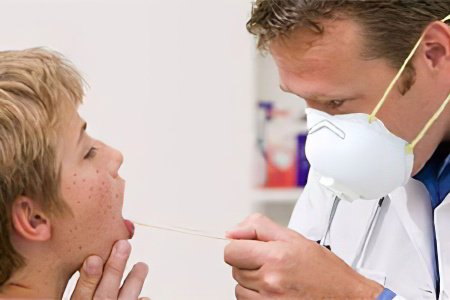
Диагностика болезни базируется на оценке ее симптомов и на проведении лабораторной диагностики. Внешний вид пациента с корью имеет характерные особенности, среди которых: отечность век, отечность лица, сыпь. Она появляется постепенно, сменяется на пятна. Уровень лейкоцитов падает, а уровень нейтрофилов возрастает.
Важно отличать корь от высыпаний при аллергии. В последнем случае сыпь будет зудеть, а ее появлению предшествует контакт с аллергеном. Симптомы аллергии будут купированы приемом антигистаминных препаратов.
Чтобы подтвердить диагноз используют метод ИФА, который на ранних стадиях развития кори позволяет обнаружить в крови антитела к вирусу. Также выполняют исследования РТГА с антигеном кори.
Корь нужно дифференцировать с краснухой, гриппом, коклюшем, энтеровирусной инфекцией, герпесом и пр. Поэтому так важно обращать внимание на специфические для кори симптомы, в частности, на пятна Бельского-Филатова-Коплика, на отечность век, на экзантемы неба.
Осложнения кори
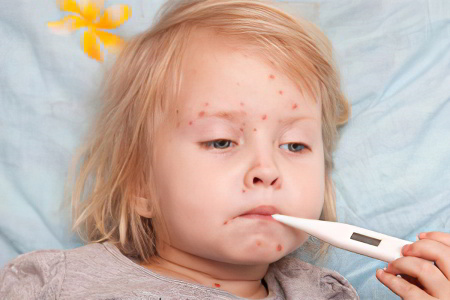
В большинстве случаев корь протекает доброкачественно, но в некоторых случаях способна вызвать целый ряд осложнений. После перенесенного заболевания может развиться круп, бронхит, бронхиолит, в редких случаях – пневмония. Интерстициальная гигантоклеточная пневмония возникает у детей с системными заболеваниями и сопровождается яркими респираторными симптомами, в ткани легких могут наблюдаться инфильтраты и многоядерные гигантские клетки.
Подобные симптомы могут не сопровождаться типичными для болезни высыпаниями. В некоторых случаях корь, протекающая без осложнений, может стать причиной появления язв на роговице, а также привести к кератиту и слепоте.
В 20% случаев у пациентов, перенесших корь, развивается миокардит с транзиторными изменениями на ЭКГ без клинических симптомов патологии.
Причиной появления болей в животе может стать поражение лимфоузлов. Часто корь сопровождается гепатитом без выраженных клинических проявлений, который появляется в острой фазе заболевания. Перенесенная во время беременности коревая краснуха вызывает гибель плода, причем тератогенный эффект, подобный краснухе, не отмечается.
Повторная бактериальная пневмония возникает из-за стрептококков, пневмококков, стафилококков, палочки инфлюэнцы и может обернуться эмпиемой или абсцессом легкого. В педиатрии корь может осложниться бактериальным отитом, в условиях тропиков течение заболевания может вызвать патологию бактериального генеза, которая грозит больному комой.
Через трое суток или пару недель корь может осложниться тромбоцитопенией, инфекция может стать причиной образования пурпуры, кровотечения в ротовой полости, в области кишечника и мочевых путей. Болезнь, кроме того, способствует транзиторному подавлению замедленной гиперчувствительности к туберкулину и способствует обострению туберкулеза и появлению новых случаев заражения.
Осложнения кори со стороны ЦНС
У одного из тысячи пациентов встречается энцефаломиелит с выраженными клиническими симптомами, причем первые проявления возникают примерно через пять суток и больше после первых высыпаний. Осложнение сопровождается сильной лихорадкой, головной болью, бессонницей и комой. В ряде случаев у пациентов наблюдаются признаки очагового поражения спинного или головного мозга.
Коревой энцефаломиелит в 10% случаев становится причиной летальных исходов, кроме того, встречаются также признаки стойких осложнений со стороны ЦНС: заболевание может стать причиной нарушения психики, эпилепсии и параличей.
Неосложненное течение болезни вызывает у половины пациентов изменения на электроэнцефалограмме, в то время как прочие симптомы поражения ЦНС могут отсутствовать. У детей, которые заболевают корью на фоне злокачественных заболеваний лимфатической системы и проходят лечение препаратами, подавляющими иммунитет, может развиться прогрессирующий энцефалит, который способен стать причиной смерти больных спустя полгода после появления первых симптомов кори.
В редких случаях встречаются неврологические осложнения: поперечный или восходящий миелит. Достаточно редко заболевание сопровождается подострым склерозирующим панэнцефалитом.
Лечение кори у детей

