Уход за кожей и слизистыми при кори
Журнал «Здоровье» 1984 год
ВРАЧ РАЗЪЯСНЯЕТ, ПРЕДОСТЕРЕГАЕТ, РЕКОМЕНДУЕТ
ПРЕДУПРЕЖДЕНИЕ ЗАБОЛЕВАНИЙ
ОХРАНА ЗДОРОВЬЯ МАТЕРИ И РЕБЕНКА
С. А. АЗАРОВА, заведующая отделением
Московской городской инфекционной больницы № 1
В 1983 году Министерством здравоохранения СССР разработана новая программа снижения уровня заболеваемости корью и
доведения ее до спорадических (единичных) случаев. Согласно этой программе предусматривается максимальный охват
детей и подростков прививками против кори.
Вакцинации подлежат дети всех возрастов, начиная с полутора лет, ранее не болевшие корью и не привитые против нее.
А детям и подросткам, у которых прививочный противокоревой иммунитет снижен, будет проведена ревакцинация.
От прививок дети освобождаются только в период острого заболевания или обострения хронического. Им прививки делают
не ранее чем через месяц после выздоровления или стихания обострения.
Родители! Не уклоняйтесь от противокоревой прививки вашему ребенку! Узнайте в детской районной поликлинике, когда
ему должна быть сделана эта прививка, и не пропустите назначенный срок.
Не опасайтесь прививки: отечественная противокоревая вакцина — высокоэффективный препарат, не дающий побочных,
нежелательных реакций.
Ребенок почувствовал недомогание, у него повысилась температура, заложило нос, воспалилась слизистая оболочка
глаз, появились сухой, резкий кашель и головная боль. Сразу же
вызывайте к нему врача! Так могут начинаться многие серьезные заболевания, в том числе и корь.
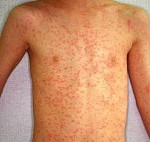
Наиболее характерный признак этой инфекции — мелкая, несколько возвышающаяся над кожей красноватая сыпь. Она
выступает лишь на четвертый-пятый день от начала заболевания, но еще за день-два до ее появления врач уже может
безошибочно поставить диагноз.
А своевременно это сделать чрезвычайно важно, чтобы обеспечить больному надлежащий уход. Опыт показывает, что,
когда такого ухода нет, чаще возникают осложнения, а ими-то прежде всего и опасна корь.
Причем осложнения могут возникнуть на любом этапе болезни, даже в самом ее начале, еще до появления сыпи. Наиболее
распространенные из них — пневмония и ларингит, особенно опасны для детей раннего возраста. Нередко развиваются
также стоматит и отит.
А в конце высыпания и позже может возникнуть и менингоэнцефалит, который сопровождается сильнейшей головной болью;
рвотой, нарушениями речи и сознания. Чем меньше ребенок, тем опаснее для него осложнения.
Какие же условия необходимо создать ребенку?
ПОСТЕЛЬНЫЙ РЕЖИМ. Причем с первых же часов заболевания и не только пока
остается высокой температура, но и в первые два-три дня после того, как она стане нормальной.
Часто меняйте положение больного, переворачивая с одного бока на другой. Малыша периодически, примерно каждые
полчаса-час, берите на руки. Это поможет предотвратить застойные явления в легких, которые способствуют развитию
пневмонии.
Комнату по нескольку раз в день проветривайте, ежедневно проводите в ней влажную уборку. И не занавешивайте окна
шторами, а чтобы ярким свет не раздражал глаза, поставьте кровать так, чтобы он не падал на лицо.
ПОЛНЫЙ ПОКОЙ. Сведите до минимума общение больного с домашними, а с
посторонними вообще полностью исключите. Ограничение контактов необходимо, чтобы избежать присоединения другой
инфекции и предупредить возможное распространение кори. Кроме того, любые контакты — это дополнительная нагрузка
на нервную систему больного.
ЕЖЕДНЕВНЫЙ ТУАЛЕТ. Каждое утро умывайте и подмывайте больного ребенка, а
руки мойте ему перед едой и по мере загрязнения. Это надо делать обязательно. А если температура не превышает 38
градусов и состояние нетяжелое, можно сделать ванну даже и во время высыпания — после нее состояние улучшается.
УХОД ЗА ГЛАЗАМИ. После сна и 2-3 раза в течение дня промывайте глаза
больного, чтобы удалить с век гнойные корочки.
Делайте это ватным тампоном, смоченным двухпроцентны раствором фурацилина (1 таблетка на стакан теплой кипяченой
воды) или раствором борной кислоты (чайная ложка на стакан воды).
Каждый глаз промывайте отдельным тампоном, от наружного угла к внутреннему. А чтобы предупредить возможное
воспаление роговицы, после промывания закапывайте в глаза по 1-2 капли масляного раствора витамина А. Следите,
чтобы ребенок не тер глаза и не срывал корочки.
УХОД ЗА НОСОМ. Очень важно, чтобы больной свободно дышал. Пока выделения
из носа жидкие, ребенок должен сморкаться, поочередно зажимая то одну, то другую ноздрю.
Маленькие дети сморкаться не умеют. У них можно отсасывать слизь из носа маленьким баллончиком (№№ 0 и 1).
Когда же выделения становятся вязкими, 2-3 раза в день промывайте носовые ходы ребенка щелочным раствором (1/2
чайной ложки питьевой соды на стакан кипяченой воды), закапывая по 10 капель в каждую ноздрю, — сода разжижает
слизь.
Корочки из носа удаляйте ватными фитильками. Предварительно закапайте в каждую ноздрю по 1-2 капли слегка
подогретого вазелинового или любого растительного масла, тогда корочки легко будут отделяться.
Освободив нос от слизи и корочек, сразу же закапайте в него сосудосуживающие средства, назначенные врачом. Делать
это нужно 3-4 раза в день. Такая процедура облегчает дыхание и, что очень важно, способствует предупреждению
отита, евстахиита, поскольку носовые ходы близко расположены от евстахиевой трубы.
Во избежание раздражения кожи нос не вытирайте, а лишь слегка промокайте и лучше не носовым платком, а очень
мягкой, многократно стиранной тканью.
УХОД ЗА ПОЛОСТЬЮ РТА. Чтобы предупредить воспаление слизистой оболочки рта
(стоматит), надо после еды удалять
остатки пищи изо рта.
Маленькому ребенку, который еще не умеет полоскать рот давайте после каждой еды и между кормлениями пить кипяченую
или подогретую минеральную воду (Боржоми, Славяновскую), чай с лимоном.
А дети старше 4-5 лет пусть полощут рот водой, или бледно-розовым раствором марганцовокислого калия, или раствором
фурацилина.
Если губы становятся сухими, трескаются, смазывайте их борным вазелином или любым жиром, лучше всего сливочным
маслом — оно содержит витамин А.
ПРАВИЛЬНОЕ ПИТАНИЕ. Пока держится температура, дети обычно отказываются
есть. Кормите небольшими порциями, но чаще, чем обычно.
Охотнее всего в это время дети едят тертое яблоко, творог, кефир, кисели. Попробуйте также давать овощи, разные
каши, отварное провернутое мясо, рыбу.
Чтобы не травмировать воспалившуюся слизистую оболочку рта, готовьте фрукты и овощи в виде пюре и протертых супов.
Обильно поите, давайте соки, морсы, чай с лимоном минеральные воды, настой шиповника, компот.
Когда температура станет нормальной, начните постепенно переводить ребенка на обычный, соответствующий возрасту
режим и рацион питания. Стремитесь, чтобы пища была разнообразной, легкоусвояемой и богатой витаминам.
Зимой и весной дефицит витаминов следует восполнять настоем шиповника и препаратами витаминов, в том числе С и А.
Дозировку посоветует врач в зависимости от возраста.
ЩАДЯЩИЙ РЕЖИМ В ПЕРИОД ВЫЗДОРОВЛЕНИЯ. Особенно он необходим после тяжелых
форм кори.
Еще на протяжении двух-трех недель у детей наблюдается повышенная утомляемость, раздражительность Поэтому они
должны больше спать, в том числе и днем больше гулять на свежем воздухе, не переутомляться. Весьма желательно
возобновить закаливание, заниматься гимнастикой.
И последнее: в первые 2-3 месяца после перенесенного заболевания, когда
сопротивляемость организма резко снижена, особенно оберегайте ребенка от ОРВИ и других инфекций.
По материалам журнала “Здоровье” 04.1984 г.
Источник
Какова общая характеристика заболевания?
Корь – это острое инфекционное заболевание, характеризующееся симптомами общей интоксикации, лихорадкой, катаральными явлениями со стороны дыхательных путей и экзантемой.
Что представляет собой возбудитель?
Возбудитель – вирус, малоустойчивый во внешней среде.
Кто является источником заболевания и как происходит заражение?
Источник заболевания – больной человек, который заразен для окружающих в последний день инкубационного периода, в продромальном периоде и в течение 4 дней после появления сыпи. При осложненном течении (например, пневмонией) заразность больного продолжается до 10-го дня от момента высыпания. Корь относится к высококонтагиозным заболеваниям. Восприимчивость детей и взрослых, не имеющих иммунитета к кори, практически всеобщая. Единственный путь передачи – воздушно-капельный. Внутри жилого помещения корь может распространяться на относительно большие расстояния: в соседние комнаты, квартиры, с этажа на этаж.
Каковы основные клинические симптомы заболевания?
Для продромального периода кори характерны лихорадка, конъюнктивит, насморк, кашель и появление на слизистой оболочке щек мелких белесоватых пятнышек (пятна Бельского-Филатова-Коплика).
С 3-4-го дня болезни появляется пятнисто-папулезная сыпь с характерной этапностью высыпаний.
В каких случаях осуществляется госпитализация и изоляция больных?
Больные корью обычно изолируются и лечатся на дому. Госпитализация проводится по клиническим (лица с тяжелыми и осложненными формами болезни) и эпидемическим (лица из общежитий, школ-интернатов, коммунальных квартир, где нельзя обеспечить надежную изоляцию больного) показаниям. Размещают больных в боксовом отделении.
Каковы особенности ухода за больным корью?
Основное в лечении не осложненной кори – это хороший уход за больным. Учитывая наличие конъюнктивита (слезотечение, светобоязнь), надо так поставить кровать больного, чтобы прямой свет не падал ему в глаза (например, головой к окну). Медицинской сестре необходимо чаще проветривать палату, хорошо укрыв больных. Очень важен уход за слизистыми оболочками глаз, полости рта. Взрослые и дети старшего возраста должны регулярно полоскать рот. Следует следить за чистотой носа; нос лучше всего прочищать ватным фитильком, смоченным в теплом вазелиновом масле.
Для профилактики нередко развивающихся у больных корью бронхитов необходимо чаще менять положение больного в постели, а маленьких детей время от времени брать на руки. Для облегчения дыхания целесообразно придать больному возвышенное положение в постели. Грудным детям перед кормлением рекомендуется закапать в нос раствор эфедрина (по 1-2 капли в каждый носовой ход) для облегчения сосания груди.
Как осуществляется противоэпидемический режим при уходе за больным корью?
При работе с больными корью медицинский персонал пользуется маской-респиратором.
Какой режим, диету и лечение назначают больным корью?
Больному корью необходимо соблюдение постельного режима в течение всего лихорадочного периода. Больным корью взрослым в остром периоде болезни назначается лечебная диета № 2 с последующим переходом на общую диету № 15. Для детей грудного возраста лучше всего обеспечить кормление грудным молоком с соответствующим возрасту прикормом. Детям более старшего возраста даются молочные и овощные блюда, кефир, творог, овощные супы, торе, тертые яблоки, фруктовые соки. Показано частое питье (морс, чай с лимоном).
При тяжелых формах кори в начальный период показаны внутримышечное введение противокоревого гамма-глобулина (6-9 мл) и назначение антибиотиков широкого спектра действия (пенициллин, тетрациклин) для предупреждения развития бактериальных осложнений.
Какие лабораторные методы используются для подтверждения диагноза?
Для серологической диагностики кори применяются реакция торможения гемагглютинации, реакция нейтрализации и реакция связывания комплемента. Для постановки серологических реакций берется 3 мл крови в первые дни болезни и во второй раз – спустя 2 недели. Диагноз подтверждает нарастание титра антител. Для выделения вируса используются носоглоточные смывы и кровь. С начала болезни до 3-4-го дня высыпания берутся мазки со слизистой оболочки носа для обнаружения вируса с помощью метода флюоресцирующих антител.
Источник
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой. Вирус кори проникает в организм воздушно-капельным путем. Инкубационный период длится до 2-х недель, иногда до 1 месяца. Катаральный период кори проявляется кашлем, лихорадкой, шейным лимфаденитом. На смену ему приходит период высыпаний с характерным для кори этапным появлением элементов сыпи. Выздоровление начинается спустя 1-2 недели от начала кори. Диагностика кори осуществляется, как правило, на основании клинических данных. Лечение преимущественно симптоматическое, направленно на снижение температуры тела, дезинтоксикацию, повышение сопротивляемости организма.
Общие сведения
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой.
Характеристика возбудителя
Вирус кори РНК-содержащий, относится к роду Morbillivirus. Во внешней среде неустойчив, инактивируется при высушивании, воздействии солнечного света, ультрафиолетового облучения, при нагревании до 50 °С. Вирус способен сохраняться в комнатной температуре 1-2 дня, при охлаждении (температурный оптимум для сохранения жизнеспособности: от -15 до -20 °С) остается активным несколько недель.
Резервуаром и источником инфекции является больной человек. Выделение инфекции начинается в последние 1-2 дня инкубации, весь продромальный период и продолжается на протяжении 4 дней периода высыпаний. В некоторых случаях время контагиозности затягивается до 10 дней с появления экзантемы. Бессимптомного носительства кори не отмечается.
Вирус кори передается по аэрозольному механизму воздушно-капельным путем. Больной выделяет возбудителя в окружающую среду во время кашля, чихания, просто при выдыхании воздуха и разговоре. Мелкодисперсная взвесь разносится с током воздуха по помещению. Ввиду слабой устойчивости вируса контактно-бытовой путь передачи исключается. При заражении корью беременной женщины возможна трансплацентарная передача инфекции.
Люди крайне восприимчивы к кори, после перенесения сохраняется пожизненный напряженный иммунитет. Обычно заболевание возникает в детском возрасте, у взрослых корь встречается редко и протекает заметно тяжелее. Пик заболеваемости приходится на зимне-весенний период, минимальное количество случаев регистрируют в августе-сентябре. Заболеваемость корью значительно снизилась в последнее время ввиду проведения плановой вакцинации населения.
Патогенез кори
Вирус внедряется в организм через слизистую оболочку верхних дыхательных путей, реплицируется в клетках их покровного эпителия и распространяется по организму с током крови, накапливаясь в структурах ретикулоэндотелиальной системы. Вирус кори имеет тропность к покровным тканям (кожа, конъюнктива, слизистые оболочки ротовой полости и дыхательных путей).
В редких случаях возможно поражение вирусом головного мозга с развитием коревого энцефалита. Пораженный вирусом эпителий слизистой респираторной системы иногда подвергается некрозу, открывая доступ для бактериальной инфекции. Имеется мнение, что возбудитель кори способен длительно сохраняться в организме, вызывая медленную инфекцию, приводящую к возникновению системных заболеваний (склеродермии, системной красной волчанки, рассеянного склероза и др.).
Симптомы кори
Инкубационный период кори продолжается 1-2 недели, в случаях введения иммуноглобулина удлиняется до 3-4 недель. Типичное течение кори происходит с последовательной сменой трех стадий: катаральной, высыпаний и реконвалесценции. Катаральный период начинается с подъема температуры и развития признаков общей интоксикации. Лихорадка может достигать крайне высоких цифр, больные жалуются на интенсивную головную боль, бессонницу, озноб, выраженную слабость. У детей симптоматика интоксикации в значительной степени сглажена.
На фоне интоксикационного синдрома в первые же дни появляется сухой кашель, отмечается слизисто-гнойная ринорея, конъюнктивит (сопровождается интенсивным отеком век) с гнойным отделяемым, светобоязнь. У детей выражена гиперемия зева, зернистость задней стенки глотки, лицо одутловатое. У взрослых катаральные признаки слабее выражены, но может иметь место регионарный лимфаденит (поражаются в основном шейные лимфоузлы). Аускультация легких отмечает жесткое дыхание и сухие хрипы. Иногда заболевание сопровождается послаблением кишечной деятельности, диспепсическими симптомами (тошнота, рвота, изжога, отрыжка).
Первая лихорадочная волна обычно составляет 3-5 дней, после чего температура тела снижается. На следующий день вновь происходит подъем температуры и усугубление интоксикации и катаральных явлений, а на слизистой оболочке щек отмечаются пятна Филатова-Коплика-Вельского – специфический клинический признак кори. Пятна располагаются на внутренней поверхности щек напротив малых коренных зубов (иногда переходя на слизистую десен), представляют собой немного приподнятые над поверхностью белые участки, окруженные тонкой полоской гиперемированной слизистой (вид «манной каши»). Как правило, при появлении сыпи эти пятна исчезают, у взрослых могут сохраняться в течение первых дней периода высыпаний. Одновременно или чуть ранее, чем пятна Филатова-Коплика-Вельского, на мягком и, частично, твердом нёбе появляется энантема, представляющая собой красные пятна с булавочную головку неправильной формы. Спустя 1-2 дня они сливаются и перестают выделяться на фоне общей гиперемии слизистой.
Общая продолжительность катарального периода составляет 3-5 дней у детей и около недели у взрослых. После чего наступает период высыпания. Сыпь при кори первоначально образуется на волосистой части головы и за ушами, распространяется на лицо и шею. Ко второму дню высыпания покрывают туловище и плечи. На третьи сутки сыпь покрывает конечности и начинает бледнеть на лице. Такая последовательность высыпаний характерна для кори, является значимым для дифференциальной диагностики признаком.
Коревая сыпь представляет собой яркую пятнисто-папулезную экзантему, склонную к формированию сливных фигурных групп с промежутками неизмененных кожных покровов. Сыпь у взрослых более выражена, чем у детей, при тяжелом течении может приобретать геморрагический характер. В периоде высыпаний усиливается катаральная симптоматика и усугубляется лихорадка и интоксикация.
Период реконвалесценции наступает спустя 7-10 дней после начала заболевания (у взрослых продолжительность кори больше), клиническая симптоматика стихает, температура тела нормализуется, элементы сыпи регрессируют (аналогично порядку появления), оставляя после себя светло-коричневые участки повышенной пигментации, исчезающие спустя 5-7 дней. На месте пигментации некоторое время остается отрубевидное шелушение (в особенности на лице). В периоде реконвалесценции имеет место снижение иммунных факторов защиты организма.
Митигированная корь представляет собой атипичную клиническую форму инфекции, встречающуюся у пассивно или активно иммунизированных лиц, либо ранее переболевших корью. Отличается более продолжительным инкубационным периодом, слабовыраженной или отсутствующей симптоматикой интоксикации и укороченным периодом катаральных проявлений. Отмечается типичная для кори экзантема, но высыпаниям могут появляться сразу на всех участках тела либо в обратной (восходящей от конечностей к лицу) последовательности. Часто не выявляются пятна Филатова-Коплика-Вельского.
Еще одной атипичной формой является абортивная корь – начало ее такое же, как и в обычных случаях, но спустя 1-2 дня симптоматика стихает, сыпь распространяется на лице и туловище, после чего регрессирует. Лихорадка при абортивной форме обычно имеет место только в первый день высыпаний. Иногда с помощью серологических методик выявляются субклинические формы кори.
Осложнения кори
Корь чаще всего осложняется вторичной бактериальной пневмонией. У детей раннего возраста возникающие воспаления гортани (ларингит) и бронхов (бронхит) иногда приводят к развитию ложного крупа, угрожающего асфиксией. Иногда отмечаются стоматиты.
У взрослых корь может способствовать развитию менингитов и менингоэнцефалитов, а также полиневритов. Редкое, но довольно опасное осложнение – коревой энцефалит. В настоящее время имеет место теория развития аутоиммунных заболеваний, согласно которой, вирус кори может принимать участие в патогенезе этих состояний.
Диагностика кори
Диагностирование кори успешно осуществляется на основании клинических проявлений. Общий анализ крови показывает характерную для вирусной инфекции картину: лимфоцитоз на фоне умеренной лейкопении (либо концентрация клеток белой крови остается в пределах нормы), плазмоцитоз, повышенная СОЭ. У взрослых могут отмечать пониженную концентрацию нейтрофилов и лимфоцитов и отсутствие эозинофилов.
Результаты специфических бактериологических и серологических исследований (редко применимых в клинической практике) носят ретроспективный характер. При подозрении на развитие пневмонии требуется рентгенография легких. При развитии неврологических осложнений пациенту с корью показана консультация невролога, реоэнцефалография, ЭЭГ головного мозга. Для диагностики менингита может быть показана люмбальная пункция.
Лечение кори
Корь лечат амбулаторно, госпитализируют больных с тяжелым осложненным течением, либо по эпидемиологическим показаниям. Постельный режим назначается на весь лихорадочный период. Достаточно эффективной этиотропной терапии в настоящее время не разработано, лечение заключается в облегчении симптоматики и предупреждении осложнений. В качестве меры, снижающей токсикоз, рекомендуют обильное питье. Интенсивные дезинтоксикационные мероприятия производятся в случаях крайне тяжелого течения.
Больным необходимо соблюдать гигиену рта и глаз, избегать яркого света. В качестве патогенетической и симптоматической терапии назначают антигистаминные, жаропонижающие средства, витамины и адаптогены. В ранние сроки заболевания заметно улучшает течение прием интерферона. В случае угрозы возникновения вторичной инфекции, назначают антибиотики широкого спектра действия. Коревый энцефалит требует назначения высоких доз преднизолона и других мер интенсивной терапии.
Прогноз и профилактика кори
Неосложненно протекающая корь обычно заканчивается полным выздоровлением, косметических дефектов после высыпаний не остается. Неблагоприятным прогноз может стать в случае возникновения коревого энцефалита.
Специфическая профилактика кори заключается в плановой вакцинации населения ЖКВ (живой коревой вакциной). Первую вакцинацию против кори производят детям в 12-15 месяцев, ревакцинация осуществляется в 6 лет. Изоляция больных продолжается до 10 дней, ограничение контакта с не привитыми и не болевшими детьми – до 21 дня с начала заболевания.
Источник
