У сына язвенный колит

Последнее обновление статьи: 31.03.2018 г.
Неспецифический язвенный колит у детей – это воспалительное хроническое заболевание кишечника неизвестной этиологии, характеризующее язвенно-деструктивными изменениями слизистой толстой кишки.
Если дословно разбирать, то колит – это воспаление толстого кишечника. Так как заболевание хроническое, оно протекает с обострениями и периодами ремиссии (выздоровления).
«Язвенный» – характеризует характер воспаления, когда на слизистой толстой кишки образуются язвы. Неспецифический – подчеркивает неясность причины заболевания и исключает другие колиты, этиология возникновения которых известна.
Неспецифический язвенный колит (НЯК) считается распространённым заболеванием и встречается практически во всех странах мира. Частота его также очень велика среди детей, в последнее время отмечается «омоложение» заболевания.
Чтобы не пропустить НЯК у детей, проявления которого схожи с кишечной инфекцией, необходимо более подробно познакомиться с этим заболеванием.
Причины возникновения неспецифического язвенного колита
Несмотря на многочисленные исследования, этиология заболевания остается неизвестной. В настоящее время считается, что неспецифический язвенный колит – это многофакторное заболевание.
В основе развития некротического воспаления слизистой лежат:
- генетическая предрасположенность;
- нарушение иммунной функции кишечника;
- влияние факторов внешней среды, в особенности микрофлоры кишечника.
Все эти факторы в совокупности приводят к нарушению защитной функции эпителия кишечника, в результате чего формируется хроническое воспаление.
6 возможных признаков неспецифического язвенного колита у детей
Неспецифический язвенный колит характеризуется кишечными симптомами и общими проявлениями болезни.
Кишечные симптомы
- Диарея – чаще всего является дебютом заболевания. Вначале возникает многократный жидкий стул, частые ложные позывы на дефекацию. Частота дефекаций может достигать 20 раз за сутки. Затем в стуле начинают появляться примеси слизи и крови. Постепенно количество крови в стуле увеличивается, и даже может достигать 50 — 100 мл. Иногда бывает выделение крови без каловых масс. Учащение стула наблюдается преимущественно в ночное время и ранним утром, когда каловые массы поступают в нижние отделы кишечника, где воспалённая часть кишки наиболее возбудимая и стимулирует опорожнение. Интенсивность диареи зависит от тяжести заболевания и распространённости воспалительного процесса.
- Боль – симптом, который отмечается не у всех детей и не имеет отличительных особенностей от болей при кишечной инфекции. Чаще всего отмечаются острые боли в животе, локализующиеся в левых нижних отделах.
- Боли не постоянные, спастического характера, усиливаются перед дефекацией, а после опорожнения кишечника – стихают. Боли в животе также сопровождаются общим беспокойством, капризностью ребёнка.
- Запоры – очень редкий, но всё же иногда встречающийся симптом. Заболевание начинается с запоров тогда, когда поражены самые нижние отделы кишечника и болезненность воспалённой слизистой препятствует выходу каловых масс. Вначале стул будет оформленным с примесью крови, в дальнейшем он станет кашицеобразным, а через 3 — 6 месяцев сменится на жидкий.
- Общие симптомы неспецифического язвенного колита: снижение аппетита, общая слабость, утомляемость, прогрессирующее похудение, интоксикация (бледность кожных покровов, сухость слизистых, тошнота, рвота). Появление общих симптомов будет зависеть от распространённости колита и активности воспалительного процесса. Для оценки активности язвенного колита врачи используют специальный педиатрический индекс активности язвенного колита.
Этот индекс высчитывается баллами, которые учитывают интенсивность болей в животе, частоту и консистенцию стула, выраженность примеси крови в стуле, количество ночных дефекаций и общую активность ребёнка. В зависимости от полученных баллов выставляется тяжесть язвенного колита, от которой зависит тактика лечения и возможные осложнения заболевания.
Внекишечные проявления
Кроме основных симптомов, неспецифический язвенный колит может иметь внекишечные проявления. Проявления со стороны других органов и систем могут возникать в результате нарушения функции кишечника, а также могут быть никак не связаны с проявлениями основного заболевания.
К внекишечным проявлениям относят несколько признаков:
- анемия. Она может быть постгеморрагической (в результате кровопотери со стулом) или аутоиммунной (в результате системного нарушения кроветворения);
- кожный синдром. Появляются различные изменения на коже тела и конечностей (сыпь, васкулит, некротические гангрены);
- суставной синдром (боли в суставах, синовиты);
- поражение печени и желчевыводящих путей (гепатиты, гепатозы, холангиты);
- патология поджелудочной железы (острый панкреатит);
- поражение почек (нефропатии);
- поражение глаз (конъюнктивиты);
- задержка физического и полового развития, снижение интеллекта;
- поражение щитовидной железы (аутоимунный тиреоидит).
Чаще всего отмечается сочетание сразу нескольких внекишечных проявлений, а иногда они настолько выражены, что выходят на первый план и затрудняют диагностику основного заболевания.
Возможные осложнения НЯК у детей
Неспецифический язвенный колит сам по себе является тяжёлым заболеванием, к тому же он имеет грозные осложнения. О возможных осложнениях необходимо знать, чтобы суметь вовремя их распознать.
К ним относятся:
- обильные кровотечения, которые приведут к развитию тяжелой анемии;
- перфорация кишки с развитием перитонита (выход кишечного содержимого в брюшную полость);
- сепсис – на фоне сниженного иммунитета возможно распространение патогенной флоры по всему организму;
- развитие кишечной непроходимости – на фоне хронического воспаления и нарушения микрофлоры кишечника, даже при стихании воспаления, могут развиться хронические запоры;
- рак толстого кишечника – хроническое воспаление слизистой кишечника является предрасполагающим фактором для развития онкологического процесса.
8 методов диагностики неспецифического язвенного колита
При постановке диагноза учитывают жалобы, развитие заболевания и данные осмотра пациента. Но для того, чтобы подтвердить диагноз необходимы дополнительные методы обследования, которые проводят детям при госпитализации в любую российскую детскую клиническую больницу.
В диагностике заболевания важны не только высоко технологичные современные методы, но и простые лабораторные исследования.
К дополнительным методам обследования при неспецифическом язвенном колите относятся следующие процедуры:
- Общий анализ крови – покажет активность воспалительного процесса в организме (количество лейкоцитов, лейкоцитарная формула, СОЭ) и тяжесть анемии (уровень гемоглобина и эритроцитов).
- Биохимический анализ крови – отразит функционирование печени и поджелудочной железы, что поможет исключить внекишечные проявления. С-реактивный белок покажет активность воспаления. Кроме того, возможны нарушения электролитного состава крови.
- Копрограмма – наличие в кале большого количества лейкоцитов, эритроцитов и слизи подтвердит воспалительный процесс в толстом кишечнике.
- Бактериологическое исследование кала – исключит инфекционный характер колита.
- Обзорная рентгенография брюшной полости – исключит развитие грозных кишечных осложнений: токсическое расширение толстого кишечника и его перфорацию.
- Ирригография — заполнение отделов толстого кишечника рентгенконтрастным веществом через анальное отверстие. Существуют характерные для НЯК признаки: ускоренное заполнение контрастом пораженного участка кишки, сглаженность кишечных складок (гаустраций), утолщенные стенки пораженной кишки, раздутые петли кишечника.
- УЗИ брюшной полости – малоспецифичный метод, который покажет утолщение кишечной стенки и сужение или расширение просвета кишечника. Но этот метод хорош для исключения сопутствующего поражения печени, желчевыводящих путей, поджелудочной железы и почек.
- Колонофиброскопия – является «золотым стандартом» диагностики неспецифического язвенного колита. При этом исследовании с помощью камеры осматривается слизистая всего толстого кишечника. Этот метод точно установит активность воспалительного процесса, его протяжённость и наличие кровоточащих язв. Кроме того, колоноскопия позволяет взять биопсию слизистой поражённого кишечника для гистологического исследования, которое точно подтвердит диагноз.
Лечение неспецифического язвенного колита у детей
НЯК является для детей очень серьёзным заболеванием и требует комплексного подхода. Терапия выбирается в зависимости от активности воспаления и распространённости поражённых отделов кишечника.
Лечение НЯК включает несколько моментов:
- лечебно-охранительный режим – в острый период важным является ограничение физической активности, увеличение ночного и дневного сна. При стихании воспаления и улучшении общего состояния назначают лечебную физкультуру, водные процедуры, массаж передней брюшной стенки;
- диета – целью является термическое и механическое щажение поражённого кишечника. Питание зависит от возраста ребёнка. У детей раннего возраста применяют специальные смеси на основе расщеплённого белка (гидрализата). Для старших детей из рациона исключают продукты, способствующие повышенному газообразованию, усиливающие перистальтику и секрецию кишечника, увеличивающие и уплотняющие каловые массы. Ограничивают молочную продукцию;
- медикаментозная терапия – выбор лекарственного средства зависит от возраста пациента и тяжести колита. Препаратами выбора являются 5-АСК (5-аминосалициловой кислоты) и кортикостероиды. Препараты 5-АСК благодаря своим компонентам не расщепляются в тонкой кишке и доходят до толстого кишечника, где непосредственно оказывают противовоспалительное действие на толстый кишечник. Системные глюкокортикостероиды обладают общим противовоспалительным действием и назначаются пациентам с тяжелой формой НЯК или тем, кому не помогают препараты 5-АСК. Терапией второго ряда является иммуносупрессивная терапия – это препараты, подавляющие иммунную активность клеток организма. Данное лечение помогает при неспецифическом язвенном колите у устойчивых к гормональной терапии, но имеет много побочных эффектов;
- колэктомия – если длительное медикаментозное лечение ребёнка является неэффективным или есть серьёзные кишечные осложнения (перфорация, массивное кровотечение, токсический мегаколон) прибегают к оперативному лечению – удаляют поражённый участок толстой кишки с наложением анастомоза.
Неспецифический язвенный колит, как уже ранее говорилось, заболевание хроническое и даже при наличии ремиссии необходимо многолетнее врачебное наблюдение. Ребёнок должен находиться под динамическим наблюдением, так как необходим постоянный контроль анализов и регулярное проведение колоноскопии. При отсутствии ремиссии длительное время детям оформляют инвалидность.
Оценка статьи:
Загрузка…
Источник
Неспецифический язвенный колит (НЯК) – тяжелая хроническая патология толстого кишечника воспалительно-дистрофического характера, имеющая непрерывное или рецидивирующее течение и приводящая к развитию местных или системных осложнений.
Процесс локализуется в прямой кишке (язвенный проктит) и распространяется по толстому кишечнику. При поражении слизистой на всем протяжении толстого кишечника говорят о панколите.
Преобладает распространенность заболевания среди населения индустриально развитых стран. За последние 20 лет отмечается рост заболеваемости не только у взрослых, а и у детей всех возрастов.
НЯК может развиваться в любом возрасте детей, составляя от 8 до 15 % общей заболеваемости. Груднички страдают этой патологией редко. В раннем возрасте больше болеют мальчики, а в подростковом болезнь поражает чаще девочек.
Причины
Согласно инфекционной теории, пусковым фактором развития НЯК может стать инфекция, например, перенесенный ребенком сальмонеллез.
Установить точную причину развития НЯК ученым не удалось. Теорий об этиологии болезни много. Среди них наиболее признанными являются:
- Инфекционная: согласно ей, спровоцировать начало НЯК могут:
- бактерии (при таких кишечных инфекциях, как сальмонеллез, дизентерия, коли-инфекция);
- токсины микроорганизмов;
- вирусы (при ОРВИ, скарлатине, гриппе).
- Психогенная: развитие язвенного поражения кишечника провоцируют стрессовые ситуации, психотравмы.
- Иммуногенная: заболевание вызвано недоразвитием или сбоем иммунной системы.
По мнению некоторых специалистов, играет важную роль наследственная предрасположенность – наличие у близких родственников иммунных или аллергических заболеваний.
Не исключают также повреждение слизистой некоторыми ингредиентами пищи, ятрогенным действием некоторых лекарственных препаратов.
При НЯК возникает целая цепочка патологических процессов, самоподдерживающихся в организме: вначале они неспецифические, а затем переходят в аутоиммунные, повреждающие органы-мишени.
Некоторые ученые считают основой развития НЯК знергетическую недостаточность в эпителиальных клетках слизистой кишечника, так как у больных обнаруживается изменившийся состав гликопротеидов (специальных белков).
Классификация
По локализации поражения кишечника выделяют колит:
- дистальный (поражение толстой кишки в конечных отделах);
- левосторонний (процесс локализован в нисходящей толстой кишке и прямой);
- тотальный (толстый кишечник поражен на всем протяжении);
- внекишечные проявления заболевания и осложнения.
Различают формы НЯК у детей:
- непрерывную, при которой полного выздоровления не наступает, достигается лишь период улучшения, сменяющийся обострением;
- рецидивирующую, при которой возможно достижение полной ремиссии, продолжающейся у некоторых детей несколько лет.
Выделяют такие варианты течения язвенного колита:
- молниеносное (фульминантное);
- острое;
- хроническое (волнообразное).
Острое и молниеносное течение характерны для тяжелой формы НЯКа. Причем молниеносное способно привести к летальному исходу за 2-3 недели; к счастью, у детей оно развивается крайне редко.
По степени тяжести НЯК может быть легким, среднетяжелым и тяжелым. Активность процесса может быть минимальной, умеренно выраженной и резко выраженной. Болезнь может быть в фазе обострения или ремиссии.
Симптомы
 основной симптом НЯК — жидкий зловонный стул с частотой до 20 раз в сутки.
основной симптом НЯК — жидкий зловонный стул с частотой до 20 раз в сутки.
Проявления заболевания зависят от формы и течения, степени тяжести колита, возраста детей. Наиболее характерными симптомами НЯК являются понос, примесь крови в испражнениях, боли в животе.
Начало заболевания может быть постепенным или острым, внезапным. Почти у каждого второго ребенка НЯК развивается исподволь. В большинстве случаев стул жидкий и зловонный, с наличием примесей слизи, крови (иногда еще и гноя). Частота стула разная – от 4 до 20 и больше раз за сутки в зависимости от тяжести.
При легкой степени колита в стуле отмечаются прожилки крови, при тяжелой – примесь крови значительная, стул может выглядеть как жидкая кровавая масса. Понос с кровью сопровождается болями в нижних отделах живота (больше слева) или в области пупка. Характерны тенезмы (болезненный акт дефекации), учащение стула в ночное время.
Боли могут распространяться и по всему животу. Они могут носить схваткообразный характер, предшествовать опорожнению кишечника или сопровождать его. Некоторые дети ощущают боли при приеме пищи.
Иногда НЯК начинается с появления жидкого стула без примесей, а кровь и слизь обнаруживаются в кале по прошествии 2-3 месяцев. При тяжело протекающем язвенном колите повышается температура тела в пределах 38 °С, появляются симптомы интоксикации. Иногда ребенку ошибочно ставят диагноз «дизентерия». Обострения болезни расцениваются как хроническая дизентерия, а НЯК диагностируется поздно.
У детей с НЯК отмечается снижение аппетита, выраженная слабость, вздутие живота, анемия, потеря веса. При осмотре отмечается урчание, прощупывается болезненная спазмированная сигмовидная кишка. Печень увеличивается практически у всех детей, иногда отмечается и увеличение селезенки. В редких случаях при этом заболевании возникают запоры. По мере продолжения болезни боли в животе беспокоят реже. Упорный болевой синдром наблюдается при осложненном течении НЯК.
Осложнения
НЯК при длительном течении может приводить к местным и системным осложнениям.
К местным осложнениям относятся:
- Поражение в области ануса и прямой кишки:
- геморрой;
- несостоятельность сфинктера (недержание газов и кала);
- свищи;
- трещины;
- абсцессы.
- Перфорация кишки и последующее развитие перитонита (воспаление серозной оболочки брюшной полости).
- Кишечное кровотечение.
- Стриктура (суженный просвет) толстой кишки за счет рубцевания язв.
- Острая токсическая дилятация (расширение) толстого кишечника.
- Рак толстого кишечника.
У детей местные осложнения развиваются в редких случаях. Наиболее частым при любой форме НЯК является дисбактериоз (нарушение баланса полезной микрофлоры в кишечнике).
Внекишечные, или системные, осложнения отличаются многообразием:
- поражение кожи (пиодермия, рожистое воспаление, трофические язвы, узловатая эритема);
- поражение слизистых (афтозный стоматит);
- гепатит (воспаление ткани печени) и склерозирующий холангит (воспаление желчных путей);
- панкреатит (воспалительный процесс в поджелудочной железе);
- артриты (воспаление суставов, артралгия (боли в суставах));
- пневмония (воспаление легких);
- поражение глаз (эписклерит, увеит – воспаление оболочек глаза);
При осмотре ребенка можно выявить проявления гиповитаминоза и хронической интоксикации:
- бледные, с сероватым оттенком кожные покровы;
- синие круги возле глаз;
- тусклые волосы;
- заеды;
- сухие с трещинами губы;
- ломкость ногтей.
Отмечается также учащение сердцебиений, аритмии, может выслушиваться шум в сердце, часто возникает одышка. При активном гепатите появляется желтушность кожи и слизистых. Ребенок отстает не только в физическом, а и в половом развитии. У девочек-подростков в активной фазе болезни может нарушаться менструальный цикл (возникает вторичная аменорея).
При хроническом процессе угнетается эритропоэз (выработка эритроцитов), что способствует, помимо кровотечений, развитию анемии.
Спустя 8-10 лет от начала болезни повышается риск возникновения злокачественной опухоли в прямой кишке на 0,5-1 % ежегодно.
Диагностика
Врачу приходится дифференцировать НЯК с такими заболеваниями, как болезнь Крона, полипоз кишечника, дивертикулит, целиакия, туберкулез кишечника, опухоль толстой кишки и др.
НЯК диагностируют на основании жалоб ребенка и родителей, результатов осмотра, данных дополнительных методов обследования (инструментальных и лабораторных).
Инструментальные исследования:
- Основным, подтверждающим диагноз НЯК методом является эндоскопический осмотр кишечника (ректороманоскопия, колоноскопия) с проведением прицельной биопсии для гистологического исследования забранного материала.
Слизистая при осмотре легкоранима, отечная. На начальном этапе болезни отмечается покраснение слизистой и контактная кровоточивость, которую называют симптомом «кровавой росы», утолщение складок, несостоятельность сфинктеров.
В последующем выявляется эрозивно-язвенный процесс на слизистой толстой кишки, складчатость исчезает, анатомические изгибы сглажены, усиливается покраснение и отек, просвет кишки превращается в трубку. Могут обнаруживаться псевдополипы и микроабсцессы.
- Рентгенологическое исследование толстого кишечника, или ирригография, проводится по показаниям. Она выявляет нарушение гаустрации (циркулярных выпячиваний стенки ободочной кишки) – деформацию гаустров, асимметрию или полное исчезновение, в результате чего просвет кишки приобретает вид шланга со сглаженными изгибами и толстыми стенками.
Лабораторные исследования:
- общий анализ крови выявляет сниженный гемоглобин и уменьшение количества эритроцитов, увеличенное число лейкоцитов, ускоренную СОЭ;
- биохимический анализ сыворотки крови обнаруживает снижение общего белка и нарушение соотношения его фракций (снижение альбуминов, повышение гамма-глобулинов), положительный С-реактивный белок, сниженный уровень сывороточного железа и изменение электролитного баланса крови;
- анализ кала на копрограмму выявляет повышенное количество эритроцитов и лейкоцитов, непереваренные мышечные волокна, слизь;
- анализ кала на дисбактериоз показывает сниженное количество кишечной палочки, сокращение или полное отсутствие бифидобактерий.
Лечение
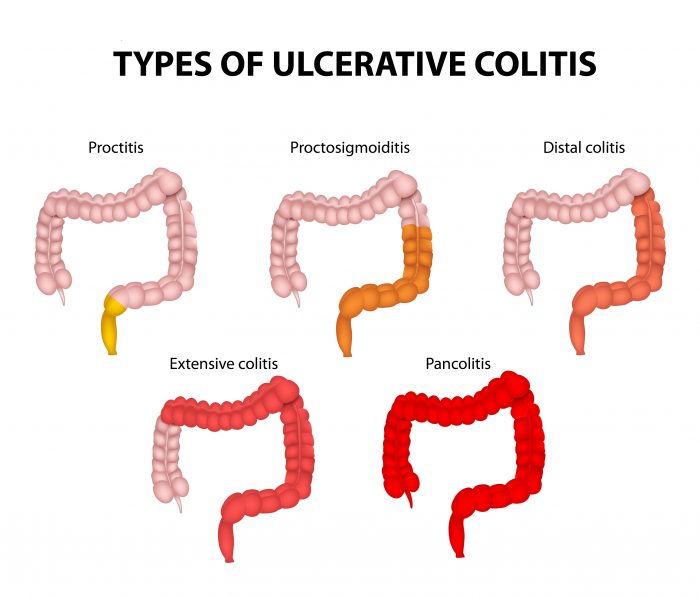 Виды НЯК в зависимости от уровня поражения толстой кишки.
Виды НЯК в зависимости от уровня поражения толстой кишки.
Лечение НЯК приходится проводить в течение длительного времени, иногда несколько лет. Используются консервативные и оперативные методы.
Консервативное лечение должно быть комплексным. Целью проводимой терапии является перевод тяжелой формы болезни в более легкую и достижение длительной ремиссии.
Для эффективности лечения имеют значение:
- соблюдение рекомендуемого диетпитания;
- исключение переохлаждения;
- ограничение нагрузок;
- недопущение инфекционных болезней;
- психоэмоциональный покой без стрессов;
- исключение переутомления.
Так как у детей при НЯК развивается дефицит белка (в связи с потерями крови), снижение массы тела, то диета должна обеспечить организм белками для восполнения его недостачи. Причем 70 % их должны составлять животные белки. Диета рекомендуется в соответствии со столом №4 по Певзнеру.
Оптимальный состав суточного рациона:
- белки – 120-125 г;
- жиры – 55- 60 г;
- углеводы – 200-250 г.
Потребляемая пища должна быть механически щадящей. Поступление белков обеспечат рыбные и мясные блюда (в виде суфле и запеканок), кисломолочные продукты, яйца. У многих детей, страдающих НЯК, развивается пищевая аллергия (чаще всего на коровье молоко). В этих случаях из рациона исключаются все молочные продукты, разрешается только топленое сливочное масло.
Готовить пищу рекомендуется на пару или методом варки на воде или на слабом бульоне (рыбном или мясном). В качестве первого блюда используются слизистые супы. Можно в суп добавлять фрикадельки, отварное мясо, картофель, рис.
Кормить ребенка следует 5-6 раз в день пищей в теплом виде. Из меню нужно исключить продукты, богатые клетчаткой, усиливающие моторику кишечника, газообразование. Запрещены также острые блюда, приправы.
Полезными будут кисели, фруктово-ягодные отвары (из груши, черемухи, айвы, кизила, черники), крепкозаваренный чай (черный, зеленый), так как в них содержатся дубильные и вяжущие вещества. Кофе и какао исключаются.
При стойкой ремиссии в рацион вводится небольшое количество овощей (кабачков, моркови, цветной капусты, брокколи). Исключаются из употребления помидоры, дыни, арбузы, цитрусовые, виноград, земляника. При хорошей переносимости можно давать ребенку запеченные груши и яблоки, ежевику, чернику, гранаты, клюкву. Весьма полезным является сок черноплодной рябины.
На гарнир можно готовить картофель, кашу (пшеничную, рисовую), макароны. Яйца (2-3 в неделю) давать можно в виде омлета (приготовленного на пару) или сваренные всмятку. Разрешается употребление белого хлеба (вчерашней выпечки), галетного печенья. Свежую выпечку, конфеты нужно исключить.
Расширять рацион следует только по согласованию с лечащим врачом. Критерием правильной диеты и эффективности терапии служит прибавление веса тела у ребенка.
Основу медикаментозного лечения НЯК составляют производные 5-аминосалициловой кислоты – Салофальк, Сульфасалазин, Салазопиридазин. Более современным препаратом является Салофальк (Месакол, Месалазин), который можно использовать и местно в виде клизм или свечей. В качестве базисной терапии может применяться длительный курс Салофалька в сочетании с Вобэнзимом. Дозы препаратов и продолжительность курса определяет лечащий врач.
В случае непереносимости этих препаратов и при тяжелом течении болезни с внекишечными проявлениями могут назначаться глюкокортикостероидные препараты (Метипред, Преднизолон, Медрол). При противопоказаниях у ребенка к применению гормональных препаратов могут использоваться цитостатики (Азатиоприн).
Если высевается гнойная микрофлора из кишечника, то назначаются антибактериальные препараты. Для нормализации кишечного дисбиоза применяются бакпрепараты (Бифиформ, Хилак-форте, Бификол и др.).
В качестве симптоматической терапии могут назначаться Смекта, препараты железа, ранозаживляющие средства (местно, в микроклизмах). В лечении могут использоваться фитопрепараты, гомеопатические средства (Коэнзим композитум, Мукоза композитум).
Показаниями для хирургического лечения являются:
- возникшие осложнения (перфорация кишечника, сильное кровотечение, кишечная непроходимость);
- молниеносный НЯК, не реагирующий на проводимую терапию;
- неэффективность консервативного лечения.
Проводится субтотальная резекция толстого кишечника и накладывается илеоректальный анастомоз (соединение тонкого кишечника с прямой кишкой).
Прогноз
Прогноз для полного выздоровления неблагоприятный. У большинства детей удается добиться стойкой ремиссии и предотвратить развитие рецидива в период полового созревания.
Прогноз для жизни зависит от степени тяжести НЯК, течения его и развития осложнений.
Профилактика
Профилактические меры направляются на предотвращение рецидивов болезни. Нужно стараться не допускать заражения ребенка кишечными инфекциями, способными спровоцировать обострение НЯК.
Нельзя принимать медикаменты без врачебного назначения. Специалисты считают, что препараты из группы НПВС способствуют развитию рецидива.
Непременным условием является соблюдение диеты. Детям должен быть обеспечен охранительный режим: они освобождаются от уроков физкультуры, трудового лагеря и других нагрузок. Оптимальным вариантом является обучение на дому. Вакцинация проводится только по эпидемиологическим показаниям (после консультации с иммунологом) ослабленными вакцинами.
Ребенок после выписки из стационара находится на диспансерном учете у детского гастроэнтеролога. При длительности болезни свыше 10 лет показано ежегодное проведение колоноскопии с биопсией для своевременного выявления злокачественного перерождения слизистой кишечника.
Резюме для родителей
Сложно предупредить это тяжелое заболевание, к тому же его точная причина неизвестна. Необходимо стараться исключить установленные учеными провоцирующие возникновение НЯК факторы. В случае развития язвенного колита важно выполнять назначения врача, чтобы добиться длительной ремиссии болезни.
Источник
