У нас в классе корь краснуха паротит
Что надо знать родителям о кори, краснухе, паротитной инфекции
Многолетний опыт убедил нас в том, что попытки родителей самим ставить диагноз, самим лечить ребенка или же корригировать назначения врача почти всегда ведут к печальным последствиям. Но плохо и другое: когда папы и мамы ничего не знают о детских инфекциях, в частности о первых их признаках, а значит, вовремя не вызывают врача, не умеют оказать своему ребенку самой элементарной помощи.
Мы расскажем вам, уважаемые родители, о наиболее распространенных детских инфекциях.
Корь
Это, пожалуй, одно из самых заразных заболеваний, к нему восприимчивы буквально все, именно поэтому в пору, когда не было профилактических прививок, подавляющее большинство людей успевало переболеть корью еще в детстве. Невосприимчивы к кори, как правило, только дети до трех месяцев, так как у них еще сохраняется пассивный иммунитет, полученный от матери. Но, если мать не болела корью, то ее ребенок может, заразившись, заболеть уже в первые дни жизни.
Источник инфекции – больной человек. Для того чтобы заразиться, необязательно быть в контакте с ним: вирус распространяется с током воздуха в соседние комнаты, через коридоры и лестничные площадки в другие квартиры и даже с нижнего этажа на верхний – по вентиляционной системе.
Инкубационный период, то есть период от заражения до начала заболевания, в среднем продолжается 8-10 дней, но может удлиняться до 17 дней, а если ребенку с профилактической целью ввели гамма-глобулин, то даже и до 21 дня.
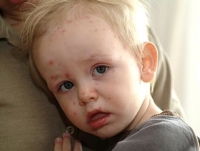
Начинается корь с повышения температуры до 38,5-39°, насморка, сухого, навязчивого кашля, покраснения слизистой оболочки век. Ребенок становится беспокойным, плаксивым, у него появляются рвота, боль в животе, иногда жидкий стул. В это время можно обнаружить на слизистой оболочке щек, у коренных зубов, или на слизистой губ и десен серовато-белые пятнышки величиной с маковое зерно, окруженные красным венчиком. Это ранний симптом кори, позволяющий врачу поставить диагноз еще до возникновения самого характерного ее признака – сыпи.
Период высыпания обычно начинается только на 4-5-й день болезни. Сыпь в виде мелких розовых пятен появляется за ушами, на спинке носа. В течение суток она распространяется на лицо, шею, грудь, верхнюю часть спины. На следующие сутки сыпью покрываются все туловище и руки, а на третьи – и ноги. Сыпь может быть очень обильной, сливной, или, наоборот, редкой, но последовательность высыпания при кори (сверху вниз) неизменна. И пока идет высыпание, температура остается повышенной. Затем состояние ребенка улучшается, температура снижается до нормы, сыпь теряет яркость, буреет.
Таково типичное течение кори. Как и каждое заболевание, она может протекать и тяжелее, и легче. Легко протекает корь у детей, которым в инкубационном периоде вводили гамма-глобулин.
Сама по себе корь не опасна, но, резко снижая защитные силы ребенка, она проторяет путь для вторичных инфекций, подчас очень тяжелых. Это ларинго-трахеобронхит, пневмония, отит, стоматит, энтероколит, а иногда даже энцефалит.
Что можно сделать для предупреждения осложнений? Прежде всего поддерживать чистоту в комнате, где лежит больной ребенок, почаще проветривать ее, уборку проводить влажным способом: там где пыль, там и микробы, а к ним больной ребенок особенно чувствителен.
Несколько раз в день промывайте ему глаза теплой кипяченой водой или слабым раствором пищевой соды. Если на веках образовались гнойные корки, удалите их ватными тампончиками, смоченными кипяченой водой, в глаза закапывайте 30%-ный раствор сульфацил-натрия – по 1-2 капли 3-4 раза в день. Сухие, потрескавшиеся губы смазывайте борным вазелином или каким-либо жиром. Нос прочищайте ватными тампонами, смоченными теплым вазелиновым или растительным маслом.
Для предупреждения стоматита полезно после еды каждый раз полоскать рот кипяченой водой, а если ребенок еще не умеет этого делать, просто давайте ему запивать еду.
В первые дни болезни при высокой температуре ребенок обычно не хочет есть. С отсутствием аппетита надо считаться, важно лишь, чтобы он получил достаточно жидкости- пил чай, фруктовые соки, компот, морс. Полезно давать аскорбиновую кислоту в таблетках (дозу определит врач).
Постельный режим ребенку необходим не только когда у него высокая температура, но и 2-3 дня после ее снижения. Затем можно постепенно переводить ребенка на привычный режим. Надо только учитывать, что перенесенная корь ослабляет организм, сказывается на нервной системе. Ребенок становится капризным, раздражительным, быстро утомляется. Школьника надо постараться на 2-3 недели освободить от перегрузок, ребенку дошкольного возраста продлить сон, прогулки на свежем воздухе.
Напомним, что сегодня медицина располагает надежным средством предупреждения кори. Это профилактическая вакцинация. Первую прививку против кори делают в год, вторую (ревакцинация) в 7 лет.
Краснуха
Восприимчивость к этой инфекции высокая, хотя и несколько меньше, чем к кори. Источник инфекции – больной человек. Есть данные, подтверждающие, что вирус краснухи может быть обнаружен в носоглотке уже за несколько дней до появления признаков заболевания и продолжает выделяться в течение двух недель и более. Однако, как правило, больной бывает заразен короткий период – от первого дня заболевания и в течение пяти дней после появления сыпи. Инкубационный период – от 15 до 24 дней, но чаще 16-18 дней.
Краснуха обычно начинается с появления на лице пятнистой розовой сыпи, которая в течение нескольких часов распространяется по всему телу, особенно вокруг суставов, на спине, ягодицах, на руках и ногах. Одновременно у ребенка начинается легкий насморк, кашель.
Еще один характерный симптом краснухи- увеличение лимфатических узлов, особенно затылочных и заднешейных.
Общее состояние нарушается мало, ребенок жалуется лишь на небольшое недомогание, температура редко подымается выше 38°. Сыпь исчезает через 2-3 дня, не оставляя никаких следов- ни пигментации, ни шелушения; температура возвращается к норме, катаральные явления проходят. Осложнений при краснухе, как правило, не бывает.
Дети старшего возраста и взрослые переносят это заболевание тяжелее: с высокой температурой, резкой головной болью, значительным увеличением лимфатических узлов.
Опасна эта инфекция только для женщины в первые три месяца беременности, вернее, для ее ребенка. Дело в том, что вирус краснухи способен избирательно поражать эмбриональную ткань, повреждая формирующиеся органы плода и вызывая тяжелые пороки развития.
Беременность, совпавшую в первые месяцы с краснухой, лучше прервать. А как быть беременной женщине, если она была в контакте с больным краснухой – например, заболел ее старший ребенок? В том случае, когда она твердо знает, что в детстве перенесла краснуху, можно быть спокойной: эта инфекция дает стойкий иммунитет и не повторяется.
Но если не болела, надо посоветоваться с акушером-гинекологом женской консультации. Возможно, и в этой ситуации беременность лучше прервать, так как краснуха может протекать стерто, незаметно для матери, но угроза для плода при этом сохраняется.
Паротитная инфекция
У этого заболевания есть и другие, более знакомые родителям названия – свинка, вирусный паротит. Паротитная инфекция менее заразительна, чем корь, индекс контагиозности, то есть вероятность заболевания при контакте, не превышает 50%.
Заражение происходит воздушно-капельным путем, главным образом в тех случаях, когда здоровый человек оказывается в одном помещении с больным. Попадая в организм через слизистую оболочку носа, рта, глотки, вирус паротитной инфекции поражает преимущественно центральную нервную систему и железистые органы – слюнные железы, поджелудочную железу, у мальчиков – яички.
Инкубационный период – от 11 до 21 дня и лишь очень редко – до 26 дней. Поэтому в детских учреждениях при выявлении случаев паротитной инфекции устанавливается карантин на 21 день.
Заболевание обычно начинается остро, с повышения температуры до 38-39°, головной боли. Если в процесс вовлечены околоушные слюнные железы, а это бывает чаще всего, ребенок жалуется на то, что ему больно жевать и глотать. Впереди уха, вдоль восходящей ветви нижней челюсти, под мочкой и позади ушной раковины появляется опухоль, обычно сначала с одной, а через 1-2 дня и с другой стороны.
У мальчиков-подростков при паротитной инфекции нередко развивается еще и орхит- воспаление яичка. В этих случаях не сразу, а к концу первой недели заболевания снова повышается снизившаяся было температура, возникает головная боль, боль в мошонке, иррадиирующая в паховую область, яичко увеличивается в размерах, мошонка растягивается, отекает, становится болезненной.
Естественно, что у подростка и юноши это вызывает тревогу. Надо успокоить его, сказать, что через 5-7 дней все пройдет. Так оно в большинстве случаев и бывает. Однако родителям не следует забывать, что тяжело протекающий орхит, особенно двусторонний, может привести в будущем к бесплодию. Консультация врачей – педиатра и хирурга обязательна, и если будет назначено профилактическое лечение гормонами, надо аккуратно провести весь курс. Иногда прибегают к хирургическому вмешательству.
Типично для паротитной инфекции и воспаление поджелудочной железы, которое дает о себе знать схваткообразной, иногда опоясывающей болью в животе, тошнотой, рвотой, резким снижением аппетита.
И, наконец, нередки при этом заболевании серозные менингиты. Это осложнение проявляется новым скачком температуры на 3-6-й день болезни, головной болью, рвотой. Ребенок становится вялым, сонливым, иногда у него возникают галлюцинации, судорожные подергивания, может быть потеря сознания.
Но как ни тяжелы эти явления, длятся они недолго, и заканчивается серозный менингит вполне благополучно, не отражаясь на последующем развитии ребенка.
Детей, больных паротитной инфекцией, как правило, лечат дома. По назначению врача можно давать жаропонижающие и обезболивающие средства, например, анальгин, на распухшие слюнные железы положить на 3-4 часа сухой согревающий компресс. При орхите, наоборот, кладут на тот же срок на воспаленное яичко салфетки, смоченные холодной водой, сменяя их по мере согревания. Рекомендуется также до тех пор, пока не стихнут воспалительные явления, носить суспензорий (его можно купить в аптеке). Если орхит протекает тяжело, показано стационарное лечение.
При серозном менингите ребенку требуется постоянное медицинское наблюдение, лучше всего в стационаре. В таких случаях с диагностической и лечебной целью нередко делают спинномозговую пункцию. Этой процедуры не бойтесь! Она не так болезненна, как многим кажется, и для ребенка просто благотворна, потому что сразу же облегчает головную боль и улучшает общее состояние.
Для профилактики паротитной инфекции до недавнего времени существовало только одно средство – избегать контакта с больным. Сейчас проводится профилактическая вакцинация. Прививку делают в 14 месяцев. Особенно важна она для мальчика, ибо орхит, как уже говорилось, может иметь весьма тяжелые последствия.
Источник
Мы попросили рассказать об этом главного научного сотрудника Центра иммунопрофилактики Института педиатрии Научного центра здоровья детей РАМН, заслуженного деятеля науки, доктора медицинских наук, профессора Владимира Таточенко.
Чем вообще опасны так называемые «детские» инфекции? И для детей, и для взрослых они представляют опасность не столько своими симптомами, сколько возможными осложнениями.
Те, кто однажды переболел «детскими» инфекциями, могут жить спокойно, потому что в их телах уже есть антидот – антитела, гарантирующие безопасность. Исключением является коклюш – он может возвращаться неоднократно. Но его повторная инфекция протекает значительно легче первой, а порой совсем не доставляет больному сильных проблем. Ну а тот, кто не переболел всем набором заболеваний, а также пропустил плановую вакцинацию, в любой момент может сделать прививку и застраховать себя от заражения.
Знакомство с врагом
Возбудители «детских» инфекций пока не уязвимы для существующих медикаментов. Например, для лечения кори, краснухи и свинки препаратов до сих пор не разработано – не только у нас, но и во всем мире. Вирус герпеса, возбудителя ветрянки, поддается лечению только при условии, если лечение начато в первый день заболевания. Та же ситуация с коклюшем: антибиотики могут победить его до развития характерных симптомов.
Поэтому вплоть до нашего времени у подхватившего «детскую» инфекцию человека есть только единственная надежда – его собственная иммунная система.
Вакцины, помогающие организму выработать нужные антитела к основным «детским» инфекциям, на сегодняшний день очень эффективны и не опасны для человека. Причем привиться можно комплексно от нескольких инфекций одновременно, например, вколов коктейль «корь-краснуха-свинка». Если сделать прививку, соблюдая правила безопасности (минимум через 2 недели после простуды или другого ослабляющего иммунитет заболевания), антитела к инфекциям появятся в вашей крови так, что вы и не заметите, без малейшего недомогания. Ежегодно в России от кори, краснухи, паротита и коклюша прививаются 1,5 млн детей. Все факты вакцинации фиксируются и наблюдаются – за несколько десятилетий не зарегистрировано ни одного смертельного осложнения.
Если вы не знаете точно, какие инфекции были перенесены в детстве, а какие нет, можно сделать контрольный анализ крови на антитела и выяснить это.
Победа над корью
Корь вызывается вирусом и передается воздушно-капельным путем. Узнать ее можно по крошечным белым пятнам на слизистой щек, которые потом сменяются сыпью за ушами, а позже – высыпаниями по всему телу. Плюс насморк, кашель, зуд и высокая температура. Вопреки кажущейся безобидности, смертность от кори в развитых странах составляет 1-3 случая на 1000 заболеваний. Как правило, основная причина летального исхода – развитие воспаления легких.
Раньше от кори бесплатно (по ОМС) прививали только детей. Четыре года назад Минздравсоцразвития приняло решение вакцинировать по ОМС и взрослых, но далеко не все пользуются такой возможностью. Ведь статистика успокаивает: если раньше регистрировали до 2 млн заболеваний в год, то сейчас этот показатель снизился до десятков случаев.
Однако кори сегодня много в Китае, на Украине, во Франции – оттуда ее и привозят некоторые недовакцинированные взрослые. Если непривитые дети (в возрасте до 1 года) заболевают корью, то причина всегда – заражение от взрослого, который подхватил вирус где-то за рубежом.
В крови младенцев до года сохраняются материнские антитела к кори – если, конечно же, мать болела корью или вакцинировалась от нее. Дети старше года, как правило, не болеют, так как их прививают. А вот взрослым, если они за свою жизнь не получили положенных двух прививок, достается в полной мере. Мало того что болезнь, как правило, протекает дольше и тяжелее, самые серьезные осложнения случаются у людей старше 20 лет. Корь приводит к осложнениям в 30% случаев, и вот основные их виды:
пневмония, отит и другие бактериальные инфекции;
энцефалит – в 1 случае на 1000;
в 1 случае на 100 000 – подострый склерозирующий панэнцефалит, который развивается через годы после заболевания, вызывает судорожные припадки, деградацию личности и в итоге – смерть.
Ветряная оспа
В отличие от кори, против ветрянки у нас в стране бесплатно не прививают, поскольку вакцина очень дорогая – около 1000 рублей. Но мы настоятельно рекомендуем потратиться на эту прививку.
Зеленка не лечит ветрянку, зато она обеззараживает пузырьки и предотвращает проникновение бактериальной инфекции через них. Кроме того, зеленка помогает врачам определить, заразен ли ребенок или уже нет. Если новых, не обработанных зеленкой высыпаний нет, значит, ребенок незаразен.
В отличие от кори, ветряная оспа сегодня в России достаточно распространена. Ежегодно регистрируется около 800 тысяч заболеваний. Причем ветрянка тоже постепенно взрослеет.
Раньше было более скученное расселение: многие жили в бараках или в коммунальных квартирах. Поэтому все дети болели ветрянкой одновременно и в раннем возрасте. С улучшением социальных условий инфекция распространяется хуже: большинство горожан живет в отдельных квартирах, многие дети не ходят в детские сады, воспитываются дома. Поэтому статистика такова: ежегодно в России рождается примерно 1,5 млн детей, а болеют ветрянкой из них 800 тысяч.
Таким образом, около 20% молодых людей перед ветрянкой пока беззащитны. Поэтому вопрос о прививке стоит очень остро. Специалисты, рекомендующие вакцинацию от ветрянки, опасаются грядущей эпидемии ветрянки у взрослых. Уже сейчас в больницах большая часть тяжелых больных ветряной оспой – это взрослые.
Ветрянка, как и корь, протекает у взрослого тяжелее и дает примерно в сорок раз больше осложнений, чем у детей. При этом в числе осложнений большой процент таких заболеваний, как пневмония и энцефалит, которые в 5% случаев приводят к летальному исходу.
Несмотря на то что «детские» вирусы очень плохо выживают вне человеческого тела, их история насчитывает уже несколько тысячелетий. Следы некоторых вирусов ученые находили даже в гробницах египетских пирамид. Сейчас, в век высоких технологий и глобализации, инфекции получили новый шанс к развитию: если раньше инфицированный человек не мог покинуть зону своего обитания, то сейчас – нет проблем! Например, благодаря вакцинации корь в России практически побеждена. Зато она успешно живет и здравствует в Китае, во Франции и на Украине. Поэтому корь возвращается к нам вместе с инфицированными путешественниками.
Краснушная атака
Краснуха – сравнительно легкое инфекционное заболевание. Кроме сыпи и распухших заушных или затылочных лимфатических узлов оно сопровождается температурой и болью в горле. Атипичная краснуха может протекать и без высыпаний: просто температура, боль в горле – и все. Такую краснуху распознать сложнее, но организм ее узнает и антитела гарантированно вырабатывает.
Самую страшную опасность краснуха представляет не для детей, которые с ней, как правило, легко справляются, а для беременных женщин. Примерно 40% всех детей, родившихся с физическими отклонениями, пострадали от внутриутробной краснухи.
В России вакцинация против краснухи введена всего 10 лет назад, и за это время заболеваемость снизилась в 1000 раз. Но при этом осталось огромное число невакцинированных женщин в самом детородном возрасте – от 20 лет и старше. Поэтому не следует пренебрегать обязательными прививками от краснухи, которые можно сделать в любой поликлинике абсолютно бесплатно.
Кашель на месяц
Коклюш, в отличие от описанных раньше болезней, вызывается микробом. Заболевание сопровождается приступообразным кашлем, который тянется 30-40 дней и ничем не снимается. Обычно коклюш протекает без температуры, но бывают исключения. В некоторых случаях коклюш может перетекать в воспаление легких или давать в качестве осложнения энцефалит.
Самую страшную опасность коклюш представляет для младенцев до года. Взрослые только мучаются от кашля, а малыши умирают от коклюша в значительном проценте случаев. Поэтому младенцев на первом году жизни прививают от этой заразы трижды.
Но вакцина от коклюша, в отличие от остальных, неживая – в организм вводится «сваренный» вирус. В результате вырабатываются антитела, но не образуются так называемые «клетки памяти». Поэтому с течением времени антитела, способные бороться с коклюшем, выводятся из организма. И через 5-7 лет дети опять становятся восприимчивы к коклюшу. В таком возрасте коклюш протекает несколько легче. В большинстве развитых стран от коклюша прививают перед школой и в процессе обучения, но у нас пока важность этих прививок не оценена, да и вакцины нет.
Что же касается взрослых, то они без дополнительной добровольной вакцинации подвержены заражению коклюшем. И в таком состоянии они опасны для новорожденных. Ведь далеко не все ходят к врачу с кашлем – и поэтому не знают, что у них за болезнь. А больной коклюшем человек, общающийся с младенцем, которому еще не сделали прививку, может в прямом смысле убить малыша.
История вакцины
Вакцину от ветряной оспы разработали в Японии 30 лет назад. Прививка приобрела популярность благодаря американцам, у которых в 80‑х годах начались вспышки ветрянки на флоте, – и вакцина оказалась просто-таки необходимой для поддержания национальной безопасности.

Как тут сохранишь боевую готовность, когда команда целого крейсера покрывается гнойными пузырьками, температурит и чешется.
Первую вакцину от ветрянки приходилось держать при температуре –20° С, что значительно повышало ее стоимость. Современные вакцины могут жить и при +2-8° С.
В России сегодня зарегистрированы два вида вакцины от ветряной оспы, но принцип действия у них одинаковый: в организм вводят живой ослабленный вирус. В ответ организм начинает вырабатывать антитела.
Важно отметить, что на сегодняшний день не зарегистрировано ни одного случая, когда бы от вакцинации кто-нибудь серьезно заболел.
Смотрите также: Парвовирусная инфекция: детский вирус, о котором не знают многие врачи →
Источник
