Свечи при трихомониазе и кандидозе

Трихомониаз урогенитальный – распространенная половая инфекция.
Возбудителем является одноклеточный жгутиковый простейший паразит, вагинальная трихомонада (Trichomonas vaginalis).
Каковы особенности трихомониаза?
Вагинальная трихомонада приспособлена к проживанию именно в урогенитальных органах человека, тогда как во внешней среде она не может существовать долго.
Особенностью трихомонад является их способность к захватыванию других микроорганизмов, например, гонококков, хламидий, микоплазмы (фагоцитоз).
Микроорганизм чувствителен к действию антибиотиков и антисептиков, температуре выше 40 градусов, солнечному свету, высушиванию, дистиллированной воде.
Вот почему контактно-бытовой путь заражения встречается исключительно редко.
Известны единичные эпизоды инфицирования маленьких девочек при нарушении правил гигиенического ухода за ними со стороны взрослых.
Основной путь инфицирования трихомонадой – сексуальный контакт.
Возможна передача возбудителя от больной матери ребенку в процессе родов.
После попадания в организм человека трихомонады закрепляются на плоскоэпителиальных клетках слизистых, проникают в лакуны и железы.
В органах мочеполовой системы они могут спровоцировать развитие воспалительного процесса.
Инкубационный период обычно составляет 2 недели (может варьироваться от 5-ти до 15-ти суток).
Симптомы трихомониаза
У мужчин заболевание в 70-80% случаев протекает бессимптомно, имеет склонность к самоизлечению, но иногда проявляется в форме уретрита, что сопровождается:
- зудом;
- пенистыми выделениями гнойно-слизистого характера;
- болями при половом акте (диспареунией) и мочеиспускании;
- иррадиирущими в прямую кишку болями в промежности.
У женщин при трихомониазе выявляется симптоматика вульвовагинита.
Появляется большое количество выделений с пузырьками воздуха, слизисто-гнойных.
Ощущается сильный зуд, дискомфорт, дизурические расстройства, диспареуния.
Почти у 45% женщин на фоне вагинита, вызванного трихомонадами, происходит поражение и шейки матки.
Его характерным признаком служит так называемый «земляничный (клубничный) цервикс» – мелкоточечные кровоизлияния на шейке.
При отказе от лечения возможно распространение поражения на кожу наружных половых органов в виде язв, эрозий, покраснений, с жжением и зудом (в формах баланопостита, вульвита).
Воспалительные заболевания органов малого таза, мочевой системы, обусловленные трихомониазом, возникают редко.
Также подозревается роль возбудителя в развитии орхоэпидидимита, везикулита и простатита у мужчин.
Инфицирование трихомониазом негативно сказывается на беременности, провоцируя преждевременные роды, низковесность плода, заражение новорожденного с развитием у последнего пневмонии, вульвита (у девочек) и пр.
Если на фоне отсутствия признаков болезни в организме обнаруживается возбудитель, говорят о трихомонадоносительстве.
Существуют противоречивые данные о распространенности этого состояния.
Неоспоримым является лишь то, что у мужчин оно встречается заметно чаще, нежели у женщин.
В любом случае, склонность к носительству определяется как штаммом возбудителя, так и иммунными особенностями организма хозяина.
При этом носители так же, как и лица с симптомами, являются источником распространения трихомониаза.
Современные особенности заболевания:
- Почти у четверти больных отмечается устойчивость к действию препаратов основной группы – нитроимидазолам.
- В 85% всех эпизодов заболевания выявляются сопутствующие инфекции ‑ 40% протекает в ассоциации с микоплазмозом, около 30% – с инфицированием гонококками, 30% ‑ бактериальным вагинозом, 20% ‑ уреаплазмозом, до 20% ‑ хламидиозом, до 20% ‑ с кандидозом.
- Инфицирование трихомонадами способствует и распространению ВИЧ (до 53% женщин с ВИЧ-инфекцией инфицированы также вагинальной трихомонадой).
Распространенность инфекции среди населения очень высока: есть данные об инфицировании практически 10% взрослых.
Поэтому вопросы диагностики и лечения заболевания являются весьма острыми.
Больных также интересует вопрос, можно ли лечить только свечами и иными местными средствами (вагинальными таблетками, кремами и т.п.).
Как диагностируется трихомониаз?
Диагностика трихомониаза проводится при следующих показаниях:
- наличии лабораторных и/или клинических признаков воспалительного поражения органов мочеполовой системы;
- планировании беременности и во время ее наступления (при постановке на учет, на сроках в 27 – 30 и 36 – 40 недель);
- планировании хирургических вмешательств в области малого таза и половых органов;
- бесплодии, невынашиваемости;
- после подозрительного сексуального контакта;
- наличии иных половых инфекций.
В качестве исследуемого биоматериала выступают соскобы со слизистых уретры, влагалища, цервикального канала, утренняя моча (первая порция), секрет простаты.
Важно, чтобы образцы брались не ранее, чем через 14 дней – месяц после завершения терапии.
После мочеиспускания следует выждать 3 часа, а при сильных выделениях – 20 минут.
У женщин анализы берут в отсутствие менструального кровотечения.
Анализы (в том числе и контрольные анализы) можно делать после применения вагинальных свечей, не ранее, чем спустя двое суток.
Для обнаружения трихомонад используются:
- микроскопическое исследование мазка – эффективно при наличии симптомов, в особенности у женщин;
- бактериологический посев (культуральное исследование) – считается «золотым стандартом» при постановке диагноза, применяется в случае малой выраженности симптомов, при бессимптомных формах заболевания, но сложен в осуществлении и времязатратен;
- ПЦР – чувствительный и специфичный метод (рекомендуется к проведению в ситуациях, когда необходимо быстрое получение результата).
Иммунологические методики не показаны для применения в диагностике трихомониаза.
Обнаружение трихомонад является показанием для обследования и на иные половые инфекции, в том числе ВИЧ.
Трихомониаз: основные принципы лечения
Обнаружение вагинальной трихомонады – однозначное показание к проведению лечения пациента и его полового партнера.
На время прохождения терапии следует исключить половые контакты или регулярно использовать презерватив.
Единственной группой противопротозойных препаратов, рекомендуемых для лечения трихомониаза, являются 5-нитроимидазолы (метронидазол, тинидазол, орнидазол и др.).
При рецидивирующих формах иногда рекомендуется назначение вакцины Солкотриховак, хотя достаточных доказательств ее эффективности на сегодняшний день не получено.
В ряде исследований отмечена активность в отношении некоторых штаммов трихомонад представителя группы нитрофуранов – нифуратела (препарат Макмирор).
Однако клиническое изучение продолжается и пока нифурател рутинно не назначается при трихомониазе.
Кроме вышеперечисленного, стоит отметить, что многие специалисты отдают предпочтение комплексной терапии препаратами системного и местного действия.
Свечи в составе комплексной терапии трихомониаза
Особенно свечи рекомендуются в эпизодах осложненных форм урогенитального трихомониаза.
В случае инфекций, спровоцированных нитроимидазолустойчивыми возбудителями, для лечения трихомониаза назначаются более высокие дозы препарата для приема внутрь, зачастую в комбинации со свечами с тем же действующим веществом.
Пример терапевтической схемы включает прием 2-3 г тинидазола в течение 2-х недель с 500 мг интравагинального тинидазола 2-3 раза в сутки.
К сожалению, полностью вылечить свечами заболевание невозможно.
Использование свечей при трихомониазе у женщин помогает облегчить проявления болезни, но не излечивает полностью.
Для мужчин местных средств лечения трихомониаза не разработано вовсе.
Даже при непереносимости таблеток свечи в качестве единственного средства не назначаются.
Альтернативные нитроимидазолам средства для лечения трихомониаза отсутствуют.
Поэтому при известной плохой переносимости препаратов перед их приемом врачом-аллергологом проводится десенсибилизирующая терапия.
Вот почему нельзя заниматься самолечением, а важно обратиться для назначения свечей и таблеток к специалисту (в кожвендиспансер, медцентр, частнопрактикующему доктору).
Какие свечи могут использоваться при таком заболевании, как трихомониаз?
Существует множество видов, применяемых в терапии трихомониаза, свечей, цена на которые варьируется в широком диапазоне в зависимости от активного компонента, состава, производителя.
В первую очередь назначают свечи от трихомониаза с тем же активным веществом, что и в препаратах системного действия, например, с метронидазолом.
Некоторые названия свечей от трихомониаза с метронидазолом:
- Трихопол;
- Метронидазол-Тева;
- Орвагил;
- Флагил и пр.
Выпускаются для лечения трихомониаза свечи с орнидазолом (Орнисид), тинидазолом и пр.
Что касается таких суппозиториев, как Осарбон, с заявленной противопротозойной и антибактериальной активностью компонента ацетарсола, то адекватные клинические испытания последнего не проводились.
В состав свечей также входят глюкоза (питательная среда для влагалищных лактобактерий) и борная кислота (для поддержания кислотности среды).
Поскольку трихомониаз зачастую протекает в сочетании с иными половыми инфекциями, могут использоваться антисептические средства в форме суппозиториев.
Примером этого вида средств против трихомониаза служат свечи Хлоргексидин (отзывы об эффективности весьма противоречивы).
Исследования показали минимальный успех применения местных антисептических препаратов (бетадина, клотримазола, фуразолидона, ноноксинола-9 и пр.) в отношении непосредственно трихомонад.
Это не исключает их активности в отношении возбудителей иных сопутствующих инфекций.
В случае микст-инфекций зачастую используются местные комбинированные интравагинальные средства, например, Тержинан.
В состав этого препарата входят:
- тернидазол;
- антибиотик аминогликозидного ряда неомицин-сульфат;
- антимикотик полиеновый нистатин;
- преднизолон.
Тернидазол является главным активным противопротозойным компонентом.
Неомицин-сульфат действует на самые разные бактериальные агенты – кишечную палочку, стафилококки и др.
Нистатин оказывает противогрибковое действие, особенно препятствуя размножению грибков рода Кандида.
Глюкокортикоид преднизолон быстро уменьшает активность воспалительного процесса, снимая отечность, покраснения, зуд.
Комбинированным препаратом являются и свечи Нео-Пенотран, содержащие метронидазол и противогрибковый миконазол.
Что касается иммуномодулирующих средств, то доказательная медицина отрицает их эффективность, тем более что иммунопатогенез заболевания недостаточно изучен.
Они не включены в протоколы лечения трихомониаза.
В то же время такие «иммунные» свечи весьма популярны на территории бывшего Советского Союза.
Предполагается, что ректальные свечи для мужчин и женщин, такие Виферон, Кипферон, Генферон, способствуют активизации собственных защитных сил организма.
Аналогично обстоит дело и с ферментными препаратами.
Не рекомендуемые для терапии мировым сообществом, они изучаются и назначаются для лечения трихомониаза на постсоветском пространстве.
Считается, что применение ферментных препаратов уменьшает выраженность воспалительного процесса, усиливает противопаразитарную активность основных препаратов, снижает резистентность к последним трихомонад.
Могут использоваться средства для внутримышечного введения, а также свечи с ферментами.
Например, ректальные или вагинальные с террилитином назначаются в дозировке 600000 ЕД два – три раза в день на протяжении 5-ти – 10-ти суток.
Еще одна группа свечей против трихомониаза включает препараты, восстанавливающие влагалищную микрофлору.
Для восстановления микрофлоры свечи с лактобактериями, например, Лактожиналь, вводятся по определенной схеме во влагалище после завершения антибактериальной терапии.
Свечи при беременности ранних сроков, когда прием метронидазола и иных препаратов той же группы запрещен, могут существенно облегчить состояние женщины, хотя и не устранить проблему полностью.
Побочные эффекты и непереносимость свечей от трихомониаза
Использование активных в отношении трихомониаза препаратов в форме свечей не исключает развития типичных для основного действующего вещества побочных эффектов.
Наиболее тяжелой проблемой является возможная острая интоксикация организма, развивающаяся при употреблении алкоголя на фоне лечения нитроимидазолами.
Подобная интоксикация носит название дисульфирамоподобной реакции.
Дело в том, что нитроимидазольные препараты снижают выработку и блокируют фермент алкогольдегидрогеназу.
В результате при приеме алкоголя в крови накапливается токсичный уксусный альдегид и примерно через 10-20 минут развивается характерная реакция:
- прилив крови к лицу;
- тошнота, рвота;
- учащение пульса;
- головная боль;
- затруднение дыхания и др.
Вот почему в процессе лечения и еще сутки после его завершения употребление спиртных напитков следует исключить.
Также стоит учитывать, что возможны индивидуальная непереносимость любого из компонентов лекарственного средства, местные реакции в области контакта слизистых с препаратом.
На коже и слизистых при этом появляются раздражение, покраснение, отечность.
Независимо от формы лекарственного препарата, подбирать и назначать его может только врач, основываясь на данных диагностики, особенностях состояния пациента и иных параметрах.
Для диагностики и лечения трихомониаза обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Источник
Что такое трихомониаз?
Мы уже публиковали материал о трихомониазе в целом, теперь разберем более подробно — в чем его особенности у женщин. Согласно данным ВОЗ, это заболевание встречается у женщин чаще, чем у мужчин. В нашем материале вы узнаете, в чем причина такого неравенства.
Трихомониаз – заболевание, передающееся половым путем (ЗППП). Эта инфекция наиболее распространена по сравнению с другими болезнями этой группы. Результаты исследования ВОЗ по четырем заболеваниям, передающимся половым путем на 2016 год свидетельствуют о том, что трихомониаз встречается среди женщин чаще остальных половых инфекций — в 5,3% всех наблюдений.
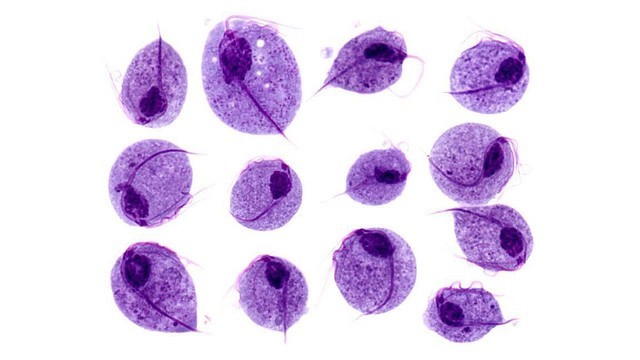 Рисунок 1. Возбудитель трихомониаза — влагалищная трихомонада (Trichomonas vaginalis) . Источник: isis325/Flickr
Рисунок 1. Возбудитель трихомониаза — влагалищная трихомонада (Trichomonas vaginalis) . Источник: isis325/Flickr
Поскольку Trichomonas vaginalis не выживает вне человеческого организма, в подавляющем большинстве случаев заболевание передается именно половым путем. Редки случаи заражения женщин через предметы, загрязненные выделениями больного человека — средства гигиены или белье. Еще реже бывают случаи инфицирования медицинскими инструментами при несоблюдении правил дезинфекции. Возможна передача от матери плоду, а вот через рот или прямую кишку заразиться трихомониазом нельзя, паразит там погибает.
Причины и возбудитель трихомониаза
Возбудитель трихомониаза – влагалищная трихомонада (Trichomonas vaginalis) — одноклеточный простейший микроорганизм грушевидной формы, с несколькими жгутиками. При инфицировании вызывает воспаление мочеполового тракта.
Трихомонады плохо переносят воздействие внешней среды: погибают от солнечного света, нахождения на воздухе при температуре более 40°С. Справиться с ними легко, хватит антисептика или простого мыльного раствора.
Будучи беззащитной во внешней среде, трихомонада комфортно чувствует себя во влагалище, особенно при нарушениях кислотно-щелочного баланса. К причинам этих нарушений относятся:
- проблемы в функционировании эндокринной системы;
- частая смена половых партнеров;
- бактериальное загрязнение влагалища;
- аборт;
- беременность;
- менструация.
Интенсивность развития трихомониаза зависит от менструального цикла. Поэтому, при хронической бессимптомной форме рецидивы случаются именно после менструаций. Объясняется это тем, что для активной жизнедеятельности трихомонадам необходимо органическое железо. Оно в избытке содержится в менструальной крови. Распадающиеся эритроциты – ценный источник питания для патогенной микрофлоры. К тому же гормональный фон в этот период изменяется, и возбудители инфекций не так активно подвергаются атакам иммунной системы.
Для питания трихомонадам также необходим гликоген — он в избытке вырабатывается во влагалище под действием эстрогена. У мужчин этого гормона вырабатывается меньше, да и менструаций не бывает. Главная причина более активного развития заболевания у женщин — идеальная для обитания трихомонад среда влагалища.
Инкубационный период
Трихомонады попадают во влагалище при незащищенном вагинальном половом контакте с инфицированным партнером. От момента заражения до первых признаков болезни обычно проходит от 3 до 30 дней. Оказавшись во влагалище или мочеиспускательном канале, трихомонады вырабатывают фермент, который “разрыхляет” ткани и помогает возбудителю внедриться, ослабить местный иммунитет и изменить кислотность (рН) среды. В результате развивается воспаление урогенитальной области.
Как и у мужчин, трихомониаз у женщин делят на три стадии:
- свежая форма – не более 2-х месяцев;
- хроническая форма – свыше 2-х месяцев;
- трихомонадоносительство – форма, которая не имеет внешних признаков, но инфекция наличествует и передается носителем через половой акт.
Клиническая картина заболевания зависит от патогенности возбудителя и реактивности организма. Обычно для острой формы характерны сильные боли и обильные выделения.
Основные симптомы у женщин при трихомониазе:
- раздражение, зуд в области гениталий;
- отечность, припухлость малых и больших половых губ, промежности;
- необычные выделения, возможно с резким, неприятным запахом;
- боль при половом акте и мочеиспускании.
Виды и формы трихомониаза
В зависимости от места воспаления, трихомониаз можно разделить на несколько видов.
Вагинит – воспаление влагалища. Для острой стадии характерны жжение, зуд, жидкие, пенящиеся обильные выделения с неприятным запахом. При хронической форме симптоматика отсутствует, но периодически возникает зуд и необычные выделения.
Вульвит – воспаление наружных женских половых органов. В остром периоде – покраснение и отечность гениталий, малых губ, клитора. В хронический стадии нет ярких проявлений, периодически — незначительный зуд, пигментация кожи гениталий.
Вульвовагинит – сочетание первых двух видов – воспаление влагалища и наружных половых органов.
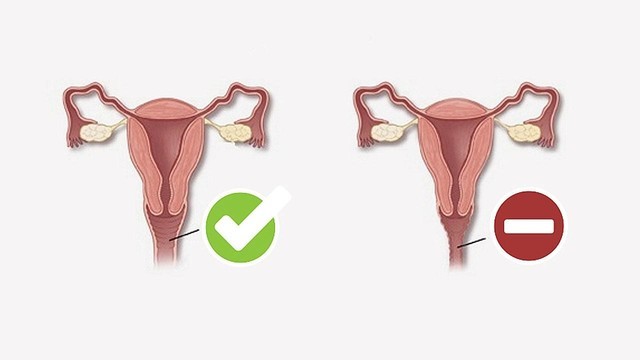 Рисунок 2. Слева — влагалище в норме, справа — при вагините. Источник: СС0 Public Domain
Рисунок 2. Слева — влагалище в норме, справа — при вагините. Источник: СС0 Public Domain
Бартолинит – воспаление желез преддверия влагалища. При остром воспалении возможно сужение выводного протока железы. Отток нарушается, содержимое скапливается внутри. Железа увеличивается, на пораженной половой губе образуется отечное, крупное выпячивание.
Уретрит – воспаление слизистой оболочки мочеиспускательного канала. В острой стадии – болезненность, жжение при мочеиспускании, частые позывы, необычные выделения. При хронической форме – боли в конце мочеиспускания и частые позывы, но выделения отсутствуют.
Цистит – воспаление стенки мочевого пузыря. В острой стадии – симптомы как при уретрите, но без выделений. При хронической форме – тупые боли внизу живота, которые усиливаются во время мочеиспускания или при переполненном мочевом пузыре.
Если трихомониаз поднимается «выше» влагалища, то проявляется в виде:
- цервицита – воспаления шейки матки;
- эндоцервицита – воспаления канала шейки матки;
- эрозии шейки матки;
- эндометрита – воспаление эндометрия, слизистой оболочки полости матки матки;
- аднексита – воспаление придатков матки.
Часто инфекция имеет многоочаговый характер, т.е. одновременно воспаляются, например, мочеиспускательный канал и гениталии. Еще одна особенность этого заболевания заключается в том, что трихомонады могут являться своеобразным резервуаром для других микроорганизмов: гонококков (возбудителей гонореи) или бледной трепонемы (причины сифилиса). Поэтому достаточно часто трихомониаз сочетается с другими ЗППП. Это усложняет лечение сопутствующих заболеваний и является причиной их рецидивов.
Важно! После лечения трихомониаза, необходимо сдать анализы на прочие ЗППП, в том числе на ВИЧ.
Симптомы у женщин
Малосимптомные, вялотекущие формы и трихомонадоносительство играют основную роль в распространении заболевания. Симптомы в таком случае отсутствуют, а носитель считает, что здоров. При этом трихомонады во влагалище или уретре присутствуют и передаются другим партнерам. Чаще бессимптомная форма наблюдается у мужчин.
Трихомонадоносительство не является обычным носительством простейших, а представляет собой системный инфекционный процесс, где трихомонады, маскируясь под клетки носителя, подавляют активность иммунного ответа. Это значит, что наибольшую опасность в распространении инфекции представляют бессимптомные носители.
Хронический трихомониаз может протекать незаметно, с периодами обострений. Обычно обострение возникает раз в месяц, после менструаций. При хроническом трихомониазе время от времени отмечаются зуд, боли. Признаки воспалительного процесса мало выражены или отсутствуют вовсе. Проявление болезни зависит от состояния иммунитета. Какое-то время он сдерживает инфекцию, но, в неблагоприятных условиях, болезнь выдает себя обострением.
Симптомы нелеченного трихомониаза со временем исчезают, однако трихомонады остаются в организме больного и могут быть обнаружены лабораторными методами.
Диагностика
 Источник: Leif Hellmann/Pixy.org
Источник: Leif Hellmann/Pixy.org
Диагностические меры заключаются в определении клинических признаков болезни и выявлении патогенных микроорганизмов. Помогают в этом лабораторные методы.
Микроскопия мазка
Если Trichomonas vaginalis сразу обнаружили с помощью микроскопии, дополнительных исследований для доказательства заражения не требуется, назначают лечение.
Бактериальный посев образцов
Обычно применяют при хронической форме. С помощью этого метода можно не только обнаружить трихомонаду, но и выяснить ее чувствительность к различным препаратам.
Серологический метод
Определяет специфические белки, которые вырабатывает иммунная система в ответ на появление в организме инфекции.
ПЦР (полимеразная цепная реакция)
Обнаруживает ДНК или РНК трихомонады в биологическом материале пациента. Один из самых точных современных методов — дает возможность обнаружить возбудителя инфекции даже при небольшом его количестве.
Важно! При подозрении на трихомониаз желательно назначать дополнительные анализы на ВИЧ, сифилис, гепатиты В и С, а также на наличие TORCH – инфекций (группа инфекций, опасных для беременности и плода).
Опасность при беременности
Когда беременность протекает на фоне хронического трихомониаза, возможно его обострение на ранних сроках. Если заражение недавнее, то поражение трихомониазом внутренних половых органов беременной зависит от срока инфицирования. При заражении до формирования плодных оболочек – опасность восходящего пути инфекции высока. Возможно воспаление плодных оболочек и эндометрит. В таких случаях чаще всего происходит самопроизвольное прерывание беременности.
Если заражение произошло после формирования плодных оболочек, восходящая инфекция не развивается. Но во время родов возникает опасность развития восходящего трихомониаза в будущем. При исследовании особенностей трихомонадной инфекции у беременных была установлена возможность восходящего инфицирования T. vaginalis околоплодных вод и зародышевых оболочек с последующим заражением плода.
Трихомониаз — крайне неблагоприятный фактор течения беременности. Он может стать причиной преждевременных родов, низкого веса новорожденного и передаться ребенку при прохождении через родовые пути.
Лечение трихомониаза у женщин
Медикаментозное
Лечат трихомониаз в зависимости от стадии заболевания, локализации, степени поражения и других факторов. В каждом случае доза препарата и режим приема рассчитывается врачом дерматологом-венерологом индивидуально.
Лечение обязательно для всех половых партнеров инфицированного.
Обычно назначают один из препаратов группы 5-нитроимидазолы (5-НИМЗ) — метронидазол, тинидазол и орнидазол.
Они эффективны и хорошо переносятся. Эффективность 5-НИМЗ высокая – 80-100%. Препарат вводят перорально, то есть это обычная таблетка, которую надо запить. Действующее вещество плохо растворяется, поэтому при трихомониазе не делают внутривенных инъекций лекарств.
5-НИМЗ не действуют на другие патогенные организмы, передаваемые половым путем – грибы, вирусы и т.д. Поэтому в случае перекрестных инфекций назначают комбинированную терапию.
В процессе лечения нельзя принимать алкоголь — с ним несовместимы метронидазол и тинидазол. Они блокируют ферменты вывода алкоголя из организма, вследствие чего возможна острая алкогольная интоксикация. Также на время лечения рекомендуют половое воздержание. До полного излечения это опасно по отношению к другим людям, так как сохраняются риски дальнейшей передачи инфекции.
Местное лечение
Для лечения трихомониаза применяют как общую, так и местную терапию. Например влагалищные свечи: они воздействуют на возбудителя локально и повышают эффективность общего лечения. В случае сочетания трихомониаза с другими ЗППП, врач дополнит лечение местными препаратами. Они имеют комбинированный состав, в зависимости от вида коинфекции. Например, сочетание метронидазол и миконазола (противогрибковое средство).
Обработка очага воспаления
Вместе с основным лечением показана обработка пораженного участка. Спреем мирамистина обрабатывают выходное отверстие мочеиспускательного канала при уретрите. В случае подозрений на наличие инфекции лучше не экспериментировать с народными средствами, а сразу посетить врача и получить рекомендации по эффективному лечению.
Важно! Самолечение при трихомониазе недопустимо. Трихомонады легко принимают атипичную форму, и тогда лечение потребует гораздо больших усилий.
Контрольный анализ берут через 7-10 дней после принятия последнего препарата. Затем повторяют два раза в течение месяца. В результате проведенной терапии не всегда удается уничтожить всех трихомонад. В отдельных случаях назначают повторный курс.
Народные средства
Не стоит проводить терапию и подбирать лечение трихомониаза самостоятельно, и особенно — средствами народной медицины. Это не только не поможет вылечиться, но и грозит дополнительными осложнениями. Применять подобные методы лечения можно только в качестве дополнения к терапии, назначенной врачом. И даже так, сперва стоит проконсультироваться, а не рисковать и применять народные способы лечения.
Лечение при беременности
 Источник: StockSnap/Pixabay
Источник: StockSnap/Pixabay
С одной стороны, лечение трихомониаза в период беременности необходимо. Оперативно проведенная терапия будет способствовать нормальному течению беременности, очистке родовых путей и рождению здорового ребенка.
С другой стороны, эта задача представляет определенную сложность из-за опасности навредить плоду действующими веществами препаратов. Поэтому в I триместре беременности медикаментозного лечения не проводят.
Во II триместре назначают терапию препаратами группы нитроимидазолов, но только в виде вагинальных форм. Это связано с тем, что многослойный плоский эпителий влагалища обладает незначительной всасывающей способностью. В таком случае препарат действует на возбудителя, но не на эмбрион. Американский центр генетических исследований установил, что при пероральном применении метронидазола в крови пациенток обнаруживается 100% вводимой дозы, а при вагинальном – только 2%.
В случае неэффективности местного лечения в III триместре беременности назначается метронидазол перорально. После прохождения курса лечения проводят контрольный бактериологический анализ. Последующее наблюдение длится 3 месяца. Если все анализы за это время — отрицательные, трихомониаз считается полностью излеченным.
Важно! Лечение трихомониаза у беременных возможно только со II триместра. В I триместре препараты, используемые для лечения, небезопасны для плода.
Метронидазол выделяется с грудным молоком. При необходимости применения препарата в период лактации рекомендуют прекратить грудное вскармливание. Возобновляют его по окончанию курса, через 48 часов после последнего приема препаратов.
Возможные осложнения
 Источник: Shutterstock/FOTODOM
Источник: Shutterstock/FOTODOM
При неправильном лечении или его отсутствии трихомониаз может привести к воспалению слизистой оболочки матки или её придатков и стать причиной осложнений. В частности образования спаек в маточных трубах — это может привести к бесплодию.
Врачи, занимающиеся исследованием урогенитального трихомониаза (УГТ), рекомендуют выделять женщин с УГТ в группу высокого риска осложнений, влияющих на репродуктивную функцию.
Профилактика
Два главных правила профилактики инфекционных заболеваний, передающихся половым путем — ограничение числа половых партнеров и использование презерватива.
Если незащищенный секс был со случайным партнером, необходимо обработать мирамистином или хлоргекседином (0,05% водный раствор) гениталии при первой же возможности. Это не рекомендуют делать регулярно — частые спринцевания этими растворами могут привести к дисбактериозу влагалища. Сексуально активным людям без постоянного партнера следует регулярно посещать дерматолога-венеролога.
Заключение
Трихомониаз, особенно запущенный, лечится долго и трудно. К тому же в последнее время появились разновидности трихомонад, которые не гибнут от применения традиционных препаратов. Поэтому в случае возникновения любых симптомов заболевания надо немедленно посетить врача и сдать анализы. Ни в коем случае не следует заниматься самолечением. После прохождения курса терапии важно сдать все анализы, чтобы убедиться в отсутствии трихомонад. Иммунитет на трихомониаз не вырабатывается, т.е. возможно повторное заражение. Важно беречь свое здоровье и регулярно проходить обследования у врача.
Источники
- Падейская Е.Н. — Препараты группы 5-нитроимидазола для лечения анаэробных и протозойных инфекций
- Мавров Г.И., Осинская Т.В. Особенности урогенитального трихомоноза в гестационном и перинатальном периодах. Журнал Медицинские аспекты здоровья женщин, 6-7-2 (60) ‘ 2012, Харьков.
- Francis J. Bowden, Geoffrey P. Gamett. Trichomonas vaginalis epidemiology: parameterising and analysing a model of treatment inventions // Sex Transm. Infect. – 2000. – Vol. 76. – P. 248-256.
Источник
