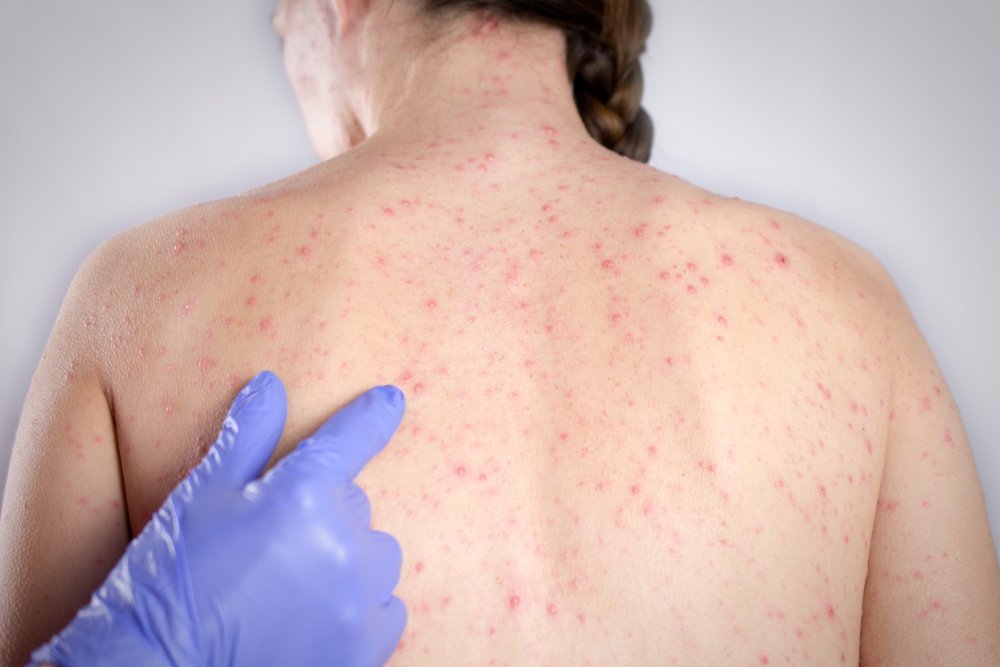
Стертые формы кори без сыпи
07 февраля 2019
Корь
Корь относится к числу наиболее тяжелых, чрезвычайно контагиозных инфекционных болезней (индекс контагиозности 100%).
Возбудитель: РНК-содержащим вирус семейства Paramyxoviridae, рода Morbillivirus, неустойчив во внешней среде.
Жизнеспособность вируса кори в капельках слизи в жилых помещениях сохраняется в течение 30 минут.
Пути передачи: воздушно-капельный.
Источник: больной клинически выраженной формой кори.
Входные ворота: слизистые оболочки дыхательных путей.
Инкубационный период: минимальный – 8 дней, максимальный у человека, получившего в течение последнего месяца иммуноглобулин, кровь или плазму составляет 21 день.
Первый день появления сыпи у больного является четвертым – пятым днем заболевания.
Заразительный период: 8-10 дней (за 5 дней до появления сыпи и в течение 5 дней с момента появления сыпи).
Катаральный период: 3- 4 дня.
Характеристика сыпи: сыпь пятнисто – папулезная, характерна этапность высыпания (в первый день – лицо, шея, последний день–ноги), продолжительность высыпания 5-7 дней.
Стертые формы кори (без сыпи) возникают у лиц после введения иммуноглобулина.
Лабораторная диагностика обязательна – взятие крови от больного осуществляется на 4-5 день с момента появления сыпи (1-ая сыворотка) и не ранее чем через 10-14 дней от даты взятия первой пробы (2-ая сыворотка). Исследование сывороток крови методом иммуноферментного анализа (ИФА) проводится только в лаборатории Регионального центра по надзору за корью и краснухой – (СПбНИИЭМ им. Пастера), сбор материала в лаборатории ФБУЗ «Центр гигиены и эпидемиологии в городе Санкт-Петербург» по адресу: СПб, ул. Оборонная, д.35. Биоматериал (моча, носоглоточные смывы, ликвор) для исследований отбирается от больного на 1-3 день с момента появления сыпи, определение генотипа проводится в Национальном Научно-Методическом Центре по надзору за корью и краснухой (ННМЦ – г. Москва).
Последствия заболевания:
– энцефалит;
– менингоэнцефалит;
– пневмония.
Обязательная госпитализация:
– лица с тяжелым клиническим течением заболевания;
– лица из организаций с круглосуточным пребыванием детей и взрослых;
– лица, проживающие в общежитиях, коммунальных квартирах;
– лица при наличии в семье заболевшего декретированных групп населения.
Находятся в стационаре до исчезновения клинических симптомов, но не менее 5 дней с момента появления сыпи.
Допуск в организованные коллективы реконвалесцентов детей и взрослых разрешается после клинического выздоровления.
Профилактика:
Специфическая плановая вакцинопрофилактика в Санкт-Петербурге проводится с 1964г. отечественной коревой вакциной, с 2000г. – дивакциной (корь-эпидемический паротит) 1 дозой вакцины (0,5мл).
Схема вакцинации:
– вакцинация в возрасте 1 год;
– ревакцинация в возрасте 6 лет.
Противоэпидемические мероприятия в очаге:
– медицинское наблюдение за контактными лицами в очаге кори проводится с момента выявления первого больного до 21дня до выявления последнего заболевшего.
– экстренные специфическая профилактика 1 дозой вакцины (0,5 мл) в течение первых 72 часов с момента выявления больного, отдаленные контакты – до 7 дней с момента выявления первого больного в очаге.
– иммуноглобулин человека нормальный вводится не позднее 5 дня с момента контакта, детям не привитым, имеющим противопоказания к вакцинации живой коревой вакциной.
– не принимаются в коллектив лица, не болевшие корью и не привитые против кори.
Эпидемиология:
Сезонность инфекции: зимне-весенняя (декабрь – май).
Возраст: преимущественно взрослые, чаще в возрасте 20-30 лет.
Прививочный анамнез: 2/3 больных без сведений о прививках.
Причины вспышек кори в Европе:
Группы лиц с низким охватом вакцинацией:
– группы цыганского населения в Болгарии;
– религиозное течение «антропософисты» в Германии, Нидерландах, Швеции;
– еврейские ультраортодоксальные коммуны в Бельгии, Израиле, Великобритании.
Вспышки во Франции, Великобритании и Германии среди отдельных групп населения (в основном не вакцинированных) в общей популяции. Незначительные очаги:
– в образовательных учреждениях (дневные центры, детские сады, школы и университеты);
– в медицинских учреждениях (пациенты приёмного покоя, палаты с инфекционными больными и детские палаты).
Поддержание популяционного иммунитета:
– дополнительная вакцинация;
– вакцинация «дети – родители»;
– вакцинация путешественников;
– вакцинация медицинского персонала.
Источник
Корь (morbilli) — острая инфекционная болезнь, сопровождающаяся интоксикацией, катаральным воспалением слизистых оболочек верхних дыхательных путей и глаз, пятнисто-папулезной сыпью.
Признаки
Инкубационный период от 8 до 17 дней. У лиц, получивших с профилактической целью иммуноглобулин, он увеличивается до 21 дня. Различают типичную и атипичную корь. При типичной кори выделяют 3 периода болезни: продромальный (катаральный), высыпания и пигментации. Начало продромального периода острое, температура тела повышается до 38,5—39,0°, появляются насморк, сухой навязчивый кашель, покраснение век, светобоязнь, иногда гнойное отделяемое из глаз. Больной становится вялым, капризным, плохо ест, у него нарушается сон. Часто в начале болезни бывает рвота, при высокой температуре тела могут быть кратковременные судороги и потеря сознания. Катаральные явления прогрессируют. Патогномоничным признаком для этого периода служит появление на слизистых оболочках щек и губ пятен Бельского — Филатова — Коплика — серовато-белых папул диаметром 0,5—1 мм, окруженных красным венчиком. Они обнаруживаются за 1—3 дня до высыпания на коже и исчезают, как правило, в первый день высыпания. На слизистой оболочке мягкого и твердого неба за 1—2 дня до высыпания возникает энантема (мелкие розовато-красные пятна). Иногда в продромальном периоде на коже наблюдается точечная или пятнистая необильная сыпь, исчезающая с появлением типичной коревой сыпи. Продромальный период продолжается 3—4 дня, иногда 5—7 дней.
Период высыпания начинается, как правило, на 4—5-й день болезни, он характеризуется новым более высоким подъемом температуры и появлением пятнисто-папулезной сыпи на фоне неизмененной кожи. Первые элементы сыпи возникают за ушами, на спинке носа в виде мелких розовых пятен, число и размер которых, как правило, быстро увеличивается. К концу первых суток сыпь покрывает лицо и шею и в виде отдельных элементов локализуется на груди и верхней части спины. На вторые сутки сыпь распространяется на туловище и проксимальную часть верхних конечностей, а на третьи сутки полностью покрывает верхние и нижние конечности. Сыпь может быть обильной, сливной или, наоборот, очень скудной в виде отдельных элементов; иногда она имеет геморрагический характер. В периоде высыпания нередко наблюдаются рудиментарные делириозные расстройства с устрашающими галлюцинациями.
При неосложненном течении болезни на 3—4-й день после появления сыпи начинается период пигментации: температура тела нормализуется, состояние больного улучшается, катаральные явления постепенно исчезают, сыпь начинает тускнеть, приобретает коричневый цвет. Длительность периода пигментации 7—10 дней. Наряду с пигментацией появляется мелкое отрубевидное шелушение кожи. В периоде пигментации нередко развивается выраженная астения, сопровождающаяся неврологическими симптомами (снижениемкожных рефлексов, мышечной гипотонией, тремором рук и головы), иногда бывают эпизодические судорожные припадки. Все эти явления носят преходящий характер. Астения может сохраняться в течение длительного времени после выздоровления.
По тяжести типичная корь может быть легкой, среднетяжелой и тяжелой. Тяжесть заболевания определяется выраженностью интоксикации, степенью поражения органов дыхания и характером сыпи. При легкой форме интоксикация слабо выражена или умеренная, общее состояние остается удовлетворительным, температура не поднимается выше 38,0—38,5°, катаральные явления со стороны верхних дыхательных путей слабо выражены; сыпь необильная, без тенденции к слиянию.
Среднетяжелая форма характеризуется значительно более выраженной интоксикацией (температура до 39,0° и выше, могут быть рвота, ночной бред); катаральные явления со стороны верхних дыхательных путей выражены значительно (сильный насморк, мучительный кашель), отмечается одутловатость лица; сыпь обильная, яркая, местами сливная.
Тяжелая форма сопровождается резко выраженной интоксикацией (температура до 40° и выше, судороги, потеря сознания, повторная рвота), поражением органов дыхания с развитием бронхита, перибронхита, ранней пневмонии, сыпь может приобретать синюшный оттенок. Тяжелая форма кори нередко наблюдается у взрослых.
К атипичной кори относят случаи заболевания со стертыми и аггравированными симптомами. При стертой кори основные симптомы заболевания выражены неотчетливо, некоторые из них не выявляются, возможно отсутствие продромального периода, укорочение периода высыпания, нарушение этапности высыпания. Стертая корь может наблюдаться, например, у детей, получавших до заболевания стероидные гормоны, у детей с тяжелой гипотрофией. Стертую корь у детей, получавших в инкубационном периоде иммуноглобулин, называют митигированной. Она протекает обычно при нормальной или слегка повышенной температуре тела, нередко при этом отсутствуют пятна Бельского — Филатова — Коплика. Сыпь бледная, мелкая, необильная (иногда имеется всего несколько элементов), этапность высыпания нарушена. Катаральные явления со стороны верхних дыхательных путей и конъюнктив выражены очень слабо или отсутствуют. Митигированная корь так же контагиозна, как и типичная.
Корь с аггравированными симптомами встречается крайне редко, при этом может быть чрезвычайно резко выражена интоксикация (гипертоксическая корь) или отмечаются множественные кровоизлияния в кожу и слизистые оболочки, гематурия, кровавый стул (геморрагическая корь).
Корь у лиц, привитых коревой вакциной, может протекать типично (если в крови отсутствуют антитела к вирусу кори), или стерто (при наличии небольшого количества антител в крови).
Из осложнений чаще встречаются ларингит, ларинготрахеобронхит, пневмония, несколько реже отит, стоматит, энтероколит. Редкими, но очень тяжелыми осложнениями являются энцефалит и менингит.
Описание
Возбудитель кори — вирус семейства Paramyxoviridae рода Morbillivinis. Вирус обладает гемагглютинирующей, гемолитической и симпластообразующей активностью, не стоек: при комнатной температуре он погибает через 3—4 часа, патогенные свойства теряет уже через несколько минут, быстро гибнет под действием солнечного света и Уф-лучей. Его можно выделить из крови и из носоглоточной слизи заболевшего в продромальном периоде и в первые дни высыпания.
Корь — одна из самых распространенных инфекционных болезней на земном шаре. Она встречается повсеместно. Заболевания К. регистрируются круглый год, но наибольшее число их приходится на осенне-зимний и весенний периоды. Болеют люди любого возраста, чаще дети 4—5 лет. У детей первых 6 месяцев. жизни корь встречается редко. Дети, матери которых в прошлом перенесли корь, до 3-месячного возраста, как правило, ею не болеют.
Источником возбудителя инфекции является только больной человек. Наибольшая заразительность отмечается в продромальном периоде и в первый день появления сыпи. С 5-го дня от начала высыпаниябольной не заразен. Распространение возбудителя инфекции происходит чаще воздушно-капельным путем. В закрытых помещениях вирус кори с током воздуха может распространяться в соседние комнаты и даже через коридоры, лестничные клетки и систему вентиляции — в другие квартиры. В редких случаях наблюдается передача вируса кори через третье лицо и вещи. Возможно внутриутробное инфицирование.
Восприимчивость к кори очень высокая. При контакте с больным корью заболевают практически все лица, не болевшие корью и не привитые против нее.
Возбудитель кори проникает в организм через слизистые оболочки верхних дыхательных путей и глаз. Вирус попадает в подслизистую оболочку и лимфатические узлы, где и происходит его первичная репликация, затем он поступает в кровь. Большое значение в патогенезе кори играет способность возбудителя вызывать анергию, снижать общий и местный иммунитет. В результате снижается сопротивляемость организма, создаются благоприятные условия для воздействия патогенной и условно-патогенной микрофлоры; этому в значительной степени способствует и нарушение витаминного обмена (резкое снижение содержания витаминов С и А). У больных корью нередко развиваются различные сопутствующие заболевания. Наслоением вторичной инфекции объясняется и возникновение большинства осложнений при кори.
Наибольшие морфологические изменения при кори отмечаются со стороны органов дыхания. Характерно воспаление слизистой оболочки верхних и нижних дыхательных путей с распространением процесса в глубину тканей. В альвеолах могут быть обнаружены гигантские клетки с ацидофильными включениями, что является специфической реакцией организма на возбудитель кори Типичные многоядерные гигантские клетки обнаруживаются также в центрально йнервной системе, небных миндалинах, лимфатических узлах, червеобразном отростке слепой кишки.
Иммунитет после перенесенной кори стойкий, повторные заболевания редки.
Диагностика
Диагноз основывается на клинических признаках, эпидемиологических данных и не представляет затруднений в типичных случаях кори, когда имеются пятна Бельского — Филатова — Коплика на слизистых оболочках щек и губ, характерных только для кори, катаральное воспаление верхних дыхательных путей и конъюнктив с последующим этапным высыпанием пятнисто-папулезной сыпи на фоне неизмененной кожи. При исследовании крови в продромальном периоде выявляют умеренный лейкоцитоз, в периоде высыпания — лейкопению.
В случаях затруднения в диагностике применяют серологическое исследование. Наиболее информативна реакция торможения гемагглютинации с коревым антигеном. Нарастание титра коревых антител в 4 и более раз в парных сыворотках крови, взятых с интервалом в 5—7 дней, является специфическим диагностическим тестом, подтверждающим диагноз кори.
Лечение
Лечение кори проводят в основном в домашних условиях. Госпитализируют пациентов с тяжелым течением кори, при осложнениях и в тех случаях, когда дома невозможно организовать соответствующий уход. Обязательно госпитализируют пациентов из закрытых учреждений. Госпитализация осуществляется в мельцеровские боксы или в 1—2-местные полубоксированные палаты. Необходимо следить, чтобы комната, в которой находится больной, содержалась в чистоте, систематически проветривалась и не затемнялась. Постельный режим рекомендуется соблюдать в течение всего лихорадочного периода и в первые 2—3 дня после снижения температуры тела. Диета во время лихорадочного периода кори – молочно-растительная, при нормализации температуры питание должно быть полноценным, витаминизированным, соответствующим возрасту. Гигиенические ванны показаны в любом периоде заболевания. Несколько раз в день следует промывать глаза теплой кипяченой водой или 2 % раствором гидрокарбоната натрия. При гнойном отделяемом в конъюнктивальные мешки закапывают 30 % раствор сульфацил-натрия и масляный раствор витамина А (по 2 капли 3—4 раза в день).
Симптоматическую лекарственную терапию проводят в зависимости от выраженности отдельных симптомов кори. Антибиотики назначают при осложнениях, связанных с присоединением вторичной инфекции.
Специфических средств лечения коревого энцефалита не существует, в остром периоде болезни назначают антигистаминные средства и глюкокортикоидные гормоны, при повышении внутричерепного давления проводят дегидратационную терапию.
При психомоторном возбуждении и других возможно осторожное применение психотропных препаратов, главным образом транквилизаторов и ноотропных средств. В случае появления гиперкинезов, судорог назначают противосудорожные средства, в первую очередь фенобарбитал.
При сохраняющейся после перенесенной кори астении рекомендуется щадящий режим, детям школьного возраста следует уменьшить учебную нагрузку и освободить их от занятий физкультурой.
Прогноз при неосложненной кори благоприятный. Летальный исход может наступить при развитии осложнений в случае несвоевременного и неправильного лечения, особенно у детей первого года жизни.
Профилактика
Основной профилактической мерой является активная иммунизация живой коревой вакциной детей, не болевших корью. Для предупреждения распространения кори большое значение имеют раннее выявление и изоляция больных. Дезинфекцию в очаге в связи с нестойкостью вируса не проводят.
© Медицинская энциклопедия РАМН
Источник
Корь — инфекционное заболевание, вызываемое парамиксовирусом. Контагиозность вируса кори крайне высока, и единственная действенная профилактика болезни — своевременная вакцинация. Хотя считается, что прививка в детском возрасте защищает в течение всей жизни, но сегодня специалисты говорят о возможном снижении специфического иммунитета через 25 лет после введения вакцины и необходимости повторной вакцинации во взрослом возрасте. Симптомы первой стадии кори очень схожи с проявлениями ОРВИ, и нередко точный диагноз удается установить только после появления характерной коревой экзантемы. Но стоит помнить, что у кори есть и атипичные варианты течения, при которых симптоматика искажается. Как проявляются подобные формы болезни во взрослом возрасте?
Симптомы атипичных форм

Атипичные формы отличаются от типичного течения болезни изменением симптомов, искажением клинических проявлений и периодов. На сегодня выявлено несколько атипичных вариативных форм со своими симптомами и проявлениями.
Мигитированное или ослабленное течение инфекции чаще всего провоцируют процедуры, проводимые с целью профилактики во время инкубационного периода кори, если есть вероятность заражения человека. После контакта с вирусом порой прибегают к ряду профилактических мероприятий, которые при развитии заболевания снижают выраженность течения болезни и вероятность осложнений. К ним относят переливание крови или ее препаратов от донора со специфическим иммунитетом, введение иммуноглобулинов, стероидных гормональных препаратов и т. д. В таком случае этап инкубации вируса кори может продлеваться до 3-х недель. Само течение болезни сокращается, температура может повышаться до субфебрильной или оставаться в норме, коревая экзантема проявляется бледно, нестабильно, в укороченном интервале, сыпь на слизистых не выступает.
Абортивная форма болезни характеризуется резким прекращением заболевания без явных причин. Начало болезни соответствует типичной коревой инфекции, после 2-3 дней все симптомы проходят. Повышенная температура тела присутствует в первые сутки, потом снижается до нормальных показателей. Экзантема неяркая, с локализацией в основном на лице и теле.
У пациентов со специфическим иммунитетом, заразившихся корью, болезнь протекает в атипичной стертой форме. Вся симптоматика сглаженная, нет резких подъемов температуры, катаральные явления поверхностные. Протекает корь в таких случаях быстро, без развития осложнений и выраженных недомоганий. Подобная картина возможна только при наличии предварительной вакцинации от кори и сформированного иммунитета.
Бессимптомное течение кори выражается в течении заболевания по типу ОРВИ без специфических для данной болезни проявлений. Точная диагностика возможна только при помощи лабораторного анализа крови.
Корь с аггравированными симптомами в основном диагностируется у взрослых, подобное развитие инфекции в детском возрасте — редкость. Выражается значительным ухудшением самочувствия, выраженными проявлениями интоксикации, геморрагическим синдромом. Течение тяжелое, осложнения вплоть до летальных, лечение стационарное.
Диагностика атипичной кори и дополнительные исследования
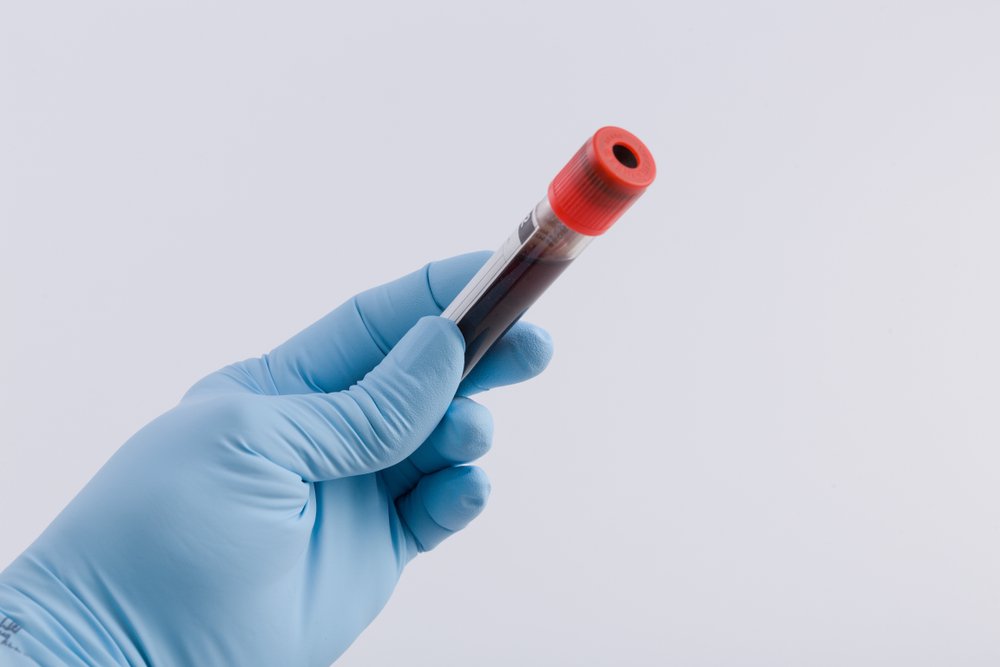
Если при варианте с типичной клинической картиной на стадии коревых высыпаний чаще всего диагностика не вызывает затруднений, то в начале болезни, при атипичных формах и при наличии вторичной инфекции требуются лабораторные методы. К ним прибегают также в случае необходимости дифференциации со скарлатиной, краснухой, инфекционной эритемой, которые сопровождаются схожими кожными проявлениями.
В лабораторных исследованиях с целью диагностики прибегают к вирусологическому и серологическому методам. Для вирусологии исследуют материал из носоглотки, слизистой глаз, мочу, определяя наличие или отсутствие вируса кори.
Серологическая методика основана на агглютинации, исследование необходимо проводить два раза с разницей в две недели. Проводят оценку титра антител и его динамику.
Современные методы лабораторного исследования крови позволяют выделять иммуноглобулины в крови для оценки стадии заболевания или наличия ранних контактов с парамиксовирусом (иммуноглобулины М и G).
Назначение дополнительных исследований и анализов во время кори нацелено на уточнение стадии и динамики процесса, отслеживания риска осложнений заболевания. Наиболее часто назначают анализ мочи, при вероятности пневмонии как осложнения — рентген легких и т. д.
Источник
